Ang rate ng insulin ng dugo at diyabetis
Ang pagtaas ng populasyon ng mga pasyente na may diabetes mellitus (DM), pangunahin ang uri ng 2 diabetes, at ang dalas ng talamak na mga komplikasyon nito, lalo na mula sa cardiovascular system at bato, ay ngayon ang isa sa mga pinaka-pagpindot sa mga problema sa kalusugan. Inilalahad ng artikulo ang data mula sa mga pag-aaral sa internasyonal na nag-aral ng iba't ibang mga pagpipilian para sa kontrol ng glycemic upang maiwasan ang pag-unlad at pag-unlad ng mga komplikasyon ng micro- at macrovascular ng diabetes, ang kahalagahan ng pagpili ng mga indibidwal na layunin ng paggamot depende sa edad, tagal ng sakit, pagkakaroon ng sakit sa cardiovascular at pagbabayad ng maagang diabetes ay ipinakita. indikasyon para sa therapy sa insulin para sa type 2 diabetes, pati na rin ang posibilidad ng paggamit ng domestic genetically engineered insulin.
Ang pagtaas ng populasyon ng mga pasyente na may diabetes mellitus (DM), pangunahin ang uri ng 2 diabetes, at ang dalas ng talamak na mga komplikasyon nito, lalo na mula sa cardiovascular system at bato, ay ngayon ang isa sa mga pinaka-pagpindot sa mga problema sa kalusugan. Inilalahad ng artikulo ang data mula sa mga pag-aaral sa internasyonal na nag-aral ng iba't ibang mga pagpipilian para sa kontrol ng glycemic upang maiwasan ang pag-unlad at pag-unlad ng mga komplikasyon ng micro- at macrovascular ng diabetes, ang kahalagahan ng pagpili ng mga indibidwal na layunin ng paggamot depende sa edad, tagal ng sakit, pagkakaroon ng sakit sa cardiovascular at pagbabayad ng maagang diabetes ay ipinakita. indikasyon para sa therapy sa insulin para sa type 2 diabetes, pati na rin ang posibilidad ng paggamit ng domestic genetically engineered insulin.
Sa nagdaang dalawang dekada, ang pandaigdigang pamayanan ay naharap sa isang pandemya ng mga malalang sakit tulad ng diabetes mellitus (diabetes), sakit sa puso, sakit sa baga, sakit sa bato, o iba't ibang mga kombinasyon nito. Ayon sa World Health Organization (WHO), noong 2008, ang mga di-maiisip na sakit ay nagdulot ng 36 milyong pagkamatay. Noong 2011, 1.4 milyon (2.6%) ang namatay sa diabetes, na 400 libong higit pa kaysa sa 2000.
Ayon sa International Diabetes Federation (IDF), noong 2013, mayroong 382 milyong mga pasyente na may diabetes. At kung sa mundo ang paglaganap ng sakit sa pangkat ng edad na 20,79 taon ay 8.35%, kung gayon sa Russia - 10.9%. Bilang isang resulta, ang Russia ay pumasok sa nangungunang sampung bansa na may pinakamataas na bilang ng mga pasyente na may diyabetis.
Sa pamamagitan ng 2035, hinuhulaan ng mga eksperto ng IDF ang pagtaas ng bilang ng mga pasyente sa pamamagitan ng 55% hanggang 592 milyon.
Ang type 2 diabetes ay isang malubhang progresibong sakit, ang mga klinikal na pagpapakita at komplikasyon kung saan ay sanhi ng talamak na hyperglycemia. Kaya, isang meta-analysis ni M. Coutinho et al. , ay nagpakita ng isang koneksyon sa pagitan ng pag-unlad ng mga sakit sa cardiovascular (CVD) at isang mataas na antas ng hindi lamang postprandial glycemia, kundi pati na rin ang pag-aayuno ng glycemia (n = 95,000, ang follow-up na panahon ay isang average ng 12.4 taon). Ang panganib ng pag-unlad ng CVD sa panahon ng obserbasyon ay tumaas ng 1.33 beses sa pag-aayuno ng glycemia> 6.1 mmol / L.
Ito ay kilala na kapag ang isang pagsusuri ay ginawa, higit sa 50% ng mga pasyente ay mayroon ng mga komplikasyon ng micro- at macrovascular, at ang gastos ng pangangalaga ng outpatient kung sakaling ang mga komplikasyon ay nadagdagan ng 3-13 beses.
Malinaw, ang maagang pagsusuri ng sakit at mahigpit na kontrol ng glycemic nang hindi pinataas ang panganib ng hypoglycemia ay maaaring maiwasan o maantala ang pagbuo ng malubhang komplikasyon ng diyabetis.
Glycemic control at komplikasyon ng diabetes
Ang papel na ginagampanan ng glycemic control sa pagpigil sa pag-unlad at pag-unlad ng mga komplikasyon sa micro- at macrovascular ay ipinakita sa malalaking pag-aaral tulad ng DCCT, EDIC, UKPDS, ADVANCE, VADT, ACCORD at ORIGIN.
Kaya, sa pag-aaral ng ACCORD, ang masinsinang hypoglycemic therapy ay nauugnay sa isang pagtaas ng panganib ng hypoglycemia at kamatayan mula sa cardiovascular at iba pang mga sanhi, na naging sanhi ng maagang pagwawakas ng hypoglycemic branch ng pag-aaral. Sa pag-aaral ng ADVANCE, sa kabilang banda, ang panganib ng mga komplikasyon ng micro- at macrovascular na may masinsinang pag-aalaga ay mas mababa (10%) kumpara sa na may karaniwang therapy. Ang pagkakaiba sa mga resulta ay maaaring sanhi, una, sa rate ng pagbaba sa antas ng glycated hemoglobin (HbA1c). Kung sa pag-aaral ng ADVANCE sa unang anim na buwan ay bumaba ito ng 0.5%, at ang antas ng target (6.5%) ay naabot makalipas ang 36 na buwan at nanatili hanggang sa pagtatapos ng obserbasyon, sa pag-aaral ng ACCORD sa unang anim na buwan ang antas ng HbA1c ay bumaba ng 1.5 %, at pagkatapos ng 12 buwan - mula sa 8.1 hanggang 6.4%. Pangalawa, kasama ang therapy: sa pag-aaral ng ACCORD, ang thiazolidinediones at insulin ay ginamit nang mas madalas, sa pag-aaral ng ADVANCE, gliclazide. Pangatlo, ang isang pagtaas sa timbang ng katawan sa panahon ng therapy ay 3.5 kumpara sa 0.7 kg, ayon sa pagkakabanggit.
Kasabay nito, ipinakita ng parehong pag-aaral na ang isang makabuluhang pagbaba sa HbA1c ay hindi binabawasan ang panganib ng CVD sa mga pasyente na may diyabetis na may mataas na antas ng panganib. Gayunpaman, imposibleng ibukod ang epekto ng masinsinang pag-aalaga sa mga pasyente na may mababang antas ng panganib, dahil ang mga pag-aaral ay hindi isinagawa. Bukod dito, sa subgroup ng mga kalahok sa pag-aaral ng ACCORD na walang CVD o may isang antas ng HbA1c na 9%.
Ang kalakaran na ito ay pangunahin dahil sa hindi kanais-nais na mga epekto ng therapy sa insulin, na nililimitahan kapwa sa pagsisimula at sa pagpapalakas ng hypoglycemic therapy.
Ang unang hindi kanais-nais na epekto ng therapy sa insulin ay ang pagtaas ng timbang. Ang epekto na ito ay madalas na nagdudulot ng pagkaantala sa therapy sa insulin sa mga pasyente na may type 2 diabetes at labis na katabaan.
Ang mga resulta ng isang meta-analysis ng mga randomized na klinikal na pagsubok ay nagpakita na ang bigat ng katawan sa mga pasyente na kumukuha ng isang iniksyon ng basal na insulin bawat araw ay nadagdagan sa isang mas mababang sukat kaysa sa mga pasyente na tumatanggap ng dalawang iniksyon ng basal o maraming mga iniksyon ng prandial na insulin (nang walang makabuluhang pagkakaiba sa pagitan ng huling dalawang regimens).
Sa pag-aaral ng ORIGIN, sa background ng insulin therapy, ang mga pasyente ay nagpakita ng pagtaas ng timbang ng katawan na 1.5 kg, habang sa background ng therapy na may mga gamot na nagpapababa ng asukal, bumaba ito ng 0.5 kg.
Sa isang apat na taong di-interventional na pag-aaral ng CREDIT, ang mga pasyente ay nagpakita ng pagtaas ng bigat ng katawan na isang average na 1.78 kg, habang sa 24% ng mga ito ay nadagdagan ito ng higit sa 5.0 kg. Ang nasabing mga resulta ay nauugnay sa isang mas mataas na dosis ng insulin (anuman ang regimen ng insulin therapy), isang mas mataas na antas ng antas ng HbA1c at isang mas mababang index ng mass ng katawan. Samakatuwid, upang maiwasan ang hindi kanais-nais na kababalaghan, kinakailangan upang simulan ang therapy ng insulin hanggang sa maabot ang mataas na mga halaga ng HbA1c at bago mabawasan ang pagbaba ng timbang dahil sa matinding agnas ng diabetes. Dahil ang pag-andar ng beta-cell ay unti-unting bumababa, na may maagang reseta ng insulin, ang dosis nito ay malamang na maliit, na mababawas din ang panganib ng pagkakaroon ng timbang.
Dapat pansinin na sa klinikal na kasanayan, ang therapy sa insulin ay halos palaging sinamahan ng pagtaas ng bigat ng katawan. Marahil, ang hindi kanais-nais na epekto na ito ay maaaring mabawasan dahil sa pagwawasto ng nutrisyon at antas ng pisikal na aktibidad.
Ang pangalawang hindi kanais-nais na epekto ay ang pag-unlad ng hypoglycemia. Sa halos lahat ng malalaking pag-aaral, ang mga yugto ng malubhang hypoglycemia ay makabuluhang mas madalas sa masinsinang control group kumpara sa karaniwang control group: ACCORD - 16.2 kumpara sa 5.1%, VADT - 21.2 kumpara sa 9.9%, ADVANCE - 2.7 kumpara 1.5%, UKPDS 1.0 laban sa 0.7%. Sa mga pag-aaral na ito, kapag ang maihahambing na mga antas ng glycemia ay nakamit sa mga pasyente na may manifest type 2 diabetes sa background ng masinsinang insulin therapy, ang saklaw ng matinding episodyo ng hypoglycemic ay mas mataas kaysa sa pag-aaral ng ORIGIN. Ang pagkakaiba sa ganap na peligro ay 2.1% sa pag-aaral ng ACCORD, 1.4% sa pag-aaral ng UKPDS, 2.0% sa pag-aaral ng VADT, at 0.7% sa pag-aaral ng ORIGIN. Ang isang mas mababang saklaw ng hypoglycemia ay nauugnay sa isang mas banayad na kurso at isang mas maikling tagal ng sakit at isang mas mababang antas ng HbA1c sa pagsisimula ng insulin therapy. Mahalagang bigyang-diin na ang mga kinalabasan ng pag-aaral ng ACCORD ay hindi mga batayan para sa pag-abandona ng masinsinang kontrol ng glycemic, ipinapahiwatig nila ang pangangailangan para sa isang mas makatwirang diskarte sa pagbuo ng target na kategorya ng mga pasyente at pag-isahin ang mga layunin ng paggamot depende sa kalubhaan ng kondisyon, ang pagkakaroon ng mga komplikasyon at magkakasunod na cardiovascular
patolohiya.
Kadalasan ang untimely simula ng therapy sa insulin at hindi magandang metabolic kabayaran ng type 2 diabetes laban sa background nito ay isang kinahinatnan ng negatibong saloobin ng mga pasyente sa pagpipiliang ito sa paggamot. Kaya, sa mga pasyente na may pagtanggap ng diabetes, higit sa 50% ang sinasadyang makaligtaan ng mga iniksyon at halos 20% gawin itong regular. Gayunpaman, sa paggamit ng insulin, ang mga negatibong saloobin sa therapy ay nabawasan. Samakatuwid, mayroong isang kagyat na pangangailangan para sa edukasyon ng pasyente, dahil ang pagtaas ng kanilang kakayanan ay mag-aambag sa pagiging epektibo ng therapy sa insulin.
Mga indikasyon para sa therapy sa insulin para sa type 2 diabetes
Isinasaalang-alang ang data sa ugnayan sa pagitan ng kabayaran ng metabolismo ng karbohidrat at ang dalas ng pag-unlad ng mga komplikasyon ng vascular, ang proteksyon ng mga beta cells mula sa mga epekto ng proapoptotic stimuli, ang paggamit ng insulin ay nananatiling pinaka-epektibong paraan upang malunasan ang type 2 diabetes at ang tanging pathogenetically substantiated at mahalagang paraan upang malunasan ang type 1 diabetes. Ang pagtatasa ng pagiging epektibo, kakayahang mapagkatiwalaan at gastos ng iba't ibang mga paraan ng paggamot ng diyabetis ay nagpakita na ang therapy ng insulin ay hindi lamang ang pinakamalakas, ngunit mabisa din.
Ngayon, ang mga indikasyon para sa paggamit ng insulin sa type 2 diabetes ay lumawak nang malaki. Ayon sa pinagkasunduan ng American Diabetes Association (ADA) at European Association para sa Pag-aaral ng Diabetes (EASD), ang therapy ng basal insulin ay kinikilala bilang first-line therapy na may hindi sapat na kontrol ng type 2 diabetes bilang isang resulta ng mga pagbabago sa pamumuhay at paggamit ng metformin. Kung ang mga target na control glycemic ay hindi nakamit o hindi nila mapananatili laban sa background ng therapy, inirerekomenda na magdagdag ng prandial insulin. Ang Therapy na may yari na mga mixture ay isinasaalang-alang bilang isang alternatibong opsyon sa pagsisimula at pagpapalakas ng therapy sa insulin. Ayon sa mga pamantayang Ruso, ang supplemental ng basal na insulin ay ginustong kung ang mga gamot sa pagbaba ng asukal sa bibig ay hindi epektibo sa mga unang yugto ng sakit. Sa mga rekomendasyong Ruso, hindi katulad ng mga rekomendasyon ng ADA / EASD, ang mga handa na mga mixture ay ipinahiwatig para sa pagsisimula ng insulin therapy (pati na rin ang basal na insulin) at ang pagpapalakas nito sa pagsasama ng prandial insulin.
Sa antas ng HbA1c na 6.5-7.5% at 7.69.0%, sa kaso ng kawalan ng kakayahan ng tatlong-sangkap na kombinasyon ng therapy, inirerekumenda na simulan o palakasin ang therapy ng insulin. Sa paunang halaga ng tagapagpahiwatig na ito> 9.0%, kinakailangan din ang therapy sa insulin upang maalis ang pagkasunog ng glucose.
Ang paggamit ng insulin ay maaaring pansamantalang o permanenteng, depende sa mga functional na reserba ng mga cell ng pancreatic beta.
Ayon sa mga rekomendasyon ng WHO, upang magbigay ng matatag na insulin para sa mga pasyente sa mga bansa na may populasyon na higit sa 50 milyong katao, ang kanilang sariling paggawa ng mga gamot na ito ay dapat malikha.
Ang isa sa mga namumuno sa pag-unlad at paggawa ng mga iniresetang gamot na iniresetang medikal sa Russia ay itinuturing na Geropharm LLC. Bilang karagdagan, ang kumpanya ay ang tanging tagagawa ng Russia na may mataas na kalidad na genetic na inhinyero ng tao na insulin (mula sa sangkap hanggang sa natapos na mga form ng dosis). Sa kasalukuyan, ang kumpanya ay gumagawa ng maikli at medium-acting insulin - Rinsulin R at Rinsulin NPH.
SINO at IDF, pati na rin ang Pharmacological Committee ng Ministry of Health ng Russia para sa paggamot ng mga bata, kabataan at mga buntis na may diyabetis, inirerekumenda ang paggamit ng genetically engineered human insulin bilang pinaka ganap na kaayon sa physiological na epekto ng endogenous insulin. Kaya, ang mga bagong pagkakataon ay nagbubukas para sa paglutas ng maraming mga problema ng diyabetis sa Russia, kabilang ang mga pinansyal.
Pananaliksik M.I. Balabolkina et al. nagpakita ng isang mabuting epekto ng hypoglycemic at ang kawalan ng pagtaas ng aktibidad ng antigenic sa panahon ng matagal na therapy kasama ang mga domestic genetically engineered human insulins. Sa ilalim ng pagmamasid ay 25 mga pasyente (9 kababaihan at 16 na kalalakihan) na may edad 25 hanggang 58 taon, na nagdurusa mula sa type 1 diabetes. 21 sa kanila ay nagkaroon ng isang matinding kurso ng sakit. Ang lahat ng mga pasyente ay nakatanggap ng mga insulins ng tao: Actrapid NM, Monotard NM, Protafan NM o Humulin R at Humulin NPH sa isang dosis na 43.2 ± 10.8 U (median 42 U), o 0.6 ± 0.12 U / kg timbang ng katawan, isang beses sa isang araw. Ang Glycemia at HbA1c ay maihahambing sa mga nakuha sa insulin therapy ng mga dayuhang tagagawa. Sinabi ng mga may-akda na ang titer ng mga antibodies sa domestic insulin ay nanatiling hindi nagbabago. Kung ang antas ng mga anti-insulin antibodies sa suwero (ginamit ang paraan ng radioimmunological) sa mga pasyente bago lumipat sa mga domestic insulins ay 19.048 ± 6.77% (median - 15.3%), pagkatapos ng pagtatapos ng pag-aaral - 18.77 ± 6.91% (median - 15.5%). Walang mga ketoacidosis, mga reaksiyong alerdyi, at mga yugto ng hypoglycemia na nangangailangan ng karagdagang mga hakbang sa therapeutic. Sa kasong ito, ang pang-araw-araw na dosis ng insulin ay hindi praktikal na naiiba sa pang-araw-araw na dosis ng insulin na natanggap bago ang pagsisimula ng pag-aaral, 41.16 ± 8.51 mga yunit (median - 44 yunit), o 0.59 ± 0.07 mga yunit / kg ng timbang ng katawan.
Ang interes ay ang pag-aaral sa pagkukumpara ng epekto ng pagbaba ng asukal ng Rinsulin R at Actrapid, Rinsulin NPH at Protafan sa 18 mga pasyente na may type 2 diabetes sa klinikal na kasanayan, na isinagawa ng A.A. Kalinnikova et al. . Ang disenyo ng pag-aaral ay isang solong prospective, aktibong kinokontrol. Bilang isang interbensyon, nasuri ang isang solong subcutaneous injection ng Rinsulin R at Rinsulin NPH sa karaniwang kinakalkula na mga dosis. Bilang isang control - ang pagpapakilala ng Actrapid at Protafan sa magkatulad na dosis at mode ng pangangasiwa. Ang criterion para sa paghahambing ay ang pagbabago sa glycemia pagkatapos ng iniksyon na nauugnay sa mga halaga ng baseline. Dahil ang pagkilos ng insulin ay nasuri sa bawat pasyente at ang pagsusuri ay isinasagawa sa pamamagitan ng paraan ng mga magkakahambing na paghahambing, ang mga paunang katangian ng mga pasyente ay magkapareho para sa bawat isa sa insulin at hindi makakaapekto sa kanilang pagiging epektibo. Ang mga makabuluhang pagkakaiba sa epekto ng pagbaba ng asukal ng mga insulins na may isang solong pangangasiwa ng subcutaneous ay hindi pa naitatag. Ang mga may-akda ay nagtapos: kapag lumilipat sa Rinsulin NPH at Rinsulin P mula sa iba pang mga uri ng insulin, ang parehong mga dosis at ang parehong mga mode ng pangangasiwa ay maaaring magamit sa kasunod na pagwawasto ayon sa mga resulta ng pagsubaybay sa sarili.
Ang maagang pagsusuri ng type 2 diabetes at ang napapanahong pangangasiwa ng therapy sa insulin ay humantong sa isang makabuluhang pagpapabuti sa kontrol ng glycemic at, bilang isang resulta, ang pagpapanatili ng functional reserve ng mga pancreatic beta cells. Ang mga kapaki-pakinabang na epekto ng masinsinang control glycemic na makaipon at nagpapatuloy sa loob ng mahabang panahon. Ang mahigpit na kontrol ng glycemic nang hindi nadaragdagan ang panganib ng hypoglycemia ay ang tanging paraan upang maiwasan o maantala ang pagbuo ng malubhang vascular komplikasyon ng diabetes. Bukod dito, ang pagpili ng therapy ng pagbaba ng asukal ay dapat na batay sa isang indibidwal na diskarte at, nang naaayon, isang indibidwal na antas ng target ng HbA1c. Una sa lahat, dapat isaalang-alang ng isang tao ang edad ng pasyente, pag-asa sa buhay, ang pagkakaroon ng matinding komplikasyon, ang panganib ng pagbuo ng malubhang hypoglycemia. Ayon sa mga resulta ng pananaliksik, ang mga domestic insulins ay lubos na epektibo at ligtas.
Antas ng Diabetes na Diabetes
 Ang pinakakaraniwang uri ng sakit na diabetes ay:
Ang pinakakaraniwang uri ng sakit na diabetes ay:
- 1st
- Ika-2
- gestational (isang estado ng hyperglycemia na bubuo sa panahon ng pagbubuntis, bilang isang panuntunan, ipinapasa pagkatapos ng panganganak).
Sa isang karamdaman sa unang uri, ang mga pancreas ay tumitigil sa paggawa ng insulin sa isang sapat na sapat para sa katawan (mas mababa sa 20 porsiyento). Bilang isang resulta nito, ang glucose ay hindi nasisipsip, nag-iipon, pinasisigla nito ang isang estado ng hyperglycemia.
Malinaw, ang isang pagsusuri sa dugo ng insulin sa kasong ito ay isang kinakailangang hakbang sa diagnostic. Nakakatulong ito hindi lamang upang matukoy ang sakit, kundi pati na rin upang magreseta ng pasyente ng isang partikular na dosis ng hormon na kulang sa katawan. At naisip ito, ang isang syringe ng insulin ay napili, isang pang-araw-araw na pamumuhay at diyeta ay iginuhit, at maraming iba pang mahahalagang aspeto ng paggamot ang napagpasyahan.
Sa type 2 diabetes, ang insulin ay ginawa sa sapat na dami, ngunit ang mga cell, para sa isang kadahilanan o iba pa, ay nagiging resistensya dito. Resulta: ang asukal ay hindi pa rin maaaring matunaw, ang antas nito ay nakataas. Upang mapagtagumpayan ang paglaban ng insulin, ang pancreas ay nagsisimula upang makagawa ng mas napakahalagang hormone, ang konsentrasyon ay nadagdagan. Walang mga sintomas ng overabundance ng glucose sa yugtong ito. Samakatuwid, ang pagsubok sa hormon ay napakahalaga.
Ang masidhing trabaho sa paglipas ng panahon ay nababawas ang mga cell ng glandula, isang bagong yugto ng sakit ay nagsisimula: ang sangkap na ginawa nito ay hindi sapat. Bilang isang patakaran, sa mga naturang kaso, ang isang iniksyon ng hormone ay inireseta sa isang pasyente na may isang sakit na independyenteng endocrine ng insulin.
Ngayon ang kahalagahan ng itinalagang pagsubok sa dugo ng laboratoryo ay malinaw. Alamin pa natin kung ano ang maaaring maging resulta nito.
Mga indikasyon para magamit
Ang pangunahing at tanging indikasyon para sa pagkuha ng gamot ay isang grupo ng mga endocrine pathologies na nauugnay sa may kapansanan na pagsipsip ng asukal at kasunod na pagbuo ng hyperglycemia.
Ang Rinsulin R insulin ay inireseta para sa mga pasyente na may type 1 at type 2 diabetes. Inireseta ito kung ang type 2 diabetes ay nasa yugto ng paglaban sa halaman o sintetiko na nagpapababa ng glucose na gamot.
Makatarungan na gamitin ang gamot na may bahagyang pagtutol sa mga gamot na ito kapag isinasagawa ang pinagsamang paggamot. Inireseta ito para sa isang hindi sinasadyang sumali na sakit, na kumplikado ang kurso ng diyabetis.
Ang Rinsulin P ay inireseta para sa mga buntis na may type 2 diabetes, at kapag ang sakit ay sinamahan ng decompensation ng karbohidrat na metabolismo.
Pinapayagan ang gamot sa anumang trimester ng pagbubuntis. Ang aktibong sangkap ay hindi tumagos sa hadlang ng placental. Hindi ito ipinapasa sa sanggol kasama ng gatas ng suso, samakatuwid, ang gamot ay pinahihintulutan na magamit ng mga kababaihan na nagpapasuso.
Paglabas ng form at komposisyon
Rinsulin R - iniksyon. Magagamit sa RinAstra syringe pen. Mayroong 5 piraso sa package. Sa isang pen-syringe - 3 ml ng produkto.

Ang gamot ay ginawa, ibinuhos sa mga bote ng baso. Pangalan ng dami - 10 ml.
Ang pangatlong anyo ng paglabas ay 3 ml na mga cartridges na baso.
Ang pangunahing aktibong sangkap ay ang insulin ng tao. Hindi mahalaga sa kung anong anyo ang binili ng gamot, 100 ml ay nakapaloob sa 1 ml ng solusyon.
Ang presyo ng Rinsulin P ay maliit. Nabenta sa pamamagitan ng reseta.
Mga tagubilin para sa paggamit
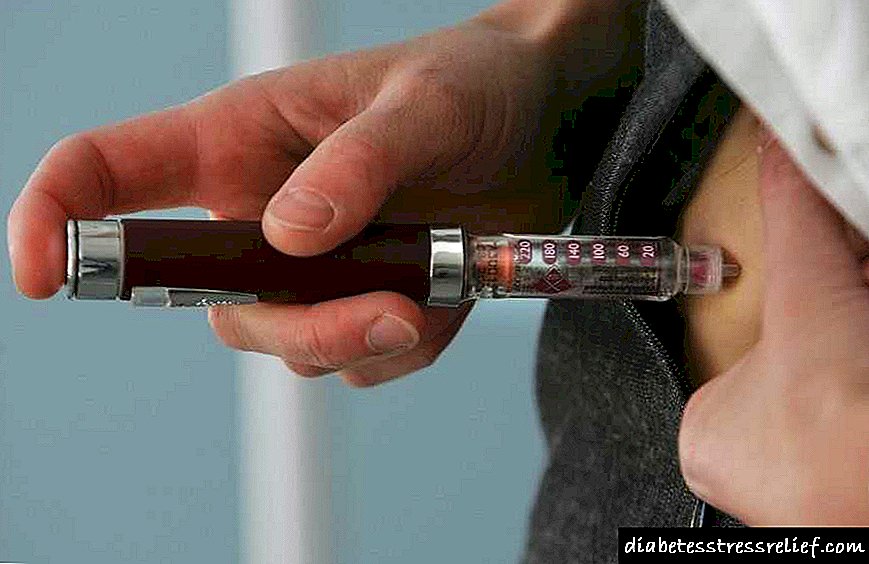
Posible ang iniksyon sa tatlong paraan. Ang isang iniksyon ay tapos na intramuscularly, intravenously at subcutaneously. Ang huli na pagpipilian ay mas karaniwang isinasagawa ng mga diabetes.
Ang mga injection ay ginawa sa hita, balikat, tiyan o puwit. Ang mga lugar para sa pangangasiwa ng droga ay dapat baguhin.

Ang pamamaraan ng paggamit ng Rinsulin P ay umiiwas sa mataba na pagkabulok. Bumubuo ito sa madalas na pangangasiwa ng gamot sa isang lugar.
Sa pamamagitan ng mga subcutaneous injection, gumamit ng matinding pag-iingat. Malaking panganib sa pagpasok sa isang daluyan ng dugo.
Mga tagubilin para sa paggamit ng gamot Rinsulin R:
- Ang isang iniksyon ay ginawa kalahating oras bago ubusin ang pagkain ng karbohidrat.
- Bago ang iniksyon, painitin ang syringe sa mga palad.
- Ang pagdami ng paggamit ng gamot sa paggamot lamang sa kanya - 3 r / day. Maraming mga doktor ang nagreseta ng 5-6 beses sa paggamit ng gamot. Ang madalas na paggamit ay inirerekomenda sa isang pang-araw-araw na dosis na lumampas sa 0.6 IU / kg.
- Kadalasang inireseta sa kumbinasyon ng rinsulin NPH, dahil ang unang gamot ay ang maikling pagkilos ng insulin. Halimbawa, mas mahusay na gumamit ng pangalawang gamot sa gabi.
- Iling ang mga vial at syringes bago gamitin. Walang mga puting partikulo na dapat makita sa lalagyan.
- Upang disimpektahin ang isang site ng balat bago ipakilala ang isang karayom. Gamit ang hinlalaki at hintuturo ng kaliwang kamay, kolektahin ang balat ng kulungan, at gamit ang kanang kamay ay ipasok ang karayom ng insulin sa isang anggulo ng 45 degree. Huwag hilahin ang hiringgilya. Kinakailangan na iwanan ang karayom sa loob ng 6 segundo sa ilalim ng balat upang ang gamot ay ganap na ipinakilala.
Ang mga injection ay ginawa gamit ang isang espesyal na syringe ng insulin. Hindi mo ito magagamit muli. Ang isang ordinaryong hiringgilya ay hindi maaaring gamitin, dahil ang iniksyon na likido ay maipon sa isang lugar, at imposibleng i-massage ang site ng iniksyon.
Ang isang karayom ng insulin ay nagpapahintulot sa gamot na tumagos nang malalim sa subcutaneous tissue at hindi makaipon sa isang lugar.
Mga epekto
Ang Rinsulin P ay isang ligtas na gamot kung kinuha ayon sa isang reseta mula sa isang doktor, na sumunod sa inireseta na dosis.
Maraming mga pasyente na bumili ng gamot ang nagreklamo ng mga side effects. Ang ilan sa kanila ay hindi nangangailangan ng paggamot. Ang mga masamang reaksyon ay nawala sa paglipas ng panahon.

Ang mga negatibong reaksyon ay kasama ang:
- migraine
- pagkahilo
- nabawasan ang visual acuity (sinusunod sa simula ng paggamot sa bawat pangalawang pasyente),
- hyperhidrosis
- matinding gutom
- panginginig (kahit sa mainit na panahon).
Kabilang sa mga hindi mapanganib na reaksyon, ang pamumula ay nabanggit na nangyayari kapag ang isang sisidlan ay labis na puspos ng dugo. Ang pangangati ay maaaring mangyari sa site ng iniksyon, na nawala pagkatapos ng 8-12 na oras.
Gayunpaman, ang ilang mga epekto ay hindi maaaring balewalain. Maaari silang humantong sa mas malubhang komplikasyon.
Halimbawa, ang lahat ay nagsisimula sa isang pantal sa balat. Sa katunayan, hindi nito dinadala ang may-ari ng anumang mga problema maliban sa aesthetic. Patuloy na kumuha ng gamot, ang karaniwang rash ay nagiging isang higanteng urticaria. Ang Quincke edema ay bubuo, na nailalarawan sa pamamagitan ng napakalaking pamamaga ng balat, adipose tissue at mauhog na lamad.
Matapos tapusin ang paggamit ng gamot, naghihintay para sa pag-urong ng mga sintomas at magpatuloy sa kurso ng paggamot, maaaring mabuo ang anaphylactic shock. Ang kondisyong ito ay nangyayari lamang sa paulit-ulit na pakikipag-ugnay sa allergen.

Ang pinaka-seryosong komplikasyon ng estado ng hypoglycemic ay mga panginginig, palpitations ng puso at ang pagbuo ng hypoglycemic coma.
Ang pagtuklas ng anumang mga epekto ay isang okasyon upang makita ang isang doktor. Sa madalas na mga yugto ng pagkawala ng malay - tumawag ng isang ambulansya, kolektahin ang lahat ng mga gamot upang maunawaan ng mga doktor kung ano ang problema, kung sa oras ng kanilang pagdating ang pasyente ay muling nabigo.
Ayon sa mga pagsusuri ng mga pasyente ng diabetes, ang Rinsulin P ay gumagana nang maayos, ngunit ang mga epekto ay lilitaw pagkatapos ng unang paggamit ng gamot.
Rinsulin R analogues: Actrapid, Biosulin R, Vozulim R, Gansulin R, Gensulin R, Humodar R 100 Rivers, Insukar R, Insombinant na insulin ng tao.
Inireseta ng doktor ang mga analogs kung ang dating inireset na gamot ay hindi tumulong o nagdulot ng mga epekto. Ang mga gamot ay may iba't ibang mga tampok ng dosis at aplikasyon, ang impormasyon ay ipinahiwatig sa mga tagubilin.
Ang mga analogo ay mga gamot na magkapareho sa epekto sa katawan at naglalaman ng parehong aktibong sangkap.
Contraindications
Mayroong ilang mga kontraindiksiyon sa paggamit ng isang gamot. Ipinagbabawal ang gamot para sa mga pasyente na may indibidwal na hindi pagpaparaan sa insulin o ibang sangkap.

Huwag magreseta sa mga pasyente na may hypoglycemia. Ito ay isang kondisyon kung saan ang asukal sa dugo ay nabawasan sa 3.5 mmol / L. Ang hypoglycemia ay isang bihirang klinikal na sindrom na nailalarawan sa pamamagitan ng pag-activate ng nagkakasamang sistema ng nerbiyos at disfunction ng gitnang sistema ng nerbiyos.
Ang kondisyong ito ay nakakaapekto sa kakayahang magmaneho ng mga sasakyan at magtrabaho kasama ang iba pang mga mekanismo. Maaaring hindi ito ang pangunahing kahihinatnan kung saan ipinagbabawal ang pagpasok, ngunit pangalawa din. Iyon ay - isang labis na dosis.
Espesyal na mga tagubilin
Ang mga tagubilin para sa gamot ay nagpapahiwatig ng mga espesyal na tagubilin. Nalalapat ang mga ito sa mga matatandang pasyente, mga bata at mga pasyente na may kapansanan sa bato at hepatic function.
Ang ganitong mga indibidwal ay dapat na mahigpit na sumunod sa dosis na inireseta ng doktor. Hindi ka maaaring lumihis mula sa kurso ng paggamot, kung hindi man ay hindi maiiwasan ang mga komplikasyon.

Ang mga pasyente sa katandaan ay dapat na masubaybayan ang kanilang katayuan sa kalusugan at, sa kaso ng anumang masamang reaksyon, kumunsulta sa isang doktor. Kahit na may sakit ng ulo at panginginig. Dapat kontrolin ng doktor ang kurso ng therapy at magkaroon ng kamalayan sa lahat ng nangyayari sa pasyente.
Ang mga matatanda na pasyente ay mas madaling kapitan sa pag-unlad ng hypoglycemia, kaya kailangan mong kontrolin ang antas ng asukal sa pamamagitan ng pagsuri nito 2–4 beses sa isang araw. Mahalagang ayusin ang paggamot kung kukuha ang iba pang mga gamot.
Sa may kapansanan sa pag-andar ng atay at bato, ang mga pasyente ay nangangailangan ng mas madalas na pagsasaayos ng dosis. Ang dalas ng pagsukat ng glucose ng dugo ay tumataas nang maraming beses habang kumakain ang isang tao.
Dapat mong malaman na ang ilang mga gamot ay nakakaapekto sa pangangailangan para sa insulin. Sa appointment ng doktor, mahalaga na pag-usapan ang lahat ng mga gamot na kinuha, ang dosis at tagal ng paggamot. Batay dito, pipiliin ng doktor ang pinakamainam na kurso ng therapy.
Ang pagpapalaki ng mga gamot: Ang carbonic anhydrase inhibitors, clofibrate, mga ahente na naglalaman ng etanol, mga gamot na nakabatay sa lithium, ketoconazole iba pa.
Ang mga gamot na nagpapahina sa hypoglycemic effect: estrogen, Heparin, Danazole, Morphine, nikotina, yodo na naglalaman ng yaman ng teroydeo.
Ang maiksiyong kumikilos na pantao na insulin, kapag sinusunod ang dosis, binabawasan ang antas ng asukal. Gamitin ang gamot nang mahigpit alinsunod sa mga tagubilin, nang hindi binabago ang iyong dosis. Kung walang epekto, kumunsulta sa isang doktor.
Ang rate ng insulin sa dugo
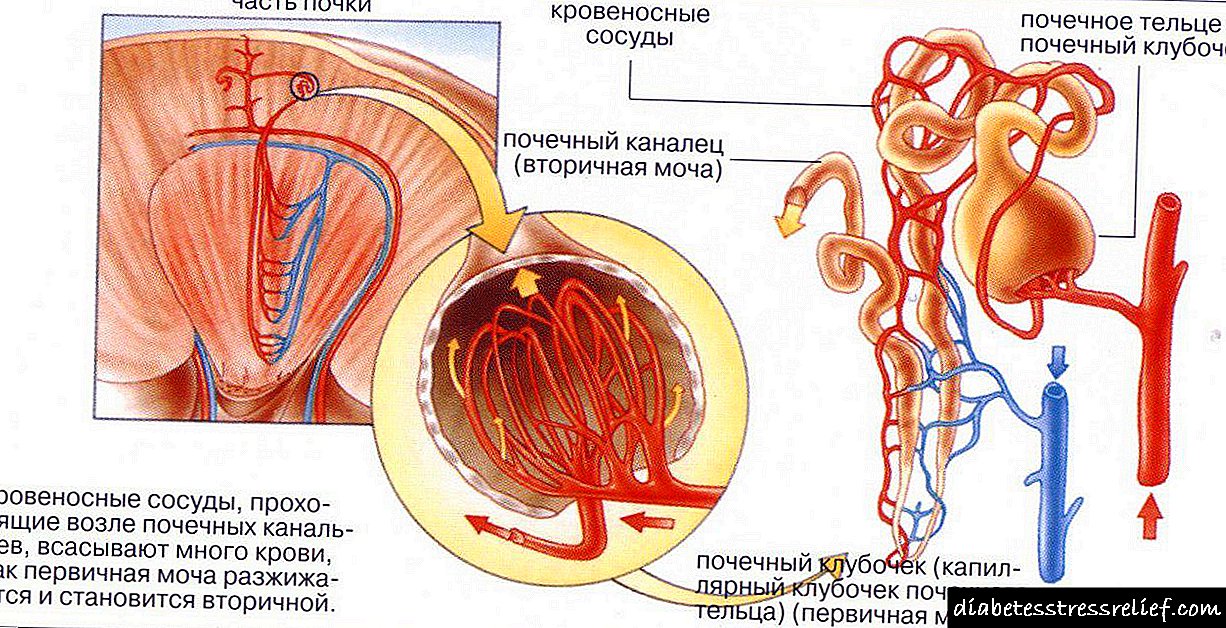
 Ang unang bagay na dapat gawin ay malaman ang sangkap na ito. Ang insulin ay isang hormone na, tulad ng alam na natin, ay ginawa sa pancreas. Ang mga beta cell na matatagpuan sa islet apparatus ng Langerhans ay may pananagutan sa paggawa nito. Ang sangkap ay isang katalista para sa saturation ng katawan na may lakas.
Ang unang bagay na dapat gawin ay malaman ang sangkap na ito. Ang insulin ay isang hormone na, tulad ng alam na natin, ay ginawa sa pancreas. Ang mga beta cell na matatagpuan sa islet apparatus ng Langerhans ay may pananagutan sa paggawa nito. Ang sangkap ay isang katalista para sa saturation ng katawan na may lakas.
Ang mga cell ay may mga receptor na tumutugon sa hormon. Sa pagtanggap ng isang senyas, binubuksan nila ang mga channel para sa glucose. Sa ganitong paraan, ang isang mahalagang mapagkukunan ng enerhiya ay hinihigop.
Ang konsentrasyon ng insulin sa katawan ay patuloy na nagbabago. Ito ay dahil sa ang katunayan na sa iba't ibang oras ng kakaibang dami ay kinakailangan. Sa pagitan ng mga pagkain, ang figure na ito ay maliit, pati na rin sa panahon ng pagtulog. Ito ang tinatawag na background hormone production, na kinakailangan upang balansehin ang pagkilos ng isa pang hormone ng insular apparatus - glucagon, na pinatataas ang antas ng glucose sa dugo.
Kapag nakakakita tayo ng pagkain, amoy ito, nagsisimula ang pagtatago ng insulin. Kapag pumapasok ang pagkain sa katawan, tumaas ang glucose, ito ay senyales para sa mga beta cells na gawing mas aktibo ang sangkap. Pagkatapos kumain, ang antas ng hormone ay ang pinakamataas (rurok).
Ang mga pagsubok sa laboratoryo para sa antas ng insulin sa biomaterial ng pasyente ay isinasagawa sa isang walang laman na tiyan. Alinsunod dito, tinatanggap din ang mga pamantayan sa pag-aayuno. Sa isang malusog na tao, sila ay ang mga sumusunod:
- sa mga may sapat na gulang, saklaw sila ng 3 hanggang 25 microunits bawat milliliter,
- sa mga bata (hanggang sa 12 taong gulang), ang mas mataas na tagapagpahiwatig ng hangganan ay mas kaunti at halaga sa 20 U / ml.
Ang mga pamantayan ng mga bata, tulad ng nakikita natin, ay mas mababa. Ito ay dahil sa ang katunayan na ang parameter ng insulin bago ang pagbibinata ay hindi nakasalalay sa paggamit ng pagkain.
Bilang karagdagan, ang mga eksperto ay ginagabayan ng mga espesyal na tagapagpahiwatig ng normatibo kapag sinusuri ang mga pasyente ng buntis at matatanda (higit sa 60 taong gulang). Para sa kanila, ang mga normal na resulta ay maaaring lumampas sa mga karaniwang tinanggap. Para sa mga inaasam na ina, ang mas mababang limitasyon ay 6, ang pang-itaas 27, para sa mga taong may edad na 6 at 35, ayon sa pagkakabanggit.Ang mga karaniwang tagapagpahiwatig sa iba't ibang mga laboratoryo ay maaaring magkakaiba, kaya dapat na tukuyin ng isang espesyalista ang iyong mga pagsusuri.
Form, komposisyon at mekanismo ng trabaho
Ang "Rosinsulin" ay tumutukoy sa mga gamot ng pangkat na "hypoglycemic agents". Depende sa bilis at tagal ng pagkilos, mayroong:
- "Rosinsulin S" na may average na tagal ng pagkilos,
- "Rosinsulin R" - may isang maikling,
- Ang "Rosinsulin M" ay isang ahente ng kumbinasyon na binubuo ng 30% natutunaw na insulin at 70% ng insulin-isophan.
Ang isang gamot ay insulin na nakuha mula sa katawan ng tao sa pamamagitan ng mga pagbabago sa DNA. Ang mga tagubilin ay nagpapahiwatig na ang prinsipyo ng pagkilos ay batay sa pakikipag-ugnayan ng pangunahing sangkap ng gamot na may mga cell at ang kasunod na pagbuo ng isang complex sa insulin.
Bilang isang resulta, ang synthesis ng mga enzyme na kinakailangan para sa tamang paggana ng katawan ay nangyayari. Ang normalisasyon ng mga antas ng asukal ay nangyayari dahil sa intracellular metabolism at sapat na pagsipsip.
Ayon sa mga eksperto, ang resulta ng application ay nakikita ng 1-2 oras pagkatapos ng pangangasiwa sa ilalim ng balat.
Ang "Rosinsulin" ay isang suspensyon para sa pangangasiwa sa ilalim ng balat. Ang pagkilos ay dahil sa nilalaman ng insulin-isophan.
| Kakayahan | Ginampanan ang pagpapaandar |
|---|---|
| Protamine Sulfate | Magaan ang epekto at dami ng heparin |
| Sodium dihydrogen phosphate | Nagpapanatili ng balanse ng mineral sa katawan |
| Phenol | Mayroon itong epekto na antibacterial |
| Metacresol | Mayroon itong antifungal at hemostatic effects. |
| Glycerin | Ginamit upang matunaw ang mga sangkap |
| Purong tubig | Ginagamit ito upang makamit ang kinakailangang konsentrasyon ng mga sangkap. |
Pakikihalubilo sa droga
Ang gamot ay ipinahiwatig para sa anumang uri ng diabetes mellitus, sa kaso ng buo o bahagyang paglaban sa mga tablet na nagpapababa ng asukal. Ginagamit din ito sa mga kondisyong pang-emergency sa mga diyabetis laban sa background ng agnas ng metabolismo ng karbohidrat at sa kaso ng mga magkasanib na sakit. Gayunpaman, ang gamot ay hindi inireseta para sa hypoglycemia at indibidwal na hindi pagpaparaan sa mga bahagi nito.
Ang gamot ay inilaan para sa iv, v / m, s / c na pangangasiwa. Ang ruta ng pangangasiwa at dosis ay inireseta ng endocrinologist depende sa mga personal na katangian ng pasyente. Ang average na halaga ng gamot ay 0.5-1 IU / kg ng timbang.
Ang mga gamot na Short-acting na insulin ay pinangangasiwaan sa loob ng 30 minuto. bago kumuha ng mga pagkaing karbohidrat. Ngunit una, dapat kang maghintay hanggang sa ang temperatura ng suspensyon ay tumaas ng hindi bababa sa 15 degree.
Sa kaso ng monotherapy, ang insulin ay pinamamahalaan ng 3 hanggang 6 beses sa isang araw. Kung ang pang-araw-araw na dosis ay higit sa 0.6 IU / kg, pagkatapos ay kailangan mong magpasok ng dalawa o higit pang mga iniksyon sa iba't ibang mga lugar.
Bilang isang patakaran, ang ahente ay injected sc sa pader ng tiyan. Ngunit ang mga injection ay maaari ding gawin sa balikat, puwit at hita.
Paminsan-minsan, ang lugar ng iniksyon ay dapat mabago, na maiiwasan ang hitsura ng lipodystrophy. Sa kaso ng pang-ilalim ng pangangasiwa ng hormon, kailangan mong mag-ingat upang matiyak na ang likido ay hindi pumasok sa daluyan ng dugo. Gayundin, pagkatapos ng iniksyon, ang lugar ng pag-iiniksyon ay hindi maaaring ma-massage.
Posible ang pangangasiwa sa / sa at / m sa ilalim ng pangangasiwa ng medikal. Ginagamit lamang ang mga cartridges kung ang likido ay may isang malinaw na kulay nang walang mga impurities, samakatuwid, kapag lumitaw ang isang pag-uunlad, hindi dapat gamitin ang solusyon.
Ito ay nagkakahalaga ng pag-alala na ang mga cartridges ay may isang tiyak na aparato na hindi pinapayagan ang paghahalo ng kanilang mga nilalaman sa iba pang mga uri ng insulin. Ngunit sa wastong pagpuno ng panulat ng syringe maaari silang magamit muli.

Pagkatapos ng pagpasok, ang karayom ay dapat na mai-unscrewed gamit ang panlabas na takip nito at pagkatapos ay itapon. Sa gayon, maiiwasan ang pagtulo, maaaring matiyak ang tibay, at ang hangin ay hindi makapasok sa karayom at mai-barado.
Ang mga side effects ay isang pagkabigo sa metabolismo ng karbohidrat. Kaya, ang mga pagsusuri ng mga doktor at mga pasyente ay dumating sa katotohanan na pagkatapos ng pangangasiwa ng Rinsulin P, ang hypoglycemia ay maaaring umunlad. Ito ay nahayag sa pamamagitan ng pagkamaalam, pamumula ng balat, sakit ng ulo, palpitations, panginginig, gutom, hyperhidrosis, pagkahilo, at sa mga malubhang kaso, ang hypoglycemic coma ay bubuo sa diabetes mellitus.
Ang mga reaksiyong alerdyi, tulad ng edema ni Quincke, mga pantal sa balat, posible rin. Ang anaphylactic shock, na maaaring humantong sa kamatayan, paminsan-minsan ay bubuo.
Ang Rosinsulin ay angkop para sa kumplikadong paggamit kasabay ng iba pang mga gamot.Bago simulan ang pinagsamang paggamot, dapat kang kumunsulta sa isang doktor.
Inireseta at kinakalkula ng doktor ang dosis, isinasaalang-alang ang pakikipag-ugnay ng mga aktibong sangkap. Sa pag-iingat, ang Rosinsulin ay dapat gawin kasama ng iba pang mga gamot upang gawing normal ang glucose ng dugo.
Ang pagpapahina ng nais na epekto ay sinusunod habang kumukuha ng mga contraceptives, diuretics at antidepressant.
Ang pangangailangan para sa isang kapalit ay natutukoy ng doktor. Ang dahilan para sa paghahanap para sa isang analogue ay ang kakulangan ng mga benta o ang pagkakaroon ng mga contraindications. Ang mga tagubilin para sa Rosinsulin ay nagpapahiwatig ng pinaka angkop na paraan para sa kapalit. Kabilang dito ang Biosulin, Gansulin, Protafan, Rinsulin, Humodar at Humulin. Ipinagbabawal na independyenteng humingi ng isang kapalit at simulan ang paggamot gamit ang mga analogues.
Paano ginagawa ang pagsusuri?
 Bilang isang patakaran, ang isang pagsusuri sa medikal ay hindi limitado sa isang pagsusuri ng isang walang laman na tiyan. Kadalasan, dalawang pagsubok ang ginaganap:
Bilang isang patakaran, ang isang pagsusuri sa medikal ay hindi limitado sa isang pagsusuri ng isang walang laman na tiyan. Kadalasan, dalawang pagsubok ang ginaganap:
- sa isang walang laman na tiyan
- 1.5-2 na oras pagkatapos kumain (pagkarga ng glucose).
Hindi dapat magkakaiba ang kanilang mga resulta, ang rate ng insulin pagkatapos kumain ay nasa loob ng 3 hanggang 35 na yunit. Ang isang sanhi para sa malubhang pag-aalala ay ang tagapagpahiwatig nang higit sa tatlong beses ang halaga ng pagsusuri ng pag-aayuno.
Bilang karagdagan, ang tinatawag na provocative test ay ginagamit sa diagnostic practice, ayon sa kung saan ang pasyente ay mabilis na sa pamamagitan ng pagsuri sa parameter ng interes tuwing anim na oras. Ang hindi likas na mataas / mababang halaga ng signal ay may mga problema sa pancreas. Sa partikular, ang diyabetis ay maaaring maging sanhi.
Kasabay ng pagsubok para sa insulin, ang isang pag-aaral ng konsentrasyon ng asukal sa dugo ay isinasagawa. Ayon sa mga resulta ng mga pagsusulit na ito, ang mga doktor ay maaaring gumawa ng mga konklusyon tungkol sa kondisyon ng pasyente.
Mga sintomas ng Mababang Insulin
Bilang karagdagan sa mga pagsubok sa laboratoryo, may iba pang mga paraan upang makita ang abnormally mababang insulin sa mga tao. Mayroong isang bilang ng mga sintomas na nagpapahiwatig ng isang sakit sa hormonal.

Ang mga palatandaan ng kakulangan ng sangkap sa katawan ay kasama ang mga sumusunod na kondisyon:
- nadagdagan ang ganang kumain, walang pigil na pakiramdam ng gutom,
- malubhang hindi makatarungang uhaw, matindi at madalas na pag-ihi,
- nanginginig na mga paa
- palpitations ng puso,
- kapansin-pansin na kalokohan
- pamamanhid ng mga daliri, bibig, nasopharynx,
- pagduduwal
- tumaas ang pagpapawis
- malabo
- nalulumbay na kalagayan, pagkamayamutin.
Paradoxically, ang mga palatandaan ng labis na insulin ay katulad ng mga sintomas ng isang hindi sapat na halaga. Ang mga ito ay hindi inaasahang pag-atake ng gutom, kahinaan, pagkapagod, igsi ng paghinga, cramp, pati na rin ang pangangati ng balat at paglabag sa mga proseso ng pagbabagong-buhay, isang pagtaas sa dami ng ihi.
Ang alinman sa mga sintomas na ito ay maaaring magkaroon ng isang sanhi ng physiological na hindi nauugnay sa sakit. Ngunit mas mahusay na sumailalim sa isang pagsusuri nang isang beses kaysa sa paglulunsad ng sakit.
Paggamot ng diabetes
 Kung sa isang diyabetis na sakit sa unang uri ng pasyente ay agad na inireseta ang mga iniksyon ng hormone sa iba't ibang mga dosis kaagad pagkatapos ng diagnosis, pagkatapos ay sa ika-2 na diyabetis ang sitwasyon ay medyo naiiba. Sa mga unang yugto, tulad ng nabanggit na, ang pancreas ay normal na gumagana, kahit na matindi, dahil ang konsentrasyon ng insulin sa dugo ay nasa loob ng normal na mga limitasyon (o mas mataas). Sa yugtong ito, hindi kinakailangan ang therapy sa insulin, ang mga gamot na nagpapababa ng asukal at isang diyeta ay ipinakilala sa halip. Sa paglipas ng panahon, ang iron ay maubos, pagkatapos lamang ang pangangailangan para sa isang bagong paggamot ay lumitaw.
Kung sa isang diyabetis na sakit sa unang uri ng pasyente ay agad na inireseta ang mga iniksyon ng hormone sa iba't ibang mga dosis kaagad pagkatapos ng diagnosis, pagkatapos ay sa ika-2 na diyabetis ang sitwasyon ay medyo naiiba. Sa mga unang yugto, tulad ng nabanggit na, ang pancreas ay normal na gumagana, kahit na matindi, dahil ang konsentrasyon ng insulin sa dugo ay nasa loob ng normal na mga limitasyon (o mas mataas). Sa yugtong ito, hindi kinakailangan ang therapy sa insulin, ang mga gamot na nagpapababa ng asukal at isang diyeta ay ipinakilala sa halip. Sa paglipas ng panahon, ang iron ay maubos, pagkatapos lamang ang pangangailangan para sa isang bagong paggamot ay lumitaw.
Maraming mga pasyente na may diyabetis ang natatakot sa pag-asam ng mga regular na iniksyon. Ang ilan ay kahit na tumanggi sa insulin therapy. Ang desisyon na ito ay higit sa mapanganib, dahil ang isang palaging estado ng hyperglycemia ay may hindi mababalik na mga kahihinatnan.
Ang iba't ibang uri ng insulin ay ginagamit upang gamutin ang mga pasyente ng diabetes:
Sa pamamagitan ng pangalan, maaari mong matukoy kung gaano kabilis ang kilos ng therapeutic injection: pagkatapos ng 5 minuto, 20, o pagkatapos ng ilang oras. Gamit ang iba't ibang mga gamot sa kanilang pagkilos, posible na tularan ang normal na paggana ng pancreas: isang daluyan o matagal na gamot na nagre-recess sa background na pagtatago ng insulin, maikli o ultra-maikli (pagkatapos kumain).