Ang diyabetis ng pancreatogenic

Ang pancreatogenic diabetes mellitus ay isang pangalawang kondisyon ng pathological na nailalarawan sa pamamagitan ng pagdaragdag ng hyperglycemia laban sa background ng isang pangunahing lesyon ng pancreatic. Sa mga simpleng salita, bilang isang resulta ng nagpapaalab na proseso sa pancreas o sa anumang iba pang mga karamdaman sa bahagi ng katawan na ito, nangyayari ang pagsugpo sa paggawa ng insulin. Ang hindi sapat na paggamit ng insulin sa daloy ng dugo, sa turn, ay humantong sa may kapansanan na metabolismo ng glucose at isang pagtaas sa antas nito sa dugo. Mula sa isang klinikal na pananaw, tulad ng isang sakit ay nailalarawan sa mga sakit na dyspeptic, pati na rin ang mga palatandaan na tiyak para sa hyperglycemia. Ang prosesong ito ng pathological ay may isang medyo kanais-nais na pagbabala at mahusay na tumugon sa paggamot sa isang pinagsamang diskarte. Gayunpaman, sa mga advanced na kaso, maaari itong maging sanhi ng binibigkas na mga pagbabago sa bahagi ng maraming mga panloob na organo, tulad ng mga bato, nervous system, at iba pa.
Mayroong pangalawang opisyal na hindi rehistradong pangalan para sa patolohiya na ito - type 3 diabetes. Ayon sa iba't ibang mga mapagkukunan, mula sa sampu hanggang limampung porsyento ng mga taong nagdurusa sa talamak na pamamaga ng pancreas ay nakatagpo ng naturang sakit. Ayon sa mga istatistika, pagkatapos ng talamak na pancreatitis, ang posibilidad na magkaroon ng hyperglycemia ay tataas ng labinlimang porsyento. Nabanggit na kadalasan ang mga kinatawan ng lalaki na napansin sa labis na pag-inom ng alkohol ay nagdurusa sa prosesong ito ng pathological.
Sa karamihan ng mga kaso, ang pancreatogen diabetes mellitus ay bubuo laban sa background ng talamak na pancreatitis. Bukod dito, ang mas madalas na pagpalala, mas malaki ang posibilidad ng isang paglabag. Ang talamak na nagpapaalab na proseso sa paglipas ng panahon ay humahantong sa unti-unting pagkawasak at sclerosis ng mga islet ng Langerhans, na direktang responsable para sa endocrine function.
Bilang karagdagan sa talamak na pancreatitis, kung minsan ang sanhi ng sakit na ito ay isinasagawa sa pamamagitan ng mga kirurhiko interbensyon sa pancreas. Ang panganib ng postoperative hyperglycemia ay direktang nakasalalay sa dami ng operasyon. Ang talamak na pancreatitis, pancreatic necrosis o malignant lesyon nito - lahat ng ito ay maaaring humantong sa may kapansanan na pag-andar ng endocrine, na sinusundan ng isang patuloy na pagtaas ng glucose sa dugo.
Batay sa naunang nabanggit, maaari nating makilala ang isang bilang ng ilang mga tiyak na predisposing na mga kadahilanan na hindi direktang nag-aambag sa pagbuo ng pancreatogenic diabetes mellitus. Una sa lahat, ito ay isang labis na pagkagumon sa alkohol. Tulad ng alam mo, ito ay alkohol na isa sa mga pinaka-karaniwang sanhi ng nagpapaalab na sugat ng pancreas. Ang labis na pagkonsumo ng sobrang mataba na pagkain o mga pagkaing mayaman sa madaling natutunaw na karbohidrat, sobrang timbang, mataas na lipid sa dugo - ang lahat ng ito ay nagdaragdag ng panganib ng pagbuo ng sakit na ito. Ang isa pang mahalagang kadahilanan ng predisposing ay ang hindi makontrol na paggamit ng mga glucocorticosteroids.
Ang pancreas ay isa sa pinakamahalagang mga organo sa katawan ng tao na responsable para sa panunaw at metabolismo. Sa istraktura nito, ang mga kumpol ng mga cell na gumagawa ng mga hormone, higit sa lahat ay matatagpuan sa buntot ng organ at tinawag na mga islet ng Langerhans, ay nakahiwalay. Ito ang mga cell na ito na may pananagutan sa paggawa ng insulin, na, naman, direktang nakakaapekto sa pagpapanatili ng isang pinakamainam na konsentrasyon ng glucose sa dugo. Sa pagkakaroon ng anumang mga problema mula sa pancreas, na napag-usapan namin sa itaas, ang endocrine function nito ay may kapansanan. Ang talamak na nagpapaalab na reaksyon ay nag-aambag sa unti-unting pagkawasak ng islet apparatus at ang kapalit nito na may siksik na nag-uugnay na tissue. Ang isang mas maliit na halaga ng insulin ay nagsisimula na dumadaloy sa daloy ng dugo, dahil sa kung saan mayroong una ng isang lumilipas na pagtaas sa antas ng glucose, at pagkatapos ay patuloy na hyperglycemia. Ito ay eksakto kung ano ang hitsura ng mekanismo para sa pagbuo ng pancreatogenic diabetes mellitus.
Ang mga produktong magagawa mo at hindi magagawa sa pancreatitis at diabetes
Ang pasyente ay dapat na kategorya na ibukod ang paggamit ng alkohol, mga produktong harina, fast food at mga produktong confectionery. Mataba at maanghang, maalat at maanghang - lahat ito ay nahuhulog sa listahan ng mga pagbabawal na maaaring negatibong nakakaapekto sa kondisyon ng pasyente. Hindi inirerekomenda ang mga matamis na carbonated na inumin, mga juice na may mga dayuhang sangkap, mga marinade, sausage, at legume. Ang pang-araw-araw na diyeta ay kinakalkula mula sa isang tiyak na dami ng mga nutrisyon. Ang pagkain ay madalas na natupok, at sa maliit na bahagi.
Nagbibigay ang pancreatogenic diabetes ng isang mahusay na pagbabala. Ang kurso ng sakit ay maaaring ihinto, lalo na sa mga unang yugto, ang antas ng asukal ay maaaring mabawasan sa normal. Ang pangunahing kondisyon ay ang pagsunod sa lahat ng mga rekomendasyon ng dumadating na manggagamot.
Ang pancreatogenic diabetes mellitus - Ang sakit na endocrine, na nangyayari laban sa background ng isang pangunahing sugat ng pancreas ng iba't ibang mga pinagmulan (karaniwang talamak na pancreatitis). Ito ay ipinapakita sa pamamagitan ng dyspeptic disorder (heartburn, pagtatae, pana-panahong sakit sa epigastrium) at ang unti-unting pag-unlad ng hyperglycemia. Ang diagnosis ay batay sa isang pag-aaral ng profile ng glycemic, biochemistry ng dugo, ultrasound, at MRI ng pancreas. Kasama sa paggamot ang isang diyeta na mababa sa taba at "mabilis" na mga karbohidrat, ang paggamit ng mga enzyme at mga pagbaba ng asukal, at pagtanggi mula sa alkohol at paninigarilyo. Pagkatapos ng radikal na operasyon, inireseta ang kapalit na insulin.
Ang pancreatogenic diabetes mellitus (type 3 diabetes mellitus) ay isang pangalawang paglabag sa metabolismo ng glucose na bumubuo bilang isang resulta ng pinsala sa endocrine pancreas (pancreas). Ang sakit ay nangyayari sa 10-90% ng mga pasyente na may talamak na pancreatitis. Ang ganitong pagkakaiba-iba ng data ay nauugnay sa pagiging kumplikado ng paghula ng pagbuo ng pancreatic endocrine Dysfunction at ang kahirapan ng pagkakaiba-iba ng diagnosis ng patolohiya. Pagkatapos ng talamak na pancreatitis, ang panganib ng type 3 diabetes ay 15%. Ang sakit ay nakakaapekto sa mas madalas na mga lalaki na kumonsumo ng labis na alkohol, mataba na pagkain.
Ang sakit ay bubuo ng isang paglabag sa endocrine at exocrine function ng pancreas. Ang mga sumusunod na sanhi ng pinsala sa islet apparatus ng gland ay nakikilala:
- Talamak na pamamaga ng pancreas. Ang madalas na pagpalala ng pancreatitis ay nagdaragdag ng panganib ng pagbuo ng diabetes. Ang talamak na pamamaga ay nagdudulot ng unti-unting pagkawasak at sclerosis ng mga isla ng Langerhans.
- Operasyon ng pancreas. Ang saklaw ng postoperative diabetes ay nag-iiba mula 10% hanggang 50% depende sa dami ng operasyon. Karamihan sa mga madalas, ang sakit ay bubuo pagkatapos ng isang kabuuang pancreatectomy, pancreatoduodenal resection, pahaba pancreatojejunostomy, resection ng caudal bahagi ng pancreas.
- Iba pang mga sakit sa pancreatic. Ang cancer sa pancreatic, ang pancreatic necrosis ay nagiging sanhi ng isang paglabag sa pagpapaandar ng endocrine na may pagbuo ng patuloy na hyperglycemia.
Mayroong mga kadahilanan sa panganib na nag-trigger ng pancreatogenic diabetes sa mga pasyente na may pancreatic dysfunction. Kabilang dito ang:
- Pag-abuso sa alkohol. Ang sistematikong paggamit ng mga inuming nakalalasing nang maraming beses ay nagdaragdag ng panganib ng pancreatitis ng alkohol na pinagmulan kasama ang pagbuo ng lumilipas o patuloy na hyperglycemia.
- Malnutrisyon. Ang labis na pagkonsumo ng mga pagkaing mayaman sa taba, madaling natunaw na karbohidrat ay nag-aambag sa pag-unlad ng labis na katabaan, hyperlipidemia at pagpapaputok sa glucose (prediabetes).
- Ang pangmatagalang paggamit ng mga gamot (corticosteroids) ay madalas na sinamahan ng paglitaw ng hyperglycemia.
Ang endocrine function ng pancreas ay ang pagpapakawala ng insulin at glucagon sa dugo. Ang mga hormone ay ginawa ng mga islet ng Langerhans na matatagpuan sa buntot ng glandula. Ang matagal na mga panlabas na impluwensya (alkohol, mga gamot), madalas na pag-iwas sa pagpalala ng pancreatitis, operasyon sa glandula ay humantong sa kapansanan sa pag-andar ng insulin. Ang pag-unlad ng talamak na pamamaga ng glandula ay nagdudulot ng pagkawasak at sclerosis ng islet apparatus. Sa panahon ng isang exacerbation ng pamamaga, nabuo ang pancreatic edema, ang nilalaman ng trypsin sa pagtaas ng dugo, na may epekto sa pagbubawas sa pagtatago ng insulin. Bilang resulta ng pinsala sa endocrine apparatus ng glandula, lumilipas at pagkatapos ay patuloy na nangyayari ang hyperglycemia, nabuo ang diyabetis.
Ang patolohiya ay madalas na nangyayari sa mga taong may manipis o normal na pangangatawan na may pagtaas ng excitability ng nervous system. Ang pinsala sa pancreas ay sinamahan ng mga sintomas ng dyspeptic (pagtatae, pagduduwal, heartburn, flatulence). Ang masakit na sensasyon sa panahon ng exacerbation ng glandular pamamaga ay naisalokal sa epigastric zone at may iba't ibang intensidad. Ang pagbuo ng hyperglycemia sa talamak na pancreatitis ay nangyayari nang unti-unti, sa average pagkatapos ng 5-7 taon. Habang ang pagdaragdag ng sakit at ang dalas ng mga exacerbations ay tumataas, ang panganib ng pagbuo ng diabetes ay tumataas. Ang diyabetes ay maaari ring mag-debut sa pagpapakita ng talamak na pancreatitis. Ang postoperative hyperglycemia ay nabuo nang sabay-sabay at nangangailangan ng pagwawasto ng insulin.
Ang pancreatogenic diabetes ay banayad na may katamtaman na pagtaas ng glucose sa dugo at madalas na pag-aaway ng hypoglycemia. Ang mga pasyente ay kasiya-siyang inangkop sa hyperglycemia hanggang sa 11 mmol / L. Ang isang karagdagang pagtaas sa glucose ng dugo ay nagdudulot ng mga sintomas ng diabetes (pagkauhaw, polyuria, dry skin). Ang pancreatogen diabetes ay mahusay na tumugon sa paggamot na may diet therapy at mga gamot na nagpapababa ng asukal. Ang kurso ng sakit ay sinamahan ng madalas na nakakahawang sakit sa balat.
Sa mga pasyente na may type 3 diabetes, ketoacidosis at ketonuria bihirang mangyari. Ang mga pasyente na may pancreatogenic diabetes ay nailalarawan sa pamamagitan ng madalas na maiikling pag-atake ng hypoglycemia, na sinamahan ng isang pakiramdam ng gutom, malamig na pawis, kabag ng balat, labis na kaguluhan, panginginig. Ang isang karagdagang pagbagsak sa glucose ng dugo ay nagdudulot ng pag-ulap o pagkawala ng kamalayan, ang pag-unlad ng mga seizure at hypoglycemic coma. Sa isang napakahabang kurso ng pancreatogenic diabetes, ang mga komplikasyon ay nasa bahagi ng iba pang mga system at organo (diabetes neuropathy, nephropathy, retinopathy, angiopathy), hypovitaminosis A, E, may kapansanan na metabolismo ng magnesium, tanso at sink.
Ang diagnosis ng pancreatogenic diabetes mellitus ay mahirap. Ito ay dahil sa matagal na kawalan ng mga sintomas ng diabetes, ang kahirapan sa pagkilala sa nagpapaalab na sakit sa pancreatic. Sa pag-unlad ng sakit, ang mga sintomas ng pinsala sa pancreatic ay madalas na hindi pinapansin, na inireseta lamang ang hypoglycemic therapy. Ang diagnosis ng karamdaman sa karbohidrat na karamdaman ay isinasagawa sa mga sumusunod na lugar:
- Konsultasyon ng Endocrinologist. Ang isang mahalagang papel ay ginampanan ng isang masusing pag-aaral ng kasaysayan ng sakit at ang kaugnayan ng diabetes na may talamak na pancreatitis, operasyon sa pancreas, alkoholismo, sakit sa metaboliko, at paggamit ng mga gamot na steroid.
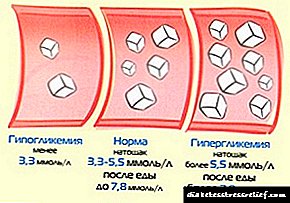
- Pagsubaybay sa glycemia. Ito ay nagsasangkot ng pagtukoy ng konsentrasyon ng glucose sa isang walang laman na tiyan at 2 oras pagkatapos kumain. Sa type 3 diabetes, ang antas ng glucose sa pag-aayuno ay nasa loob ng normal na mga limitasyon, at pagkatapos kumain ay makataas.
- Pagtatasa ng pagpapaandar ng pancreatic. Ginagawa ito gamit ang pagsusuri ng biochemical upang matukoy ang aktibidad ng diastase, amylase, trypsin at lipase sa dugo. Ang data ng OAM ay nagpapahiwatig: sa pancreatogenic diabetes, ang mga bakas ng glucose at acetone sa ihi ay karaniwang wala.
- Mga instrumento na imaging imaging. Ang ultratunog ng lukab ng tiyan, nagpapahintulot sa iyo ng pancreatic MRI na suriin ang laki, echogenicity, istraktura ng pancreatic, ang pagkakaroon ng mga karagdagang formations at inclusions.
Sa endocrinology, ang diagnosis ng pagkakaiba-iba ng sakit ay isinasagawa na may type 1 at type 2 diabetes. Ang type 1 diabetes ay nailalarawan sa pamamagitan ng isang matalim at agresibong pagsisimula ng sakit sa murang edad at malubhang sintomas ng hyperglycemia. Sa pagsusuri ng dugo, ang mga antibodies sa mga selula ng pancreatic beta ay napansin. Ang mga kakaibang tampok ng type 2 diabetes ay magiging labis na katabaan, paglaban sa insulin, ang pagkakaroon ng C-peptide sa dugo at ang kawalan ng hypoglycemic seizure. Ang pag-unlad ng parehong uri ng diabetes ay hindi nauugnay sa nagpapaalab na sakit ng pancreas, pati na rin ang mga interbensyon sa kirurhiko sa organ.
Para sa pinakamahusay na resulta, kinakailangan upang maisagawa ang magkasanib na paggamot ng talamak na pancreatitis at diabetes. Kinakailangan na tuluyang iwanan ang paggamit ng mga inuming nakalalasing at tabako, ayusin ang diyeta at pamumuhay. Ang pinagsamang therapy ay may mga sumusunod na direksyon:
Sa kumplikadong paggamot ng pinsala sa pancreatic at pagwawasto ng hyperglycemia, positibo ang pagbabala ng sakit. Sa karamihan ng mga kaso, posible na makamit ang isang kasiya-siyang kondisyon ng pasyente at normal na mga halaga ng asukal sa dugo. Sa malubhang sakit na oncological, ang mga radikal na operasyon sa glandula, ang pagbabala ay depende sa interbensyon at panahon ng rehabilitasyon. Ang kurso ng sakit ay pinalala ng labis na katabaan, alkoholismo, pag-abuso sa mga mataba, matamis at maanghang na pagkain. Para sa pag-iwas sa pancreatogenic diabetes mellitus, kinakailangan upang mamuno ng isang malusog na pamumuhay, sumuko ng alkohol, at sa pagkakaroon ng pancreatitis, sumailalim sa isang napapanahong pagsusuri ng isang gastroenterologist.
Mga sanhi ng pancreatogenic diabetes mellitus at anong paggamot ang ipinahiwatig?
Sa ilang mga pasyente, ang pancreatogenic diabetes mellitus ay bubuo laban sa background ng pancreatic pathology. Ang ganitong uri ng diabetes ay hindi nalalapat sa alinman sa unang uri (T1DM) o pangalawa (T2DM). Ayon sa maraming mga eksperto, ang pancreatogenic diabetes ay ang pangatlong uri ng diabetes, na may mga katangian ng mga palatandaan at tampok ng kurso.
Ang pancreas ay binubuo ng exocrine at endocrine tissue. Sa pancreatitis, nagkalat ang mapanirang at degenerative na mga pagbabago sa acinar tissue ay nangyari, na sinusundan ng pagkasayang ng acini, ang pangunahing istrukturang elemento ng exocrine na bahagi ng glandula.
Ang ganitong mga pagbabago ay maaari ring pahabain sa mga islet ng Langerhans (mga yunit ng istruktura ng endocrine na bahagi ng pancreas), ang pagpapaandar ng kung saan ay ang paggawa ng insulin. Bilang isang resulta, ang gawain ng endocrine pancreas apparatus ay nabalisa, na humahantong sa hitsura ng pancreatogen diabetes mellitus.
Ang type 3 diabetes ay may ilang mga katangian:
- Ang mga pasyente ay madalas na may isang normal na pangangatawan,
- Walang genetic predisposition
- Kakayahang umunlad ang hypoglycemia,
- Ang mga pasyente ay madalas na nasuri sa mga sakit sa balat,
- Mababang pangangailangan para sa therapy sa insulin,
- Ang pag-uugali ng choleric ay nanaig sa mga pasyente,
- Late pagpapakita ng mga sintomas (pagpapakita). Ang mga halatang palatandaan ng sakit ay naramdaman pagkatapos ng 5-7 taon mula sa simula ng pinagbabatayan na sakit.
Hindi gaanong karaniwan kaysa sa ordinaryong diyabetis, macroangiopathy, microangiopathy, at ketoacidosis.
Ang pangunahing sanhi ng type 3 diabetes ay pancreatitis. Ngunit may iba pang mga kadahilanan na pumukaw sa pag-unlad ng sakit.
Kabilang dito ang:
- Mga pinsala kung saan ang integridad ng pancreas ay may kapansanan,
- Mga interbensyon sa kirurhiko (pancreatoduodenectomy, pahabang pancreatojejunostomy, pancreatectomy,
- Pag-ihi ng pancreas)
- Pangmatagalang gamot (paggamit ng corticosteroid),
- Iba pang mga sakit sa pancreatic, tulad ng cancer, pancreatic necrosis, pancreatopathy,
- Cystic fibrosis,
- Hemochromatosis
Dagdagan nila ang posibilidad na magkaroon ng type 3 diabetes:
- Labis na katabaan Ang sobrang timbang ay nagpapalubha sa kurso ng pancreatitis at pinatataas ang panganib ng pagbuo ng mga komplikasyon nito. Sa mga pasyente na may labis na katabaan, ang resistensya ng tisyu (resistensya) sa insulin ay mas karaniwan, na nagpapataas ng panganib ng diyabetis.
- Hyperlipidemia. Ang isang pagtaas ng antas ng lipids sa dugo ng isang tao ay nakakagambala sa sirkulasyon ng dugo, bilang isang resulta kung saan ang mga cell ng pancreas ay hindi tumatanggap ng kinakailangang halaga ng mga nutrisyon at pamamaga ay bubuo.
- Alkoholismo Sa systemic na pag-inom, ang rate ng pag-unlad ng kakulangan ng exocrine gland ay mas mataas.
Mga palatandaan ng pancreatogenic diabetes mellitus:
- Isang palagiang pakiramdam ng gutom
- Polyuria
- Polydipsia
- Nabawasan ang tono ng kalamnan,
- Kahinaan
- Malamig na pawis
- Nanginginig ng buong katawan
- Emosyonal na kaguluhan.
Sa pancreatogenic diabetes mellitus, ang mga pader ng vascular ay nagiging mas payat, ang kanilang pagkamatagusin ay nagdaragdag, na ang panlabas ay nagpapakita ng sarili bilang mga bruises at pamamaga.
Ang opisyal na gamot ay hindi kinikilala ang type 3 diabetes, at sa pagsasagawa tulad ng isang pagsusuri ay napakabihirang. Bilang isang resulta, ang hindi tamang paggamot ay inireseta na hindi nagbibigay ng nais na epekto.
Ang katotohanan ay na may pancreatogenic diabetes, kaibahan sa diyabetis sa unang dalawang uri, kinakailangang maimpluwensyahan hindi lamang ang hyperglycemia, kundi pati na rin ang pinagbabatayan na sakit (pancreatic pathology).
Ang paggamot para sa type 3 diabetes ay may kasamang:
- Diet
- Ang therapy sa droga
- Mga iniksyon ng insulin
- Pamamagitan ng kirurhiko.
Ang diyeta para sa pancreatogenic diabetes mellitus ay binubuo sa pagwawasto ng kakulangan sa protina-enerhiya, kabilang ang hypovitaminosis. Kinakailangan na ibukod ang mga mataba, maanghang at pritong pagkain, simpleng karbohidrat (tinapay, mantikilya, sweets).
Ang mga kinakailangang pagkain ay dapat na ganap na lagyang muli ang mga reserbang mga bitamina at mineral ng katawan. Kinakailangan din na ganap na iwanan ang alkohol.
Kasama sa drug therapy ang pagkuha ng gamot:
- Masigla
Ang Therapy na may paghahanda ng enzyme ay isang karagdagang (adjuvant) na paraan ng paggamot sa sakit. Ang mga paghahanda ng Enzyme na ginagamit para sa paggamot ng type 3 diabetes mellitus ay dapat maglaman ng amylase, peptidase, at lipase enzymes sa iba't ibang proporsyon.
Ang layunin ng paggamit ng mga gamot na ito ay upang mapagbuti ang pantunaw at metabolismo ng karbohidrat, na tumutulong upang mas mahusay na makontrol ang mga antas ng glucose, mabawasan ang panganib ng mga komplikasyon, nagpapatatag ng mga antas ng glycogemoglobin at mapabuti ang kagalingan ng pasyente.
Ang isa sa mga karaniwang ginagamit na paghahanda ng enzyme ay ang Creon, na bilang karagdagan sa pangunahing layunin nito ay nakakatulong din upang mapawi ang sakit sa pancreatic.
Ang sakit sa pancreatic ay maaaring humantong sa sitophobia (takot sa pagkain), na kung saan ay nag-aambag lamang sa pagbuo ng hypoglycemia. Upang mabawasan ang sakit, inirerekumenda na gumamit ng mga non-narcotic analgesics.
Pinag-uusapan namin ang tungkol sa autotransplantation ng mga islet ng Langerhans mula sa isang donor sa isang pasyente na nagdurusa sa diyabetis. Pagkatapos ng paglipat, ang mga cell cells ng endocrine ay nagsisimula upang makabuo ng insulin, aktibong kumokontrol sa glycemia.
Pagkatapos ng isang operasyon, maaaring gawin ang pancreatic resection o pancreatomy.
Kung kinakailangan, magreseta ng pagpapakilala ng mga gamot na naglalaman ng insulin, ang dosis kung saan nakasalalay sa antas ng glucose sa dugo, ang pagkain na natupok sa pagkain, ang pisikal na aktibidad ng pasyente.
Pancreatogenic diabetes mellitus - diyeta at paggamot ng pancreatitis
Ang pancreatogenic diabetes mellitus ay isang sakit na nangyayari na may kaugnayan sa isang pangunahing sugat sa pancreas. Sa mga endocrinologist, ang kahulugan ng sakit bilang type 3 diabetes ay pangkaraniwan. Ang posibilidad ng pagbuo ng patolohiya ay mula 10 hanggang 90% para sa mga pasyente na may talamak na anyo ng pancreatitis. Upang maibukod ang sakit, kinakailangan upang maunawaan ang mga sanhi ng pag-unlad nito, sintomas, pamamaraan ng pag-iwas.
Ang pancreatogenic diabetes mellitus ay isang pangalawang paglabag sa paggawa ng glucose. Ang kondisyon ay bubuo dahil sa isang sugat ng intracecretory apparatus ng pancreas. Bigyang-pansin ang katotohanan na:
- ang posibilidad ng pagbuo ng patolohiya ay direktang nauugnay sa mga paghihirap sa mga tuntunin ng paghula ng disfunction ng endocrine organ at ang kahirapan ng diagnosis ng pagkakaiba-iba,
- pagkatapos ng nabuo na talamak na pancreatitis, ang panganib ng type 3 diabetes ay magiging 15%,
- Karaniwang nakakaapekto sa pancreatogen diabetes ang mga lalaki, na kumonsumo ng isang malaking halaga ng mga inuming nakalalasing at mataba na pagkain.
Kinakailangan na maunawaan nang mas detalyado ang mga sanhi ng patolohiya at klinikal na larawan.
Ang mga nangungunang sanhi ng pancreatogenic diabetes mellitus ay may kasamang talamak at talamak na pinsala sa pancreatic. Bilang karagdagan, ang mga kadahilanan na maaaring pukawin ang pagbuo ng isang nagpapasiklab na reaksyon ng panloob na organ ay nakikilala. Pinag-uusapan namin ang paggamit ng mga inuming nakalalasing, mga interbensyon sa kirurhiko sa pancreas.
Ang diabetes mellitus at pancreatitis ay maaaring umunlad dahil sa pagkakaroon ng calculi sa gallbladder. Ang sobrang timbang, ang paggamit ng mga nakakapinsalang produkto ng pagkain, pati na rin ang pinsala sa gamot sa katawan ay nararapat espesyal na pansin. Ang isang sakit na oncological (kabilang ang metastatic at anuman ang yugto) ay maaaring maging isang kadahilanan na nakakaakit. Hindi natin dapat kalimutan ang tungkol sa traumatic lesyon ng pancreas, ang pagbuo ng pancreatic necrosis (laban sa background ng pancreatitis) at isang genetic predisposition.
Ang isang pathological kondisyon ay nabuo sa mga taong may manipis o normal na katawan na may mataas na antas ng excitability ng nervous system. Ang pinsala sa pancreas ay palaging nauugnay sa mga sintomas ng dyspeptic (pagtatae, pagduduwal, heartburn, at pagkabulok). Ang hindi kasiya-siyang mga sensasyong may pagpapalala ng nagpapasiklab na proseso ng glandula ay naisalokal sa rehiyon ng epigastric at magkaroon ng ibang antas ng intensity.
Ang pagbuo ng hyperglycemia sa pancreatitis at type 2 diabetes ay nangyayari nang sistematiko. Dapat itong alalahanin na:
- sa average, aabutin mula lima hanggang pitong taon,
- habang ang tagal ng sakit at ang dalas ng paglala ng pangkalahatang kondisyon ay nagdaragdag, ang posibilidad ng pagbuo ng patolohiya ay makabuluhang tumaas,
- ang sakit ay maaaring umunlad sa unang pagkakataon sa pagpapakita ng talamak na pancreatitis. Sa ilang mga kaso, nalalapat din ito sa talamak na pancreatitis,
- ang hyperglycemia pagkatapos ng operasyon ng pancreatic ay nabuo nang sabay-sabay at nagpapahiwatig ng isang ipinag-uutos na pagsasaayos ng sangkap na hormonal.
Ang mga simtomas ng patolohiya ng diabetes na pancreatogenic ay karaniwang nangyayari sa isang banayad na form na may isang unti-unting pagtaas sa asukal sa dugo. Ang madalas na mga bout ng hypoglycemia ay katangian din. Ang mga pasyente sa karamihan ng mga kaso ay mabilis na umaangkop sa hyperglycemia hanggang sa 11 mmol. Ang kasunod na pagtaas ng asukal sa dugo ay mag-uudyok sa mga katangian ng mga sintomas ng diabetes, lalo na ang uhaw, polyuria, dry skin. Ang kurso ng sakit ay nauugnay sa madalas na nakakahawang sakit at dermatological na karamdaman.
Upang kumpirmahin ang diagnosis, ang mga pamamaraan ng pananaliksik bilang isang pangkalahatang pagsusuri ng dugo at ihi ay inireseta, ang isang biochemical blood test ay ipinag-uutos.
Sinabi ng mga mangangero ang buong katotohanan tungkol sa diabetes! Ang diabetes ay aalis sa 10 araw kung inumin mo ito sa umaga. »Magbasa nang higit pa >>>
Huwag kalimutan ang tungkol sa pagtukoy ng mga antas ng asukal sa dugo, gumaganap ng ultrasound ng peritoneum at mga pagsubok para sa ratio ng mga diastases sa ihi at dugo.
Sa diyabetis ng pancreatic, ang paggamot ay binubuo sa pagtanggi na uminom ng alkohol at pagkagumon sa nikotina. Napakahalaga na ayusin ang diyeta at pamumuhay. Upang mabayaran ang kakulangan ng pancreatic enzyme, ginagamit ang mga naturang gamot na nagsasama ng ilang mga enzyme sa iba't ibang proporsyon. Pinag-uusapan natin ang tungkol sa amylase, protease at lipase. Ang ipinakita na paghahanda ay nag-aambag sa pagpapabuti ng mga proseso ng panunaw, ang pag-aalis ng kakulangan sa protina at enerhiya.
Nagsasalita tungkol sa paggamot para sa type 2 diabetes, bigyang-pansin ang:
- ang pangangailangan na gumamit ng mga pangalan ng pagbabawas ng asukal,
- Ang paghahanda ng sulfonylurea ay epektibo para sa pagpapabuti ng metabolismo ng karbohidrat
- ang kahalagahan ng pagpapatupad ng kapalit na therapy pagkatapos ng operasyon,
- ang fractional administration ng sangkap na hormonal ay hindi hihigit sa 30 yunit bawat araw pagkatapos ng mga interbensyon sa kirurhiko sa pancreas. Ang inirekumendang antas ng asukal sa dugo ay dapat na hindi bababa sa 4.5 mmol dahil sa malamang na pag-unlad ng hypoglycemia,
- sa normalisasyon ng glycemia, inirerekumenda na lumipat sa mga pangalan ng pagbaba ng asukal sa bibig.
Ang pancreatitis sa diabetes ay maaaring gamutin ng autotransplantation ng mga selula ng islet. Ang ipinakita na pamamaraan ay isinasagawa sa mga dalubhasang sentro ng medikal na endocrinological. Matapos ang isang matagumpay na paglipat, ang mga diabetes ay sumasailalim sa pancreatotomy o pancreatectomy.
Ang isang diyeta para sa pancreatitis at diabetes ay ang pangunahing paraan upang mapabuti ang kondisyon. Nagsasalita tungkol sa diyeta, bigyang pansin ang pagsasaayos ng antas ng protina ng kakulangan. Mahalaga na ibukod ang hypovitaminosis at kahit na minimal na mga kaguluhan sa electrolyte na masamang nakakaapekto sa katawan sa kabuuan.
Ang nutrisyon para sa pancreatitis at diabetes ay kinakailangang limitahan ang paggamit ng "mabilis" na karbohidrat, na kasama ang mga mayamang pangalan, tinapay, Matamis at cake. Mahalagang tanggihan ang pinirito, maanghang at mataba na pagkain. Ang pakikipag-usap tungkol sa mga tampok ng diyeta, bigyang pansin ang katotohanan na:
- ang batayan nito ay dapat na mga protina, lalo na ang mga varieties ng karne at isda na may isang minimum na antas ng nilalaman ng taba, kumplikadong mga karbohidrat, halimbawa, mga cereal at gulay,
- Inirerekomenda ang pagkain na kunin sa maliit na bahagi, mula lima hanggang anim na beses sa isang araw,
- Inirerekomenda na iwanan ang paggamit ng mga sariwang mansanas, legume, mayaman na sabaw ng karne, sarsa at mayonnaises.
Ang pagkakaroon ng nalaman kung ano ang maaari mong kumain kasama ang sakit, dapat kang sumunod sa gayong diyeta sa patuloy na batayan. Para sa isang diyabetis, ito ay magiging isang mahusay na pag-iwas sa pagbuo ng patolohiya sa hinaharap, pati na rin ang pag-iwas sa pagbuo ng mga komplikasyon at kritikal na mga kahihinatnan.
Sa kumplikadong paggamot ng gawain ng problema sa pancreas at pagwawasto ng hyperglycemia, ang pagbabala ng sakit ay magiging positibo. Sa karamihan ng mga kaso, posible na makamit ang isang kasiya-siyang estado ng diyabetis at pinakamainam na mga antas ng asukal sa dugo.
Sa malubhang sakit na oncological at malubhang operasyon sa pancreatic, ang pagbabala ay ganap na nakasalalay sa lawak ng interbensyon, ang tagal at pagiging epektibo ng panahon ng rehabilitasyon.
Ang kurso ng sakit, siyempre, ay pinalala ng labis na katabaan, pag-asa sa alkohol. Tumutukoy din ito sa pag-abuso sa mga mataba, matamis at maanghang na pagkain.
Upang maiwasan ang pancreatogenic diabetes mellitus, inirerekumenda na mamuno ng isang malusog at aktibong pamumuhay. Mahalagang iwanan ang paggamit ng alkohol, pagkagumon sa nikotina. Sa pagkakaroon ng pancreatitis at iba pang mga pathology ng pancreatic, hindi maaaring gawin ng isang tao nang walang napapanahong pagsusuri ng isang gastroenterologist.
Vasyutin, A. M. Ibalik ang kagalakan ng buhay, o Paano mapupuksa ang diyabetis / A.M. Vasyutin. - M .: Phoenix, 2009 .-- 224 p.
Hindib, A.F. Radioiodine therapy ng thyrotoxicosis / A.F. Tsyb, A.V. Dreval, P.I. Garbuzov. - M .: GEOTAR-Media, 2009. - 160 p.
Alexandrov, D. N. Mga Batayang Pangnegosyo. Pagkatao at sindrom ng negosyante: monograp. / D.N. Alexandrov, M.A. Alieskerov, T.V. Akhlebinin. - M .: Flint, Nauka, 2016 .-- 520 p.- Smolyansky B.L., Livonia VT. Ang diyabetes mellitus ay isang pagpipilian sa diyeta. Moscow-St. Petersburg.Pagpubliko ng Pag-publish ng Neva Publishing House, OLMA-Press, 2003, 157 na pahina, sirkulasyon 10,000 kopya.
- Skorobogatova, E.S. Ang kapansanan sa paningin dahil sa diabetes mellitus / E.S. Skorobogatova. - M .: Gamot, 2003. - 208 p.

Ipaalam ko sa aking sarili. Ang pangalan ko ay Elena. Nagtatrabaho ako bilang isang endocrinologist nang higit sa 10 taon. Naniniwala ako na ako ay kasalukuyang propesyonal sa aking larangan at nais kong tulungan ang lahat ng mga bisita sa site upang malutas ang kumplikado at hindi ganoong mga gawain. Ang lahat ng mga materyales para sa site ay nakolekta at maingat na naproseso upang maiparating ang lahat hangga't maaari sa lahat ng kinakailangang impormasyon. Bago ilapat kung ano ang inilarawan sa site, dapat kang palaging kumunsulta sa mga espesyalista.
Mga sintomas na katangian ng pancreatogenic diabetes mellitus
Kapansin-pansin na sa sakit na ito, ang hyperglycemia sa karamihan ng mga kaso ay nagdaragdag ng dahan-dahan at dahan-dahan. Karaniwan, ang paglitaw nito ay tumatagal ng lima hanggang pitong taon mula sa pagbuo ng talamak na pancreatitis. Gayunpaman, sa pormang postoperative, ang form ng hyperglycemia nang sabay-sabay.
Sa una, sa sakit na ito, ang mga sakit na dyspeptic ay naroroon. Ang mga sintomas tulad ng pagduduwal, bloating, intermittent heartburn, at nakakabahala na pagtatae ay nabanggit. Sa nagpapaalab na sugat ng pancreas, bilang isang panuntunan, mayroong sakit na naisalokal sa rehiyon ng epigastric.
Ang prosesong ito ng pathological na madalas na nagpapatuloy sa isang banayad na form na may katamtaman na hyperglycemia. Sa pamamagitan ng pagtaas ng glucose sa labing isang milimetro bawat litro, ang isang tao ay nakakaramdam ng kasiya-siya. Gayunpaman, sa karagdagang pagdaragdag ng mga antas ng glucose, tulad ng mga sintomas tulad ng pagkauhaw, ang paghihimok sa pag-ihi ng mas madalas, ang tuyong balat at mga mucous membranes ay sumali.
Kapansin-pansin na sa patolohiya na ito ay madalas na mayroong mga pag-atake ng hypoglycemia. Mayroon silang isang maikling likas na katangian at sinamahan ng mga sintomas tulad ng kabag ng balat, pagkabalisa at pagkabalisa, panginginig, kagutuman, at iba pa.
Diagnosis at paggamot ng sakit

Sa una, ang sakit na ito ay maaaring pinaghihinalaang batay sa isang pagtatasa ng mga antas ng glucose. Kapansin-pansin na nangyayari ang hyperglycemia pagkatapos kumain, habang wala ito sa isang walang laman na tiyan. Bilang karagdagan, ipinapakita ang isang biochemical blood test, isang pangkalahatang urinalysis, isang pagsusuri sa ultrasound ng pancreas at iba pa.
Ang pancreatogenic diabetes mellitus ay ginagamot sa isang espesyal na diyeta at pagbaba ng asukal. Kaayon, inirerekomenda na maiwasto ang kakulangan ng pancreatic enzyme. Kapag nagsasagawa ng operasyon sa pancreas, dapat kang pumili agad ng kapalit na therapy sa insulin.
Mga sanhi at kadahilanan ng pagbuo ng patolohiya
Ang mga pangunahing sanhi ng pancreatogenic diabetes mellitus ay may kasamang talamak at talamak na pancreatic lesyon. Nagpapalabas din ng mga kadahilanan na pumukaw sa paglitaw ng pamamaga ng panloob na organo, pagkatapos kung saan bumubuo ang pancreatic diabetes:
Ang asukal ay nabawasan agad! Ang mga diyabetis sa paglipas ng panahon ay maaaring humantong sa isang buong bungkos ng mga sakit, tulad ng mga problema sa paningin, mga kondisyon ng balat at buhok, ulser, gangren at kahit na mga cancer sa cancer! Itinuro ng mga tao ang mapait na karanasan upang gawing normal ang kanilang mga antas ng asukal. basahin mo.
- pag-inom ng alkohol
- operasyon sa pancreatic,
- mga gallstones
- sobrang timbang
- kumakain ng junk food
- pinsala sa pancreatic na gamot,
- sakit na oncological
- traumatic lesyon ng pancreas,
- pag-unlad ng pancreatic necrosis,
- genetic predisposition.
Mga tampok ng kurso
Ang hitsura ng mga abnormalidad sa metabolismo ng karbohidrat sa pancreatogenic diabetes ay madalas na sinusunod pagkatapos ng 5 taon mula sa simula ng pancreatitis sa mga tao.Ang mga karamdaman sa endocrine laban sa background ng isang talamak na nagpapaalab na proseso sa pancreas ay napansin sa anyo ng isang pagbawas sa asukal sa dugo at pancreatic diabetes mellitus. Kahit na sa talamak na anyo ng pancreatitis, isang bilang ng mga tampok ng kurso ng diyabetis ay nakikilala:
- Kadalasan ang patolohiya na ito ay nakakaapekto sa mga taong madaling kapitan.
- Ang pagtaas ng asukal sa kondisyong ito madali ang mga tao.
- Kapag kumukuha ng mga pagkaing mababa sa calorie, ang diyabetis ay nailalarawan sa isang banayad na kurso at hindi kinakailangan ang paggamit ng insulin.
- Matapos ang mga unang palatandaan ng sakit sa pancreatic, lumilitaw ang mga palatandaan ng diabetes sa ilang taon.
- Kakulangan sa pagbaba ng asukal sa dugo.
- Kadalasan nahayag ang mga sakit ng balat at patolohiya ng isang nakakahawang kalikasan.
- Kalaunan, kaysa sa klasikal na diyabetis, isang komplikasyon tulad ng ketoacidosis ay nangyayari. Ang mga kondisyon ng Hyperosmolar at microangiopathies ay maaari ring mangyari.
- Ang patolohiya ay mahusay na ginagamot sa ilalim ng mga kinakailangan sa pagdidiyeta, ehersisyo at paggamit ng sulfonylureas.
- May kaunting pangangailangan para sa karagdagang paggamit ng insulin.
Pangkalahatang impormasyon
Ang pancreatogenic diabetes mellitus (type 3 diabetes mellitus) ay isang pangalawang paglabag sa metabolismo ng glucose na bumubuo bilang isang resulta ng pinsala sa endocrine pancreas (pancreas). Ang sakit ay nangyayari sa 10-90% ng mga pasyente na may talamak na pancreatitis. Ang ganitong pagkakaiba-iba ng data ay nauugnay sa pagiging kumplikado ng paghula ng pagbuo ng pancreatic endocrine Dysfunction at ang kahirapan ng pagkakaiba-iba ng diagnosis ng patolohiya. Pagkatapos ng talamak na pancreatitis, ang panganib ng type 3 diabetes ay 15%. Ang sakit ay nakakaapekto sa mas madalas na mga lalaki na kumonsumo ng labis na alkohol, mataba na pagkain.

Sintomas ng sakit
Sa pancreatogenic diabetes mellitus, ang mga sumusunod na sintomas ay nakikilala:
- sakit sa tiyan
- sakit sa bituka
- gutom
- mabibigat na pagpapawis
- nabawasan ang tono ng kalamnan
- panginginig
- malakas na tuwa
- pinsala sa vascular
- ang pagbuo ng mga trophic ulcers.
Mga sanhi ng pancreatogenic diabetes
Ang sakit ay bubuo ng isang paglabag sa endocrine at exocrine function ng pancreas. Ang mga sumusunod na sanhi ng pinsala sa islet apparatus ng gland ay nakikilala:
- Talamak na pamamaga ng pancreas. Ang madalas na pagpalala ng pancreatitis ay nagdaragdag ng panganib ng pagbuo ng diabetes. Ang talamak na pamamaga ay nagdudulot ng unti-unting pagkawasak at sclerosis ng mga isla ng Langerhans.
- Operasyon ng pancreas. Ang saklaw ng postoperative diabetes ay nag-iiba mula 10% hanggang 50% depende sa dami ng operasyon. Karamihan sa mga madalas, ang sakit ay bubuo pagkatapos ng isang kabuuang pancreatectomy, pancreatoduodenal resection, pahaba pancreatojejunostomy, resection ng caudal bahagi ng pancreas.
- Iba pang mga sakit sa pancreatic. Ang cancer sa pancreatic, ang pancreatic necrosis ay nagiging sanhi ng isang paglabag sa pagpapaandar ng endocrine na may pagbuo ng patuloy na hyperglycemia.
Mayroong mga kadahilanan sa panganib na nag-trigger ng pancreatogenic diabetes sa mga pasyente na may pancreatic dysfunction. Kabilang dito ang:
- Pag-abuso sa alkohol. Ang sistematikong paggamit ng mga inuming nakalalasing nang maraming beses ay nagdaragdag ng panganib ng pancreatitis ng alkohol na pinagmulan kasama ang pagbuo ng lumilipas o patuloy na hyperglycemia.
- Malnutrisyon. Ang labis na pagkonsumo ng mga pagkaing mayaman sa taba, madaling natunaw na karbohidrat ay nag-aambag sa pag-unlad ng labis na katabaan, hyperlipidemia at pagpapaputok sa glucose (prediabetes).
- Ang pangmatagalang paggamit ng mga gamot (corticosteroids) ay madalas na sinamahan ng paglitaw ng hyperglycemia.
Ang endocrine function ng pancreas ay ang pagpapakawala ng insulin at glucagon sa dugo. Ang mga hormone ay ginawa ng mga islet ng Langerhans na matatagpuan sa buntot ng glandula. Ang matagal na mga panlabas na impluwensya (alkohol, mga gamot), madalas na pag-iwas sa pagpalala ng pancreatitis, operasyon sa glandula ay humantong sa kapansanan sa pag-andar ng insulin. Ang pag-unlad ng talamak na pamamaga ng glandula ay nagdudulot ng pagkawasak at sclerosis ng islet apparatus. Sa panahon ng isang exacerbation ng pamamaga, nabuo ang pancreatic edema, ang nilalaman ng trypsin sa pagtaas ng dugo, na may epekto sa pagbubawas sa pagtatago ng insulin. Bilang resulta ng pinsala sa endocrine apparatus ng glandula, lumilipas at pagkatapos ay patuloy na nangyayari ang hyperglycemia, nabuo ang diyabetis.
Mekanismo ng pag-unlad
Ang pancreas ay binubuo ng exocrine at endocrine tissue. Sa pancreatitis, nagkalat ang mapanirang at degenerative na mga pagbabago sa acinar tissue ay nangyari, na sinusundan ng pagkasayang ng acini, ang pangunahing istrukturang elemento ng exocrine na bahagi ng glandula.
Ang ganitong mga pagbabago ay maaari ring pahabain sa mga islet ng Langerhans (mga yunit ng istruktura ng endocrine na bahagi ng pancreas), ang pagpapaandar ng kung saan ay ang paggawa ng insulin. Bilang isang resulta, ang gawain ng endocrine pancreas apparatus ay nabalisa, na humahantong sa hitsura ng pancreatogen diabetes mellitus.
Ang type 3 diabetes ay may ilang mga katangian:
 Ang mga pasyente ay madalas na may isang normal na pangangatawan,
Ang mga pasyente ay madalas na may isang normal na pangangatawan,- Walang genetic predisposition
- Kakayahang umunlad ang hypoglycemia,
- Ang mga pasyente ay madalas na nasuri sa mga sakit sa balat,
- Mababang pangangailangan para sa therapy sa insulin,
- Ang pag-uugali ng choleric ay nanaig sa mga pasyente,
- Late pagpapakita ng mga sintomas (pagpapakita). Ang mga halatang palatandaan ng sakit ay naramdaman pagkatapos ng 5-7 taon mula sa simula ng pinagbabatayan na sakit.
Hindi gaanong karaniwan kaysa sa ordinaryong diyabetis, macroangiopathy, microangiopathy, at ketoacidosis.
Ang therapy sa droga
Kasama sa drug therapy ang pagkuha ng gamot:
- Masigla
 Pagbawas ng asukal,
Pagbawas ng asukal,- Mga pintor
- Nagbibigay ng pagpapanumbalik ng balanse ng electrolyte,
- Mga bitamina complex.
Ang Therapy na may paghahanda ng enzyme ay isang karagdagang (adjuvant) na paraan ng paggamot sa sakit. Ang mga paghahanda ng Enzyme na ginagamit para sa paggamot ng type 3 diabetes mellitus ay dapat maglaman ng amylase, peptidase, at lipase enzymes sa iba't ibang proporsyon.
Ang layunin ng paggamit ng mga gamot na ito ay upang mapagbuti ang pantunaw at metabolismo ng karbohidrat, na tumutulong upang mas mahusay na makontrol ang mga antas ng glucose, mabawasan ang panganib ng mga komplikasyon, nagpapatatag ng mga antas ng glycogemoglobin at mapabuti ang kagalingan ng pasyente.
Ang isa sa mga karaniwang ginagamit na paghahanda ng enzyme ay ang Creon, na bilang karagdagan sa pangunahing layunin nito ay nakakatulong din upang mapawi ang sakit sa pancreatic.
Ang sakit sa pancreatic ay maaaring humantong sa sitophobia (takot sa pagkain), na kung saan ay nag-aambag lamang sa pagbuo ng hypoglycemia. Upang mabawasan ang sakit, inirerekumenda na gumamit ng mga non-narcotic analgesics.
Surgery
Pinag-uusapan namin ang tungkol sa autotransplantation ng mga islet ng Langerhans mula sa isang donor sa isang pasyente na nagdurusa sa diyabetis. Pagkatapos ng paglipat, ang mga cell cells ng endocrine ay nagsisimula upang makabuo ng insulin, aktibong kumokontrol sa glycemia.
Pagkatapos ng isang operasyon, maaaring gawin ang pancreatic resection o pancreatomy.
Mga hakbang sa diagnosis
Kung ang isang tao ay nakabuo ng pancreatogenic diabetes, kailangan niyang agad na makipag-ugnay sa isang ospital upang makita ang mga espesyalista. Pakinggan ng doktor ang lahat ng mga reklamo at magsasagawa ng isang layunin na pag-aaral. Ang pagsusuri sa tiyan ay naghahayag ng sakit sa pancreas. Bukod dito, ang espesyalista ay magsasagawa ng diagnosis ng pagkakaiba-iba sa iba pang mga sakit. Upang kumpirmahin ang diagnosis, magrereseta ang doktor ng karagdagang mga pamamaraan ng pananaliksik:
- pangkalahatang pagsusuri sa dugo
- urinalysis
- biochemical test ng dugo,
- pagsusuri ng dugo para sa asukal,
- Ultrasound ng tiyan
- pagsusuri ng dami ng diastase sa ihi at dugo.
Mga simtomas ng pancreatogenic diabetes mellitus
Ang patolohiya ay madalas na nangyayari sa mga taong may manipis o normal na pangangatawan na may pagtaas ng excitability ng nervous system. Ang pinsala sa pancreas ay sinamahan ng mga sintomas ng dyspeptic (pagtatae, pagduduwal, heartburn, flatulence). Ang masakit na sensasyon sa panahon ng exacerbation ng glandular pamamaga ay naisalokal sa epigastric zone at may iba't ibang intensidad. Ang pagbuo ng hyperglycemia sa talamak na pancreatitis ay nangyayari nang unti-unti, sa average pagkatapos ng 5-7 taon. Habang ang pagdaragdag ng sakit at ang dalas ng mga exacerbations ay tumataas, ang panganib ng pagbuo ng diabetes ay tumataas. Ang diyabetes ay maaari ring mag-debut sa pagpapakita ng talamak na pancreatitis. Ang postoperative hyperglycemia ay nabuo nang sabay-sabay at nangangailangan ng pagwawasto ng insulin.
Ang pancreatogenic diabetes ay banayad na may katamtaman na pagtaas ng glucose sa dugo at madalas na pag-aaway ng hypoglycemia. Ang mga pasyente ay kasiya-siyang inangkop sa hyperglycemia hanggang sa 11 mmol / L. Ang isang karagdagang pagtaas sa glucose ng dugo ay nagdudulot ng mga sintomas ng diabetes (pagkauhaw, polyuria, dry skin). Ang pancreatogen diabetes ay mahusay na tumugon sa paggamot na may diet therapy at mga gamot na nagpapababa ng asukal. Ang kurso ng sakit ay sinamahan ng madalas na nakakahawang sakit sa balat.
Paggamot ng pancreatogenic diabetes mellitus
Kung ang isang tao ay may unang mga palatandaan ng sakit, hindi mo masubukan na pagalingin ang iyong sarili sa bahay, dahil maaari itong humantong sa mapanganib na mga kahihinatnan. Samakatuwid, kailangan mong makakita ng doktor. Sa pagpasok, mangolekta ang espesyalista ng isang kasaysayan ng medikal, suriin ang pasyente at magreseta ng mga espesyal na pamamaraan ng pagsasaliksik. Matapos makagawa ng isang tumpak na diagnosis, kukuha ang doktor ng isang plano sa paggamot.
Tulad ng paggamot, inireseta ang gamot at diyeta.
Diyeta para sa sakit
Sa ganitong uri ng diabetes, inirerekomenda ang isang mataas na calorie na diet na mayaman sa kumplikadong karbohidrat at mababa sa taba - hindi hihigit sa 25% ng kabuuang calories. Ang bilang ng mga pagkain ay dapat na 5 beses sa isang araw sa maliit na bahagi. Mula sa diyeta kailangan mong ibukod ang mataba, pritong, maalat at harina. Inirerekomenda na limitahan ang paggamit ng buong tinapay na butil at Matamis, pati na rin ang mga pagkaing mataas sa hibla. Hindi inirerekumenda na gumamit ng repolyo, sabaw ng karne, sariwang mansanas. Kailangan mo ring alisin ang iba't ibang mga sarsa at mayonesa mula sa diyeta.
Mukhang imposible bang pagalingin ang diyabetis?
Ang paghusga sa katotohanan na binabasa mo ang mga linyang ito ngayon, ang isang tagumpay sa paglaban sa mataas na asukal sa dugo ay wala pa sa iyong panig.
At naisip mo na ba ang tungkol sa paggamot sa ospital? Nauunawaan ito, dahil ang diyabetis ay isang mapanganib na sakit, na, kung hindi mababawi, ay maaaring magresulta sa kamatayan. Patuloy na pagkauhaw, mabilis na pag-ihi, lumabo na paningin. Ang lahat ng mga sintomas na ito ay pamilyar sa iyo mismo.
Ngunit posible bang gamutin ang sanhi sa halip na ang epekto? Inirerekumenda namin ang pagbabasa ng isang artikulo sa kasalukuyang mga paggamot sa diyabetis. Basahin ang artikulo >>
Mga komplikasyon
Sa mga pasyente na may type 3 diabetes, ketoacidosis at ketonuria bihirang mangyari. Ang mga pasyente na may pancreatogenic diabetes ay nailalarawan sa pamamagitan ng madalas na maiikling pag-atake ng hypoglycemia, na sinamahan ng isang pakiramdam ng gutom, malamig na pawis, kabag ng balat, labis na kaguluhan, panginginig. Ang isang karagdagang pagbagsak sa glucose ng dugo ay nagdudulot ng pag-ulap o pagkawala ng kamalayan, ang pag-unlad ng mga seizure at hypoglycemic coma. Sa isang napakahabang kurso ng pancreatogenic diabetes, ang mga komplikasyon ay nasa bahagi ng iba pang mga system at organo (diabetes neuropathy, nephropathy, retinopathy, angiopathy), hypovitaminosis A, E, may kapansanan na metabolismo ng magnesium, tanso at sink.
Pagtataya at Pag-iwas
Sa kumplikadong paggamot ng pinsala sa pancreatic at pagwawasto ng hyperglycemia, positibo ang pagbabala ng sakit. Sa karamihan ng mga kaso, posible na makamit ang isang kasiya-siyang kondisyon ng pasyente at normal na mga halaga ng asukal sa dugo. Sa malubhang sakit na oncological, ang mga radikal na operasyon sa glandula, ang pagbabala ay depende sa interbensyon at panahon ng rehabilitasyon. Ang kurso ng sakit ay pinalala ng labis na katabaan, alkoholismo, pag-abuso sa mga mataba, matamis at maanghang na pagkain. Para sa pag-iwas sa pancreatogenic diabetes mellitus, kinakailangan upang mamuno ng isang malusog na pamumuhay, sumuko ng alkohol, at sa pagkakaroon ng pancreatitis, sumailalim sa isang napapanahong pagsusuri ng isang gastroenterologist.
Paano nauugnay ang pancreatitis at diabetes?
Paano nagkakaroon ng sakit na asukal sa talamak na pamamaga ng pancreas. Mga palatandaan ng talamak na pancreatitis. Paano nadagdagan ang pagtaas ng asukal sa pancreas. Ano ang dapat sundin kung ang isang tao ay may parehong mga sakit nang sabay. Anong mga gamot ang maaaring mapawi ang kondisyon sa mga sakit na ito.
Ang pancreatitis at diabetes ay mga sakit na nakakaapekto sa pancreas.
Ang talamak na pancreatitis ay isang proseso ng pamamaga sa organ na ito na tumatagal ng mahabang panahon, nakakaapekto sa mga cell nito at humahantong sa mga pagbabago sa mga tisyu nito. Kung ito ay tumatagal ng mahabang panahon, kung gayon ang sakit ay nagiging talamak at humahantong sa kapalit ng malusog na mga tisyu ng organ na may mataba na tisyu o nag-uugnay na mga tisyu.
Nagdudulot ito ng kakulangan ng exocrine, na nagpapakita mismo sa katotohanan na ilang mga digestive enzymes ang ginawa. Sa parehong oras, ang intracecretory dysfunction ay bubuo, kung saan lumilitaw ang glucose sa mga selula ng katawan, na kalaunan ay nagdudulot ng sakit sa asukal.
Ngunit ang naturang pagkakasunud-sunod ng pag-unlad ng sakit ay hindi sapilitan. Minsan ang mga taong may type 2 diabetes ay nagsisimula na magdusa mula sa pancreatitis. At ang mga taong may talamak na sakit sa pancreatic ay hindi kailangang maging mga diabetes.
Paano nagkakaroon ng asukal ang pancreatitis
Sa una, ang sakit ay nagpapakita ng sarili sa sakit, pagkatapos ay nagsisimula ang digestive Dysfunction, pagkatapos kung saan lumilikha ang sakit na asukal.
Ang unang yugto ay maaaring tumagal ng ilang taon, na sinamahan ng mga sakit ng iba't ibang mga lakas.
Sa ikalawang yugto, ang pasyente ay bubuo ng heartburn, namumulaklak. Nawalan siya ng gana, nababahala siya sa madalas na pagtatae. Ang mga kondisyong ito ay resulta ng paglabas ng insulin ng mga inis na beta cells.
Sa ikatlong yugto, kapag ang mga cell ng organ na ito ay bahagyang nawasak ng sakit, ang antas ng asukal sa dugo ay tumataas sa itaas ng pamantayan pagkatapos kumain. Ang kondisyong ito sa 30% ng mga kaso ay nagtatapos sa type 2 diabetes.
Pagbabago ng pancreatic sa Sugar Disease

Sa type 2 diabetes, ang mga nakamamatay na hindi mababago na pagbabago ay nangyayari sa organ na ito. Ang sakit ay humahantong sa dystrophic lesyon ng mga islet ng Langerhans. Sa kasong ito, ang mga cell ng endocrine ay nabawasan, at ang ilan sa mga ito ay namatay.
Susunod na nagsisimula ang isa sa mga pagpipilian para sa mga pagbabago sa pathological sa pancreas. Sa unang kaso, ang pancreatitis ay bubuo, sa pangalawa, ang organ ay ganap na tumigil upang matupad ang mga pag-andar nito. Huminto ito sa pagtatrabaho dahil ang nag-uugnay na tisyu ay tumatagal ng lugar ng mga patay na selula. Lumalagong, pinipisil nito ang mga malulusog na selula, at namatay din sila. Kaya ang sakit sa asukal ay humantong sa kumpletong pagkawasak ng pancreas.
Paano gamutin ang pancreatitis at diabetes
- gawing normal ang metabolismo ng karbohidrat,
- puksain ang kakulangan ng digestive enzymes.
Ang mga pasyente na may type 2 diabetes at pancreatitis ay inireseta ng parehong mga enzymatic at hormonal na gamot.
Kasabay ng pag-inom ng gamot, dapat sundin ng pasyente ang isang diyeta. Ang pagbubukod ng pagkain na nakakapinsala sa pancreas mula sa diyeta, at pag-inom ng mga gamot na inireseta ng isang doktor, na may diyabetis, ang pamamaga ng organ na ito ay maaaring matagumpay na gamutin.
Mga tampok ng diyeta
- sarsa at mainit na pampalasa
- mayonesa
- matabang sabaw
- sausages, pinausukang karne,
- mansanas at repolyo, pati na rin ang iba pang mga pagkain na mataas sa hibla.
Sa type 2 diabetes, kailangang mabilang ang karbohidrat at limitado ang kanilang paggamit. Ang asukal ay dapat na ibukod mula sa menu nang lubusan.
- 300 g gulay bawat araw,
- maliit na halaga ng prutas
- taba hanggang sa 60 g
- mga pagkaing protina hanggang sa 200 g bawat araw.

Sa hindi pagpaparaan ng asukal, dapat ibigay ang katawan sa lahat ng kinakailangang bitamina upang ang mga komplikasyon na nauugnay sa sakit na ito ay hindi umuunlad. Kinakain ang pagkain ng 4-5 beses sa isang araw, siguraduhing obserbahan ang pang-araw-araw na gawain. Ginagawa ito upang ang gastric juice ay na-sikreto sa isang tiyak na oras bago kumain.
Ang diyeta ng tao ay dapat na balanse at naglalaman ng maraming mga pagkaing gulay na niluto sa isang dobleng boiler o oven. Sa diyabetis, ang mga sopas sa gulay, mga nilagang sibuyas, ang mga inihaw na sibuyas ay maaaring magamit, at ang mga patatas at cereal ay dapat na limitado. Ipinagbabawal na kumain ng pritong sa mga sakit na ito.
Para sa paggamot ng mga kasukasuan, matagumpay na ginamit ng aming mga mambabasa ang DiabeNot. Pagkakita ng katanyagan ng produktong ito, nagpasya kaming mag-alok ito sa iyong pansin.
Mga gamot para sa talamak na pancreatitis
Matutulungan ba ang gamot ng pancreas sa gamot? Oo! Bilang karagdagan sa diyeta, ang mga doktor na may type 2 diabetes at talamak na pancreatitis ay inireseta ang mga tablet na naglalaman ng mga enzymes na ang pancreas ay hindi maaaring makagawa sa tamang dami dahil sa mga sakit na ito. Kadalasan ay inireseta nila ang pancreatin at pista.
Ang mga gamot na ito ay naiiba sa dami ng mga aktibong sangkap. Marami pa sa kanila sa pagdiriwang, ngunit mayroon itong maraming mga contraindications at maaaring maging sanhi ng tibi, pagduduwal at mga reaksiyong alerdyi. Ang pancreatin ay mas madaling dalhin at bihirang maging sanhi ng mga alerdyi. Pipili ng doktor sa bawat kaso ang gamot at ang dosis nito upang gawing normal ang pancreas.
Ang pagsunod sa mga rekomendasyon ng doktor at tamang nutrisyon ay makakatulong sa pagbabalik ng katawan nito sa mga pag-andar nito. Unti-unti, nagpapabuti ang kundisyon ng pasyente. Ang isang diyeta para sa diabetes at pancreatitis sa parehong oras tulad ng pagkuha ng mga gamot ay tumutulong sa isang tao na maiwasan ang mga komplikasyon ng mga malubhang sakit na ito.
Diabetes at pancreas
Ang Endocrine disease diabetes mellitus at pancreas ay may malapit na relasyon sa bawat isa. Ang paglitaw ng maraming mga sakit sa katawan ng tao ay nakasalalay sa gawain ng organ na ito ng panloob na pagtatago. Ang diabetes mellitus - isa sa kanila, ay ipinakita sa pamamagitan ng isang talamak na pagtaas sa glucose ng dugo at isang nabawasan na produksiyon ng insulin, na kinakailangan para sa pagbubuklod ng glucose at ang transportasyon nito sa kalamnan tissue para sa conversion sa enerhiya. Ang pancreas sa diyabetis ay hindi nagsasagawa ng pag-andar ng paggawa ng hormon ng hormon sa sapat na dami para sa katawan.
Ang istraktura ng pancreas at mga uri ng diabetes

Ang pancreas ay isang malaking glandula ng panloob at panlabas na pagtatago na kasangkot sa panunaw. Sa isang banda, nagtatago ito ng pancreatic juice, na kinabibilangan ng mga enzyme na kasangkot sa panunaw. Sa kabilang banda, ang panloob na pag-andar ng pagtatago nito ay responsable para sa paggawa ng hormon ng hormon. Bilang karagdagan, mayroon din itong iba pang mga pag-aari, ito ay ang kontrol ng metabolismo sa katawan ng mga protina, taba at karbohidrat.
Sa istraktura ng pancreas mayroong tatlong pangunahing mga bahagi:
- Ang ulo sa pancreas ay clasped ng duodenum. Nahiwalay ito sa katawan ng organ sa pamamagitan ng isang uka at may isang tubo na dumadaloy sa bituka na ito sa pamamagitan ng maliit na maliit na papilla.
- Ang tatsulok na hugis ng katawan ng organ na ito ay may 3 gilid at 3 ibabaw.
- Ang buntot na hugis ng peras ay umaabot sa pali.

Ang bakal ay binubuo ng iba't ibang uri ng ibabaw ng tisyu, bawat isa ay may pananagutan para sa pag-andar nito. Ang eksklusibong pagtatago ay isinasagawa gamit ang maliit na bahagi ng panlabas na secretory function - acini. Mayroon silang mga ducts na kumonekta sa isang pangkaraniwan, at sa pamamagitan ng ulo ng pancreas ay pumapasok sa duodenum, kung saan pinasok ang pancreatic juice.
Ang pagpapaandar ng endocrine ay nakasalalay sa mga cell na matatagpuan sa pagitan ng acini. Ito ang mga islet ng Langerhars, na walang mga duct at, salamat sa network ng mga daluyan ng dugo na kumokonekta sa kanila, ang hormon ng insulin ay pumapasok sa daloy ng dugo.
Upang maunawaan kung paano ipinahayag ang diyabetes, kailangan mong malaman na nahahati ito sa maraming uri:
- Ang sakit sa unang uri ay ipinakita sa pamamagitan ng isang madepektong paggawa ng pancreas at ang kawalan ng paggawa ng insulin ng mga cell ng organ na ito.
- Ang sakit sa pangalawang uri ay hindi ipinahayag ng kakulangan ng insulin, dahil ang mga cell ay gumagawa nito sa sapat na dami. Ang katawan ay tumitigil na maramdaman ang hormon na ito at nagiging resistensya sa insulin. Ang bakal ay maaaring manatiling ganap na malusog.
- Sintomas
- Nakatagong form.
- Buntis ang diyabetis.
- Sanhi ng hindi sapat na pagkain.
Paano lumilitaw ang type 1 diabetes
Ang diabetes mellitus at pancreas para sa unang uri ng sakit ay nailalarawan sa isang koneksyon ng mga sindrom sa pag-unlad:
Ang mga nagpapasiklab na proseso, ang pancreatitis ay ipinahayag sa pamamagitan ng mga sakit ng isang iba't ibang kalikasan, na tumatagal ng maraming taon, na may pana-panahong pagpalala at mga panahon ng pagpapatawad.

Kung gayon mayroong digestive dysfunction na may pagkasira sa ganang kumain, heartburn, pagtatae at utong. Ang mga selula na may pananagutan sa paggawa ng insulin ay nasa isang inis na estado at nagsisimulang magtrabaho nang paulit-ulit. Kadalasan mayroong mga paglabas ng insulin, dahil sa kung saan mayroong paglabag sa metabolismo ng karbohidrat at mga kondisyon ng hypoglycemic.
Ang ganitong pamamaga ay bubuo sa pagbuo ng talamak na pancreatitis, ang mga cell na responsable para sa paggawa ng hormon ay nawasak at pinalitan ng adipose o nag-uugnay na tisyu. Ang antas ng glucose sa dugo sa umaga sa isang walang laman na tiyan ay normal, pagkatapos kumain ito ay tumataas sa itaas ng pinapayagan na pamantayan. Ang mga kondisyon ng Hygglycemic ay madalas na maipakita.
Mahigit sa isang third ng lahat ng mga pasyente na may talamak na pancreatitis na kasunod ay naging mga may-ari ng diabetes. Ito ay mas karaniwan kaysa sa mga pasyente na may iba pang mga talamak na pathologies.
Ang pangalawang uri ng diabetes at pancreatitis
Kadalasan, ang pag-unlad ng sakit na ito ay dahil sa pancreatitis. Ang mga nagpapaalab na proseso ay nag-aambag sa pagtaas ng mga antas ng glucose sa dugo. Ang sakit sa sinturon ng talamak sa tiyan at mga karamdaman sa pagtunaw ay nagpapahiwatig ng isang sakit at posible ang karagdagang pag-unlad ng diyabetis.

- Ang mga exacerbations na nangyayari sa kasunod na mga remisyon ay maaaring makagambala sa normal na paggana ng glandula, pati na rin ang mga pagkakamali sa nutrisyon ay maaaring mapalala ang sitwasyon.
- Madalas, ang ganitong uri ng diabetes ay nangyayari sa isang malusog na glandula na may labis na mga nutrisyon sa katawan at glucose sa dugo at ihi. Nangyayari ito dahil sa isang hindi sapat na saloobin ng katawan sa insulin, hindi ito nararamdaman.
- Ang sobrang timbang at isang genetic predisposition sa isang mas may edad na pagtaas ng panganib ng paglaban ng insulin sa katawan at pag-unlad ng diabetes. Ang sobrang adipose tissue ay nakakagambala sa mga epekto ng insulin.
Ang regular na pisikal na aktibidad ay makakaya, kasama ang diyeta, upang ayusin ang mga proseso ng metabolic at pagkasensitibo sa insulin, maaari itong tumaas.
Iba pang mga uri ng sakit ang kanilang pag-unlad
Ang sintomas na anyo ng diyabetis, tulad ng ipinahiwatig nang mas maaga, ay sanhi ng talamak na pamamaga ng pancreas.
Bilang karagdagan, maraming mga kadahilanan para sa pag-unlad nito:

- cancer ng glandula,
- hemochromatosis,
- mga proseso ng pathological sa mga adrenal glandula.
Ang mga palatandaan ng type 1 diabetes ay bubuo sa pag-alis o cancer ng pancreas, pati na rin ang hemochromatosis, isang namamana na karamdaman ng metabolismo ng iron at ang akumulasyon nito sa katawan.
Sa mga proseso ng pathological sa mga adrenal glandula, ang walang kontrol na paglabas ng mga hormone na negatibong nakakaapekto sa insulin ay bumubuo, na kasunod nito ay nagiging sanhi ng pag-unlad ng type 2 diabetes.
Ang likas na anyo ng diabetes ay nangyayari sa normal na antas ng asukal sa dugo bago at pagkatapos kumain. Kapag ang isang pagsusuri sa dugo pagkatapos ng labis na karga ng katawan na may glucose sa pagsusuri, ang mga mataas na rate ng pathologically ay sinusunod. Kung hindi mo nililimitahan ang iyong paggamit ng mga karbohidrat, maliwanag ang nagiging diyabetis.
Sa panahon ng pagbubuntis, ang diyabetis at pancreas sa mga kababaihan ay nasa ilalim ng malapit na pangangasiwa ng mga doktor.

Dahil sa oras na ito, ang isang babae, na may kaugnayan sa mga pagbabago sa hormonal, ay maaaring makaranas ng naturang sakit.
Dahil dito, maaaring mangyari ang isang pagkakuha, isang patay na bata o isang buhay at malusog na sanggol, ngunit may malaking bigat, ipanganak. Sa hinaharap, ang diyabetis ay maaaring pumasa pagkatapos ng panahon ng gestation, at maaaring manatili sa buhay.
Isang uri ng diyabetis na bubuo mula sa hindi sapat na paggamit ng pagkain na mas madalas na nangyayari sa mga bata na naninirahan sa mga tropikal na bansa, maaari rin itong mangyari sa aming mga teritoryo kung ang bata ay may patuloy na malnutrisyon o walang pagbabago na basura na pagkain sa pagkabata.
Paggamot at pag-iwas
Sinusuri ng modernong gamot ang diyabetes, sinusuri din ang ihi para sa asukal sa komposisyon nito sa pamamagitan ng mga pamamaraan ng laboratoryo, at ang pagsusuri ng dugo ay ginagawa rin.
Ang paggamot ay inireseta ng isang doktor na gumawa ng pangwakas na diagnosis at tinukoy ang uri ng diabetes sa katawan ng pasyente:
- Para sa mga pasyente na may type 1 diabetes, ang paggamot ay binubuo ng inireseta ng insulin at isang diyeta, pati na rin ang pagpapagamot ng talamak na pancreatitis.
- Para sa pangalawang uri, ang isang diyeta na mababa sa karbohidrat at mga gamot na bumalik ang sensitivity ng insulin sa mga cell ay napili.
- Ang mga buntis na kababaihan ay inireseta ng isang diyeta at insulin, ang anumang iba pang mga gamot ay maaaring maging sanhi ng pagkabigo sa mga bata, kaya ang paggamot ay isinasagawa sa ilalim ng mahigpit na pangangasiwa ng isang gynecologist at endocrinologist.
Inireseta ang uri ng 2 diabetes para sa buhay. Ang isang malusog na diyeta at pisikal na aktibidad ay may positibong epekto sa katawan ng tao na may diagnosis ng diabetes.

 Ang mga pasyente ay madalas na may isang normal na pangangatawan,
Ang mga pasyente ay madalas na may isang normal na pangangatawan, Pagbawas ng asukal,
Pagbawas ng asukal,