Ang regimen ng therapy sa diyabetis
Dahil ang type 1 diabetes mellitus ay nailalarawan sa pamamagitan ng ganap na kakulangan sa insulin, isinasagawa ang therapy sa kapalit ng insulin sa lahat ng mga yugto ng sakit. At sa parehong dahilan, ang paggamot sa type 1 diabetes mellitus na may mga tableted na pagbaba ng asukal, sa partikular na sulfonamides at, lalo na, ang mga biguanides, ay ganap na kontraindikado kahit na sa isang maikling panahon ng pansamantalang pagpapatawad ng type 1 diabetes sa simula ng sakit.
Ang prinsipyo ng paggamot para sa isang pasyente na may type 1 diabetes mellitus ay ang exogenous na pangangasiwa ng insulin, nang walang kung saan ang isang hyperglycemic, ketoacidotic coma ay ginagarantiyahan na bubuo.
Ang layunin ng paggamot ay upang makamit ang normoglycemia at matiyak ang normal na paglaki at pag-unlad ng katawan, dahil ang pangunahing contingent ng mga bata na may sakit, kabataan at kabataan.
Kapag natagpuan ang isang diagnosis ng type 1 diabetes, dapat agad na magsimula kaagad ang insulin therapy.
Nagsisimula nang maayos at maayos na pinlano na insulin therapy ay nagbibigay-daan sa 75-90% ng mga kaso upang makamit ang pansamantalang pagpapatawad (hanimun), at pagkatapos ay patatagin ang kurso ng sakit at maantala ang pag-unlad ng mga komplikasyon.
Uri ng 1 diabetes na therapy sa insulin
Maipapayong isagawa ang therapy sa insulin para sa mga pasyente na may type 1 diabetes mellitus sa rehimen ng maraming mga iniksyon. Mayroong iba't ibang mga pagpipilian para sa maraming mga iniksyon ng insulin. Dalawa sa mga pagpipilian sa paggamot na ito ay pinaka katanggap-tanggap.
Maramihang mode na iniksyon
1. Short-acting insulin (Actrapid, Humulin R, Insuman Rapid) bago ang mga pangunahing pagkain, medium-acting insulin (Monotard, Protafan, Humulin NPH, Insuman Bazal) bago mag-agahan at bago matulog.
2. Short-acting insulin (Actrapid, Humulin R, Insuman Rapid) bago ang mga pangunahing pagkain, medium-duration insulin (Monotard, Protafan, Humulin NPH, Insuman Bazal) bago ang oras ng pagtulog.
Ang pang-araw-araw na dosis ng short-acting insulin ay ipinamamahagi tulad ng sumusunod: 40% ay ibinibigay bago ang almusal, 30% bago ang tanghalian at 30% bago ang hapunan. Sa ilalim ng kontrol ng glycemia ng pag-aayuno (6.00), ang dosis ng matagal na kumikilos na insulin (SDI) na pinangasiwaan bago matulog ay dapat nababagay, at ang dosis ng SDI na pinangasiwaan bago ang agahan ay nababagay alinsunod sa antas ng glycemia bago ang tanghalian (13.00). Ang dosis ng short-acting insulin (ICD) ay nababagay sa ilalim ng kontrol ng postprandial glycemia.
Insulin para sa diyabetis
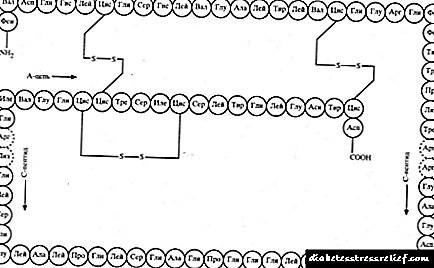
Sa kasalukuyan, ang mga paghahanda ng karne ng baka, baboy at mga insulins ng tao ay ginagawa, ang una ay naiiba sa tao ng tatlo sa pamamagitan ng tatlong amino acid, ang pangalawa sa isa, at samakatuwid ang rate ng pagbuo ng mga antibodies sa una ay mas mataas kaysa sa pangalawa.
Ang paglilinis ng paghahanda ng insulin sa pamamagitan ng paulit-ulit na crystallization at chromatography ay ginagamit upang makabuo ng tinatawag na "monopique" na insulin, na, bagaman walang mga impurities ng protina, ay naglalaman ng mga impurities sa anyo ng mga pagbabago sa kemikal ng molekula ng insulin - mono-desamido insulin, mono-arginine insulin, atbp. ay may isang acidic na kapaligiran, na nag-aambag sa pagbuo ng masamang mga lokal na reaksyon sa paghahanda ng insulin.
Ang karagdagang pagdalisay ng naturang paghahanda gamit ang ion-exchange chromatography ay nag-aalis ng mga impurities na ito at nakakakuha ng tinatawag na "monocomponent" na insulin, na naglalaman lamang ng insulin at mayroon, bilang isang panuntunan, isang neutral na pH. Ang lahat ng paghahanda ng insulin ng tao ay monocomponent.
Sa kasalukuyan, ang karne ng baka, baboy, at mga insulins ng tao ay maaaring gawin gamit ang genetic engineering at semi-synthetically.
Ang mga paghahanda ng insulin ay nahahati sa 3 mga grupo depende sa tagal ng kanilang pagkilos:
1. Maikling kumikilos (simple, natutunaw, normal, semilent) - ang insulin na may tagal ng 4-6 na oras.
2. Ang average na tagal ng (intermediate) na pagkilos (tape, NPH) - hanggang sa 10-18 na oras.
3. Pangmatagalang pagkilos (ultra tape), na may tagal ng 24–36 na oras
Ang mga paghahanda ng insulin para sa pangangasiwa na may isang syringe ng insulin ay nakapaloob sa mga bokasyon sa isang konsentrasyon ng 40 PIECES sa 1 ml ng solusyon, at para sa pangangasiwa ng mga pen na insulin, sa tinatawag na cartridgepenfill sa isang konsentrasyon ng 100 mga PIECES sa 1 ml (NovoRapid-Penfill).
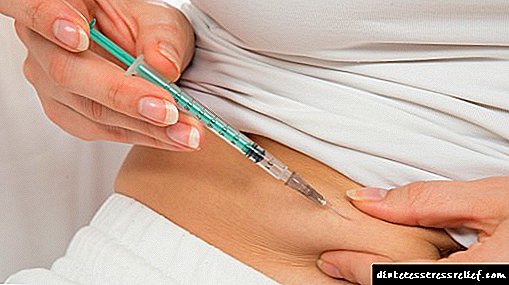
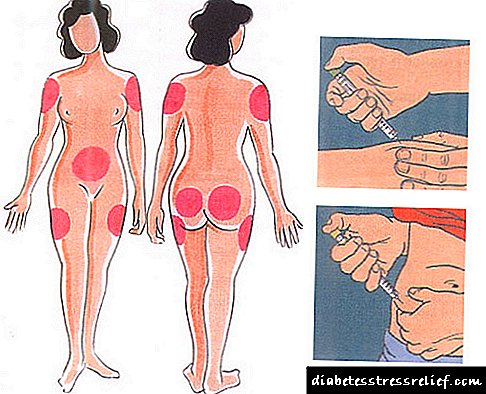
Ang mga iniksyon ng insulin ay karaniwang ginawa gamit ang mga espesyal na syringes ng insulin sa taba ng subcutaneous. Ang mga inirekumendang lugar para sa self-administration ng insulin ay ang lugar ng tiyan, hita, puwit at bisig.
Ang average araw-araw na dosis ng insulin sa type 1 diabetes ay 0.4-0.9 U / kg timbang ng katawan.
Kapag ang dosis ay mas mataas, ito ay karaniwang nagpapahiwatig ng paglaban sa insulin, ngunit mas madalas isang labis na dosis ng insulin. Ang isang mas mababang pangangailangan ay sinusunod sa isang panahon ng hindi kumpletong pagpapatawad ng diabetes mellitus.
Sa isang estado ng kabayaran, ang 1 yunit ng insulin ay binabawasan ang glycemia sa rurok ng aksyon sa pamamagitan ng tungkol sa 1.5-2 mmol / L, at isang unit ng tinapay (XE) (12 g ng mga karbohidrat) ay nagdaragdag nito ng halos 3 mmol / L.
Mga scheme ng Insulin Therapy para sa Uri ng Diabetes
Sa kasalukuyan, sa klinikal na kasanayan, 2 pangunahing mga scheme ng insulin therapy ng type 1 diabetes mellitus ang ginagamit:
1. "Tradisyonal" na therapy sa insulinkapag ang short-acting na insulin ay iniksyon ng dalawang beses sa isang araw na may intermediate-acting insulin.
Sa "tradisyonal" na therapy sa insulin, ang insulin ay pinangangasiwaan ng 0.5 oras bago kumain, bago mag-agahan at hapunan (ang pagitan sa pagitan ng mga pagkain na ito ay dapat na mga 12 oras), na may 60-70% ng pang-araw-araw na dosis na pinangangasiwaan sa umaga at 30-40% sa gabi. Ang pagiging epektibo ng paggamot na may matagal na gamot ay nagdaragdag kapag ang simpleng insulin ay pinangangasiwaan nang sabay, na pumipigil sa isang makabuluhang pagtaas sa glycemia pagkatapos ng agahan at hapunan.
Sa isang bilang ng mga pasyente, ang regimen ng pangangasiwa ng triple ng insulin sa araw ay pinaka-epektibo: inireseta ang IPD kasama ang ICD sa umaga bago mag-almusal, at ang ICD ay pinangasiwaan bago ang hapunan (sa 18-19 na oras) at lamang sa gabi (sa 22-23 na oras), bago matulog, isang segundo isang beses sa isang araw SPD.
Ang mga Mixtures (mix) ng paghahanda ng insulin ay maginhawa para sa tradisyonal na therapy sa insulin, dahil binubuo sila ng isang yari na halo ng short-acting insulin at NPH, na iniksyon sa isang hiringgilya 2 beses sa isang araw bago ang almusal at hapunan.
Karaniwan, mayroong 4 na uri ng mga mixtures ng ganitong uri na naglalaman, ayon sa pagkakabanggit, 10, 20, 30, o 40% simpleng insulin (halimbawa, Humulins M1, M2, M3 o M4, ayon sa pagkakabanggit) sa isang halo na may IPD (Isofan).
Ang mga katangian ng pharmacokinetic ng mga paghahanda ng insulin na ito ay tinutukoy, sa isang banda, sa pamamagitan ng simpleng insulin - ang mga gamot na ito ay nagsisimulang kumilos ng 30 minuto pagkatapos ng pangangasiwa, at sa kabilang banda, sa pamamagitan ng matagal na insulin, na nagbibigay ng isang "flattened" na rurok ng pagkilos, na nakaunat sa oras mula 2 hanggang 8 oras pagkatapos ng pangangasiwa ng insulin , ang tagal ng pagkilos (12-16 na oras) ay tumutukoy lamang sa matagal na insulin.
Ang pangunahing kawalan ng tradisyonal na insulin therapy ay ang pangangailangan para sa mahigpit na pagsunod sa isang matatag na diyeta at pisikal na aktibidad. Ang sitwasyong ito ay isa sa mga pangunahing dahilan kung bakit sa mga nakaraang taon maraming mga pasyente na may diyabetis ang napiling lumipat sa masinsinang insulin therapy, na ginagawang mas mababa ang regulasyon ng buhay ng pasyente, na nagpapabuti sa kalidad nito.
2. Masidhi na therapy sa insulin:
• ang pagpapakilala ng intermediate-acting insulin dalawang beses sa isang araw ay pupunan ng maikling kumikilos na insulin, na karaniwang ibinibigay bago ang 3 pangunahing pagkain,
• ang konsepto ng "basal-bolus" - madalas na pangangasiwa ("bolus") ng simpleng insulin bago ang pagkain ay isinasagawa laban sa background ng matagal na kumikilos na insulin na na-injected sa mga oras ng gabi ("pangunahing").
Kasama rin sa intensive therapy ang paggamot sa isang dispenser ng insulin (pomp) - isang aparato na awtomatikong naghahatid ng insulin sa taba ng subcutaneous. Ang bomba ng insulin ay hanggang ngayon ang nag-iisang aparato na nagbibigay ng tuluy-tuloy, ikot-ang-orasan na pang-ilalim ng balat ng pangangasiwa ng insulin sa mga maliliit na dosis alinsunod sa mga naunang na-program.
Ang trabaho ay isinasagawa sa isang kumplikadong kagamitan na tinatawag na "artipisyal na pancreas". Kapag pagsasama ng isang bomba ng insulin sa isang patakaran ng pamahalaan na patuloy na sumusukat sa asukal sa dugo (tulad ng isang palagiang may suot na glucometer), ang insulin ay pinangangasiwaan alinsunod sa data sa antas ng asukal sa dugo na ipinadala ng glucometer sa bomba. Kaya, ang "artipisyal na pancreas" ay ginagaya ang gawain ng isang tunay na pancreas nang tumpak hangga't maaari, na nagbibigay ng labis na kabayaran sa physiological para sa diabetes.
Masidhi na therapy sa insulin para sa type 1 diabetes.
Sa pagsisimula ng serial production ng mga espesyal, tinatawag na mga pen ng insulin na may mga karamdamang injeksyon na may karamdamang injeksyon na maginhawa para sa madalas na pangangasiwa ng insulin, ang rehimen ng madalas na pangangasiwa ng insulin (intensive insulin therapy) ay naging mas kaakit-akit para sa maraming mga pasyente na may diyabetis.
Ang prinsipyo ng masinsinang therapy ng insulin ng type 1 diabetes ay na sa tulong ng umaga at gabi na mga iniksyon ng intermediate na insulin, isang tiyak na antas ng background (basal) ng insulinemia ay nilikha sa pagitan ng mga pagkain at sa gabi, at 30 minuto bago ang pangunahing pagkain (3-4 beses sa isang araw) isang sapat na diyeta ng pagkain ng simpleng insulin ay pinamamahalaan. Laban sa background ng regimen ng intensibong insulin therapy, kaibahan sa tradisyonal na isa, ang pang-araw-araw na dosis ng matagal na insulin ay makabuluhang mas mababa, at mayroong higit pa sa isang simpleng.
Sa halip na 2 mga iniksyon ng intermediate na insulin, maaari kang mangasiwa ng solong-kumikilos na matagal na kumikilos na insulin sa mga oras ng gabi, na magbibigay ng isang basal na antas ng insulinemia sa gabi at sa araw sa pagitan ng mga pagkain, bago ang pangunahing mga pagkain ay simpleng ipinakilala (ang konsepto ng "basal bolus").
Mga indikasyon para sa paggamit ng insulin ng tao sa diyabetes. Dahil ang mga paghahanda ng insulin ng tao ay may hindi bababa sa immunogenicity, lalo na ipinapayo na magreseta sa kanila para sa mga buntis na may diyabetis o upang mabilis na mabayaran ang mga talamak na sakit sa metaboliko sa mga bata na kilalang reaksyon na aktibong kumilos sa pagpapakilala ng mga dayuhang protina. Ang appointment ng insulin ng tao ay ipinahiwatig din para sa mga pasyente na alerdyi sa iba pang mga uri ng insulin, pati na rin para sa lipoatrophy ng insulin at lipohypertrophy.
Mga komplikasyon ng Insulin Therapy Ang diabetes mellitus ay nagpapakita ng sarili sa anyo ng mga reaksyon ng hypoglycemic, paglaban sa insulin (na may pangangailangan para sa insulin na higit sa 200 mga yunit / araw), mga alerdyi, lipoatrophy o lipohypertrophy sa site ng iniksyon ng insulin.
Ang Lipohypertrophy ay nagiging sanhi ng pang-araw-araw na pangangasiwa ng insulin sa parehong lugar. Kung ang insulin ay na-injected sa parehong bahagi ng katawan nang hindi hihigit sa 1 oras bawat linggo, ang lipohypertrophy ay hindi nabuo. Ang isang epektibong pamamaraan ng therapeutic para sa paggamot ng lipohypertrophy ay hindi umiiral at kung ito ay kumakatawan sa isang binibigkas na depekto sa kosmetiko, tinanggal ito nang walang operasyon.
Paano gamutin ang type 1 diabetes sa mga matatanda at bata

Sa loob ng maraming taon na hindi matagumpay na nakikipaglaban sa DIABETES?
Ulo ng Institute: "Magugulat ka kung gaano kadali ang pagalingin ang diabetes sa pamamagitan ng pag-inom nito araw-araw.
Napatunayan na ito: ang type 1 diabetes sa mga tao ay isang talamak na sakit. Ang mga sintomas ay nailalarawan sa pamamagitan ng mataas na glucose sa dugo. Upang ang asukal ay ganap na assimilated sa antas ng cellular, ang katawan ay nangangailangan ng insulin - isang hormone na ginawa ng pancreas. Ang mga beta cell ng mga pasyente lamang ay bahagyang sumasaklaw sa pangangailangan para dito o hindi ito talaga ginagawa. At para sa paggamot ng diabetes, inireseta ng doktor ang insulin therapy. Ang gamot na pinangangasiwaan ng iniksyon ay nagtatanggal ng kakulangan ng hormone at normalize ang pagkasira at pagsipsip ng glucose.
Ang pag-unlad ng sakit ay hinihimok sa pamamagitan ng pagkawasak ng mga beta cells ng mga islet ng Langerlans. Ang unang yugto ng kanilang pagkamatay ay karaniwang hindi nakakaapekto sa metabolismo ng karbohidrat sa katawan. Ngunit kapag ang panahon ng preclinical ay muling ipinanganak, ang proseso ay hindi na mapigilan. Samakatuwid, ang mga pamamaraan para sa paggamot sa type 1 diabetes magpakailanman ay hindi umiiral. Ang paggamot para sa type 1 diabetes ay upang mapanatili ang pinakamainam na mga antas ng asukal sa dugo. Ngunit ang pag-uusap tungkol sa kung ang diabetes ay maaaring mapagaling ay hindi praktikal.
Paggamot sa droga
Ang mga iniksyon ng hormon ay hindi gaanong para sa pagpapagamot ng type 1 diabetes dahil para sa pagbaba ng mga antas ng asukal. Sa lalong madaling panahon ang sakit ay napansin, mas mahusay ang pakiramdam ng tao. Pagkatapos ng lahat, ang unang pagkakataon na ang paggawa ng mga hormone ay patuloy, subalit, sa isang mas maliit na lawak.
- Background - pinapalitan ang produksyon ng hormon sa araw.
- Pinalawak - nagbibigay-daan sa iyo upang mabayaran ang mga karbohidrat na may pagkain.
Diet therapy
Gamit ang tamang therapy, hindi mo kailangang sundin ang anumang mahigpit na diyeta. Ang mga gamot para sa paggamot ng diyabetis ay ganap na magbayad para sa mga papasok na karbohidrat.
Sa yugto ng pagpili ng dosis ng hormone, ipinapayong iwanan ang mabilis na karbohidrat. Sa hinaharap, dapat silang minamali sa umaga. Kasabay nito, ipinagbabawal na tanggihan ang mga pagkaing may karbohidrat: hindi ito nakakaapekto kung ang gagaling na uri ng diabetes ay maaaring gumaling. Mahalaga ang wastong nutrisyon para sa mga pasyente, dahil ang kawalan ng mga sugars ay nagtutulak ng aktibong pagkasunog ng taba. Kapag nahati sila, ang mga nakakalason na keton ay nagdudulot ng pagduduwal at malubhang sakit ng ulo.
Ang pagsunod sa diyeta ay nagsasangkot sa pagkalkula ng tinatawag na mga yunit ng tinapay - XE. 1 XE - 10 ... 12 g ng glucose. Para sa mga may sapat na gulang, ang pormula ay angkop, ayon sa kung saan ang mga 1-2 yunit ng insulin ay na-injected sa bawat XE. Para sa mga bata, ang dosis ay kinakalkula nang iba. Bilang karagdagan, sa mga nakaraang taon, ang bawat XE account para sa isang mas malaking halaga ng mga hormone.
Pisikal na aktibidad
Kinakailangan ang isport para sa paggamot ng diabetes. Siyempre, hindi ito isang paraan upang pagalingin ang type 1 diabetes, ngunit ang stress ay makakatulong sa pagbaba ng asukal sa dugo.
Mahalaga na subaybayan ang mga antas ng glucose bago ang pagsasanay, sa gitna at sa dulo. Sa 5.5 mmol / L o mas kaunti, ang pisikal na edukasyon ay maaaring mapanganib, kaya dapat kang magkaroon ng meryenda na may ilang produktong karbohidrat, halimbawa, tinapay o prutas. Ang isang pagbagsak ng asukal sa 3.8 mmol / l ay nagdadala ng panganib na mahulog sa isang hypoglycemic coma, kaya dapat na agad na ihinto ang mga klase.
- madaling tumakbo
- aerobics
- maikling hanay ng mga ehersisyo ng lakas,
- lumiliko, squats,
- lumalawak.
Sama-sama, ang mga sangkap na ito ay bumubuo sa programa para sa kung paano gamutin ang type 1 diabetes.
Characterization ng mga gamot na therapy sa insulin
- Humalog, Novorapid. Mali pagkatapos ng 15 minuto, ang rurok ay nangyayari pagkatapos ng 30-120 minuto.
- Humulin, Actrapid. Magsisimula ito sa tatlumpung minuto, sa loob ng 7-8 na oras.
- Humulin NPH, protafan NM. Wasto pagkatapos ng 1-2 oras para sa 16-20 na oras.
- Lantus at levemire. Wala itong isang tukoy na rurok ng pagkilos, habang nag-aambag sa pagsipsip ng glucose sa halos isang araw.
- Ang Tresiba ay isang bagong bagay na parmasyutiko na kumikilos sa dugo hanggang sa dalawang araw.
Ngunit ang mga kumbinasyon na gamot ay karaniwang hindi ginagamit upang gamutin ang type 1 diabetes. Ang mga ito ay kinakailangan lamang sa pangalawang anyo nito, at sa yugto ng demand ng insulin.
Paggamot ng diabetes na umaasa sa insulin sa mga bata
Kung ang isang sakit ay napansin, ang bata ay ginagamot muna sa ospital, kung gayon dapat siyang regular na sinusunod. Maaari bang mapagaling ang diyabetis sa mga bata? Gayundin sa mga may sapat na gulang, hindi, ngunit isang balanseng diyeta, pisikal na edukasyon, therapy sa insulin at pang-araw-araw na gawain na magbayad para sa mga proseso ng diyabetis at mabawasan ang mga panganib ng mga komplikasyon.
Ang diyeta ay nagsasangkot ng pagbabawas ng bilang ng mga produktong panaderya, cereal, taba ng hayop. Dapat kumain ang bata ng 5-6 beses sa isang araw sa pinakamataas na karga ng karbohidrat para sa agahan at tanghalian.
- Simple, o mabilis na kumikilos - kumilos pagkatapos ng 20-30 minuto, ang aktibidad ay sinusunod hanggang sa tatlong oras pagkatapos ng iniksyon (Actrapid NM, Humulin regular, atbp.) Bilang isang patakaran, ito ay isang malinaw na likido na nagsisilbi bago ang mga pangunahing pagkain.
- Ang mga gamot na may isang average na tagal ng therapeutic effect. Na-wasto pagkatapos ng 1-3 oras (Semilent, Aktrafan NM, Humulin N, atbp.)
- Ang mga pang-kilos na insulins (Insulin-Ultralong) ay nagtataguyod ng pagsipsip ng glucose hanggang sa isa at kalahating araw.
Ngunit kahit na ang pagsunod sa lahat ng mga puntong ito ay hindi makakaapekto kung posible na pagalingin ang diyabetis sa isang bata. Sa buong buhay niya kailangan niyang sundin ang regimen ng iniksyon.
Dosis ng insulin
- Ang pinakamainam na halaga ng pinalawak na insulin ay nagpapanatili ng normal na antas ng asukal bago at 2.5 oras pagkatapos ng iniksyon.
- Ang isang gamot na pangmatagalang gamot ay pinamamahalaan ng 1-2 beses sa isang araw sa oras na inirerekomenda ng isang espesyalista.
- Ang simpleng insulin ay ibinibigay bago kumain upang mabayaran ang paggamit ng mga karbohidrat. Gamit ang tamang halaga sa loob ng ilang oras, ang tagapagpahiwatig ng glucose ay tataas sa 3 mmol / L.
- Pagkatapos ng 4 na oras, ang nilalaman ng glucose ay dapat na katulad ng bago kumain.
Paano ginagawa ang mga diyeta para sa diyabetis?
Diabetes mellitus - isang sakit batay sa kawalan ng kakayahan ng katawan na sumipsip ng isang sapat na dami ng glucose. Ang ganitong mga problemang metabolic ay nangyayari nang madalas laban sa background ng malnutrisyon. Ang isang diyeta para sa diabetes ay maaaring mapabuti ang kalagayan ng isang taong may diyabetis, at ang nutrisyon ay dapat na napili nang tama. Ito ang magiging pangunahing kondisyon para sa matagumpay na paggamot.

Paano makakain sa paggamot ng diyabetis?
Ang diyabetis ay nahahati sa insulin-dependant (unang uri) at di-umaasa sa insulin (pangalawang uri). Upang ang paggamot ng sakit, anuman ang porma nito, upang maging matagumpay, kinakailangan na maingat na piliin ang sistema ng nutrisyon, kung saan posible na gawing normal ang metabolismo. Ang diyabetikong diyeta ay kung minsan ay tinatawag na diet number 9. Ayon sa mga doktor, ang nutrisyon sa medikal ay lubos na kapaki-pakinabang para sa pag-iwas sa sakit na ito, at ang mga pasyente na tumatanggap ng paggamot ay makakain ng kaunting mga gamot.
 Ang therapy para sa diyeta para sa diyabetis ay dapat na binuo ng dumadating na manggagamot. Sa kasong ito, ang mga katangian ng sakit, tulad ng, halimbawa, ang kalubhaan at uri ng diabetes, ay tiyak na isinasaalang-alang. Ang isang diyeta para sa isang diyabetis ay dapat gawin nang paisa-isa. Sa pamamagitan ng diagnosis na ito, ang diyeta ay hindi kinakailangang binubuo lamang ng mga walang pagbabago at nakakainis na pinggan. Sa kabilang banda, maaari silang maging napaka sopistikado at kasiya-siya. Kinakailangan lamang na obserbahan ang ilang mga prinsipyo, alinsunod sa kung saan kailangan mong sumunod sa bagong sistema ng kuryente.
Ang therapy para sa diyeta para sa diyabetis ay dapat na binuo ng dumadating na manggagamot. Sa kasong ito, ang mga katangian ng sakit, tulad ng, halimbawa, ang kalubhaan at uri ng diabetes, ay tiyak na isinasaalang-alang. Ang isang diyeta para sa isang diyabetis ay dapat gawin nang paisa-isa. Sa pamamagitan ng diagnosis na ito, ang diyeta ay hindi kinakailangang binubuo lamang ng mga walang pagbabago at nakakainis na pinggan. Sa kabilang banda, maaari silang maging napaka sopistikado at kasiya-siya. Kinakailangan lamang na obserbahan ang ilang mga prinsipyo, alinsunod sa kung saan kailangan mong sumunod sa bagong sistema ng kuryente.
Salty at maanghang na pagkain, pinirito na pagkain, pinausukang karne, de-latang pagkain, at alkohol ay ibubukod sa diyeta. Ang paggamit ng asukal ay dapat na minimal. Kung ang anyo ng diabetes ay itinuturing na malubha, mas mahusay na ganap na maalis ang asukal. Kung ang antas ng sakit ay itinuturing na katamtaman o banayad, maaaring payagan ang ilang mga pagkaing may asukal. Ngunit sa parehong oras kailangan mong patuloy na subaybayan ang antas ng glucose sa katawan.
Ayon sa mga pag-aaral, ang estado ng diyabetis ay nagbabago para sa mas masahol pa sa ilalim ng impluwensya ng mga taba na pumapasok sa katawan sa maraming dami. Samakatuwid, ang pagkonsumo ng mga taba ay dapat kontrolin, kakailanganin mong limitahan ang iyong sarili sa naturang pagkain nang hindi mas mahigpit kaysa sa matamis. Ang nutrisyon para sa diabetes ay dapat na maipamahagi nang maayos. Mabuti kung kumain ka ng 5 beses sa isang araw: ang ganitong sistema ay may positibong epekto sa antas ng glucose sa dugo.
Paano dapat gawin ang isang diyeta para sa type 1 diabetes?
 Sa paggamot ng diyabetis ng uri ng nakasalalay sa insulin, ang pagtaas ng pansin ay dapat bayaran sa kawastuhan ng pagbuo ng therapy sa insulin. Pinipili ng manggagamot sa pagdidiyeta ang pinakamainam na kumbinasyon ng mga gamot at ang sistema kung saan kakainin ang pasyente. Bilang isang resulta, ang pagbabagu-bago sa mga antas ng glucose sa dugo ay dapat mabawasan, ang panganib ng iba't ibang mga komplikasyon ay nabawasan. Ang diyeta sa paggamot ng diyabetis na nakasalalay sa insulin ay may mahalagang papel. Dapat itong makolekta ng isang dalubhasa, dahil ang ganitong uri ng diyabetis ay mas mapanganib, at ginagamot lalo na sa mga gamot, iyon ay, ang pagpapakilala ng insulin.
Sa paggamot ng diyabetis ng uri ng nakasalalay sa insulin, ang pagtaas ng pansin ay dapat bayaran sa kawastuhan ng pagbuo ng therapy sa insulin. Pinipili ng manggagamot sa pagdidiyeta ang pinakamainam na kumbinasyon ng mga gamot at ang sistema kung saan kakainin ang pasyente. Bilang isang resulta, ang pagbabagu-bago sa mga antas ng glucose sa dugo ay dapat mabawasan, ang panganib ng iba't ibang mga komplikasyon ay nabawasan. Ang diyeta sa paggamot ng diyabetis na nakasalalay sa insulin ay may mahalagang papel. Dapat itong makolekta ng isang dalubhasa, dahil ang ganitong uri ng diyabetis ay mas mapanganib, at ginagamot lalo na sa mga gamot, iyon ay, ang pagpapakilala ng insulin.
Upang gawin ang pinaka-tumpak na mga pagtatantya ng halaga ng insulin at kinakain ng pagkain, ang mga nutrisyunista ay nakabuo ng isang kondisyong kundisyon na tinatawag na "unit ng tinapay." Ayon sa pinagtibay na sistema ng mga yunit ng tinapay, ang isa sa mga ito ay katumbas ng 10-12 g ng mga karbohidrat (ito ay humigit-kumulang sa isang orange o isang piraso ng tinapay). Kung kilala na 30 gramo ng itim na tinapay, at isang average (sa laki) mansanas, at kalahati ng isang baso ng otmil o soba ay naaayon sa isang yunit ng tinapay, maaari silang maging matagumpay na pinagsama at ipinamahagi.
Ang isang yunit ng tinapay ay maaaring dagdagan ang asukal sa dugo ng 2.8 mol / l. Upang matanggap ito ng katawan, kinakailangan ang dalawang yunit ng insulin. Para sa mga pasyente ng diabetes na tumatanggap ng insulin, mahalaga na obserbahan ang pang-araw-araw na paggamit ng mga karbohidrat, na naaayon sa pinamamahalang gamot.
Kung hindi sinusunod ang panukala, ang antas ng asukal sa dugo ay tataas o bababa, nangyayari ang hyperglycemia o hypoglycemia.
 Matapos ang pagpapakilala ng tulad ng isang konsepto bilang isang yunit ng tinapay, naging mas maginhawa upang lumikha ng isang menu para sa mga diabetes, kung nais mo, ang ilang mga pagkain na naglalaman ng mga karbohidrat ay madaling mabago sa iba.
Matapos ang pagpapakilala ng tulad ng isang konsepto bilang isang yunit ng tinapay, naging mas maginhawa upang lumikha ng isang menu para sa mga diabetes, kung nais mo, ang ilang mga pagkain na naglalaman ng mga karbohidrat ay madaling mabago sa iba.
Sa pangkalahatan, ang isang tao ay dapat tumanggap ng 18-25 XE (mga yunit ng tinapay) bawat araw. Mas mainam na hatiin ang mga ito sa 6 na pagkain: para sa hapunan, tanghalian at agahan, isang diabetes - 3-5 yunit, para sa isang hapon meryenda o tanghalian - 1-2 yunit, at iba pa.
Kung ang isang espesyalista ay nag-iipon ng isang diyeta para sa mga pasyente na may type 1 diabetes, ang pangunahing gawain ay tama na kalkulahin kung magkano ang karbohidrat sa produkto. Para sa mga pasyente na hindi sobra sa timbang, ang diyeta sa diyabetis ay hindi kasama sa pagkain ng ilang mga pagkain, ngunit sa dami ng kinakain.
Napapailalim sa ilang mga patakaran, ang isang taong may diyabetis na nakasalalay sa insulin ay makakain ng pagkain sa parehong paraan tulad ng mga malulusog na tao, maliban sa ilang pagkakaiba-iba:
- Para sa isang pagkain ang isang tao ay hindi dapat kumonsumo ng maraming mga karbohidrat. 70-90 g. Maging sapat.
- Bago ang bawat pagkain, ang dosis ng insulin at ang halaga ng XE (mga yunit ng tinapay) ay dapat kalkulahin nang tumpak hangga't maaari.
- Alisin ang mga matamis na inumin mula sa diyeta: carbonated likido, matamis na de-latang juice, tsaa na may asukal.
Uri ng 2 diyeta diyeta
 Ang patuloy na sobrang pagkain, labis na labis na labis na labis na labis na labis na labis na labis na labis na labis na pagkain, labis na labis na labis na labis na labis na labis na pagkain. Kapag nagsasagawa ng diet therapy para sa diyabetis, ang mga gawain para sa pinaka-bahagi ay gawing normal ang metabolismo ng mga karbohidrat. Upang ang mga cell ng katawan ay maging mas sensitibo sa insulin, ang isang diyeta para sa isang diyabetis ay dapat na isama sa regular na pisikal na aktibidad.
Ang patuloy na sobrang pagkain, labis na labis na labis na labis na labis na labis na labis na labis na labis na labis na pagkain, labis na labis na labis na labis na labis na labis na pagkain. Kapag nagsasagawa ng diet therapy para sa diyabetis, ang mga gawain para sa pinaka-bahagi ay gawing normal ang metabolismo ng mga karbohidrat. Upang ang mga cell ng katawan ay maging mas sensitibo sa insulin, ang isang diyeta para sa isang diyabetis ay dapat na isama sa regular na pisikal na aktibidad.
Sa type 2 diabetes, ang karamihan sa mga pasyente ay sobra sa timbang. Para sa kanila, ang nutrisyon sa pagkain ay dapat mapili nang isa-isa, isinasaalang-alang ang kasarian at edad ng tao, ang kanyang karaniwang pisikal na aktibidad. Sa kaso ng isang sakit sa pangalawang uri, ang isang diyeta para sa mga diabetes ay dapat mag-ambag sa pagbaba ng timbang. Para sa mga pasyente, kinakalkula ang pinakamainam na bilang ng calorie. Kaya, ang bawat kilo ng timbang ng katawan ay magiging 25 calories para sa mga may sapat na gulang na mga pasyente at 20 para sa mga kababaihan. Halimbawa, kung ang bigat ng isang babae ay 70 kg, kung gayon ang kaugalian ng calorie ay natutukoy para sa kanya - 1400 (araw-araw).
Kung ang isang tao ay nasuri na may diyabetis, kailangan niyang sumunod sa isang diyeta na palagi. Samakatuwid, kapag pinagsama-sama ito, dapat mong subukang gawin ang heterogenous sa diyeta, ang pinggan ay dapat maging masarap. Sa kasong ito, dapat mong subukang limitahan ang paggamit ng mga pagkaing mataas sa kaloriya, na nag-aambag sa katotohanan na ang antas ng glucose sa dugo ay tataas.
Ano ang diet number 9?
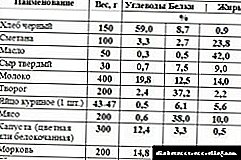 Para sa mga diabetes, may iba't ibang mga sistema ng nutrisyon. Ito ang mga French diet para sa diabetes, at ang sikat na system na tinatawag na "table number 9", na napatunayan nang mabuti ang sarili. Ang diyeta na ito ay inilaan para sa katamtaman hanggang banayad na diyabetis. Sa diyabetis ng pangalawang uri, ang diyeta No. 9 ay maaaring magamit sa pagkain araw-araw at sapat na sapat.
Para sa mga diabetes, may iba't ibang mga sistema ng nutrisyon. Ito ang mga French diet para sa diabetes, at ang sikat na system na tinatawag na "table number 9", na napatunayan nang mabuti ang sarili. Ang diyeta na ito ay inilaan para sa katamtaman hanggang banayad na diyabetis. Sa diyabetis ng pangalawang uri, ang diyeta No. 9 ay maaaring magamit sa pagkain araw-araw at sapat na sapat.
Ang Table No. 9 ay isang diyeta para sa mga pasyente na may diabetes mellitus, na may maliit na halaga ng enerhiya. Inirerekomenda na ubusin ang mga protina sa karaniwang halaga, limitahan ang mga taba at makabuluhang bawasan ang paggamit ng mga karbohidrat sa katawan. Ang kolesterol, asukal, asin ay dapat na ganap na hindi kasama sa diyeta.
Mga Pagkain sa Diyabetis
Pinahihintulutan ang mga pasyente na isama ang mga sumusunod na produkto sa diyeta:

Para sa paggamot ng mga kasukasuan, matagumpay na ginamit ng aming mga mambabasa ang DiabeNot. Pagkakita ng katanyagan ng produktong ito, nagpasya kaming mag-alok ito sa iyong pansin.
- tinapay na trigo, rye, na may bran,
- sopas (mula sa mga gulay, kabute), okroshka, beetroot sopas, sabaw mula sa mga isda na may mababang uri ng taba,
- kamatis at pipino, kalabasa, zucchini, talong, inihurnong o pinakuluang repolyo, at mas mabuti ang keso,
- karne ng mga manok, kuneho, karne ng baka, walang karne,
- hindi hihigit sa 2 itlog sa 7 araw (protina lamang),
- isda - ang mga varieties na may mababang nilalaman ng taba sa inihurnong o lutong porma, ay maaaring maging isang maliit na de-latang (ngunit hindi sa langis),
- skim milk, keso, mga produkto ng pagawaan ng gatas,
- butil (millet, bakwit, barley, perlas barley, oat),
- unsweetened berry at prutas,
- mga espesyal na produkto sa sorbitol o saccharin,
- patatas sa halaga na umaangkop sa loob ng pang-araw-araw na paggamit ng mga karbohidrat,
- tsaa, gulay, decoction ng prutas.
Ano ang hindi makakain sa diyabetis?
Sa sakit na ito, ang mga sumusunod na produkto ay ipinagbabawal:
- mga sabaw ng karne, dahil marami silang taba,
- mataba na karne (tupa, baboy, gansa, ducklings), sausage at pinausukang karne,
- pastry mula sa butter at puff pastry,
- mataba na isda, caviar, de-latang langis,
- inasnan na keso, cottage cheese, cream, butter,
- pasta, puting bigas, semolina,
- inasnan at adobo na gulay,
- mga petsa, igos, saging, ubas, strawberry,
- asukal na malutong na inumin, carbonated na inumin.
Aling mga produkto ang pinapayagan at ipinagbabawal? Ito ang isa sa pinakamahalagang isyu para sa mga taong may diyabetis. Ang mga listahan ng mga produktong nakalista dito bilang pinahihintulutan o ipinagbawal ay advisory sa kalikasan. Ang isang kumpletong listahan ng mga produkto ay isang espesyalista sa nutrisyonista sa pagbuo ng isang indibidwal na sistema ng nutrisyon.
Mga pagkakaiba sa pagitan ng mga uri ng therapy sa insulin
 Ang pagpili ng therapy sa insulin para sa type 1 diabetes ay isinasagawa ng pagdalo sa endocrinologist alinsunod sa mga katangian ng katawan ng pasyente.
Ang pagpili ng therapy sa insulin para sa type 1 diabetes ay isinasagawa ng pagdalo sa endocrinologist alinsunod sa mga katangian ng katawan ng pasyente.
Kung ang pasyente ay walang mga problema sa labis na timbang, at walang labis na emosyonal na mga stress sa buhay, kung gayon ang inireseta ng insulin sa dami ng 0.5-1 na mga yunit isang beses sa isang araw sa mga tuntunin ng isang kilo ng bigat ng katawan ng pasyente.
Sa ngayon, ang mga endocrinologist ay nakabuo ng mga sumusunod na uri ng insulin therapy:
- tumindi
- tradisyonal
- pagkilos ng bomba
- batayan ng bolus.
Mga tampok ng paggamit ng pinatindi na insulin therapy
 Ang intensyadong therapy sa insulin ay maaaring tawaging batayan ng isang therapy ng bolus insulin, napapailalim sa ilang mga tampok ng application ng pamamaraan.
Ang intensyadong therapy sa insulin ay maaaring tawaging batayan ng isang therapy ng bolus insulin, napapailalim sa ilang mga tampok ng application ng pamamaraan.
Ang isang tampok ng pinatindi na insulin therapy ay ito ay kumikilos bilang isang simulator ng natural na pagtatago ng insulin sa katawan ng pasyente.
Ginagamit ang pamamaraang ito kapag kinakailangan ang therapy ng insulin ng type 1 diabetes. Nasa paggamot ng ganitong uri ng sakit na ang naturang therapy ay nagbibigay ng pinakamahusay na mga klinikal na tagapagpahiwatig, at ito ay nakumpirma sa klinika.
Upang maisagawa ang gawaing ito, kinakailangan ang isang tiyak na listahan ng mga kundisyon. Ang mga kondisyong ito ay ang mga sumusunod:
- Ang insulin ay dapat na mai-injected sa katawan ng pasyente sa isang sapat na sapat upang mabuo ang paggamit ng glucose.
- Ang mga insulins na ipinakilala sa katawan ay dapat na ganap na magkapareho sa mga insulins na ginawa ng pancreas ng isang pasyente na may diabetes mellitus.
Ang tinukoy na mga kinakailangan ay tinutukoy ang mga peculiarities ng therapy sa insulin na binubuo sa paghihiwalay ng mga gamot na ginamit sa maikli at matagal na mga insulins.
Ang mga pang-kilos na insulins ay ginagamit upang mangasiwa ng insulin sa umaga at gabi. Ang ganitong uri ng gamot ay ganap na ginagaya ang mga produktong hormonal na ginawa ng pancreas.
Ang paggamit ng mga insulins na may isang maikling panahon ng pagkilos ay nabibigyang katwiran pagkatapos kumain ng isang pagkain na mataas sa karbohidrat. Ang dosis na ginamit upang ipakilala ang mga gamot na ito sa katawan ay nakasalalay sa bilang ng mga yunit ng tinapay na nilalaman sa pagkain at tinutukoy nang mahigpit nang paisa-isa para sa bawat pasyente.
Ang paggamit ng pinatindi na insulin therapy para sa type 1 na diabetes mellitus ay nagsasangkot ng regular na pagsukat ng glycemia bago kumain.
Mga tampok ng paggamit ng tradisyonal na therapy sa insulin
 Ang tradisyonal na insulin therapy ay isang pinagsama na pamamaraan na nagsasangkot ng pagsasama ng maikli at matagal na pagkilos ng insulin sa isang iniksyon.
Ang tradisyonal na insulin therapy ay isang pinagsama na pamamaraan na nagsasangkot ng pagsasama ng maikli at matagal na pagkilos ng insulin sa isang iniksyon.
Ang pangunahing bentahe ng paggamit ng ganitong uri ng therapy ay upang mabawasan ang bilang ng mga iniksyon sa isang minimum. Kadalasan, ang bilang ng mga iniksyon sa panahon ng paggamot alinsunod sa pamamaraang ito mula sa 1 hanggang 3 bawat araw.
Ang kawalan ng paggamit ng pamamaraang ito ay ang kawalan ng kakayahang ganap na gayahin ang aktibidad ng pancreas. Ito ay humahantong sa ang katunayan na kapag ginagamit ang pamamaraang ito imposibleng ganap na mabayaran ang paglabag sa metabolismo ng karbohidrat ng isang tao.
Sa proseso ng paglalapat ng pamamaraang ito, ang pasyente ay tumatanggap ng 1-2 iniksyon bawat araw. Ang maikli at mahabang insulins ay pinamamahalaan nang sabay-sabay sa katawan. Ang mga insulins na may isang average na tagal ng pagkakalantad ay bumubuo ng halos 2/3 ng kabuuang dosis ng mga na-injection na gamot, isang ikatlo sa pang-araw-araw na dosis ay mga short-acting na mga insulins.
Ang paggamot sa type 1 na diabetes mellitus na may tradisyonal na uri ng insulin therapy ay hindi nangangailangan ng regular na pagsukat ng glycemia bago kumain.
Mga tampok ng paggamit ng pump insulin therapy
 Ang isang bomba ng insulin ay isang elektronikong aparato na idinisenyo upang magbigay ng pag-ikot ng pang-ilalim-ng-oras na pangangasiwa ng mga paghahanda ng insulin sa pagkakaroon ng isang maikli o ultra-maikling pagkilos.
Ang isang bomba ng insulin ay isang elektronikong aparato na idinisenyo upang magbigay ng pag-ikot ng pang-ilalim-ng-oras na pangangasiwa ng mga paghahanda ng insulin sa pagkakaroon ng isang maikli o ultra-maikling pagkilos.
Kapag ginagamit ang ganitong uri ng therapy, ang gamot ay pinamamahalaan sa mga mini dosis.
Ang sistemang pump ng elektronikong insulin ay maaaring isagawa sa iba't ibang mga mode. Ang mga pangunahing mode ng operasyon ng bomba ay ang mga sumusunod:
- Ang patuloy na pangangasiwa ng gamot sa katawan sa anyo ng mga microdoses na may basal rate.
- Ang pagpapakilala ng gamot sa katawan sa isang rate ng bolus kung saan ang dalas ng iniksyon ng gamot ay na-program ng pasyente.
Sa kaso ng unang paraan ng pangangasiwa ng insulin, ang isang kumpletong imitasyon ng pagtatago ng hormone sa pancreas ay nangyayari. Ang pamamaraang ito ng pangangasiwa ng droga ay posible na hindi gumamit ng matagal na kumikilos na mga insulins.
Ang paggamit ng pangalawang pamamaraan ng pagpapakilala ng insulin sa katawan ay nabibigyang katwiran bago kumain o sa mga oras kung may pagtaas ng glycemic index.
Ang scheme ng insulin therapy gamit ang bomba ay nagbibigay-daan sa kumbinasyon ng mga bilis na gayahin ang proseso ng pagtatago ng insulin sa katawan ng tao, na may malusog na pancreas. Kapag gumagamit ng isang bomba, ang isang catheter ay dapat mapalitan tuwing 3 araw.
Ang paggamit ng isang electronic pump ay nagbibigay-daan sa iyo upang malutas ang mga problema sa imitasyon ng proseso ng natural na pagtatago ng insulin sa katawan ng tao.
Ang pagsasagawa ng therapy sa insulin sa pagkabata
 Ang therapy ng insulin sa mga bata ay nangangailangan ng isang indibidwal na diskarte at nangangailangan ng isang malaking bilang ng mga kadahilanan at mga indibidwal na katangian ng katawan ng bata kapag pumipili ng isang pamamaraan.
Ang therapy ng insulin sa mga bata ay nangangailangan ng isang indibidwal na diskarte at nangangailangan ng isang malaking bilang ng mga kadahilanan at mga indibidwal na katangian ng katawan ng bata kapag pumipili ng isang pamamaraan.
Kapag pumipili ng isang uri ng therapy sa insulin para sa type 1 diabetes sa mga bata, ang kagustuhan ay ibinibigay sa 2- at 3-tikod na pangangasiwa ng mga gamot na naglalaman ng insulin sa katawan ng bata.
Ang isang tampok ng insulin therapy sa mga bata ay ang pagsasama-sama ng insulin na may iba't ibang panahon ng pagkilos upang mabawasan ang bilang ng mga iniksyon bawat araw.
Para sa mga bata na ang edad ay higit sa 12 taong gulang, inirerekomenda na gumamit ng isang pinalakas na pamamaraan ng therapy.
Ang isang tampok ng katawan ng bata ay nadagdagan ang pagiging sensitibo sa insulin kumpara sa katawan ng isang may sapat na gulang. Kinakailangan nito ang endocrinologist na unti-unting ayusin ang dosis ng insulin na iniinom ng bata. Kung ang bata ay nasuri sa unang uri ng diabetes mellitus, kung gayon ang pagsasaayos ay dapat mahulog sa loob ng saklaw ng 1-2 yunit bawat iniksyon, at ang maximum na pinahihintulutang limitasyong pagsasaayos ng isang beses ay dapat na hindi hihigit sa 4 na yunit.
Para sa isang tamang pagtatasa ng pagsasaayos, kinakailangan upang subaybayan ang mga pagbabago sa katawan nang maraming araw.
Kapag gumagawa ng mga pagsasaayos, ang mga endocrinologist ay hindi inirerekomenda nang sabay-sabay na binabago ang mga dosis na nauugnay sa pangangasiwa ng umaga at gabi ng insulin sa katawan ng mga bata.
Paggamot ng insulin at ang mga resulta ng naturang paggamot
 Kapag bumibisita sa isang doktor-endocrinologist, maraming mga pasyente ang nag-aalala tungkol sa kung paano isinasagawa ang paggamot sa insulin at kung anong mga resulta ang maaaring makamit gamit ang therapy na may mga gamot na naglalaman ng insulin.
Kapag bumibisita sa isang doktor-endocrinologist, maraming mga pasyente ang nag-aalala tungkol sa kung paano isinasagawa ang paggamot sa insulin at kung anong mga resulta ang maaaring makamit gamit ang therapy na may mga gamot na naglalaman ng insulin.
Sa bawat indibidwal na kaso, ang eksaktong regimen ng paggamot ay binuo ng endocrinologist. Sa kasalukuyan, ang mga espesyal na syringe pen ay binuo para sa mga pasyente upang mapadali ang therapy. Sa kawalan ng huli, maaari mong gamitin ang mga syringes ng insulin na may sobrang manipis na karayom sa insulin.
Ang paggamot sa isang pasyente na may diyabetis na diyabetis ay isinasagawa ayon sa sumusunod na pamamaraan:
- Bago isagawa ang pang-ilalim ng balat ng pangangasiwa ng insulin sa katawan, dapat na isagawa ang pagmamasa ng injection site.
- Ang pagkain ay dapat gawin nang hindi lalampas sa 30 minuto pagkatapos ng pangangasiwa ng gamot.
- Ang maximum na dosis ng isang solong pangangasiwa ay hindi dapat lumampas sa 30 yunit.
Ang paggamit ng syringe pens ay ginustong at mas ligtas. Ang paggamit ng mga panulat sa panahon ng therapy ay itinuturing na mas makatwiran para sa mga sumusunod na kadahilanan:
- Ang pagkakaroon ng isang karayom na may isang espesyal na talasa sa syringe pen binabawasan ang sakit sa panahon ng iniksyon.
- Ang maginhawang disenyo ng pen-syringe ay nagbibigay-daan sa iyo upang magamit ang aparato sa anumang oras at saanman, kung kinakailangan, upang mag-iniksyon ng insulin.
- Ang ilang mga modelo ng modernong syringe pens ay nilagyan ng mga vial ng insulin. Pinapayagan nito ang kumbinasyon ng mga gamot at ang paggamit ng iba't ibang mga therapeutic regimens sa proseso ng paggamot.
Ang regimen ng paggamot para sa diyabetis na may mga iniksyon ng insulin ay may kasamang mga sumusunod na sangkap:
- Bago ang pagkain sa umaga, ang isang pasyente sa diyabetis ay kinakailangan upang mangasiwa ng maikli o mahaba na kumikilos ng insulin.
- Ang pangangasiwa ng insulin bago ang oras ng tanghalian ay dapat magsama ng isang dosis na binubuo ng isang paghahanda ng maikling pagkilos.
- Ang iniksyon bago ang hapunan sa gabi ay dapat maglaman ng short-acting insulin.
- Ang dosis ng gamot na ibinibigay bago matulog ay dapat magsama ng isang matagal na gamot na pinalalaya.
Ang mga injection sa katawan ay maaaring isagawa sa maraming mga lugar ng katawan ng tao. Ang rate ng pagsipsip sa bawat isa sa sariling mga lugar.
Ang pinaka-mabilis na pagsipsip ay nangyayari kapag ang gamot ay pinangangasiwaan sa ilalim ng balat sa tiyan.
Mga komplikasyon ng therapy sa insulin
Ang pagsasagawa ng therapy sa paggamot, tulad ng anumang iba pang paggamot, ay maaaring magkaroon ng hindi lamang mga contraindications, kundi pati na rin ang mga komplikasyon. Ang isa sa mga pagpapakita ng mga komplikasyon na nagmula sa therapy ng insulin ay isang reaksiyong alerdyi sa lugar ng mga iniksyon.
Ang pinakakaraniwang paglitaw ng mga alerdyi ay nauugnay sa teknolohiya ng inpeksyon ng inpeksyon kapag gumagamit ng mga gamot na naglalaman ng insulin. Ang sanhi ng allergy ay maaaring ang paggamit ng namumula o makapal na mga karayom kapag injecting, hindi inilaan para sa pangangasiwa ng insulin, bilang karagdagan, ang sanhi ng allergy ay maaaring maling lugar ng iniksyon at ilang iba pang mga kadahilanan.
Ang isa pang komplikasyon ng therapy sa insulin ay ang pagbaba ng asukal sa dugo ng pasyente at ang pagbuo ng hypoglycemia sa katawan. Ang estado ng hypoglycemia ay pathological para sa katawan ng tao.
Ang paglitaw ng hypoglycemia ay maaaring ma-trigger ng mga paglabag sa pagpili ng dosis ng insulin o matagal na pag-aayuno. Kadalasan ang glycemia ay nangyayari bilang isang resulta ng isang tao na may mataas na sikolohikal na pagkarga.
Ang isa pang katangian ng komplikasyon para sa therapy ng insulin ay lipodystrophy, ang pangunahing pag-sign kung saan ang pagkawala ng taba ng subcutaneous sa lugar ng iniksyon. Upang maiwasan ang pagbuo ng komplikasyon na ito, dapat na mabago ang lugar ng iniksyon.
Sa video sa artikulong ito, ang pamamaraan para sa pangangasiwa ng insulin gamit ang isang syringe pen ay malinaw na ipinakita.
Ang insulin na ginagamit sa pagsasanay sa bata
Ang mga modernong paghahanda ng insulin, depende sa pinagmulan, ay nahahati sa dalawang grupo - mga hayop at tao (semi-synthetic at biosynthetic insulins). Sa loob ng 80 taon, ang mga karne ng baka at baboy ay ginamit upang gamutin ang diyabetis, na naiiba sa komposisyon mula sa tao ng tatlo at isang amino acid, ayon sa pagkakabanggit. Bukod dito, ang immunogenicity ay pinalaki ng ipinahayag sa insulin ng baka, minimal, natural, sa mga tao. Ang mga insulins ng tao ay ginamit sa nagdaang dalawang dekada at literal na nag-rebolusyon sa paggamot ng mga pasyente ng diabetes.
Sa pagtanggap ng insulin ng tao sa pamamagitan ng semisynthetic na pamamaraan, ang alanine amino acid sa ika-30 na posisyon ng porcine insulin B-chain ay pinalitan ng threonine, na nasa posisyon na ito sa insulin ng tao. Ang Semi-synthetic insulin ay naglalaman ng isang maliit na halaga ng mga impurities ng somatostatin, glucagon, pancreatic polypeptides na naroroon sa porcine insulin, na kung saan ay isang substrate para sa paggawa ng ganitong uri ng insulin ng tao. Ang biosynthetic na insulin ay walang mga impurities at may mas kaunting immunogenicity. Kapag ginawa ito sa isang cell, lebadura ng panadero o E.coli ang recombinant DNA na naglalaman ng gene ng tao ay ipinakilala ng genetic engineering. Bilang isang resulta, ang lebadura o bakterya ay nagsisimulang synthesize ang insulin ng tao. Ang mga insulins na genetic engineering ng tao ay isang mas progresibong porma at dapat isaalang-alang bilang mga gamot na first-line kapag pumipili ng isang paraan ng paggamot. Sa Russia, sa mga nagdaang taon, tanging ang mga insulins na inhinyero ng mga tao ay inirerekumenda para magamit sa mga bata at kabataan.
Ang mga modernong insulinong inhinyero ng genetically ay nag-iiba sa tagal ng pagkilos:
- ultra maikling kumikilos na insulins,
- mga insulins na kumikilos ng maikli ("maikling" insulin),
- medium-duration insulins ("pinalawak" na insulin),
- halo-halong mga insulins.
Ang kanilang mga katangian ng pharmacokinetic ay ipinakita sa talahanayan 1.
Ang huling dekada ay nagbukas ng isang bagong panahon sa therapy sa insulin: pinag-uusapan natin ang pagkuha ng mga analogue ng mga insulins ng tao na may mga bagong pag-aari ng pharmacokinetic. Kabilang dito ang mga ultra-short-acting insulins (Humalog at NovoRapid) at pinalawak na walang taluktok na mga analogue ng insulin ng tao (Detemir at Lantus).
Ang isang espesyal na lugar sa paggamot ng diyabetis sa pagkabata at pagbibinata ay inookupahan ng mga ultra-short-acting insulins - Humalog at NovoRapid. Ang mga pagbubuklod ng insulin na mga analog ay nakuha sa pamamagitan ng pagpapalit ng mga amino acid na responsable para sa mga proseso ng pag-iisa ng mga molekula ng insulin, na humantong sa isang pagbilis ng kanilang pagsipsip mula sa subcutaneous depot. Kaya, ang humalogue ay nakuha sa pamamagitan ng kapwa pagpapalit ng posisyon ng prinses ng amino acid at lysine sa ika-28 at ika-29 na posisyon sa chain B, novopapid - sa pamamagitan ng pagpapalit ng amino acid proline sa parehong ika-28 na posisyon na may asparagine. Hindi nito binago ang biological na aktibidad ng insulin, ngunit humantong sa isang kapaki-pakinabang na pagbabago sa mga katangian ng pharmacokinetic. Sa pangangasiwa ng subcutaneous, ang Humalog at NovoRapid ay may mas mabilis na pagsisimula at rurok na pagkilos, kahanay sa antas ng post-nutritional hyperglycemia, at isang mas maikling tagal, na ginagawang posible upang mapangasiwaan ang mga gamot na ito kaagad bago kumain, pag-iwas (kung nais) madalas na meryenda. Kapag gumagamit ng mga analogue ng mga insulins ng tao, ang mga posibilidad para sa pag-compensate para sa pagtaas ng metabolismo ng karbohidrat, na makikita sa isang pagbawas sa glycated hemoglobin, at ang dalas ng matinding hypoglycemia ay bumababa.
Ang pinakahuling nakamit sa larangan ng insulin therapy ay ang pagpapakilala sa klinikal na kasanayan ng lampara ng insulin, na siyang unang walang taludtod na analogue ng tao na insulin na 24 na oras na pagkilos. Nakuha sa pamamagitan ng pagpapalit ng amino acid asparagine na may glycine sa ika-21 na posisyon ng A chain at pagdaragdag ng dalawang amino acid ng arginine sa terminal amino acid sa chain ng B. Ang resulta ay isang pagbabago sa pH ng solusyon ng insulin matapos ang pagpapakilala nito sa subcutaneous fat mula 4.0 hanggang 7.4, na nagiging sanhi ng pagbuo ng microprecipitate, na nagpapabagal sa rate ng pagsipsip ng insulin at tinitiyak ang palagiang at matatag na antas ng dugo sa loob ng 24 na oras.
Ang Lantus ay maaaring ibigay sa anumang oras ng araw, sa mga kabataan mas kanais-nais na sa gabi. Ang paunang dosis nito ay 80% ng kabuuang pang-araw-araw na dosis ng matagal na insulin. Ang karagdagang dosis titration ay isinasagawa ayon sa pag-aayuno ng asukal sa dugo at sa gabi. Ang antas ng glycemia pagkatapos ng agahan, sa oras ng hapon at gabi, ay kinokontrol ng insulin ng maikli o pagkilos ng ultrashort. Ang pag-angat kay Lantus ay umiiwas sa mga karagdagang iniksyon ng maikling insulin sa unang oras ng umaga sa karamihan sa mga kabataan na may kababalaghan na "umaga ng madaling araw", ay nagdudulot ng isang makabuluhang pagbaba sa glycemia ng umaga, at binabawasan din ang kahinaan ng metabolismo ng karbohidrat sa maraming mga pasyente.
Ang Detemir insulin ay isang non-peak analogue ng matagal na pagkilos, ang matagal na epekto kung saan nakamit sa pamamagitan ng paglakip ng isang kadena ng 14 na natitirang fatty acid sa ika-29 na posisyon ng B-chain. Ang Detemir ay pinangangasiwaan ng dalawang beses sa isang araw.
Ang komposisyon ng halo-halong mga insulins ay nagsasama ng insulin ng daluyan ng tagal at maikling pagkilos sa iba't ibang mga proporsyon - mula 90 hanggang 10 hanggang 50 hanggang 50. Ang mga halo-halong insulins ay mas maginhawa dahil ang paggamit nito ay maaaring mabawasan ang bilang ng mga iniksyon na isinasagawa gamit ang mga syringe pen. Gayunpaman, sa pagsasagawa ng mga bata, hindi nila nakita ang malawak na aplikasyon na may kaugnayan sa pangangailangan para sa maraming mga pasyente na baguhin ang dosis ng maikling insulin nang madalas, depende sa mga tagapagpahiwatig ng glycemic. Gayunpaman, sa isang matatag na kurso ng diabetes mellitus (lalo na sa mga unang taon ng sakit) sa tulong ng halo-halong insulin, ang mabuting kabayaran ay maaaring makamit.
Ang mga regimen ng therapy ng insulin
Ang umiiral na mga pangkalahatang rekomendasyon sa regimen ng therapy sa insulin ay batayan lamang para sa pagpapaunlad ng isang indibidwal na pamumuhay, na dapat isaalang-alang ang mga pangangailangan sa physiological at ang umiiral na pamumuhay ng bawat bata.
Ang pinakalawak na ginagamit ay ang pinalakas (o baseline-bolus) na pamumuhay, na binubuo sa pangangasiwa ng maikling insulin bago ang bawat pangunahing pagkain at matagal na insulin mula sa isa hanggang tatlong beses sa isang araw (tingnan ang Larawan 2). Kadalasan, ang matagal na insulin ay pinangangasiwaan ng dalawang beses - sa oras ng gabi at umaga. Kasabay nito, ang mga pagtatangka ay ginawa upang gayahin ang basal na pagtatago sa tulong ng matagal na insulin, at postalimentary na pagtatago sa tulong ng maikling pag-arte ng insulin.
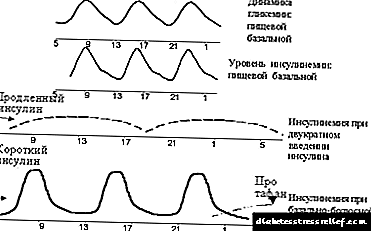 |
| Larawan 2. Ang graphic na makatwiran para sa pangunahing prinsipyo-bolus ng therapy sa insulin. |
Ang pagpapakilala ng pangatlong iniksyon ng matagal na insulin ay tinatawag na pag-optimize ng basal insulin therapy. Ang tanong ng pangangailangan at tiyempo ng ikatlong iniksyon ay napagpasyahan batay sa profile ng glycemic. Kung ang glycemia ay bumangon bago ang hapunan sa normal na rate na 1.5-2 na oras pagkatapos ng tanghalian, isang karagdagang iniksyon ng pinalawig na insulin bago maibigay ang tanghalian (tingnan ang Mga figure 3, 4). Bilang isang patakaran, ang sitwasyong ito ay lumitaw sa isang huli (sa 19.00-20.00) na hapunan. Sa isang maagang hapunan (sa 18.00) at ang pagpapakilala ng isang pangalawang iniksyon ng matagal na insulin bago ang oras ng pagtulog, ang hyperglycemia ay madalas na sinusunod sa 23.00. Sa sitwasyong ito, ang isang mabuting epekto ay ibinigay sa pamamagitan ng appointment ng isang karagdagang pag-iniksyon ng pinalawig na insulin bago ang hapunan.
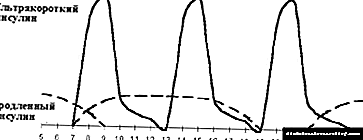 |
| Larawan 3. Pinahusay na therapy sa insulin. |
Ang pamamaraan na ito ay nagbibigay-daan sa ilang lawak upang lapitan ang physiological pagtatago ng insulin sa mga malulusog na tao. Bilang karagdagan, ginagawang posible upang mapalawak ang mode ng buhay at nutrisyon ng isang pasyente na may diyabetis. Ang kakulangan sa sikolohikal na ito ay ang pangangailangan para sa madalas na mga iniksyon at madalas na kontrol ng glycemic, gayunpaman, ito ay nai-level sa kasalukuyang panahon salamat sa mga modernong pagsulong ng teknolohikal (maginhawang syringe pens na may atraumatic needles at glucometer na may awtomatikong aparato para sa hindi masakit na daliri ng daliri). Ang pagtaas ng mga yugto ng mga reaksyon ng hypoglycemic, na kung minsan ay masisi sa pinatindi na therapy ng insulin, ay hindi gaanong bunga ng pamamaraan na ginamit bilang resulta ng pagnanais ng mga doktor na makamit ang normoglycemia. Kapag nalutas ang isyung ito, dapat kang laging maghanap ng kompromiso, nagsusumikap na mapanatili ang pinakamababang antas ng glycemia na hindi nagiging sanhi ng madalas na mga reaksyon ng hypoglycemic. Ang antas ng glycemia para sa bawat bata ay medyo indibidwal.
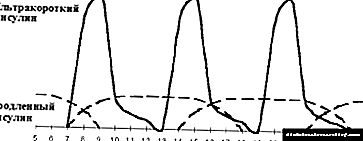 |
| Larawan 4. Pag-optimize ng intensified na therapy ng insulin. |
Sa mga bata sa unang dalawang taon ng buhay, ang pinatindi na pamamaraan ay ginagamit nang mas madalas.
Ang tradisyonal na pamamaraan ng therapy sa insulin ay binubuo sa pagpapakilala ng insulin ng maikli at matagal na pagkilos nang dalawang beses sa isang araw - bago ang almusal at hapunan. Ang paggamit nito ay posible sa isang bilang ng mga bata sa una sa isa hanggang dalawang taon ng sakit, bihirang may mas mahabang tagal ng diabetes mellitus (tingnan ang Larawan 5).
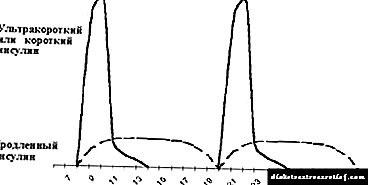 |
| Larawan 5. Ang pamumuhay sa tradisyonal na insulin therapy. |
Kung ang isang maliit na dosis ng maikling insulin ay pinamamahalaan bago ang tanghalian, ang pamamaraan na ito ay maaaring artipisyal na pinahaba sa isang habang sa pamamagitan ng pagdaragdag ng dosis ng pinahabang insulin bago ang almusal at isang maliit na pamamahagi sa nutrisyon (paglilipat ng isa o dalawang mga yunit ng tinapay mula sa tanghalian hanggang sa tanghalian).
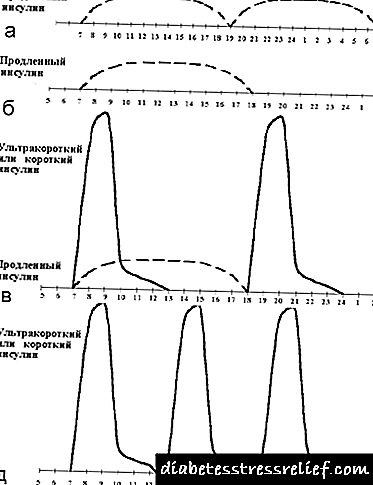 |
| Larawan 6. Hindi kinaugalian na mga regimen ng therapy sa insulin. |
Bilang karagdagan, mayroong isang bilang ng mga hindi magkakaugnay na mga scheme (tingnan ang Larawan 6):
- ang matagal na insulin sa umaga at gabi,
- isang matagal na insulin lamang sa umaga,
- matagal at maikling insulin sa umaga at maikling insulin lamang sa gabi,
- maikling insulin lamang bago ang agahan, tanghalian at hapunan, atbp.
Ang mga regimen na ito ay kung minsan ay ginagamit sa mga pasyente na may isang maikling tagal ng diabetes mellitus na may bahagyang pagpapanatili ng function na β-cell.
Sa anumang kaso, ang pagpili ng regimen ng therapy sa insulin ay tinutukoy hindi gaanong sa pagnanais ng doktor o pamilya ng pasyente tulad ng pinakamainam na profile ng pangangasiwa ng insulin, na nagbibigay ng kabayaran sa metabolismo ng karbohidrat.
Dosis ng insulin
Sa pagkabata, ang pangangailangan para sa insulin, na kinakalkula bawat 1 kg ng timbang, ay madalas na mas mataas kaysa sa mga matatanda, na dahil sa mas mataas na bilis ng mga proseso ng autoimmune, pati na rin ang aktibong paglaki ng bata at isang mataas na antas ng mga kontra-hormonal hormones sa panahon ng pagbibinata.Ang dosis ng insulin ay nag-iiba depende sa edad at tagal ng sakit.
Sa una isa hanggang dalawang taon mula sa pagsisimula ng sakit, ang pangangailangan para sa mga average ng insulin 0.5-0.6 U / kg timbang ng katawan. 40-50% sa mga unang buwan mayroong isang bahagyang pagpapatawad ng sakit, kapag matapos makamit ang kabayaran para sa metabolismo ng karbohidrat, ang pangangailangan sa insulin ay bumababa sa isang minimum na 0.1-0.2 U / kg, at sa ilang mga bata kahit na may kumpletong pagkansela ng insulin habang sinusunod ang isang diyeta pamahalaan upang mapanatili ang normoglycemia. (Ang simula ng pagpapatawad ay mas malamang na mas maaga ang diagnosis ng diyabetis ay itinatag at sinimulan ang therapy ng insulin, mas mataas ang kalidad ng pinangangasiwaan na insulin at ang mas mahusay na kabayaran para sa metabolismo ng karbohidrat ay nakamit.)
Limang taon pagkatapos ng sandali ng diyabetis, sa karamihan ng mga pasyente completely-cells ganap na tumigil sa pag-andar. Sa kasong ito, ang pangangailangan para sa insulin ay karaniwang tumataas sa 1 U / kg ng timbang. Sa panahon ng pagbibinata, lalo itong lumalaki, na umaabot sa maraming mga kabataan 1.5, minsan 2 yunit / kg. Kasunod nito, ang dosis ng insulin ay nabawasan sa isang average ng 1 U / kg. Matapos ang matagal na agnas ng diabetes mellitus, ang pangangailangan para sa insulin ay maaaring umabot sa 2-2.5, minsan 3 IU / kg, na sinusundan ng pagbawas ng dosis, sa ilang mga kaso hanggang sa paunang.
Ang ratio ng matagal at maikling paglilipat ng insulin: mula sa kalakhan ng matagal na insulin sa mga bata ng mga unang taon ng buhay hanggang sa namamayani ng maikling insulin sa mga kabataan (tingnan talahanayan 2).
Tulad ng sa mga may sapat na gulang, sa umaga, isang unit ng tinapay ang nangangailangan ng kaunti pang insulin bawat araw kaysa sa tanghalian at hapunan.
Dapat itong bigyang-diin na ang mga ito ay mga pangkalahatang batas lamang, para sa bawat bata ang pangangailangan para sa insulin at ang ratio ng mga insulins ng iba't ibang mga durasyon ay may sariling mga indibidwal na katangian.
Mga komplikasyon ng Insulin Therapy
- Ang hypoglycemia ay isang kondisyon na sanhi ng mababang glyemia ng dugo. Ang pinaka-karaniwang sanhi ng mga kondisyon ng hypoglycemic: isang labis na dosis ng insulin, labis na pisikal na bigay, laktaw o hindi sapat na paggamit ng pagkain, pagkonsumo ng alkohol. Kapag pumipili ng isang dosis ng insulin, ang isang kompromiso ay dapat hinahangad sa pagitan ng pagnanais na makamit ang metabolismo ng karbohidrat na malapit sa normoglycemia at ang panganib ng mga reaksyon ng hypoglycemic.
- Ang talamak na labis na dosis ng insulin (Somogy syndrome). Ang labis na insulin at hypoglycemia ay pinasisigla ang pagtatago ng mga kontrainsular na mga hormone, na nagiging sanhi ng posthypoglycemic hyperglycemia. Ang huli ay nailalarawan sa pamamagitan ng isang mataas na antas ng hyperglycemia (karaniwang higit sa 16 mmol / l) at pangmatagalang paglaban ng insulin, na tumatagal mula sa ilang oras hanggang dalawang araw.
- Allergy sa insulin. Ang pagkakaiba-iba sa pagitan ng mga lokal na reaksiyong alerdyi sa insulin (pamamaga ng balat, hyperemia, paghihigpit, pangangati, kung minsan ay sakit sa site ng iniksyon) at mga pangkalahatang alerdyi (allergy sa pantal sa balat, vascular edema at bronchospasm, talamak na anaphylactic shock). Sa mga nagdaang taon, na may pinabuting kalidad ng insulin, ang mga alerdyi sa mga gamot na ito ay napakabihirang.
- Lipodystrophy tinawag na pagbabago sa subcutaneous fat sa injection site ng insulin sa anyo ng pagkasayang nito (atrophic form) o hypertrophy (hypertrophic form). Sa pagpapakilala ng insulin ng tao sa klinikal na kasanayan, ang saklaw ng lipodystrophy ay makabuluhang nabawasan.
Mga prospect para sa pagpapabuti ng insulin therapy sa Russia
Ang pagpapakilala ng mga analogues ng insulin ng tao ay nagpapalawak ng mga posibilidad na makamit ang kabayaran, pagpapabuti ng kurso ng sakit sa mga bata at kabataan na may diyabetis.
Ang mga bomba ng insulin, na ginagamit nang maraming taon sa ibang bansa, ay lumitaw sa merkado ng domestic ngayon, ngunit ang kanilang paggamit ay limitado dahil sa kanilang mataas na gastos.
Sa kasalukuyan, ang mga pag-aaral ay isinasagawa sa ibang bansa tungkol sa pagiging epektibo at kaligtasan ng paggamit ng mga inhaled na uri ng insulin, na nauugnay sa pag-asa ng posibilidad na tanggihan ang patuloy na pangangasiwa ng maikling insulin bago kumain.
Ang tanong ng klinikal na paggamit ng paglilipat ng islet cell ay mananatiling bukas hanggang sa paraan ng pagprotekta ng mga transplanted cells mula sa parehong proseso ng autoimmune na nakakaapekto sa kanilang sariling mga cells-cells. Sa kasalukuyan, ang paglilipat ng mga β-cells sa ibang bansa ay isinasagawa lamang sa mga pasyente na may advanced na talamak na kabiguan sa bato, kasabay ng paglipat ng kidney at ang appointment ng mga immunosuppressant. Ang lahat ng iba pang mga gawa ng paglipat ay isang likas na pananaliksik at isinasagawa sa mga boluntaryo. Gayunman, ang mga mananaliksik ng Canada ay nagtagumpay upang makuha ang unang nakapagpapatibay na mga resulta.
V. A. Peterkova, Doctor of Medical Sciences, Propesor
T. L. Kuraeva, MD
Si E.V. Titovich, kandidato ng agham na medikal
Institute of Pediatric Endocrinology GU ENTs RAMS, Moscow