Ang papel ng sistemang incretin sa pagbuo ng type II diabetes mellitus
Ang mga incretins ay isang klase ng mga hormone na nabuo sa tiyan at mga bituka, pagkatapos ng pagpasa ng pagkain sa kanila. Ang epekto ng risetin ay ang epekto ng oral glucose sa paggawa ng insulin, na bumababa kapag ang isang tao ay may sakit na type 2 diabetes. Pinatunayan na ang mga gamot sa komposisyon ng mga peptides ay maaaring mapigilan ang pagbuo ng diabetes.
MAHALAGA NA MALALAMAN! Kahit na ang advanced na diabetes ay maaaring gumaling sa bahay, nang walang operasyon o ospital. Basahin lamang ang sinabi ni Marina Vladimirovna. basahin ang rekomendasyon.

Ano ang mga incretins?
Sa mucosa ng itaas na bituka, nabuo ang isang hormone. Kung uminom ka ng lactose pasalita, mayroong pagtaas sa paggawa ng insulin. Ang isang incretin ay nabuo sa mga bituka at ginagamit upang ayusin ang mga antas ng hormone. Ang mga enzyme ay nagdaragdag ng pancreatic na pagtatago ng insulin, na kinokontrol ang mga antas ng asukal. Ang proseso ay nangyayari kung tumaas ang glucose sa dugo.
Ang asukal ay nabawasan agad! Ang mga diyabetis sa paglipas ng panahon ay maaaring humantong sa isang buong bungkos ng mga sakit, tulad ng mga problema sa paningin, mga kondisyon ng balat at buhok, ulser, gangren at kahit na mga cancer sa cancer! Itinuro ng mga tao ang mapait na karanasan upang gawing normal ang kanilang mga antas ng asukal. basahin mo.
Ang mga incretins ay isang bagong milestone sa paggamot ng type 2 diabetes.
Ang mga siyentipiko ay nakilala ang 2 peptides na tulad ng glucagon - GLP-1 at GLP-2. Ang pagpapakawala ng mga glutathione na ito ay nakasalalay sa mga proseso sa hormonal, nutritional, at neurogen na nagaganap pagkatapos ng 10-15 minuto. pagkatapos kumain. Ang GLP-1 at GUI, nag-ambag sa mabilis na pagsipsip ng mga protina, karbohidrat at taba. Ang GLP-1 ay maaaring ihinto ang pagkamatay ng pancreatic beta cells at mapabilis ang kanilang paggaling. Bilang karagdagan, ito ay may positibong epekto sa cardiovascular system, pinatataas ang pakiramdam ng kasiyahan, at binabawasan ang gana. Nangangahulugan na pahabain ang pagkilos ng hormone sa pamamagitan ng pagharang sa pagkilos ng DPP-4 (dipeptidyl peptidase-4).
Trabaho ng Incretin
Ang pagkilos ng peptide na tulad ng glucagon ay ang mga sumusunod:
 Ang mga paghahanda ng pangkat na ito ay nag-aambag sa normal na paggana ng puso.
Ang mga paghahanda ng pangkat na ito ay nag-aambag sa normal na paggana ng puso.
- Ang pagpapalabas ng insulin ay tataas, na humahantong sa hitsura ng mga bagong selula.
- Nabawasan ang paghihiwalay ng glucagon.
- Naaapektuhan ang bilis ng gastrointestinal tract.
- Naaapektuhan ang sistema ng puso at nerbiyos:
- nagpapabuti ng daloy ng dugo at pag-andar ng kalamnan ng puso,
- Pinahuhusay ang output ng puso,
- binabawasan ang panganib ng atake sa puso.
- Binabawasan ang pagbuo ng glucose mula sa taba at protina sa atay.
- Nakakaapekto sa tisyu ng utak at utak:
- binabawasan ang rate ng pagkasira ng tisyu,
- nakakaapekto sa mga receptor ng utak na responsable para sa kasiyahan,
- binabawasan ang dami ng pagkain na natupok.
Pagkatapos kumain, tinutukoy ng pader ng bituka ang antas ng glucose. Ang mga incretins ay nagdaragdag ng pagpapalabas ng insulin, na ginawa ng mga beta cells ng pancreas, upang mabawasan ang asukal. Ang atay ay bumubuo ng glucagon, na nagtataguyod ng pagbuo ng glucose at nagpapanatili ng pinakamainam na antas nito sa dugo. Ang mga incretins ay kumikilos sa hypersecretion ng glucagon at gawing normal ang pagganap.
Ang mga pakinabang ng mga incretins sa paggamot ng diyabetis
Ang paggamot ng sakit ay upang mabawasan ang asukal sa katawan at maalis ang mga sanhi ng pagtaas nito. Upang pagalingin ang diyabetis, kailangan mong baguhin ang iyong pamumuhay, sumunod sa mga diyeta. Ang mga gamot batay sa mga peptides na tulad ng glucagon ay nagbabawas ng ganang kumain dahil sa isang pakiramdam ng mabilis na kasiyahan. Bilang isang resulta, ang timbang ng katawan ay nabawasan. Habang ang mga siyentipiko ay lalong nag-aaral ng epekto ng mga incretins sa katawan.
Paano ginagamit ang mga ito?
Ang mga gamot na ginamit upang gamutin ang sakit ay kasama ang:
- "Januvia." Bina-block ang gawain ng enzyme DPP-4. Ito ay kinakailangan para sa kumplikado at monotherapy.
- Ang Galvus ay isang inhibitor na ang aktibong sangkap ay vildagliptin.Madali itong pinahihintulutan at walang mga epekto ay ipinahayag. Ginamit para sa kumplikado at monotherapy.
- Onglisa. Ginamit sa normal na pag-andar ng bato.
Upang mapabagal ang pagkawasak ng mga incretins, ginagamit ng mga gamot ang pangunahing sangkap - ang enzyme dipeptidyl peptidase-4. Ang prinsipyo ng pagkilos ng lahat ng mga gamot na anti-diabetes ay naglalayong bawasan ang saklaw ng hypoglycemia. Walang mga epekto. Ang "Januvia", "Galvus" at "Onglisa" ay ginamit na unang pagpapakita ng sakit. Ligtas sila para sa mga matatanda at hindi pinalalaki ang kurso ng sakit.
Mukhang imposible bang pagalingin ang diyabetis?
Ang paghusga sa katotohanan na binabasa mo ang mga linyang ito ngayon, ang isang tagumpay sa paglaban sa mataas na asukal sa dugo ay wala pa sa iyong panig.
At naisip mo na ba ang tungkol sa paggamot sa ospital? Nauunawaan ito, dahil ang diyabetis ay isang mapanganib na sakit, na, kung hindi mababawi, ay maaaring magresulta sa kamatayan. Patuloy na pagkauhaw, mabilis na pag-ihi, lumabo na paningin. Ang lahat ng mga sintomas na ito ay pamilyar sa iyo mismo.
Ngunit posible bang gamutin ang sanhi sa halip na ang epekto? Inirerekumenda namin ang pagbabasa ng isang artikulo sa kasalukuyang mga paggamot sa diyabetis. Basahin ang artikulo >>
Paggamot ng Stem Cell para sa Diabetes | Batang siyentipiko
. mga yugto hypoglycemiatama antas glycated hemoglobin (HbA1c)
sa "Karaniwan pagpapatala ng islet cell transplant pancreasglandula» (Pakikipagtulungan
ano therapy sa vivo gamit mga analog Mahaba ang GLP-1 pagkilossiguro.
Ang Flavonoids sa paggamot ng diabetes | Artikulo sa magazine.
Bukod dito, isaalang-alang ang isa sa palaging mga tagalikha ng mga libreng radikal labisantasglucose.
Pagbawas ng asukal pasalita paghahandakasalukuyang inilalapat sa
Pinahuhusay ng mga bean ang pagtatago at pagpapaandar ng gastric acid pancreasglandula.
Malakas hypoglycemia may diabetes: sanhi.
Hypoglycemia habang anuman gamothypoglycemicmga therapy itinuturing na isang pagtanggi antasglucose
Ang uri at dosis ay nasuri. hypoglycemicpaghahandasa background pagtanggap na binuo hypoglycemic coma, agad.
Pagbawas ng asukaltherapy sa mga pasyente na may diabetes mellitus II.
Pagtanggaphypoglycemicpaghahanda nangangailangan ng pagsunod sa ilang mga hakbang sa seguridad.
Maraming nakapagpapagaling paghahanda maaaring maging sanhi ng pagtatae. Maaaring ito ay walang halaga pagkilosmga therapyat ipakita ang isang seryosong komplikasyon paggamot.
Mga makabagong aspeto hypoglycemicmga therapy may sakit.
Sa pag-aaral, sinuri namin ang mga sumusunod na tagapagpahiwatig: paglago, bigatindex masakatawan, ang saklaw ng mga komplikasyon ng macrovascular at ginamit hypoglycemicpaghahanda (insulin, PSSP, incretinomimetics (DPP4 inhibitors, mga analog GPP1).
Paggamot diabetes cells ng mellitus stem | Batang siyentipiko
. mga yugto hypoglycemiatama antas glycated hemoglobin (HbA1c)
sa "Karaniwan pagpapatala ng islet cell transplant pancreasglandula» (Pakikipagtulungan
ano therapy sa vivo gamit mga analog Mahaba ang GLP-1 pagkilossiguro.
Type 2 diabetes: ang puting asukal ay walang kinalaman sa | Batang siyentipiko
Sa ganitong paraan pancreasbakal sapilitang gumawa ng insulin nang matataas
Sa isang sitwasyon ng "pagkalason" na kalakal na mabilis na lumalaki masakatawan ay para sa
pagkatapos ng 30 minuto pagkatapos ng oral administration pagpasokglucose), at dami ng mga paglabag (ipinahayag.
Mga Panganib na Panganib at Pag-iwas sa Diyabetis | Batang siyentipiko
Sobrangmasakatawan.
Ang ganitong diyeta ay humahantong sa labis na karga pancreasglandula, ang pagkawasak at pagkasira nito, na sa huli ay nakakaapekto sa paggawa ng insulin.
Hawak lang antasglucose sa dugo sa loob ng normal na mga limitasyon, maiiwasan ang pag-unlad.
Ang impluwensya ng mga karamdaman sa metabolismo ng karbohidrat sa ilang mga parameter.
Nagpakita ang mga pag-aaral ng isang binibigkas na ugnayan sa pagitan antas pagbabahagi glucose (ayon sa mga parameter ng glycated hemoglobin - HbA1c) at
Pagbawas ng asukaltherapy sa mga pasyente na may type II diabetes mellitus: sa ilalim ng mga bahura sa dagat.
Labis na katabaan bilang isang sanhi ng reproductive dysfunction
Maraming tao ang gumagamit ang pagtanggappagkain upang kumalma sa mga mahirap na sitwasyon sa buhay (reaksyon ng hyperphagic sa pagkapagod).
Labis na katabaan o labismasakatawan madalas na nag-ambag sa talamak na anovulation. Ang mga resulta ng pananaliksik ay nagpakita na ang MF.
Flavonoids sa paggamot diabetes mellitus | Artikulo sa magazine.
Bukod dito, isaalang-alang ang isa sa palaging mga tagalikha ng mga libreng radikal labisantasglucose.
Pagbawas ng asukal pasalita paghahandakasalukuyang inilalapat sa
Pinahuhusay ng mga bean ang pagtatago at pagpapaandar ng gastric acid pancreasglandula.
Diabetes at Proteksyon ng Araw
Para sa paggamot ng mga kasukasuan, matagumpay na ginamit ng aming mga mambabasa ang DiabeNot. Pagkakita ng katanyagan ng produktong ito, nagpasya kaming mag-alok ito sa iyong pansin.
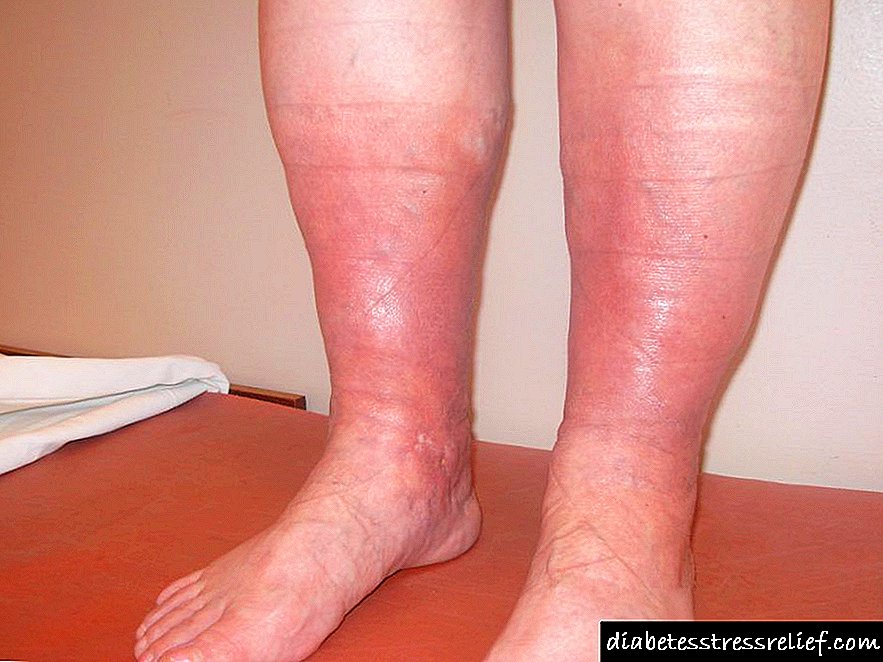
Ang araw ay naglalabas ng radiation ng ultraviolet, na maaaring makapinsala sa balat at mata, lalo na kapag ang araw ay nasa rurok nito. Kapag sumikat ang araw, dapat tayong gumawa ng ilang mga pag-iingat upang limitahan ang ating sarili mula sa pagkakalantad sa araw.
Proteksyon sa balat
Marami sa atin ang nagnanais na tamasahin ang araw, ngunit ang ilan ay hindi magparaya sa tan.
 Inirerekomenda ng Ministry of Health ng Russian Federation na ang mga tao ay gumagamit ng sunscreen na may kadahilanan ng proteksyon ng araw ng hindi bababa sa 15. Inirerekumenda din na gumastos ng oras sa lilim sa pagitan ng 11 ng umaga at 3 ng hapon.
Inirerekomenda ng Ministry of Health ng Russian Federation na ang mga tao ay gumagamit ng sunscreen na may kadahilanan ng proteksyon ng araw ng hindi bababa sa 15. Inirerekumenda din na gumastos ng oras sa lilim sa pagitan ng 11 ng umaga at 3 ng hapon.
Ang diyabetis na gumagamit ng sulfonylureas (isang gamot sa oral antidiabetic) ay dapat magkaroon ng kamalayan na ang mga tabletas na ito ay maaaring dagdagan ang sensitivity sa araw at ang pag-iingat ay dapat gawin upang limitahan ang madalas na pagkakalantad sa araw.
Ang paggamit ng mga analog na incretin sa paggamot ng diyabetis
Ngayon, mayroong dalawang grupo ng mga gamot na nauugnay sa mga incretins.
Ang unang pangkat ay mga gamot na maaaring gayahin ang mga epekto ng natural na GLP1 sa katawan ng tao.
Ang pangalawang pangkat ng mga gamot ay nagsasama ng mga gamot na maaaring hadlangan ang epekto sa katawan ng DPP-4, na nagpapatagal sa pagkilos ng insulin.
Sa merkado ng parmasyutiko ng Russia, mayroong dalawang paghahanda na magkatulad sa GLP1.
Ang mga analogue ng GLP1 ay ang mga sumusunod:
Ang mga gamot na ito ay synthetic analogues ng GLP1 na ginawa ng katawan ng tao, ngunit ang pagkakaiba sa pagitan ng mga gamot na ito ay isang mas matagal na tagal ng kanilang aktibong buhay.
Ang mga kawalan ng mga gamot na ito ay:
- Paggamit ng mga gamot lamang sa anyo ng mga subcutaneous injections.
- Ang konsentrasyon ng GLP1 ay maaaring tumaas nang malaki. Ano ang maaaring pukawin ang hitsura sa isang pasyente ng mga palatandaan ng isang hypoglycemic state.
- Ang mga gamot ay nakakaapekto lamang sa GLP1, at ang mga gamot ay hindi maaaring magkaroon ng isang makabuluhang epekto sa mga GUI.
- Ang kalahati ng mga pasyente na gumagamit ng mga gamot na ito ay may mga epekto sa anyo ng pagduduwal, pagsusuka, ngunit ang mga epekto na ito ay lumilipas.
Ang mga gamot ay ginawa sa mga madaling gamitin na syringe pen, kung saan ang gamot ay nasa isang dosis na 250 mcg sa 1 ml. Ang panulat ng hiringgilya ay may dami ng 1.2 o 2.4 ml.
Ang Victoza at Baeta ay mga gamot na pinamamahalaan ng subcutaneously at ipinagbabawal ang kanilang intramuscular at intravenous administration. Ang huli ay madaling pagsamahin sa iba pang mga gamot na nagpapababa ng asukal.
Ang gastos ng mga gamot na ito ay nasa average sa Russia tungkol sa 400 rubles bawat buwan, kapag ginamit sa minimum na pang-araw-araw na dosis.
Gumamit sa paggamot ng diabetes ng mga inhibitor ng DPP4
Ang dipeptidyl peptidase-4 ay isang enzyme na nakakatulong sa pagsira sa mga hormone ng risetin.
Para sa kadahilanang ito, kung hinarangan mo ang epekto nito, kung gayon ang tagal ng pagkilos ng mga hormone ay maaaring tumaas, na tataas ang paggawa ng insulin sa katawan.
Sa merkado ng parmasyutiko sa Russia, ang pangkat na ito ng mga produktong medikal ay kinakatawan ng tatlong mga aparatong medikal.
Ang mga nasabing gamot sa merkado ng parmasyutiko ay ang mga sumusunod:
Angviavia ay isa sa mga unang gamot sa pangkat na ito. Ang gamot ay maaaring magamit kapwa sa monotherapy at kapag ginamit sa kumplikadong paggamot. Ang gamot ay magagamit sa anyo ng isang paghahanda ng tablet.
Pinapayagan ka ng paggamit ng Januvia na hadlangan ang gawain ng enzyme sa loob ng 24 na oras, at ang gamot ay nagsisimula upang kumilos 30 minuto pagkatapos kunin ito.
Ang epekto ng paggamit ng gamot ay naipakita na sa isang buwan pagkatapos ng pagsisimula ng therapy.
Ang Galvus ay isa sa mga kinatawan ng mga inhibitor ng DPP4. Ang bentahe ng gamot ay ang posibilidad ng paggamit nito anuman ang iskedyul ng pagkain.
Maaaring magamit ang Galvus para sa parehong kumplikado at monotherapy ng uri 2 diabetes.
Ang Onglisa ay isa sa pinakabagong mga gamot upang labanan ang mataas na asukal. Inaalok ang gamot sa mga pasyente na may diabetes mellitus sa anyo ng isang paghahanda ng tablet.
Ang Onglisa ay maaaring magamit kapwa para sa monotherapy ng type 2 diabetes mellitus, at bilang isang sangkap sa kumplikadong paggamot ng sakit.
Kapag gumagamit ng Onglisa, ang espesyal na pansin ay dapat bayaran sa normal na paggana ng mga bato. Kung ang pasyente ay may banayad na anyo ng pagkabigo sa bato, ang pagsasaayos ng dosis ng gamot na kinuha ay hindi isinasagawa, ngunit kung ang pasyente ay may katamtaman at malubhang pagkabigo sa bato, ang dosis ng gamot na ginamit ay nabawasan ng kalahati.
Sa isang gastos, ang mga gamot ay hindi magkakaiba sa kanilang sarili.
Karaniwan, ang isang pasyente ay kakailanganin mula sa 2,000 hanggang 2,400 rubles bawat buwan para sa paggamot sa mga gamot na ito.
Mga rekomendasyon para sa paggamit ng mga paghahanda ng mga analogue ng GLP1 at DPP4 na mga inhibitor
Ang mga gamot sa dalawang pangkat na ito ay maaaring magamit sa paggamot ng diabetes mellitus ng pangalawang uri mula sa mismong sandali ng pagtuklas ng pagkakaroon ng isang karamdaman sa katawan ng pasyente.
Sa paunang yugto ng pag-unlad ng diyabetis, mahalaga na mapanatili at madagdagan ang pool ng mga beta cells sa mga tisyu ng pancreas. Kapag nakamit ang kondisyong ito, ang diabetes mellitus ay maaaring mabayaran sa loob ng mahabang panahon at hindi nangangailangan ng paggamit ng insulin therapy sa paggamot ng sakit.
Ang bilang ng mga iniresetang gamot ay nakasalalay sa mga resulta ng pagsusuri para sa glycated hemoglobin.
Ang mga therapeutic na panukala, na batay sa mga incretins, ay umaasa sa radikal na tulungan ang mga pasyente sa paggamot ng diabetes at sa parehong oras mapanatili ang maximum na pag-andar ng pancreatic beta cells.
Ang paggamit ng mga gamot na uri ng risetin para sa paggamot ng diyabetis sa mga pasyente ng matatanda ay ang pinakanagusto at ligtas. Ito ay dahil sa ang katunayan na ang paggamit ng ganitong uri ng gamot ay hindi nag-aambag sa pagbuo ng mga kondisyon ng hypoglycemic sa katawan ng pasyente.
Bilang karagdagan, ang paggamit ng mga gamot na ito ay hindi nangangailangan ng mga matatandang pasyente na patuloy na subaybayan ang glycemia.
Ang Therapy na may mga gamot na uri ng risetin ay hindi humantong sa pagbuo ng matalim na agnas sa katawan kung sakaling paglabag sa regimen ng gamot.
Ang mga pakinabang na ito ay tumutukoy sa pagpili ng mga gamot na ito sa paggamot ng diabetes sa mga matatanda bilang mga gamot na first-line.
Ang isang websayt ng incretin ay ibinigay sa video sa artikulong ito.
Ipahiwatig ang iyong asukal o pumili ng isang kasarian para sa mga rekomendasyon. Paghahanap, Hindi Natagpuan Ipakita, Paghahanap, Hindi Natagpuan.
Mga incretins at incretin mimetics (DPP4 inhibitors at GLP1 agonists)

Magandang araw, mga regular na mambabasa at panauhin ng blog! Ngayon ay magkakaroon ng isang mahirap na artikulo tungkol sa mga modernong gamot na ginagamit na ng mga doktor sa buong mundo.
Ano ang mga risetins at incretin mimetics, na mga gamot mula sa pangkat ng dipeptidyl peptidase 4 na mga inhibitor at tulad ng glucagon na tulad ng peptide 1 agonist ay ginagamit sa paggamot ng diyabetis? Ngayon malalaman mo kung ano ang ibig sabihin ng mahaba at kumplikadong mga salitang ito, at pinaka-mahalaga kung paano ilapat ang nakuha na kaalaman.
Ang artikulong ito ay tututuon sa ganap na mga bagong gamot - ang mga analogue ng tulad ng glucagon na tulad ng peptide 1 (GLP1) at dipeptidyl peptidase 4 (DPP4) blockers. Ang mga gamot na ito ay naimbento sa mga pag-aaral ng mga hormone ng risetin - yaong mga direktang kasangkot sa synthesis ng insulin at ang paggamit ng glucose sa dugo.
Mga incretins at type 2 diabetes
Upang magsimula sa, sasabihin ko sa iyo kung ano ang mga sarili ng mga sarili, dahil tinawag din silang dagli. Ang mga increcins ay mga hormone na ginawa sa gastrointestinal tract bilang tugon sa paggamit ng pagkain na nagdaragdag ng mga antas ng insulin sa dugo.
Ang dalawang mga hormone ay tinutukoy sa mga incretins - tulad ng glucose-tulad ng peptide-1 (GLP-1) at glucose-dependant ng insulinotropic polypeptide (HIP).
Ang mga receptor ng HIP ay matatagpuan sa mga beta cells ng pancreas, at ang mga receptor ng GLP-1 ay matatagpuan sa iba't ibang mga organo, samakatuwid, bilang karagdagan sa pagpapasigla sa paggawa ng insulin, ang pag-activate ng mga receptor ng GLP-1 ay humahantong sa hitsura ng iba pang mga epekto ng hormon na ito.
Narito ang mga epekto na lilitaw bilang isang resulta ng GLP-1:
- Stimulasyon ng paggawa ng insulin sa pamamagitan ng pancreatic beta cells.
- Ang pagsugpo sa paggawa ng glucagon sa pamamagitan ng pancreatic alpha cells.
- Pagbabagal ng walang laman na gastric.
- Nabawasan ang gana sa pagkain at nadagdagan ang kasiyahan.
- Ang positibong epekto sa mga cardiovascular at central nervous system.
Ang pagdaragdag ng synthesis at paggawa ng insulin GLP-1 ay isang proseso na umaasa sa glucose. Nangangahulugan ito na ang hormon ay nagpapaaktibo at nagsasagawa ng epekto nito sa mataas na antas ng glucose sa dugo, at sa sandaling bumababa ang glucose sa mga normal na numero (mga 4.5 mmol / L), ang pagpapasigla ng pagtatago ng insulin ay huminto. Napakahalaga nito, dahil ito ang mekanismo na nagpoprotekta sa katawan mula sa mga reaksyon ng hypoglycemic.
Kung ang lahat ay malinaw sa una at nangungunang epekto: mayroong higit na insulin - mas mababa ang glucose, kung gayon marahil ay magiging mas mahirap na harapin ang pangalawa. Ang Glucagon ay isang pancreatic hormone na ginawa ng mga alpha cells. Ang hormon na ito ay ang eksaktong kabaligtaran ng insulin.
Ang Glucagon ay nagdaragdag ng antas ng glucose sa dugo sa pamamagitan ng paglabas nito mula sa atay. Huwag kalimutan na sa ating katawan sa atay at kalamnan mayroong malaking reserba ng glucose bilang isang mapagkukunan ng enerhiya, na nasa anyo ng glycogen.
Sa pamamagitan ng pagbawas ng produksyon ng glucagon, ang mga incretins ay hindi lamang binabawasan ang pagpapakawala ng glucose mula sa atay, kundi pati na rin pinataas ang synthesis ng insulin.
Ano ang positibong epekto ng pagbabawas ng walang laman na gastric sa mga tuntunin ng diabetes? Ang katotohanan ay ang karamihan ng glucose sa pagkain ay nasisipsip mula sa maliit na bituka.
Samakatuwid, kung ang pagkain ay papasok sa mga bituka sa mga maliliit na bahagi, kung gayon ang asukal sa dugo ay babangon nang mas mabagal at walang biglaang pagtalon, na kung saan ay isang malaking din.
Malulutas nito ang isyu ng pagtaas ng glucose pagkatapos kumain (postprandial glycemia).
Ang halaga ng pagbabawas ng ganang kumain at pagtaas ng pakiramdam ng kasiyahan sa paggamot ng uri 2 diabetes mellitus sa pangkalahatan ay mahirap masobrahan. Ang GLP-1 ay kumikilos nang direkta sa mga sentro ng kagutuman at kasiyahan sa hypothalamus.
Kaya ito ay isang malaki at taba din.
Ang isang positibong epekto sa sistema ng puso at nerbiyos ay pinag-aralan lamang, at mayroon lamang mga eksperimentong modelo, ngunit sigurado ako na sa malapit na hinaharap ay matututo pa tayo tungkol sa mga epekto na ito.
Bilang karagdagan sa mga epektong ito, napatunayan ito sa mga eksperimento na pinasisigla ng GLP-1 ang pagbabagong-buhay at paglaki ng mga bagong cells ng pancreatic, at pagkasira ng mga bloke ng mga cell ng beta.Kaya, pinoprotektahan ng hormon na ito ang pancreas mula sa pagkapagod at nag-aambag sa isang pagtaas sa masa ng mga beta cells.
Ano ang pipigilan sa amin na gamitin ang mga hormone bilang gamot? Ito ay halos perpektong gamot, dahil magkapareho sila sa mga hormone ng tao. Ngunit ang kahirapan ay namamalagi sa katotohanan na ang GLP-1 at HIP ay nawasak nang napakabilis (GLP-1 sa 2 minuto, at HIP sa 6 minuto) kasama ang uri ng enzyme na 4 dipeptidyl peptidase (DPP-4).
Ngunit natuklasan ng mga siyentipiko ang isang paraan.
Ngayon sa mundo mayroong dalawang pangkat ng mga gamot na kahit papaano ay may kaugnayan sa mga incretins (dahil ang GLP-1 ay may higit na positibong epekto kaysa sa GUI, matipid na kumikita ang ekonomiya upang gumana sa GLP-1).
- Gamot na gayahin ang mga epekto ng tao ng GLP-1.
- Ang mga gamot na nakaharang sa pagkilos ng DPP-4 enzyme, sa gayon ay nagpapatagal sa pagkilos ng kanilang hormone.
Ang mga GLP-1 analogues sa paggamot ng type 2 diabetes
Sa kasalukuyan, sa merkado ng Russia mayroong dalawang gamot ng GLP-1 analogues - Bayette (exenatide) at Victoza (liraglutide). Ang mga gamot na ito ay gawa ng tao analogues ng tao GLP-1, ngunit lamang ang tagal ng pagkilos ay mas mahaba.
Mayroon silang ganap na lahat ng mga epekto ng hormone ng tao, na nabanggit ko sa itaas. Ito ay walang alinlangan na isang plus. Gayundin, ang mga plus ay nagsasama ng pagbaba sa timbang ng katawan sa pamamagitan ng isang average na 4 kg sa 6-12 na buwan. at isang pagbawas sa glycated hemoglobin sa pamamagitan ng isang average na 0.8-1.8%.
Ano ang glycated hemoglobin at kung bakit kailangan mong kontrolin ito, maaari mong malaman sa pamamagitan ng pagbabasa ng artikulong "Glycated hemoglobin: paano ito dadalhin?".
Sa pamamagitan ng cons isama:
- Tanging ang pangangasiwa ng subcutaneous, i.e. walang mga form ng tablet.
- Ang konsentrasyon ng GLP-1 ay maaaring tumaas ng 5 beses, na pinatataas ang panganib ng mga kondisyon ng hypoglycemic.
- Ang mga epekto ng GLP-1 ay nagdaragdag lamang; ang gamot ay hindi nakakaapekto sa GUI.
- Sa 30-40%, ang mga epekto ay maaaring sundin sa anyo ng pagduduwal, pagsusuka, ngunit ang mga ito ay lumilipas sa kalikasan.
Magagamit ang Baeta sa mga madaling gamitin na syringe pen (katulad ng insulin syringe pen) sa isang dosis na 250 mcg sa 1 mg. Ang lapis ay may dami ng 1.2 at 2.4 ml. Sa isang pack - isang pen.
Ang paggamot ng diabetes mellitus ay nagsisimula sa pagpapakilala ng isang dosis ng 5 mcg 2 beses sa isang araw para sa 1 buwan upang mapabuti ang pagpapaubaya, at pagkatapos, kung kinakailangan, ang dosis ay nadagdagan sa 10 mcg 2 beses sa isang araw.
Ang isang karagdagang pagtaas sa dosis ay hindi mapahusay ang epekto ng gamot, ngunit pinapataas ang bilang ng mga epekto.
Ang iniksyon ng Bayeta ay tapos na isang oras bago ang almusal at hapunan, hindi ito maaaring gawin pagkatapos kumain. Kung ang isang iniksyon ay napalampas, pagkatapos ang susunod ay ginagawa sa itinakdang oras ayon sa iskedyul. Ang iniksyon ay binigyan ng subcutaneously sa hita, tiyan o balikat. Hindi ito maaaring ibigay intramuscularly o intravenously.
Kinakailangan na mag-imbak ng gamot sa isang madilim, malamig na lugar, i.e., sa pintuan ng refrigerator, huwag payagan ang pagyeyelo. Ang panulat ng hiringgilya ay dapat na naka-imbak sa ref tuwing matapos ang iniksyon.
Pagkalipas ng 30 araw, ang syringe pen na kasama si Bayeta ay itinapon, kahit na ang gamot ay nananatili sa loob nito, sapagkat pagkatapos ng oras na ito ang gamot ay bahagyang nawasak at walang nais na epekto. Huwag itago ang gamot na ginamit sa karayom na nakakabit, i.e.
Pagkatapos ng bawat paggamit, ang karayom ay dapat na mai-unscrewed at itapon, at ang isang bago ay dapat na magsuot bago ang isang bagong iniksyon.
Ang Byeta ay maaaring pagsamahin sa iba pang mga gamot na nagpapababa ng asukal. Kung ang gamot ay pinagsama sa mga paghahanda ng sulfonylurea (maninil, diabetes, atbp.), Dapat bawasan ang kanilang dosis upang maiwasan ang pagbuo ng hypoglycemia.
Mayroong isang hiwalay na artikulo tungkol sa hypoglycemia, kaya inirerekumenda kong sundin mo ang link at pag-aralan kung hindi mo pa nagawa ito. Kung ang Byeta ay ginagamit kasabay ng metformin, kung gayon ang dosis ng metformin ay hindi nagbabago, sapagkat
Ang hypoglycemia sa kasong ito ay malamang na hindi.
Ang biktima ay magagamit din sa mga syringe pen sa isang dosis ng 6 mg sa 1 ml. Ang dami ng panulat ng hiringgilya ay 3 ml. Nabenta ng 1, 2 o 3 syringe pens bawat pack. Ang pag-iimbak at paggamit ng syringe pen ay katulad ng Bait.
Ang paggamot ng diabetes mellitus kay Victoza ay isinasagawa isang beses sa isang araw sa parehong oras, na ang pasyente mismo ang maaaring pumili, anuman ang paggamit ng pagkain. Ang gamot ay pinamamahalaan ng subcutaneously sa hita, tiyan o balikat.
Gayundin, hindi ito maaaring gamitin para sa intramuscular at intravenous administration.
Ang paunang dosis ng Victoza ay 0.6 mg bawat araw. Pagkatapos ng 1 linggo, maaari mo nang unti-unting madagdagan ang dosis sa 1.2 mg. Ang maximum na dosis ay 1.8 mg, na maaaring magsimula ng 1 linggo pagkatapos ng pagtaas ng dosis sa 1.2 mg. Sa itaas ng dosis na ito, hindi inirerekomenda ang gamot. Sa pamamagitan ng pagkakatulad sa Baeta, ang Viktozu ay maaaring magamit sa iba pang mga gamot na nagpapababa ng asukal.
At ngayon tungkol sa pinakamahalagang bagay - ang presyo at pagkakaroon ng parehong mga gamot. Ang pangkat ng mga gamot na ito ay hindi kasama sa pederal o rehiyonal na listahan ng mga kagustuhan na gamot para sa paggamot ng mga pasyente na may diyabetis. Samakatuwid, ang mga gamot na ito ay kailangang bumili para sa kanilang sariling pera. Lantaran, ang mga gamot na ito ay hindi mura.
Ang presyo ay nakasalalay sa dosis ng gamot na ibinibigay at sa packaging. Halimbawa, ang Baeta na may dami ng 1.2 mg ay naglalaman ng 60 dosis ng gamot. Ang halagang ito ay sapat para sa 1 buwan. sa kondisyon na ang inireseta araw-araw na dosis ay 5 mcg. Sa kasong ito, ang gamot ay gagastos sa iyo ng isang average na 4,600 rubles bawat buwan.
Kung ito ang Victoza, pagkatapos ay may isang minimum na pang-araw-araw na dosis na 6 mg, ang gamot ay nagkakahalaga ng 3,400 rubles bawat buwan.
Ang mga inhibitor ng DPP-4 sa paggamot ng type 2 diabetes
Tulad ng nasabi ko sa itaas, ang enzyme dipeptidyl peptidase-4 (DPP-4) ay sumisira sa mga hormone ng risetin. Samakatuwid, nagpasya ang mga siyentipiko na hadlangan ang enzyme na ito, bilang isang resulta kung saan pahinahon ang epekto ng physiological ng kanilang sariling mga hormone.
Ang isang malaking plus ng pangkat ng mga gamot na ito ay isang pagtaas sa parehong mga hormone - GLP-1 at HIP, na nagpapabuti sa epekto ng gamot.
Gayundin ang isang positibong punto ay ang katunayan na ang pagtaas sa mga hormone na ito ay nangyayari sa hanay ng physiological na hindi hihigit sa 2 beses, na ganap na tinanggal ang paglitaw ng mga reaksyon ng hypoglycemic.
Ang pamamaraan ng pangangasiwa ng mga gamot na ito ay maaari ding isaalang-alang ng isang plus - ito ay mga paghahanda ng tablet, hindi mga injection. Walang praktikal na walang mga epekto para sa mga DPP-4 na mga inhibitor, dahil
ang mga hormone ay nagdaragdag sa mga limitasyong physiological, na parang nasa isang malusog na tao. Kapag gumagamit ng mga inhibitor, ang antas ng glycated hemoglobin ay bumababa ng 0.5-1.8%.
Ngunit ang mga gamot na ito ay halos walang epekto sa bigat ng katawan.
Ngayon, mayroong tatlong gamot sa merkado ng Russia - Galvus (vildagliptin), Januvia (sitagliptin), Onglisa (saxagliptin).
Ang Januvia ay ang pinakaunang gamot mula sa pangkat na ito, na nagsimulang magamit muna sa Estados Unidos, at pagkatapos ay sa buong mundo. Ang gamot na ito ay maaaring magamit kapwa sa monotherapy at kasama ang iba pang mga gamot na nagpapababa ng asukal at maging ang insulin. Hinaharangan ni Januvia ang enzyme sa loob ng 24 na oras, nagsisimula kumilos 30 minuto pagkatapos ng pangangasiwa.
Magagamit sa mga tablet sa dosage na 25, 50 at 100 mg. Ang inirekumendang dosis ay 100 mg bawat araw (1 oras bawat araw), maaaring kunin anuman ang paggamit ng pagkain. Sa kabiguan ng bato, ang dosis ay nabawasan sa 25 o 50 mg.
Ang epekto ng application ay makikita na sa unang buwan ng paggamit, ang parehong pag-aayuno at postprandial na antas ng glucose ng dugo.
Para sa kaginhawaan ng kumbinasyon ng therapy, ang Januvia ay ginawa sa anyo ng isang pinagsama na paghahanda sa metformin - Yanumet. Magagamit sa dalawang dosis: 50 mg Januvia + 500 mg Metformin at 50 mg Januvia + 1000 mg Metformin. Sa form na ito, ang mga tablet ay nakuha ng 2 beses sa isang araw.
Si Galvus ay miyembro din ng grupo ng DPP-4 inhibitor. Kinukuha ito anuman ang pagkain. Ang paunang dosis ng Galvus ay 50 mg isang beses sa isang araw, kung kinakailangan, ang dosis ay nadagdagan sa 100 mg, ngunit ang dosis ay ipinamamahagi 50 mg 2 beses sa isang araw.
Ginagamit din ang Galvus kasama ang iba pang mga gamot na nagpapababa ng asukal.Samakatuwid, mayroong tulad ng isang pinagsama na gamot tulad ng Galvusmet, na mayroon ding metformin sa komposisyon nito. Mayroong mga tablet na may 500, 850 at 1000 mg ng metformin, ang dosis ng Galvus ay nananatiling 50 mg.
Bilang isang patakaran, ang isang kumbinasyon ng mga gamot ay inireseta para sa kabiguan ng monotherapy. Sa kaso ng Galvusmet, ang gamot ay kinuha 2 beses sa isang araw. Sa pagsasama sa iba pang mga gamot, ang Galvus ay kinuha lamang ng 1 oras bawat araw.
Sa banayad na kahinaan ng function ng bato, ang dosis ng gamot ay hindi mababago. Kapag inihahambing ang dalawang gamot na sianuvia at Galvus, ang magkaparehong mga pagbabago sa glycated hemoglobin, postprandial glycemia (asukal pagkatapos kumain) at pag-aayuno ng glycemia ay sinusunod.
Ang Onglisa ay ang huling bukas na gamot ng DPP-4 na grupo ng inhibitor. Ang gamot ay ginawa sa mga tablet na 2.5 at 5 mg. Kinukuha ito anuman ang pagkain 1 oras bawat araw. Ginamit din ang parehong sa anyo ng monotherapy, at kasama ang iba pang mga gamot na nagpapababa ng asukal. Ngunit sa ngayon ay walang kombinasyon ng gamot na may metformin, tulad ng ginagawa sa kaso ni Yanuviya o Galvus.
Sa kabiguan sa pantay na pagkabigo, ang pag-aayos ng dosis ay hindi kinakailangan, na may isang average at malubhang yugto, ang dosis ng gamot ay nabawasan ng 2 beses. Kapag inihambing ang Yanuvia at Galvus, walang halata at makabuluhang pagkakaiba ang nabanggit alinman sa pagiging epektibo o dalas ng mga epekto. Samakatuwid, ang pagpili ng gamot ay nakasalalay sa presyo at karanasan ng doktor na may gamot na ito.
Sa kasamaang palad, ang mga gamot na ito ay hindi kasama sa pederal na listahan ng mga kagustuhan sa mga gamot, ngunit sa ilang mga rehiyon posible na magreseta ng mga gamot na ito sa mga pasyente mula sa rehiyonal na pagpapatala sa gastos ng lokal na badyet. Samakatuwid, muli, kailangan mong bumili ng mga gamot na ito gamit ang iyong sariling pera.
Para sa presyo, ang mga gamot na ito ay hindi rin naiiba. Halimbawa, para sa paggamot ng diabetes mellitus kay Januvia sa isang dosis na 100 mg, kakailanganin mong gumastos ng isang average na 2,200-2,400 rubles. At ang Galvus sa isang dosis ng 50 mg ay gagastos sa iyo ng 800-900 rubles bawat buwan. Ang Onglisa 5 mg ay nagkakahalaga ng 1,700 rubles sa isang buwan. Ang mga presyo ay pulos nagpapakilala, kinuha mula sa mga online na tindahan.
Sa kanino inireseta ang mga pangkat na ito ng mga gamot? Ang mga gamot mula sa dalawang pangkat na ito ay maaaring inireseta sa panahon ng pasinaya ng sakit, para sa mga makakaya nito, siyempre. Ito ay lalong mahalaga sa oras na ito upang mapanatili, at marahil dagdagan ang pool ng pancreatic beta cells, kung gayon ang diabetes mellitus ay mahusay na mabayaran sa loob ng mahabang panahon at hindi hihilingin ang appointment ng insulin.
Gaano karaming mga gamot ang inireseta sa parehong oras para sa pagtuklas ng diabetes ay nakasalalay sa antas ng glycated hemoglobin.
Lahat iyon para sa akin. Napalingon ito ng marami, hindi ko alam kung kakayanin mo ito. Ngunit alam ko na sa mga mambabasa ay may mga taong nakatanggap na ng mga gamot na ito. Samakatuwid, humihiling ako sa iyo ng isang kahilingan na ibahagi ang aking mga impression sa gamot. Sa palagay ko ito ay kapaki-pakinabang upang malaman para sa mga naisip pa ring lumipat o hindi sa isang bagong paggamot.
At tandaan na sa kabila ng pinaka-epektibong gamot, normalisasyon ng nutrisyon sa diyabetis gumaganap ng isang nangungunang papel kasabay ng regular na ehersisyo.
Paggamot ng type 2 diabetes: mga bagong pagkakataon at modernong gamot

Sa buong mundo, nagkaroon ng taunang pagtaas sa bilang ng mga taong may diabetes. Ang bahagi ng problema ay nauugnay sa mga tampok na nutritional, dahil maraming madaling madaling natutunaw na karbohidrat sa pang-araw-araw na pagkain.
Ngunit hindi lamang ang pagkain ang sanhi ng pagkalat ng sakit.
Ang isa sa mga pangunahing kadahilanan sa pandemya ng diyabetis ay isang genetic predisposition - nangangahulugan ito ng hindi maiiwasang hitsura ng nakataas na antas ng asukal sa salinlahi kung hindi bababa sa isa sa mga magulang na nagdusa mula sa karamdaman.
Dahil ang bilang ng mga pasyente na may nagbago na pagtitiis ng glucose ay napakataas, ang industriya ng parmasyutiko ay gumagawa ng lubos na mabisang gamot na antidiabetic. Ginagawa nilang mas madali ang buhay para sa mga tao, at kapag sinusunod nila ang isang regimen sa pagkain at ehersisyo, nag-aambag sila sa kumpletong kontrol ng mga antas ng asukal sa dugo.
Mga derivatives ng sulfonylureas at biguanides: kasalukuyang kaugnayan ng mga gamot
Mula noong 60s ng huling siglo, nagsimula ang aktibong pag-unlad ng mga gamot para sa epektibong kontrol ng mga antas ng asukal sa dugo.
Ang unang pangkat ng mga gamot na ginagamit para sa diyabetis, na talagang nakatulong sa mga tao, ay mga sulfonylureas.
Ang kakanyahan ng pagkilos ng mga gamot ay simple - pinasisigla nila ang mga selula ng pancreas, na responsable para sa paggawa ng insulin. Bilang resulta, tumataas ang pagtatago ng hormone, at bumababa ang asukal sa dugo na may type 2 diabetes.
Mga paghahanda ng Sulfonylurea
Mayroong tatlong henerasyon ng sulfonylureas. Ang mga gamot mula sa unang pangkat ay praktikal na hindi ginagamit ngayon, kahit na ang industriya ng parmasyutiko ay nagpapatuloy sa limitadong paggawa ng tolbutamide at carbamide.
Ang pagbaba ng asukal sa mga unang henerasyon na sulfonylureas ay hindi ganap na ibinukod mula sa paggawa. Ang mga gamot sa pangalawa at pangatlong grupo ay malawak na ginagamit sa kasalukuyan sa klinikal na kasanayan.
Sa maraming mga rehiyon ng Russia, nananatili silang tanging magagamit lamang sa lahat ng mga kategorya ng mga mamamayan.
Ang mga tablet na may diyabetis na nauugnay sa pangalawa at pangatlong henerasyon ng mga derivatives ng sulfonylurea ay ang mga sumusunod:
Ang pinakasikat na glibenclamide, na unang binuo, ngunit hanggang ngayon ay hindi nawala ang kaugnayan nito. Ang mga pangalan ng pangangalakal nito ay "sa pamamagitan ng tainga" sa maraming mga pasyente na may diabetes mellitus:
Lalo na sikat ang Maninil, dahil mayroon itong isang microionized release form, na nagpapadali sa pagsipsip ng gamot.
Ang bagong (ikatlong) henerasyon ay kinakatawan ng isang gamot - glimeperide. Ito ay kilala sa ilalim ng mga sumusunod na trademark:
Ang Glimeperid ay hindi naiiba sa mga nakaraang gamot sa mekanismo ng pagkilos, ngunit may mas matatag na epekto sa mga mababang dosis, at mas mahusay din na pinahintulutan ng mga pasyente.
Ang pangunahing bentahe ng paghahanda ng sulfonylurea para sa type 2 diabetes mellitus:
- mabuti at matatag na epekto,
- mataas na therapeutic latitude - maaari mong paulit-ulit na madagdagan ang dosis nang walang takot sa pagkalasing,
- mabuting pagpaparaya
- mababang gastos
- isang maximum ng dalawang beses sa isang araw,
- madaling pagkakatugma sa iba pang mga ahente ng antidiabetic,
- pagkakaroon ng mga parmasya kahit sa mga liblib na rehiyon.
Gayunpaman, para sa epektibong paggamit ng mga gamot kahit ng ikatlong henerasyon, kinakailangan ang pinakamahalagang kondisyon - ang mga selula ng pancreas ay dapat gumawa ng insulin ng hindi bababa sa katamtaman na dami.
Kung walang hormon, pagkatapos ay walang kabuluhan upang pasiglahin ang gawain ng mga isla ng Langerhans. Ang pangalawang kadahilanan na nakakasagabal sa mga pasyente na may diyabetis ay isang pagbawas sa pagiging epektibo pagkatapos ng ilang taon na paggamit.
Ang paglaban sa mga paghahanda sa sulfonylurea ay bubuo, na humahantong sa isang pagtaas ng glucose sa dugo.
Bilang isang resulta, kinakailangan upang madagdagan ang dosis sa maximum na disimulado o magbago sa iba pang mga tablet na antidiabetic.
Kabilang sa mga biguanides - isa sa mga pinaka sikat na gamot para sa type 2 diabetes, na kasalukuyang metformin lamang ang malawakang ginagamit.
Ang pangunahing bentahe nito ay pinapahusay nito ang pagkilos ng mga receptor ng insulin at pinabilis ang metabolismo ng glucose. Bilang isang resulta, kahit na may isang mababang antas ng hormone, posible ang isang matagal na pagbaba ng asukal sa dugo. Binabawasan ng Metformin ang timbang at binabawasan ang gana, na mahalaga para sa mga napakataba na pasyente. Ang gamot ay perpektong pinagsama sa halos lahat ng mga modernong gamot na antidiabetic.
Mga bagong gamot na oral hypoglycemic: pangunahing pakinabang
Ang pinakamahalagang sangkap ng tagumpay sa paggamot ng diyabetis ay ang kakayahang epektibong makontrol ang mga antas ng glucose pagkatapos kumain.
Sa panahon ng panahong ito na ang pinakamataas na rurok ng pagtaas nito ay sinusunod, na negatibong nakakaapekto sa kurso ng sakit. Sa gayon, ang mga short-acting antidiabetic agents ay binuo.
Ang mga klinika ay kabilang sa pangkat na ito - repaglinide at nateglinide.
Repaglinide (NovoNorm) ay may mga sumusunod na tampok:
- kinuha pasalita bago kumain - kung walang pagkain, mawawala ang pangangailangan para sa gamot,
- binabawasan lamang ang postprandial (pagkatapos kumain) glycemia, nang hindi nakakaapekto sa pangkalahatang antas ng glucose sa dugo,
- mabilis na kumikilos, malakas at maikli,
- hindi nag-iipon sa katawan, ay madaling pinalabas ng mga bato kahit na sa pagkakaroon ng kanilang kakulangan,
- mababang gastos - naa-access sa pangkalahatang publiko,
- anumang pangunahing gamot na antidiabetic ay madaling pinagsama sa repaglinide,
- Ito ay may isang mababang spectrum ng mga contraindications at mga side effects.
Ang pangunahing kawalan ng repaglinide ay hindi epektibo sa monotherapy. Maaari itong magamit lamang para sa banayad na mga form ng diabetes mellitus o kasama ang iba pang mga gamot. Gayunpaman, ang pagkakaroon ng lubos na epektibong pangunahing ahente ay nakakapagpalayo ng mga benepisyo ng therapeutic ng repaglinide, bilang ang unang pinili na gamot para sa pagpapaubaya ng glucose sa kapansanan.
Ang isang medyo bagong lunas para sa diyabetis ay dapagliflozin. Ang mekanismo ng pagkilos ay sa panimula ay naiiba sa lahat ng iba pang umiiral na mga tablet na antidiabetic.
Aktibong pinipigilan ng gamot ang reabsorption ng glucose sa mga bato, na pinatataas ang pag-aalis nito sa ihi. Bilang isang resulta, ang glycemia ay bumababa kahit na sa kawalan ng epektibong function ng pancreatic cell.
Iniharap sa merkado ng Russia sa ilalim ng pangalan ng kalakalan Forsiga.
Ang mga pangunahing katangian ng dapagliflozin:
- isang panimula na bagong mekanismo ng pagkilos - ay hindi nakasalalay sa estado ng mga receptor ng insulin sa mga target na organo at islet ng Langerhans,
- mahusay para sa pagsisimula ng therapy,
- ang pagkagumon ay hindi umuunlad, maaari itong magamit sa loob ng mga dekada nang hindi binabawasan ang pagganap,
- ang aktibidad ng gamot ay nabawasan sa mga pasyente na may labis na labis na katabaan,
- mataas na gastos
- hindi maaaring pagsamahin sa diuretics, lalo na sa furosemide,
- na may isang mataas na antas ng hemoglobin ay nagdaragdag ng panganib ng mga thromboembolic komplikasyon,
- hindi magamit sa pagkakaroon ng type 2 diabetes sa matatanda - ang maximum na edad para sa pagsisimula ng therapy ay hanggang sa 74 taon.
Sa kasalukuyan, sa pagsasagawa, ang dapagliflozin ay ginagamit sa isang limitadong lawak, pangunahin sa mga kabataan na hindi napakataba. Ngunit ang gamot ay may magagandang prospect.
Ang paggamot sa gamot para sa diabetes ay kasalukuyang hindi maiisip nang wala thiazolidinediones. Kamakailan, ang mga gamot ng pangkat na ito ay malawak na ginagamit sa klinikal na kasanayan. Itinatag nila ang kanilang sarili bilang ligtas na mga gamot na matagal nang kumikilos na matagumpay na nagpapatatag sa antas ng glycemia.
Ang mga ito ay ang paraan para sa pangunahing pagsuporta sa paggamot at nangangailangan ng isang sapilitan araw-araw na paggamit. Ang mekanismo ng pagkilos ay ang pagpapasigla ng mga receptor ng PPARy, na pinapahusay ang pang-unawa ng insulin sa mga target na cell.
Bilang isang resulta, kahit na isang hindi sapat na dosis ng hormon na ginawa ng pancreas ay napaka-epektibo para sa pag-normalize ng mga antas ng asukal.
Uri ng 2 tablet tablet na may kaugnayan sa thiazolidinediones - roxiglitazone at pioglitazone. Ang kanilang pangunahing katangian:
- ang isang solong dosis ay ganap na nagbibigay ng kontrol ng 24 na oras na asukal,
- sapat na protektahan laban sa mga postprandial peaks,
- madaling pagsasaayos ng dosis - 2, 4 at 8 mg,
- walang mga kaso ng labis na dosis ay naiulat
- maaaring magamit sa mga matatanda,
- nagpapababa ng kolesterol
- angkop bilang tanging gamot
- sa kawalan ng kanilang sariling insulin - mga gamot sa diyabetis mula sa pangkat na ito ay ganap na walang silbi,
- madalas sa panahon ng paggamot, nangyayari ang edema.
Pag-iingat kapag kumukuha ng thiazolidinediones ay dapat sundin sa mga kababaihan sa panahon ng premenopause. Kahit na sa kawalan ng isang normal na pag-ikot, ang roxiglitazone ay naghihimok ng obulasyon, na maaaring humantong sa isang hindi planadong pagbubuntis, na kailangang maantala sa artipisyal.
Ang pinakabagong mga gamot sa paggamot ng type 2 diabetes
Ang patuloy na pang-agham na pag-unlad sa paghahanap ng mga gamot na makakatulong na mapabuti ang kalidad ng buhay ng mga pasyente na may diyabetis ay patuloy.
Sa mga nagdaang taon, lumitaw ang mga bagong tabletas upang mabawasan ang asukal sa dugo sa type 2 diabetes - incretinomimetics. Ang kakanyahan ng kanilang pagkilos ay ang pagpapasigla at pagpapahaba ng aktibidad ng glucagon polypeptide.
Ito ay isang hormone na nagpapa-aktibo ng synthesis ng insulin sa mga cell ng Langerhans. Ang pangkat ng mga mimetika ng risetin ay kinabibilangan ng:
- sitagliptin,
- saxagliptin,
- vildagliptin,
- linagliptin,
- gozogliptin,
- alogliptin.
Pinakilala sa ubiquitous na klinikal na kasanayan. sitagliptin sa ilalim ng pangalan ng pangangalakal Januvia at vildagliptin (Galvus). Ang mga tabletas para sa diabetes ay may mga sumusunod na katangian:
- sapat na kontrol ng glycemic sa loob ng 24 na oras pagkatapos ng isang solong dosis,
- mababang spectrum ng masamang reaksyon
- pagpapabuti ng kalidad ng buhay ng mga pasyente kahit na may monotherapy,
- huwag pagsamahin sa mga derivatives ng sulfonylurea at insulin,
- angkop para sa pagsisimula ng therapy,
- pagkagumon at katatagan kahit na may matagal na paggamit ay hindi nangyayari.
Ang mga incretinomimetics ay mga gamot para sa paggamot ng type 2 diabetes na may napakahusay na pananaw.
Ang karagdagang pag-aaral ng glucagon polypeptide stimulant ay maaaring humantong sa malubhang tagumpay sa kontrol sa sakit at pagsunod sa pasyente sa mga therapeutic na hakbang.
Ang kanilang paggamit ay limitado lamang sa isang kadahilanan - isang halip na mataas na gastos, gayunpaman, ang mga gamot na ito na ginagamit para sa type 2 diabetes ay kasama sa mga benepisyo ng pederal at rehiyonal.
Ngunit ano ang dapat gawin para sa mga pasyente kung saan ang glucagon polypeptide ay hindi maganda ay ginawa at ang pagpapasigla sa pamamagitan ng bibig ay nangangahulugang hindi nagdala ng nais na epekto? Ang mga panimulang gamot para sa type 2 diabetes ay mga iniksyon ng mga analogue ng hormon na ito. Sa katunayan, ang mga naturang gamot ay ang parehong incretinomimetics, ngunit pinamamahalaan nang magulang. Ang pangangailangan para sa pagkuha ng mga tabletang ganap na nawawala.
Dapat pansinin na ang mga iniksyon ng mga mimetics ng palawit ay hindi nauugnay sa insulin, samakatuwid, hindi sila ginagamit para sa ganap na kakulangan nito.
Kasama sa pangkat ng parenteral incretin mimetics ang:
- exenatide
- dulaglutide,
- lixisenatide
- liraglutide (pinakamahusay na kilala sa ilalim ng trade name na "Saksenda").
Ang mga mimetics ng iniksyon ng injection ay isang bagong henerasyon ng mga gamot para sa pagtugon sa kontrol ng glycemic sa mga pasyente na may diyabetis na hindi umaasa sa insulin. Ang mga ito ay iniksyon subcutaneously sa tiyan o hita sa kanilang sarili isang beses sa isang araw.
Karaniwan, kahit na sa malubhang anyo ng sakit, maaaring makamit ang kumpletong kontrol ng glycemia. Gayunpaman, kung kinakailangan, maaari silang pagsamahin sa metformin upang mapahusay ang aktibidad ng receptor sa mga target na cell.
Bilang karagdagan, ang naturang kumbinasyon ay lalo na nangangako kung ang type 2 diabetes ay pinagsama sa labis na labis na katabaan sa isang batang edad.
Ang isang tunay na pambihirang tagumpay sa kontrol ng glycemic ay dulaglutide (Trulicity). Ito ay isang iniksyon na incretin mimetic, ngunit may isang labis na mahabang panahon ng pagkilos. Ang isang solong iniksyon ay sapat na para sa 7 araw, at sa isang buwan, 4 na injection lamang ang sapat.
Sa pagsasama sa isang diyeta at katamtaman na pisikal na aktibidad, papayagan ng dulaglutide ang mga pasyente na mamuno ng isang kalidad na pamumuhay at hindi umaasa sa pang-araw-araw na paggamit ng mga tablet para sa type 2 diabetes.
Mayroon lamang 2 mga kadahilanan na naglilimita sa paggamit ng pinakabagong mga iniksyon - hindi lahat ng mga pasyente ay sumasang-ayon sa mga iniksyon kapag mayroong isang alternatibo sa anyo ng mga tablet, pati na rin ang isang mataas na gastos.
Konklusyon
Kaya, sa kasalukuyan ay maraming mga pagpipilian sa therapeutic para sa epektibong paggamot ng type 2 diabetes. Ito ay mga gamot sa tablet mula sa iba't ibang mga grupo, at mga iniksyon na gamot.
Ang isang nakaranasang espesyalista na nakakaintindi sa mga tampok ng modernong industriya ng parmasyutiko ay madaling pumili ng kinakailangang therapy para sa sinumang pasyente, isinasaalang-alang ang kanyang mga indibidwal na katangian. Pinagsasama ng mga gamot para sa diabetes ang kinakailangang pagiging praktiko at kaginhawaan para sa isang may sakit.
Ang ilang mga injectable solution ay nagpapahintulot lamang sa lingguhang pag-alaala ng pangangailangan para sa mga therapeutic na hakbang.
Ang pag-aaral ng mga bagong posibilidad ng pharmacological therapy ay hindi titigil - maginhawa at ligtas na gamot ay nilikha upang mabawasan ang asukal sa dugo, na nagpapahintulot sa isang maasahin na pagtingin sa hinaharap ng mga pasyente na nagkakaroon ng hindi kasiya-siyang sakit.
Ang Jasonvia, Onglisa at Galvus para sa paggamot ng pangalawang uri ng diabetes |

Ang mga incretins ay isang klase ng mga biologically active compound - mga hormone na ginawa sa gastrointestinal tract bilang tugon sa pagpuno nito ng pagkain.
Ang paggawa ng mga hormone na ito ay nagpapabuti sa pagtatago ng mga beta cells sa pamamagitan ng pancreatic hormone insulin.
Mayroong dalawang uri ng mga hormone para sa mga incretins. Ang unang pagkakaiba-iba ay isang tulad ng peptide-1 na tulad ng glucose, at ang pangalawa ay isang glucose na nakasalalay sa glucose na insulinotropic.
Ipinapakita ng pananaliksik na ang mga compound na ito, o katulad nito, ay maaaring makaapekto sa paggawa ng insulin at sa gayon ay nakakaapekto sa mga antas ng asukal sa dugo.
Ang paggamit ng mga incretins ay isang bagong milestone sa paggamot ng diabetes.
Ang katotohanan ay sa ilalim ng impluwensya ng mga incretins pagkatapos kumain, hanggang sa 70% ng kabuuang dami ng insulin ay ginawa, na inilabas sa daloy ng dugo. Ang mga tagapagpahiwatig na ito ay nauugnay sa katawan ng isang malusog na tao. Sa isang pasyente na may type 2 diabetes mellitus, ang tagapagpahiwatig na ito ay makabuluhang nabawasan.
Ang parehong uri ng mga hormone ay nabibilang sa pamilya ng mga glucagon protein compound. Nagsisimula ang paggawa ng mga hormone na ito sa mga liblib na lugar ng bituka pagkatapos kumain. Ang mga hormone ay pumapasok sa daloy ng dugo ng ilang minuto pagkatapos kumain.
Ang aktibong buhay ng mga hormone ay masyadong maikli at umabot sa ilang minuto lamang.
Ang pag-aaral ng mga compound na ito ng mga endocrinologist ay nagbigay ng dahilan upang tapusin na ang mga bioactive compound na ito ay may mataas na potensyal na therapeutic.
Bilang resulta ng mga pag-aaral, natagpuan na ang GLP1 ay may kakayahang pigilan ang proseso ng apoptosis ng mga pancreatic beta cells, at tumutulong upang palakasin ang proseso ng pancreatic tissue cell regeneration.
Kaugnay nito, ang mga proseso ng pagbawi ay nag-aambag sa pagtaas ng dami ng insulin na ginawa ng mga cell.
Bilang isang resulta ng trabaho sa katawan ng GLP1, ang mga sumusunod na epekto ay ipinahayag:
- Stimulasyon ng paggawa ng insulin sa pamamagitan ng pancreatic beta cells.
- Ang epekto ng pagsugpo sa mga proseso ng paggawa ng glucagon ng mga alpha cells ng pancreatic tissue.
- Ang pagbagal ng proseso ng pag-emptying ng tiyan.
- Nabawasan ang gana sa pagkain at nadagdagan ang kasiyahan.
- Ang isang positibong epekto sa paggana ng cardiovascular system at central nervous system.
Ang synthesis ng GLP1 at ang pag-activate nito sa katawan ay nangyayari lamang sa mataas na antas ng glucose. Sa pagbaba ng antas ng glucose, ang pagkilos ng GLP1 ay tumitigil, na tumutulong upang maprotektahan ang katawan mula sa paglitaw ng mga kondisyon ng hypoglycemic.
Ang paggamit ng mga analog na incretin sa paggamot ng diyabetis
Ngayon, mayroong dalawang grupo ng mga gamot na nauugnay sa mga incretins.
Ang unang pangkat ay mga gamot na maaaring gayahin ang mga epekto ng natural na GLP1 sa katawan ng tao.
Ang pangalawang pangkat ng mga gamot ay nagsasama ng mga gamot na maaaring hadlangan ang epekto sa katawan ng DPP-4, na nagpapatagal sa pagkilos ng insulin.
Sa merkado ng parmasyutiko ng Russia, mayroong dalawang paghahanda na magkatulad sa GLP1.
Ang mga analogue ng GLP1 ay ang mga sumusunod:
Ang mga gamot na ito ay synthetic analogues ng GLP1 na ginawa ng katawan ng tao, ngunit ang pagkakaiba sa pagitan ng mga gamot na ito ay isang mas matagal na tagal ng kanilang aktibong buhay.
Ang mga kawalan ng mga gamot na ito ay:
- Paggamit ng mga gamot lamang sa anyo ng mga subcutaneous injections.
- Ang konsentrasyon ng GLP1 ay maaaring tumaas nang malaki. Ano ang maaaring pukawin ang hitsura sa isang pasyente ng mga palatandaan ng isang hypoglycemic state.
- Ang mga gamot ay nakakaapekto lamang sa GLP1, at ang mga gamot ay hindi maaaring magkaroon ng isang makabuluhang epekto sa mga GUI.
- Ang kalahati ng mga pasyente na gumagamit ng mga gamot na ito ay may mga epekto sa anyo ng pagduduwal, pagsusuka, ngunit ang mga epekto na ito ay lumilipas.
Ang mga gamot ay ginawa sa mga madaling gamitin na syringe pen, kung saan ang gamot ay nasa isang dosis na 250 mcg sa 1 ml. Ang panulat ng hiringgilya ay may dami ng 1.2 o 2.4 ml.
Ang Victoza at Baeta ay mga gamot na pinamamahalaan ng subcutaneously at ipinagbabawal ang kanilang intramuscular at intravenous administration. Ang huli ay madaling pagsamahin sa iba pang mga gamot na nagpapababa ng asukal.
Ang gastos ng mga gamot na ito ay nasa average sa Russia tungkol sa 400 rubles bawat buwan, kapag ginamit sa minimum na pang-araw-araw na dosis.
Gumamit sa paggamot ng diabetes ng mga inhibitor ng DPP4
Ang dipeptidyl peptidase-4 ay isang enzyme na nakakatulong sa pagsira sa mga hormone ng risetin.
Para sa kadahilanang ito, kung hinarangan mo ang epekto nito, kung gayon ang tagal ng pagkilos ng mga hormone ay maaaring tumaas, na tataas ang paggawa ng insulin sa katawan.
Sa merkado ng parmasyutiko sa Russia, ang pangkat na ito ng mga produktong medikal ay kinakatawan ng tatlong mga aparatong medikal.
Ang mga nasabing gamot sa merkado ng parmasyutiko ay ang mga sumusunod:
Angviavia ay isa sa mga unang gamot sa pangkat na ito. Ang gamot ay maaaring magamit kapwa sa monotherapy at kapag ginamit sa kumplikadong paggamot. Ang gamot ay magagamit sa anyo ng isang paghahanda ng tablet.
Pinapayagan ka ng paggamit ng Januvia na hadlangan ang gawain ng enzyme sa loob ng 24 na oras, at ang gamot ay nagsisimula upang kumilos 30 minuto pagkatapos kunin ito.
Ang epekto ng paggamit ng gamot ay naipakita na sa isang buwan pagkatapos ng pagsisimula ng therapy.
Ang Galvus ay isa sa mga kinatawan ng mga inhibitor ng DPP4. Ang bentahe ng gamot ay ang posibilidad ng paggamit nito anuman ang iskedyul ng pagkain.
Maaaring magamit ang Galvus para sa parehong kumplikado at monotherapy ng uri 2 diabetes.
Ang Onglisa ay isa sa pinakabagong mga gamot upang labanan ang mataas na asukal. Inaalok ang gamot sa mga pasyente na may diabetes mellitus sa anyo ng isang paghahanda ng tablet.
Ang Onglisa ay maaaring magamit kapwa para sa monotherapy ng type 2 diabetes mellitus, at bilang isang sangkap sa kumplikadong paggamot ng sakit.
Kapag gumagamit ng Onglisa, ang espesyal na pansin ay dapat bayaran sa normal na paggana ng mga bato. Kung ang pasyente ay may banayad na anyo ng pagkabigo sa bato, ang pagsasaayos ng dosis ng gamot na kinuha ay hindi isinasagawa, ngunit kung ang pasyente ay may katamtaman at malubhang pagkabigo sa bato, ang dosis ng gamot na ginamit ay nabawasan ng kalahati.
Sa isang gastos, ang mga gamot ay hindi magkakaiba sa kanilang sarili.
Karaniwan, ang isang pasyente ay kakailanganin mula sa 2,000 hanggang 2,400 rubles bawat buwan para sa paggamot sa mga gamot na ito.
Mga rekomendasyon para sa paggamit ng mga paghahanda ng mga analogue ng GLP1 at DPP4 na mga inhibitor
Ang mga gamot sa dalawang pangkat na ito ay maaaring magamit sa paggamot ng diabetes mellitus ng pangalawang uri mula sa mismong sandali ng pagtuklas ng pagkakaroon ng isang karamdaman sa katawan ng pasyente.
Sa paunang yugto ng pag-unlad ng diyabetis, mahalaga na mapanatili at madagdagan ang pool ng mga beta cells sa mga tisyu ng pancreas. Kapag nakamit ang kondisyong ito, ang diabetes mellitus ay maaaring mabayaran sa loob ng mahabang panahon at hindi nangangailangan ng paggamit ng insulin therapy sa paggamot ng sakit.
Ang bilang ng mga iniresetang gamot ay nakasalalay sa mga resulta ng pagsusuri para sa glycated hemoglobin.
Ang mga therapeutic na panukala, na batay sa mga incretins, ay umaasa sa radikal na tulungan ang mga pasyente sa paggamot ng diabetes at sa parehong oras mapanatili ang maximum na pag-andar ng pancreatic beta cells.
Ang paggamit ng mga gamot na uri ng risetin para sa paggamot ng diyabetis sa mga pasyente ng matatanda ay ang pinakanagusto at ligtas.Ito ay dahil sa ang katunayan na ang paggamit ng ganitong uri ng gamot ay hindi nag-aambag sa pagbuo ng mga kondisyon ng hypoglycemic sa katawan ng pasyente.
Bilang karagdagan, ang paggamit ng mga gamot na ito ay hindi nangangailangan ng mga matatandang pasyente na patuloy na subaybayan ang glycemia.
Ang Therapy na may mga gamot na uri ng risetin ay hindi humantong sa pagbuo ng matalim na agnas sa katawan kung sakaling paglabag sa regimen ng gamot.
Ang mga pakinabang na ito ay tumutukoy sa pagpili ng mga gamot na ito sa paggamot ng diabetes sa mga matatanda bilang mga gamot na first-line.
Ang isang websayt ng incretin ay ibinigay sa video sa artikulong ito.
Ipahiwatig ang iyong asukal o pumili ng isang kasarian para sa mga rekomendasyon. Paghahanap, Hindi Natagpuan Ipakita, Paghahanap, Hindi Natagpuan.
Mga incretins at incretin mimetics (DPP4 inhibitors at GLP1 agonists)

Magandang araw, mga regular na mambabasa at panauhin ng blog! Ngayon ay magkakaroon ng isang mahirap na artikulo tungkol sa mga modernong gamot na ginagamit na ng mga doktor sa buong mundo.
Ano ang mga risetins at incretin mimetics, na mga gamot mula sa pangkat ng dipeptidyl peptidase 4 na mga inhibitor at tulad ng glucagon na tulad ng peptide 1 agonist ay ginagamit sa paggamot ng diyabetis? Ngayon malalaman mo kung ano ang ibig sabihin ng mahaba at kumplikadong mga salitang ito, at pinaka-mahalaga kung paano ilapat ang nakuha na kaalaman.
Ang artikulong ito ay tututuon sa ganap na mga bagong gamot - ang mga analogue ng tulad ng glucagon na tulad ng peptide 1 (GLP1) at dipeptidyl peptidase 4 (DPP4) blockers. Ang mga gamot na ito ay naimbento sa mga pag-aaral ng mga hormone ng risetin - yaong mga direktang kasangkot sa synthesis ng insulin at ang paggamit ng glucose sa dugo.
Mga incretins at type 2 diabetes
Upang magsimula sa, sasabihin ko sa iyo kung ano ang mga sarili ng mga sarili, dahil tinawag din silang dagli. Ang mga increcins ay mga hormone na ginawa sa gastrointestinal tract bilang tugon sa paggamit ng pagkain na nagdaragdag ng mga antas ng insulin sa dugo.
Ang dalawang mga hormone ay tinutukoy sa mga incretins - tulad ng glucose-tulad ng peptide-1 (GLP-1) at glucose-dependant ng insulinotropic polypeptide (HIP).
Ang mga receptor ng HIP ay matatagpuan sa mga beta cells ng pancreas, at ang mga receptor ng GLP-1 ay matatagpuan sa iba't ibang mga organo, samakatuwid, bilang karagdagan sa pagpapasigla sa paggawa ng insulin, ang pag-activate ng mga receptor ng GLP-1 ay humahantong sa hitsura ng iba pang mga epekto ng hormon na ito.
Narito ang mga epekto na lilitaw bilang isang resulta ng GLP-1:
- Stimulasyon ng paggawa ng insulin sa pamamagitan ng pancreatic beta cells.
- Ang pagsugpo sa paggawa ng glucagon sa pamamagitan ng pancreatic alpha cells.
- Pagbabagal ng walang laman na gastric.
- Nabawasan ang gana sa pagkain at nadagdagan ang kasiyahan.
- Ang positibong epekto sa mga cardiovascular at central nervous system.
Ang pagdaragdag ng synthesis at paggawa ng insulin GLP-1 ay isang proseso na umaasa sa glucose. Nangangahulugan ito na ang hormon ay nagpapaaktibo at nagsasagawa ng epekto nito sa mataas na antas ng glucose sa dugo, at sa sandaling bumababa ang glucose sa mga normal na numero (mga 4.5 mmol / L), ang pagpapasigla ng pagtatago ng insulin ay huminto. Napakahalaga nito, dahil ito ang mekanismo na nagpoprotekta sa katawan mula sa mga reaksyon ng hypoglycemic.
Kung ang lahat ay malinaw sa una at nangungunang epekto: mayroong higit na insulin - mas mababa ang glucose, kung gayon marahil ay magiging mas mahirap na harapin ang pangalawa. Ang Glucagon ay isang pancreatic hormone na ginawa ng mga alpha cells. Ang hormon na ito ay ang eksaktong kabaligtaran ng insulin.
Ang Glucagon ay nagdaragdag ng antas ng glucose sa dugo sa pamamagitan ng paglabas nito mula sa atay. Huwag kalimutan na sa ating katawan sa atay at kalamnan mayroong malaking reserba ng glucose bilang isang mapagkukunan ng enerhiya, na nasa anyo ng glycogen.
Sa pamamagitan ng pagbawas ng produksyon ng glucagon, ang mga incretins ay hindi lamang binabawasan ang pagpapakawala ng glucose mula sa atay, kundi pati na rin pinataas ang synthesis ng insulin.
Ano ang positibong epekto ng pagbabawas ng walang laman na gastric sa mga tuntunin ng diabetes? Ang katotohanan ay ang karamihan ng glucose sa pagkain ay nasisipsip mula sa maliit na bituka.
Samakatuwid, kung ang pagkain ay papasok sa mga bituka sa mga maliliit na bahagi, kung gayon ang asukal sa dugo ay babangon nang mas mabagal at walang biglaang pagtalon, na kung saan ay isang malaking din.
Malulutas nito ang isyu ng pagtaas ng glucose pagkatapos kumain (postprandial glycemia).
Ang halaga ng pagbabawas ng ganang kumain at pagtaas ng pakiramdam ng kasiyahan sa paggamot ng uri 2 diabetes mellitus sa pangkalahatan ay mahirap masobrahan. Ang GLP-1 ay kumikilos nang direkta sa mga sentro ng kagutuman at kasiyahan sa hypothalamus.
Kaya ito ay isang malaki at taba din.
Ang isang positibong epekto sa sistema ng puso at nerbiyos ay pinag-aralan lamang, at mayroon lamang mga eksperimentong modelo, ngunit sigurado ako na sa malapit na hinaharap ay matututo pa tayo tungkol sa mga epekto na ito.
Bilang karagdagan sa mga epektong ito, napatunayan ito sa mga eksperimento na pinasisigla ng GLP-1 ang pagbabagong-buhay at paglaki ng mga bagong cells ng pancreatic, at pagkasira ng mga bloke ng mga cell ng beta. Kaya, pinoprotektahan ng hormon na ito ang pancreas mula sa pagkapagod at nag-aambag sa isang pagtaas sa masa ng mga beta cells.
Ano ang pipigilan sa amin na gamitin ang mga hormone bilang gamot? Ito ay halos perpektong gamot, dahil magkapareho sila sa mga hormone ng tao. Ngunit ang kahirapan ay namamalagi sa katotohanan na ang GLP-1 at HIP ay nawasak nang napakabilis (GLP-1 sa 2 minuto, at HIP sa 6 minuto) kasama ang uri ng enzyme na 4 dipeptidyl peptidase (DPP-4).
Ngunit natuklasan ng mga siyentipiko ang isang paraan.
Ngayon sa mundo mayroong dalawang pangkat ng mga gamot na kahit papaano ay may kaugnayan sa mga incretins (dahil ang GLP-1 ay may higit na positibong epekto kaysa sa GUI, matipid na kumikita ang ekonomiya upang gumana sa GLP-1).
- Gamot na gayahin ang mga epekto ng tao ng GLP-1.
- Ang mga gamot na nakaharang sa pagkilos ng DPP-4 enzyme, sa gayon ay nagpapatagal sa pagkilos ng kanilang hormone.
Ang mga GLP-1 analogues sa paggamot ng type 2 diabetes
Sa kasalukuyan, sa merkado ng Russia mayroong dalawang gamot ng GLP-1 analogues - Bayette (exenatide) at Victoza (liraglutide). Ang mga gamot na ito ay gawa ng tao analogues ng tao GLP-1, ngunit lamang ang tagal ng pagkilos ay mas mahaba.
Mayroon silang ganap na lahat ng mga epekto ng hormone ng tao, na nabanggit ko sa itaas. Ito ay walang alinlangan na isang plus. Gayundin, ang mga plus ay nagsasama ng pagbaba sa timbang ng katawan sa pamamagitan ng isang average na 4 kg sa 6-12 na buwan. at isang pagbawas sa glycated hemoglobin sa pamamagitan ng isang average na 0.8-1.8%.
Ano ang glycated hemoglobin at kung bakit kailangan mong kontrolin ito, maaari mong malaman sa pamamagitan ng pagbabasa ng artikulong "Glycated hemoglobin: paano ito dadalhin?".
Sa pamamagitan ng cons isama:
- Tanging ang pangangasiwa ng subcutaneous, i.e. walang mga form ng tablet.
- Ang konsentrasyon ng GLP-1 ay maaaring tumaas ng 5 beses, na pinatataas ang panganib ng mga kondisyon ng hypoglycemic.
- Ang mga epekto ng GLP-1 ay nagdaragdag lamang; ang gamot ay hindi nakakaapekto sa GUI.
- Sa 30-40%, ang mga epekto ay maaaring sundin sa anyo ng pagduduwal, pagsusuka, ngunit ang mga ito ay lumilipas sa kalikasan.
Magagamit ang Baeta sa mga madaling gamitin na syringe pen (katulad ng insulin syringe pen) sa isang dosis na 250 mcg sa 1 mg. Ang lapis ay may dami ng 1.2 at 2.4 ml. Sa isang pack - isang pen.
Ang paggamot ng diabetes mellitus ay nagsisimula sa pagpapakilala ng isang dosis ng 5 mcg 2 beses sa isang araw para sa 1 buwan upang mapabuti ang pagpapaubaya, at pagkatapos, kung kinakailangan, ang dosis ay nadagdagan sa 10 mcg 2 beses sa isang araw.
Ang isang karagdagang pagtaas sa dosis ay hindi mapahusay ang epekto ng gamot, ngunit pinapataas ang bilang ng mga epekto.
Ang iniksyon ng Bayeta ay tapos na isang oras bago ang almusal at hapunan, hindi ito maaaring gawin pagkatapos kumain. Kung ang isang iniksyon ay napalampas, pagkatapos ang susunod ay ginagawa sa itinakdang oras ayon sa iskedyul. Ang iniksyon ay binigyan ng subcutaneously sa hita, tiyan o balikat. Hindi ito maaaring ibigay intramuscularly o intravenously.
Kinakailangan na mag-imbak ng gamot sa isang madilim, malamig na lugar, i.e., sa pintuan ng refrigerator, huwag payagan ang pagyeyelo. Ang panulat ng hiringgilya ay dapat na naka-imbak sa ref tuwing matapos ang iniksyon.
Pagkalipas ng 30 araw, ang syringe pen na kasama si Bayeta ay itinapon, kahit na ang gamot ay nananatili sa loob nito, sapagkat pagkatapos ng oras na ito ang gamot ay bahagyang nawasak at walang nais na epekto. Huwag itago ang gamot na ginamit sa karayom na nakakabit, i.e.
Pagkatapos ng bawat paggamit, ang karayom ay dapat na mai-unscrewed at itapon, at ang isang bago ay dapat na magsuot bago ang isang bagong iniksyon.
Ang Byeta ay maaaring pagsamahin sa iba pang mga gamot na nagpapababa ng asukal. Kung ang gamot ay pinagsama sa mga paghahanda ng sulfonylurea (maninil, diabetes, atbp.), Dapat bawasan ang kanilang dosis upang maiwasan ang pagbuo ng hypoglycemia.
Mayroong isang hiwalay na artikulo tungkol sa hypoglycemia, kaya inirerekumenda kong sundin mo ang link at pag-aralan kung hindi mo pa nagawa ito. Kung ang Byeta ay ginagamit kasabay ng metformin, kung gayon ang dosis ng metformin ay hindi nagbabago, sapagkat
Ang hypoglycemia sa kasong ito ay malamang na hindi.
Ang biktima ay magagamit din sa mga syringe pen sa isang dosis ng 6 mg sa 1 ml. Ang dami ng panulat ng hiringgilya ay 3 ml. Nabenta ng 1, 2 o 3 syringe pens bawat pack. Ang pag-iimbak at paggamit ng syringe pen ay katulad ng Bait.
Ang paggamot ng diabetes mellitus kay Victoza ay isinasagawa isang beses sa isang araw sa parehong oras, na ang pasyente mismo ang maaaring pumili, anuman ang paggamit ng pagkain. Ang gamot ay pinamamahalaan ng subcutaneously sa hita, tiyan o balikat.
Gayundin, hindi ito maaaring gamitin para sa intramuscular at intravenous administration.
Ang paunang dosis ng Victoza ay 0.6 mg bawat araw. Pagkatapos ng 1 linggo, maaari mo nang unti-unting madagdagan ang dosis sa 1.2 mg. Ang maximum na dosis ay 1.8 mg, na maaaring magsimula ng 1 linggo pagkatapos ng pagtaas ng dosis sa 1.2 mg. Sa itaas ng dosis na ito, hindi inirerekomenda ang gamot. Sa pamamagitan ng pagkakatulad sa Baeta, ang Viktozu ay maaaring magamit sa iba pang mga gamot na nagpapababa ng asukal.
At ngayon tungkol sa pinakamahalagang bagay - ang presyo at pagkakaroon ng parehong mga gamot. Ang pangkat ng mga gamot na ito ay hindi kasama sa pederal o rehiyonal na listahan ng mga kagustuhan na gamot para sa paggamot ng mga pasyente na may diyabetis. Samakatuwid, ang mga gamot na ito ay kailangang bumili para sa kanilang sariling pera. Lantaran, ang mga gamot na ito ay hindi mura.
Ang presyo ay nakasalalay sa dosis ng gamot na ibinibigay at sa packaging. Halimbawa, ang Baeta na may dami ng 1.2 mg ay naglalaman ng 60 dosis ng gamot. Ang halagang ito ay sapat para sa 1 buwan. sa kondisyon na ang inireseta araw-araw na dosis ay 5 mcg. Sa kasong ito, ang gamot ay gagastos sa iyo ng isang average na 4,600 rubles bawat buwan.
Kung ito ang Victoza, pagkatapos ay may isang minimum na pang-araw-araw na dosis na 6 mg, ang gamot ay nagkakahalaga ng 3,400 rubles bawat buwan.
Ang mga inhibitor ng DPP-4 sa paggamot ng type 2 diabetes
Tulad ng nasabi ko sa itaas, ang enzyme dipeptidyl peptidase-4 (DPP-4) ay sumisira sa mga hormone ng risetin. Samakatuwid, nagpasya ang mga siyentipiko na hadlangan ang enzyme na ito, bilang isang resulta kung saan pahinahon ang epekto ng physiological ng kanilang sariling mga hormone.
Ang isang malaking plus ng pangkat ng mga gamot na ito ay isang pagtaas sa parehong mga hormone - GLP-1 at HIP, na nagpapabuti sa epekto ng gamot.
Gayundin ang isang positibong punto ay ang katunayan na ang pagtaas sa mga hormone na ito ay nangyayari sa hanay ng physiological na hindi hihigit sa 2 beses, na ganap na tinanggal ang paglitaw ng mga reaksyon ng hypoglycemic.
Ang pamamaraan ng pangangasiwa ng mga gamot na ito ay maaari ding isaalang-alang ng isang plus - ito ay mga paghahanda ng tablet, hindi mga injection. Walang praktikal na walang mga epekto para sa mga DPP-4 na mga inhibitor, dahil
ang mga hormone ay nagdaragdag sa mga limitasyong physiological, na parang nasa isang malusog na tao. Kapag gumagamit ng mga inhibitor, ang antas ng glycated hemoglobin ay bumababa ng 0.5-1.8%.
Ngunit ang mga gamot na ito ay halos walang epekto sa bigat ng katawan.
Ngayon, mayroong tatlong gamot sa merkado ng Russia - Galvus (vildagliptin), Januvia (sitagliptin), Onglisa (saxagliptin).
Ang Januvia ay ang pinakaunang gamot mula sa pangkat na ito, na nagsimulang magamit muna sa Estados Unidos, at pagkatapos ay sa buong mundo. Ang gamot na ito ay maaaring magamit kapwa sa monotherapy at kasama ang iba pang mga gamot na nagpapababa ng asukal at maging ang insulin. Hinaharangan ni Januvia ang enzyme sa loob ng 24 na oras, nagsisimula kumilos 30 minuto pagkatapos ng pangangasiwa.
Magagamit sa mga tablet sa dosage na 25, 50 at 100 mg. Ang inirekumendang dosis ay 100 mg bawat araw (1 oras bawat araw), maaaring kunin anuman ang paggamit ng pagkain. Sa kabiguan ng bato, ang dosis ay nabawasan sa 25 o 50 mg.
Ang epekto ng application ay makikita na sa unang buwan ng paggamit, ang parehong pag-aayuno at postprandial na antas ng glucose ng dugo.
Para sa kaginhawaan ng kumbinasyon ng therapy, ang Januvia ay ginawa sa anyo ng isang pinagsama na paghahanda sa metformin - Yanumet. Magagamit sa dalawang dosis: 50 mg Januvia + 500 mg Metformin at 50 mg Januvia + 1000 mg Metformin. Sa form na ito, ang mga tablet ay nakuha ng 2 beses sa isang araw.
Si Galvus ay miyembro din ng grupo ng DPP-4 inhibitor. Kinukuha ito anuman ang pagkain. Ang paunang dosis ng Galvus ay 50 mg isang beses sa isang araw, kung kinakailangan, ang dosis ay nadagdagan sa 100 mg, ngunit ang dosis ay ipinamamahagi 50 mg 2 beses sa isang araw.
Ginagamit din ang Galvus kasama ang iba pang mga gamot na nagpapababa ng asukal. Samakatuwid, mayroong tulad ng isang pinagsama na gamot tulad ng Galvusmet, na mayroon ding metformin sa komposisyon nito. Mayroong mga tablet na may 500, 850 at 1000 mg ng metformin, ang dosis ng Galvus ay nananatiling 50 mg.
Bilang isang patakaran, ang isang kumbinasyon ng mga gamot ay inireseta para sa kabiguan ng monotherapy. Sa kaso ng Galvusmet, ang gamot ay kinuha 2 beses sa isang araw. Sa pagsasama sa iba pang mga gamot, ang Galvus ay kinuha lamang ng 1 oras bawat araw.
Sa banayad na kahinaan ng function ng bato, ang dosis ng gamot ay hindi mababago. Kapag inihahambing ang dalawang gamot na sianuvia at Galvus, ang magkaparehong mga pagbabago sa glycated hemoglobin, postprandial glycemia (asukal pagkatapos kumain) at pag-aayuno ng glycemia ay sinusunod.
Ang Onglisa ay ang huling bukas na gamot ng DPP-4 na grupo ng inhibitor. Ang gamot ay ginawa sa mga tablet na 2.5 at 5 mg. Kinukuha ito anuman ang pagkain 1 oras bawat araw. Ginamit din ang parehong sa anyo ng monotherapy, at kasama ang iba pang mga gamot na nagpapababa ng asukal. Ngunit sa ngayon ay walang kombinasyon ng gamot na may metformin, tulad ng ginagawa sa kaso ni Yanuviya o Galvus.
Sa kabiguan sa pantay na pagkabigo, ang pag-aayos ng dosis ay hindi kinakailangan, na may isang average at malubhang yugto, ang dosis ng gamot ay nabawasan ng 2 beses. Kapag inihambing ang Yanuvia at Galvus, walang halata at makabuluhang pagkakaiba ang nabanggit alinman sa pagiging epektibo o dalas ng mga epekto. Samakatuwid, ang pagpili ng gamot ay nakasalalay sa presyo at karanasan ng doktor na may gamot na ito.
Sa kasamaang palad, ang mga gamot na ito ay hindi kasama sa pederal na listahan ng mga kagustuhan sa mga gamot, ngunit sa ilang mga rehiyon posible na magreseta ng mga gamot na ito sa mga pasyente mula sa rehiyonal na pagpapatala sa gastos ng lokal na badyet. Samakatuwid, muli, kailangan mong bumili ng mga gamot na ito gamit ang iyong sariling pera.
Para sa presyo, ang mga gamot na ito ay hindi rin naiiba. Halimbawa, para sa paggamot ng diabetes mellitus kay Januvia sa isang dosis na 100 mg, kakailanganin mong gumastos ng isang average na 2,200-2,400 rubles. At ang Galvus sa isang dosis ng 50 mg ay gagastos sa iyo ng 800-900 rubles bawat buwan. Ang Onglisa 5 mg ay nagkakahalaga ng 1,700 rubles sa isang buwan. Ang mga presyo ay pulos nagpapakilala, kinuha mula sa mga online na tindahan.
Sa kanino inireseta ang mga pangkat na ito ng mga gamot? Ang mga gamot mula sa dalawang pangkat na ito ay maaaring inireseta sa panahon ng pasinaya ng sakit, para sa mga makakaya nito, siyempre. Ito ay lalong mahalaga sa oras na ito upang mapanatili, at marahil dagdagan ang pool ng pancreatic beta cells, kung gayon ang diabetes mellitus ay mahusay na mabayaran sa loob ng mahabang panahon at hindi hihilingin ang appointment ng insulin.
Gaano karaming mga gamot ang inireseta sa parehong oras para sa pagtuklas ng diabetes ay nakasalalay sa antas ng glycated hemoglobin.
Lahat iyon para sa akin. Napalingon ito ng marami, hindi ko alam kung kakayanin mo ito. Ngunit alam ko na sa mga mambabasa ay may mga taong nakatanggap na ng mga gamot na ito. Samakatuwid, humihiling ako sa iyo ng isang kahilingan na ibahagi ang aking mga impression sa gamot. Sa palagay ko ito ay kapaki-pakinabang upang malaman para sa mga naisip pa ring lumipat o hindi sa isang bagong paggamot.
At tandaan na sa kabila ng pinaka-epektibong gamot, normalisasyon ng nutrisyon sa diyabetis gumaganap ng isang nangungunang papel kasabay ng regular na ehersisyo.
Paggamot ng type 2 diabetes: mga bagong pagkakataon at modernong gamot

Sa buong mundo, nagkaroon ng taunang pagtaas sa bilang ng mga taong may diabetes.Ang bahagi ng problema ay nauugnay sa mga tampok na nutritional, dahil maraming madaling madaling natutunaw na karbohidrat sa pang-araw-araw na pagkain.
Ngunit hindi lamang ang pagkain ang sanhi ng pagkalat ng sakit.
Ang isa sa mga pangunahing kadahilanan sa pandemya ng diyabetis ay isang genetic predisposition - nangangahulugan ito ng hindi maiiwasang hitsura ng nakataas na antas ng asukal sa salinlahi kung hindi bababa sa isa sa mga magulang na nagdusa mula sa karamdaman.
Dahil ang bilang ng mga pasyente na may nagbago na pagtitiis ng glucose ay napakataas, ang industriya ng parmasyutiko ay gumagawa ng lubos na mabisang gamot na antidiabetic. Ginagawa nilang mas madali ang buhay para sa mga tao, at kapag sinusunod nila ang isang regimen sa pagkain at ehersisyo, nag-aambag sila sa kumpletong kontrol ng mga antas ng asukal sa dugo.
Mga derivatives ng sulfonylureas at biguanides: kasalukuyang kaugnayan ng mga gamot
Mula noong 60s ng huling siglo, nagsimula ang aktibong pag-unlad ng mga gamot para sa epektibong kontrol ng mga antas ng asukal sa dugo.
Ang unang pangkat ng mga gamot na ginagamit para sa diyabetis, na talagang nakatulong sa mga tao, ay mga sulfonylureas.
Ang kakanyahan ng pagkilos ng mga gamot ay simple - pinasisigla nila ang mga selula ng pancreas, na responsable para sa paggawa ng insulin. Bilang resulta, tumataas ang pagtatago ng hormone, at bumababa ang asukal sa dugo na may type 2 diabetes.
Mga paghahanda ng Sulfonylurea
Mayroong tatlong henerasyon ng sulfonylureas. Ang mga gamot mula sa unang pangkat ay praktikal na hindi ginagamit ngayon, kahit na ang industriya ng parmasyutiko ay nagpapatuloy sa limitadong paggawa ng tolbutamide at carbamide.
Ang pagbaba ng asukal sa mga unang henerasyon na sulfonylureas ay hindi ganap na ibinukod mula sa paggawa. Ang mga gamot sa pangalawa at pangatlong grupo ay malawak na ginagamit sa kasalukuyan sa klinikal na kasanayan.
Sa maraming mga rehiyon ng Russia, nananatili silang tanging magagamit lamang sa lahat ng mga kategorya ng mga mamamayan.
Ang mga tablet na may diyabetis na nauugnay sa pangalawa at pangatlong henerasyon ng mga derivatives ng sulfonylurea ay ang mga sumusunod:
Ang pinakasikat na glibenclamide, na unang binuo, ngunit hanggang ngayon ay hindi nawala ang kaugnayan nito. Ang mga pangalan ng pangangalakal nito ay "sa pamamagitan ng tainga" sa maraming mga pasyente na may diabetes mellitus:
Lalo na sikat ang Maninil, dahil mayroon itong isang microionized release form, na nagpapadali sa pagsipsip ng gamot.
Ang bagong (ikatlong) henerasyon ay kinakatawan ng isang gamot - glimeperide. Ito ay kilala sa ilalim ng mga sumusunod na trademark:
Ang Glimeperid ay hindi naiiba sa mga nakaraang gamot sa mekanismo ng pagkilos, ngunit may mas matatag na epekto sa mga mababang dosis, at mas mahusay din na pinahintulutan ng mga pasyente.
Ang pangunahing bentahe ng paghahanda ng sulfonylurea para sa type 2 diabetes mellitus:
- mabuti at matatag na epekto,
- mataas na therapeutic latitude - maaari mong paulit-ulit na madagdagan ang dosis nang walang takot sa pagkalasing,
- mabuting pagpaparaya
- mababang gastos
- isang maximum ng dalawang beses sa isang araw,
- madaling pagkakatugma sa iba pang mga ahente ng antidiabetic,
- pagkakaroon ng mga parmasya kahit sa mga liblib na rehiyon.
Gayunpaman, para sa epektibong paggamit ng mga gamot kahit ng ikatlong henerasyon, kinakailangan ang pinakamahalagang kondisyon - ang mga selula ng pancreas ay dapat gumawa ng insulin ng hindi bababa sa katamtaman na dami.
Kung walang hormon, pagkatapos ay walang kabuluhan upang pasiglahin ang gawain ng mga isla ng Langerhans. Ang pangalawang kadahilanan na nakakasagabal sa mga pasyente na may diyabetis ay isang pagbawas sa pagiging epektibo pagkatapos ng ilang taon na paggamit.
Ang paglaban sa mga paghahanda sa sulfonylurea ay bubuo, na humahantong sa isang pagtaas ng glucose sa dugo.
Bilang isang resulta, kinakailangan upang madagdagan ang dosis sa maximum na disimulado o magbago sa iba pang mga tablet na antidiabetic.
Kabilang sa mga biguanides - isa sa mga pinaka sikat na gamot para sa type 2 diabetes, na kasalukuyang metformin lamang ang malawakang ginagamit.
Ang pangunahing bentahe nito ay pinapahusay nito ang pagkilos ng mga receptor ng insulin at pinabilis ang metabolismo ng glucose. Bilang isang resulta, kahit na may isang mababang antas ng hormone, posible ang isang matagal na pagbaba ng asukal sa dugo.Binabawasan ng Metformin ang timbang at binabawasan ang gana, na mahalaga para sa mga napakataba na pasyente. Ang gamot ay perpektong pinagsama sa halos lahat ng mga modernong gamot na antidiabetic.
Mga bagong gamot na oral hypoglycemic: pangunahing pakinabang
Ang pinakamahalagang sangkap ng tagumpay sa paggamot ng diyabetis ay ang kakayahang epektibong makontrol ang mga antas ng glucose pagkatapos kumain.
Sa panahon ng panahong ito na ang pinakamataas na rurok ng pagtaas nito ay sinusunod, na negatibong nakakaapekto sa kurso ng sakit. Sa gayon, ang mga short-acting antidiabetic agents ay binuo.
Ang mga klinika ay kabilang sa pangkat na ito - repaglinide at nateglinide.
Repaglinide (NovoNorm) ay may mga sumusunod na tampok:
- kinuha pasalita bago kumain - kung walang pagkain, mawawala ang pangangailangan para sa gamot,
- binabawasan lamang ang postprandial (pagkatapos kumain) glycemia, nang hindi nakakaapekto sa pangkalahatang antas ng glucose sa dugo,
- mabilis na kumikilos, malakas at maikli,
- hindi nag-iipon sa katawan, ay madaling pinalabas ng mga bato kahit na sa pagkakaroon ng kanilang kakulangan,
- mababang gastos - naa-access sa pangkalahatang publiko,
- anumang pangunahing gamot na antidiabetic ay madaling pinagsama sa repaglinide,
- Ito ay may isang mababang spectrum ng mga contraindications at mga side effects.
Ang pangunahing kawalan ng repaglinide ay hindi epektibo sa monotherapy. Maaari itong magamit lamang para sa banayad na mga form ng diabetes mellitus o kasama ang iba pang mga gamot. Gayunpaman, ang pagkakaroon ng lubos na epektibong pangunahing ahente ay nakakapagpalayo ng mga benepisyo ng therapeutic ng repaglinide, bilang ang unang pinili na gamot para sa pagpapaubaya ng glucose sa kapansanan.
Ang isang medyo bagong lunas para sa diyabetis ay dapagliflozin. Ang mekanismo ng pagkilos ay sa panimula ay naiiba sa lahat ng iba pang umiiral na mga tablet na antidiabetic.
Aktibong pinipigilan ng gamot ang reabsorption ng glucose sa mga bato, na pinatataas ang pag-aalis nito sa ihi. Bilang isang resulta, ang glycemia ay bumababa kahit na sa kawalan ng epektibong function ng pancreatic cell.
Iniharap sa merkado ng Russia sa ilalim ng pangalan ng kalakalan Forsiga.
Ang mga pangunahing katangian ng dapagliflozin:
- isang panimula na bagong mekanismo ng pagkilos - ay hindi nakasalalay sa estado ng mga receptor ng insulin sa mga target na organo at islet ng Langerhans,
- mahusay para sa pagsisimula ng therapy,
- ang pagkagumon ay hindi umuunlad, maaari itong magamit sa loob ng mga dekada nang hindi binabawasan ang pagganap,
- ang aktibidad ng gamot ay nabawasan sa mga pasyente na may labis na labis na katabaan,
- mataas na gastos
- hindi maaaring pagsamahin sa diuretics, lalo na sa furosemide,
- na may isang mataas na antas ng hemoglobin ay nagdaragdag ng panganib ng mga thromboembolic komplikasyon,
- hindi magamit sa pagkakaroon ng type 2 diabetes sa matatanda - ang maximum na edad para sa pagsisimula ng therapy ay hanggang sa 74 taon.
Sa kasalukuyan, sa pagsasagawa, ang dapagliflozin ay ginagamit sa isang limitadong lawak, pangunahin sa mga kabataan na hindi napakataba. Ngunit ang gamot ay may magagandang prospect.
Ang paggamot sa gamot para sa diabetes ay kasalukuyang hindi maiisip nang wala thiazolidinediones. Kamakailan, ang mga gamot ng pangkat na ito ay malawak na ginagamit sa klinikal na kasanayan. Itinatag nila ang kanilang sarili bilang ligtas na mga gamot na matagal nang kumikilos na matagumpay na nagpapatatag sa antas ng glycemia.
Ang mga ito ay ang paraan para sa pangunahing pagsuporta sa paggamot at nangangailangan ng isang sapilitan araw-araw na paggamit. Ang mekanismo ng pagkilos ay ang pagpapasigla ng mga receptor ng PPARy, na pinapahusay ang pang-unawa ng insulin sa mga target na cell.
Bilang isang resulta, kahit na isang hindi sapat na dosis ng hormon na ginawa ng pancreas ay napaka-epektibo para sa pag-normalize ng mga antas ng asukal.
Uri ng 2 tablet tablet na may kaugnayan sa thiazolidinediones - roxiglitazone at pioglitazone. Ang kanilang pangunahing katangian:
- ang isang solong dosis ay ganap na nagbibigay ng kontrol ng 24 na oras na asukal,
- sapat na protektahan laban sa mga postprandial peaks,
- madaling pagsasaayos ng dosis - 2, 4 at 8 mg,
- walang mga kaso ng labis na dosis ay naiulat
- maaaring magamit sa mga matatanda,
- nagpapababa ng kolesterol
- angkop bilang tanging gamot
- sa kawalan ng kanilang sariling insulin - mga gamot sa diyabetis mula sa pangkat na ito ay ganap na walang silbi,
- madalas sa panahon ng paggamot, nangyayari ang edema.
Pag-iingat kapag kumukuha ng thiazolidinediones ay dapat sundin sa mga kababaihan sa panahon ng premenopause. Kahit na sa kawalan ng isang normal na pag-ikot, ang roxiglitazone ay naghihimok ng obulasyon, na maaaring humantong sa isang hindi planadong pagbubuntis, na kailangang maantala sa artipisyal.
Ang pinakabagong mga gamot sa paggamot ng type 2 diabetes
Ang patuloy na pang-agham na pag-unlad sa paghahanap ng mga gamot na makakatulong na mapabuti ang kalidad ng buhay ng mga pasyente na may diyabetis ay patuloy.
Sa mga nagdaang taon, lumitaw ang mga bagong tabletas upang mabawasan ang asukal sa dugo sa type 2 diabetes - incretinomimetics. Ang kakanyahan ng kanilang pagkilos ay ang pagpapasigla at pagpapahaba ng aktibidad ng glucagon polypeptide.
Ito ay isang hormone na nagpapa-aktibo ng synthesis ng insulin sa mga cell ng Langerhans. Ang pangkat ng mga mimetika ng risetin ay kinabibilangan ng:
- sitagliptin,
- saxagliptin,
- vildagliptin,
- linagliptin,
- gozogliptin,
- alogliptin.
Pinakilala sa ubiquitous na klinikal na kasanayan. sitagliptin sa ilalim ng pangalan ng pangangalakal Januvia at vildagliptin (Galvus). Ang mga tabletas para sa diabetes ay may mga sumusunod na katangian:
- sapat na kontrol ng glycemic sa loob ng 24 na oras pagkatapos ng isang solong dosis,
- mababang spectrum ng masamang reaksyon
- pagpapabuti ng kalidad ng buhay ng mga pasyente kahit na may monotherapy,
- huwag pagsamahin sa mga derivatives ng sulfonylurea at insulin,
- angkop para sa pagsisimula ng therapy,
- pagkagumon at katatagan kahit na may matagal na paggamit ay hindi nangyayari.
Ang mga incretinomimetics ay mga gamot para sa paggamot ng type 2 diabetes na may napakahusay na pananaw.
Ang karagdagang pag-aaral ng glucagon polypeptide stimulant ay maaaring humantong sa malubhang tagumpay sa kontrol sa sakit at pagsunod sa pasyente sa mga therapeutic na hakbang.
Ang kanilang paggamit ay limitado lamang sa isang kadahilanan - isang halip na mataas na gastos, gayunpaman, ang mga gamot na ito na ginagamit para sa type 2 diabetes ay kasama sa mga benepisyo ng pederal at rehiyonal.
Ngunit ano ang dapat gawin para sa mga pasyente kung saan ang glucagon polypeptide ay hindi maganda ay ginawa at ang pagpapasigla sa pamamagitan ng bibig ay nangangahulugang hindi nagdala ng nais na epekto? Ang mga panimulang gamot para sa type 2 diabetes ay mga iniksyon ng mga analogue ng hormon na ito. Sa katunayan, ang mga naturang gamot ay ang parehong incretinomimetics, ngunit pinamamahalaan nang magulang. Ang pangangailangan para sa pagkuha ng mga tabletang ganap na nawawala.
Dapat pansinin na ang mga iniksyon ng mga mimetics ng palawit ay hindi nauugnay sa insulin, samakatuwid, hindi sila ginagamit para sa ganap na kakulangan nito.
Kasama sa pangkat ng parenteral incretin mimetics ang:
- exenatide
- dulaglutide,
- lixisenatide
- liraglutide (pinakamahusay na kilala sa ilalim ng trade name na "Saksenda").
Ang mga mimetics ng iniksyon ng injection ay isang bagong henerasyon ng mga gamot para sa pagtugon sa kontrol ng glycemic sa mga pasyente na may diyabetis na hindi umaasa sa insulin. Ang mga ito ay iniksyon subcutaneously sa tiyan o hita sa kanilang sarili isang beses sa isang araw.
Karaniwan, kahit na sa malubhang anyo ng sakit, maaaring makamit ang kumpletong kontrol ng glycemia. Gayunpaman, kung kinakailangan, maaari silang pagsamahin sa metformin upang mapahusay ang aktibidad ng receptor sa mga target na cell.
Bilang karagdagan, ang naturang kumbinasyon ay lalo na nangangako kung ang type 2 diabetes ay pinagsama sa labis na labis na katabaan sa isang batang edad.
Ang isang tunay na pambihirang tagumpay sa kontrol ng glycemic ay dulaglutide (Trulicity). Ito ay isang iniksyon na incretin mimetic, ngunit may isang labis na mahabang panahon ng pagkilos. Ang isang solong iniksyon ay sapat na para sa 7 araw, at sa isang buwan, 4 na injection lamang ang sapat.
Sa pagsasama sa isang diyeta at katamtaman na pisikal na aktibidad, papayagan ng dulaglutide ang mga pasyente na mamuno ng isang kalidad na pamumuhay at hindi umaasa sa pang-araw-araw na paggamit ng mga tablet para sa type 2 diabetes.
Mayroon lamang 2 mga kadahilanan na naglilimita sa paggamit ng pinakabagong mga iniksyon - hindi lahat ng mga pasyente ay sumasang-ayon sa mga iniksyon kapag mayroong isang alternatibo sa anyo ng mga tablet, pati na rin ang isang mataas na gastos.
Konklusyon
Kaya, sa kasalukuyan ay maraming mga pagpipilian sa therapeutic para sa epektibong paggamot ng type 2 diabetes. Ito ay mga gamot sa tablet mula sa iba't ibang mga grupo, at mga iniksyon na gamot.
Ang isang nakaranasang espesyalista na nakakaintindi sa mga tampok ng modernong industriya ng parmasyutiko ay madaling pumili ng kinakailangang therapy para sa sinumang pasyente, isinasaalang-alang ang kanyang mga indibidwal na katangian. Pinagsasama ng mga gamot para sa diabetes ang kinakailangang pagiging praktiko at kaginhawaan para sa isang may sakit.
Ang ilang mga injectable solution ay nagpapahintulot lamang sa lingguhang pag-alaala ng pangangailangan para sa mga therapeutic na hakbang.
Ang pag-aaral ng mga bagong posibilidad ng pharmacological therapy ay hindi titigil - maginhawa at ligtas na gamot ay nilikha upang mabawasan ang asukal sa dugo, na nagpapahintulot sa isang maasahin na pagtingin sa hinaharap ng mga pasyente na nagkakaroon ng hindi kasiya-siyang sakit.
Ang Jasonvia, Onglisa at Galvus para sa paggamot ng pangalawang uri ng diabetes |

Januvia, Galvus, Viktoza, Onglisa, Baeta ...
Tiyak na pamilyar ka sa mga pangalang gamot na ito, at marahil kahit na ang ilan sa mga mambabasa ay gumagamit ng mga ito araw-araw sa anyo ng kumbinasyon o monotherapy para sa diyabetis.
Kung natatandaan mo, sa artikulo tungkol sa nutrisyon sa pagdidiyeta para sa mga pasyente pagkatapos ng cholecystectomy, ipinangako namin na makipag-usap sa malapit na hinaharap tungkol sa isang bagong direksyon sa paggamot ng diyabetis, na kung saan ay lalong ipinakilala sa pagsasanay ng mga endocrinologist araw-araw.
Tungkol ito sa mga incretins.
Ngayon susubukan naming ilarawan nang detalyado hangga't maaari ang bawat isa sa mga paghahanda ng pangkat na ito, ipaliwanag ang mga mekanismo ng kanilang hypoglycemic effect, at nagsasabi din ng ilang mga salita tungkol sa mga karagdagang positibong epekto na sinusunod sa kanilang paggamit.
Januvius, Galvus, Victoza ..
Kadalasan, ang mga pasyente ay interesado kung alin sa mga gamot na may isang incretinomimetic na epekto ay mas mahusay? Ano ang mas epektibo: Galvus, Baeta, Onglisa o Januvius? Bago masagot ang katanungang ito, tingnan natin kung ano ang mga incretins.
At paano ang mga modernong gamot na ito ay nagpapagitna sa kanilang epekto?
Nakaugalian na tawagan ang mga incretins na mga espesyal na hormones na ginawa sa lumen ng digestive tract. Ang mga sangkap na ito ay nagdaragdag ng konsentrasyon ng insulin sa dugo.
Sa katawan ng tao, ang synthesis ng mga incretins ay isinaaktibo bilang tugon sa isang pagkain.
Mayroong 2 pangunahing mga hormone ng risetin na kilala. Ito ang HIP (nakasalalay sa glucose na insulinotropic polypeptide) at GLP-1 (tulad ng peptide-1) ng glucose. Ang GLP-1 ay may higit pang mga epekto kaysa sa mga GUI.
At ito ay dahil sa ang katunayan na ang GLP-1 ay maaaring makaapekto sa iba't ibang mga organo at tisyu dahil sa pagkakaroon ng isang "multifunctional business card" - ang mga receptor nito ay nakakalat sa buong katawan, habang ang mga receptor ng HIP ay matatagpuan lamang sa ibabaw ng mga selula ng pancreatic beta glandula.
Kaya ang mga epekto ng HIP ay limitado lamang sa pamamagitan ng epekto ng stimulant na insulin bilang tugon sa pagkain, at ang mga epekto ng GLP-1 ay napaka, magkakaibang. Inililista namin ang pangunahing mga:
- Ang pag-activate ng paggawa ng hormon ng hormone. Tulad ng nabanggit sa itaas, ang isang pagtaas sa paggawa ng mga incretins ay nangyayari sa paggamit ng pagkain. Bilang karagdagan, ang pagpapasigla ng pagbuo ng insulin ng mga incretins ay nasa ilalim ng direktang impluwensya ng antas ng glycemia. Sa antas ng asukal sa dugo sa itaas ng 5-5.5 mmol / L, ang pagtatago ng insulin ay isinaaktibo. At pagkatapos mangyari ang normoglycemia, ang mga incretins ay tumigil upang pasiglahin ang insulin. Dahil sa tampok na ito ng pagkilos ng mga incretins, walang makabuluhang pagbawas sa asukal sa dugo at ang pagbuo ng mga sintomas ng hypoglycemia.
- Ang paglanghap ng synthion ng glucagon. Ang Glucagon ay isang antagonist ng insulin. Ang produksyon nito ay nangyayari sa mga alpha cells ng pancreas. Sa mga nakaraang artikulo, ang mekanismo ng operasyon ng glucagon ay paulit-ulit na naiulat. Paulit-ulit nating uulitin ngayon: ang hormon na ito ay nakakatulong upang madagdagan ang glycemia sa pamamagitan ng paglabas ng glucose mula sa atay, na nakaimbak doon bilang glycogen. Ito ay lumiliko na ang epekto ng GLP-1 (pagsugpo ng synthesis ng glucagon) ay tumutulong din upang mapanatiling normal ang mga antas ng asukal sa dugo, na pumipigil sa isang makabuluhang paglabas ng glucose mula sa atay.
- Ang pagsugpo sa gana sa ilalim ng impluwensya ng GLP-1 ay nauugnay sa direktang epekto nito sa mga sentro ng saturation at gutom, na matatagpuan sa mas mataas na sentro - ang hypothalamus. Tulad ng naiintindihan mo, binabawasan ang gana sa pagkain, pinipigilan ng incretin GLP-1 ang koleksyon ng mga dagdag na pounds, na isa rin sa pangunahing bentahe nito.
- Nabawasan ang rate ng pag-emptying ng mga nilalaman ng gastric. Dahil sa epekto na ito, ang pagkain na kinuha ay lilipat sa maliit na lumen ng bituka sa maliit na bahagi. At dahil ang glucose ay nasisipsip pangunahin sa maliit na bituka, maiiwasan namin ang isang matalim na pag-unlad ng hyperglycemia pagkatapos kumain.
- Pagprotekta sa glandula mula sa pagkaubos. Sa ilalim ng impluwensya ng GLP-1, ang paglaki at pagbabagong-buhay ng mga selula ng pancreatic beta ay nangyayari sa ilang sukat, at sa parehong oras, ang kanilang pagkawasak ay naharang. Sa madaling salita, tumutulong ang GLP-1 upang madagdagan ang kabuuang dami ng mga cell ng islet, at pinoprotektahan ang glandula mula sa kumpletong pag-ubos.
- Pagpapabuti ng paggana ng gitnang nerbiyos at cardiovascular system. Walang eksaktong katibayan para sa positibong epekto ng GLP-1 sa estado ng mga daluyan ng dugo, puso at sistema ng nerbiyos, ngunit sa palagay namin ito ay isang oras lamang. Ginagawa ng mga siyentipiko ang lahat ng posible upang mabilis na mapalugod ang mga pasyente na may diyabetis na may mga bagong nakamit at natuklasan sa bagay na ito.
Ang GLP-1 ay may napakaraming positibong epekto na ang isang gamot batay dito ay maaaring maging isang mainam na pagpipilian para sa paggamot ng mga pasyente na may type 2 diabetes.
Gayunpaman, tulad ng lagi, mayroong isang "ngunit": nawasak sa loob lamang ng 2 minuto sa pamamagitan ng enzyme DPP-4 (dipeptidyl peptidase-4), na, nakikita mo, ay napakaliit, upang payagan ang hormon na ganap na buksan at maisagawa ang gawain nito.
Ang ISU ay nawasak sa 6 na minuto, gayunpaman, mayroon lamang itong isang positibong epekto - ang pag-activate ng synthesis ng insulin, tulad ng nabanggit namin sa itaas.
At narito ang isang paraan sa labas (o sa dalawa) natuklasan ng mga siyentipiko hinggil sa paglikha ng mga paghahanda ng synthetic na sumisingit ngayon:
- isang pangkat ng mga bawal na gamot na mga analogue ng GLP-1 at gayahin ang physiological na epekto ng incretin na ito (Viktoza, Baeta).
- isang pangkat ng mga gamot na kumikilos sa enzyme DPP-4, na humaharang sa epekto nito sa parehong mga incretins, na sa huli ay humahantong sa isang pagtaas sa tagal ng aktibong estado ng HIP at GLP-4 sa dugo (Januvia, Onglisa at Galvus).
Victoza at Baeta
Ang mga analog ng GLP-4 ay may mas matagal na epekto sa katawan ng tao kaysa sa mismong hormon mismo. Ang pangmatagalang paggamit sa paggamot ng type 2 diabetes mellitus byte o Victoza ay nakakatulong upang mabawasan ang antas ng glycated hemoglobin sa pamamagitan ng 1-1,8%, pati na rin bawasan ang timbang ng 4-5 kg sa average para sa 10-12 na buwan.
Ang mga gamot ay magagamit sa mga madaling gamitin na syringe pens: Baeta (Exenatide) - sa isang dosis na 250 mcg sa 1 mg, at si Victoza (Liraglutid) - sa isang dosis ng 6 mg sa 1 ml. Ang Baeta ay iniksyon ng subcutaneously sa balikat, tiyan o hita 60 minuto bago ang agahan at hapunan.
Ang Victoza ay maaaring ibigay sa anumang oras ng araw, anuman ang pagkain, ngunit ang mga iniksyon ay dapat gawin sa parehong oras ng araw, na siyang magiging pinaka alternatibo para sa pasyente. Ang pamamaraan ng pangangasiwa ng gamot ay pareho sa Bayeta.
Ang parehong mga gamot ay maaaring magamit kasabay ng iba pang mga ahente ng hypoglycemic.
Kung ito ang Metformin, na tinalakay namin nang detalyado kasama ang artikulong "Metformin sa paggamot ng type 2 diabetes," pagkatapos ay hindi na kailangang bawasan ang dating itinatag na dosis ng mga analogue ng GLP-1, ngunit kapag pinagsama sa mga derivatives ng sulfonylurea, dapat ibawas ang dosis upang maiwasan ang pag-unlad malubhang hypoglycemia.
Upang maiimbak ang mga gamot na ito, sa pamamagitan ng pagkakatulad sa pag-iimbak ng insulin, kinakailangan sa pintuan ng refrigerator. Ang maximum na buhay ng istante mula sa sandali ng unang iniksyon ay 30 araw, hindi mo ito mai-freeze. Sa bawat oras bago ang isang bagong iniksyon, kailangan mong baguhin ang karayom.
Sa kasamaang palad, ang pangkat ng mga gamot na ito ay may mga sagabal, lalo na: ang kawalan ng isang form ng tablet, iyon ay, ang pasyente, tulad ng kaso ng insulin, ay dapat na "umupo sa karayom", ang mga gamot ay mga analogue lamang ng GLP-1, at sa GUI nakakaapekto, kung minsan ay may tulad na mga epekto tulad ng pagsusuka at pagduduwal, na pansamantala sa kalikasan, mayroong isang mataas na peligro ng hypoglycemia, lalo na sa pinagsamang paggamot, kamag-anak na mataas na gastos (sa average, isang buwanang paggamot ng Bayeta ay nagkakahalaga sa iyo ng $ 150, at ang Victoza - $ 110-120 Ang mga numero ay purong nagpapakilala s, depende sa araw-araw na dosis ng mga bawal na gamot at ang kanilang mga presyo sa iba't ibang mga parmasya.
Sa kasamaang palad, ang mga analogue ng tao na GLP-1 ay hindi kasama sa listahan ng mga kagustuhan na gamot para sa paggamot ng mga pasyente na may type 2 diabetes. Kaya kailangan mong bilhin ang iyong sarili.
Januvius, Galvus, at pati na rin si Onglisa
Ang mekanismo ng pagkilos ng lahat ng tatlong mga gamot ay naglalayong hadlangan ang pagkilos ng enzyme DPP-4.
Ito ay humahantong sa isang pagpapahaba ng tagal ng pagkilos ng kanilang mga hormone ng risetin sa mga tao, at ito ay may kinalaman sa parehong GLP-1 at GUI, na, siyempre, ay isang malaking plus.
Angviavia (Sitagliptin), Onglisa (Saksagliptin) at Galvus (Vildagliptin) ay magagamit sa form ng tablet, na ginagawang mas madali para sa mga pasyente na makontrol ang sakit kaysa kapag ginagamot sa mga GLP-1 na mga analog.
Sumang-ayon, hindi lahat ng diyabetis ay nagnanais na masaksak ang kanyang sarili sa tiyan o binti isang beses o dalawang beses sa isang araw. Ang pagkuha ng mga tabletas ay mas maginhawa.
Ang mga reaksyon ng hypoglycemic na halos hindi kailanman nabuo mula sa paggamit ng mga DPP-4 na mga inhibitor, tulad ng madalas na nangyayari kapag gumagamit ng mga analogue ng GLP-1. Ang isang walang pagsalang kalamangan, siyempre, ay ang katunayan na walang mga epekto sa Januvia at iba pang mga kinatawan ng pangkat na ito, dahil ang isang pagtaas sa antas ng mga hormone ay nangyayari sa loob ng mga limitasyon sa pag-andar.
Binabawasan ng mga gamot ang antas ng glycated hemoglobin bawat taon ng 0.7-1.8%, gayunpaman, halos walang pagbawas sa bigat ng katawan laban sa kanilang background.
Ang pinakalumang gamot sa grupo ng DPP-4 na taga-inhibitor ay ang Januvia, na hinaharangan ang pagkilos ng enzyme ng hanggang sa 24 na oras! Samakatuwid, sapat na kumuha ng isang tablet sa Januvia bawat araw upang mapanatili ang antas ng glucose sa dugo sa loob ng mga normal na halaga.
Ang gamot na Januvia ay magagamit sa anyo ng mga tablet na 25, 50 at 100 mg. Ang pagkain ay hindi nakakaapekto sa metabolismo ng Januvia, at ang simula ng gamot ay sinusunod na kalahating oras pagkatapos ng pagkain.
Ang paggamit ng gamot ay maaaring pagsamahin sa insulin, pati na rin ang iba pang mga gamot na nagpapababa ng asukal. Bilang karagdagan, ngayon sa merkado ng Russia mayroong isang pinagsama na paghahanda na naglalaman ng Metformin at Januvia. Ang pangalan ay katulad - Yanumet (500 mg ng Metformin + 50 mg ng Januvia, 1000 mg ng Metformin + 50 mg ng Januvia).
Ang Galvus at Onglisa ay magkatulad sa kanilang pagkilos kay Yanuvia. Ang Galvus ay mayroon ding kombinasyon ng gamot - Galvusmet, na dapat dalhin 2 beses sa isang araw.
Ang mga gamot na ito ay maaari ding pagsamahin sa insulin at iba pang mga ahente ng hypoglycemic oral, o maaaring inireseta sa paghihiwalay.
Mahirap sabihin kung alin sa tatlong ipinapahiwatig na mga kinatawan ng mga DPP-4 na mga inhibitor ay mas kanais-nais; narito ang lahat ay nakasalalay sa pagpili ng endocrinologist at ang kanyang karanasan sa bawat isa sa mga gamot nang magkahiwalay.
Ang mga presyo para sa Januvia, Onglizu at Galvus ay halos magkapareho. Kaya, sa average, ang isang buwanang paggamot na may Yanuvia sa isang dosis ng 100 mg ay nagkakahalaga sa iyo ng $ 70-80, Onglise sa isang dosis ng 5 mg - $ 55-60, Galvus sa isang dosis na 50 mg - $ 25-30.
Proteksyon ng araw
Ang mga taong may diyabetis ay dapat alagaan ang kanilang mga binti, dahil ang diyabetis ay maaaring makaapekto sa mga ugat ng mga binti at maaaring maging sanhi ng mga paghihirap sa paggaling. Kung ang mga pagbawas, nasusunog at mais ay hindi nakapagpapagaling, maaari itong mapanganib para sa mga taong may diyabetis. Samakatuwid, mahalaga na maiwasan ang pinsala sa mga binti.
Hindi inirerekomenda ang mga diabetes sa paglalakad na walang sapin, dahil hindi nila napansin na nakatanggap sila ng mga paso o hadhad na mga mais. Mahalaga rin na magsuot ng komportableng sapatos na hindi kuskusin o pakurot ang iyong mga binti, dahil maaari itong humantong sa mga mais.
Kapag nasa araw ka, suriin ang iyong mga paa sa buong araw. Inirerekomenda din para sa mga taong may diyabetis na gumamit ng sunscreen sa kanilang mga daliri sa paa at itaas na paa.
Proteksyon sa mata mula sa araw
Dapat nating iwasan ang direktang sikat ng araw sa ating mga mata, mayroon tayong diabetes o hindi, dahil ang araw ay maaaring magdulot ng pinsala sa retina, na kilala bilang solar retinopathy.
Ang diyabetis ay maaari ring madagdagan ang panganib ng retinopathy ng diabetes at sa gayon, dapat protektahan ng mga diabetes ang kanilang mga mata mula sa araw upang maiwasan ang anumang karagdagang pinsala sa retina.
Listahan ng mga tabletas at gamot upang bawasan ang asukal sa dugo
Ang diabetes mellitus ay isang talamak na sakit na sanhi ng malubhang sakit sa metaboliko sa katawan. Sa kasamaang palad, imposible na ganap na pagalingin siya, at nangangahulugan ito na madalas na ang pasyente ay pinipilit na panatilihin ang mga espesyal na tabletas para sa pagbaba ng asukal sa dugo hanggang sa katapusan ng kanyang buhay upang makontrol ang kanyang kondisyon. Nag-aalok ang mga modernong parmasyutiko ng isang iba't ibang mga iba't ibang mga gamot na makakatulong na gawing normal at mapanatili ang mga antas ng glucose sa plasma.
Kapag kinakailangan ang gamot

Depende sa aktibong sangkap at ang epekto sa isang partikular na organ, ang lahat ng mga gamot para sa pagbaba ng asukal ay nahahati sa ilang mga grupo. Sa paggamot ng diyabetis, bihirang pamahalaan ang mga tabletas ng parehong uri, bagaman mayroong mga gamot na may pinagsama na epekto.
Karaniwan, pinipili ng doktor ang ilang mga gamot at kumukuha ng isang pamamaraan para sa kanilang pangangasiwa nang paisa-isa para sa bawat pasyente. Ang maling kombinasyon at labis na dosis ay maaaring humantong sa pag-unlad ng hypoglycemia sa pasyente. Ang iba pang mga gamot na maaaring makuha ng isang pasyente mula sa mga sakit na nauugnay sa diyabetes ay dapat ding isaalang-alang.

Iyon ang dahilan kung bakit ang pumapasok lamang sa endocrinologist ang pumipili ng regimen ng paggamot. Ang gamot sa sarili ay nagdudulot ng isang direktang banta sa buhay ng isang taong may sakit.
Ang mga tabletas sa pagbaba ng asukal sa dugo ay hindi palaging kinakailangan at hindi lahat ng mga pasyente na may diyabetis.
Ang sakit ay may dalawang uri:
- Sa type 2 diabetes, hindi kinakailangan na uminom ng gamot upang babaan ang asukal sa dugo - sapat na ito upang hindi makagambala sa nutrisyon sa pagkain at makontrol ang pisikal na aktibidad. Kung ang pagkain ay nilaktawan, ang pasyente ay umiinom ng alak o labis na nagtrabaho, kakailanganin mong kumuha ng isang tableta para sa mataas na asukal upang mabawasan ito nang mabilis hangga't maaari.
- Ang mga pasyente na may diagnosis ng type 1 diabetes mellitus, ang mga gamot na nagpapababa ng asukal sa dugo ay kinakailangan nang palagi, nang wala sila, ang mga pasyente ay maaaring mamatay.
Alin ang at kailan dapat dadalhin?
Anong gamot ang ginagamit

Ang lahat ng mga tabletas upang mabawasan ang asukal ay maaaring nahahati sa tatlong kategorya:
- Pinasisigla ang paggawa ng hormon ng hormone sa pamamagitan ng pancreatic tissue.
- Ang pagtaas ng pagiging sensitibo ng katawan sa insulin.
- Pinipigilan ang pagsipsip ng mga karbohidrat sa bituka mucosa.
Upang mabisa at mabilis na gawing normal ang mga antas ng glucose ng plasma at hawakan ito, bihirang posible na ma-dispense sa mga gamot ng parehong grupo.
Karaniwan kailangan mong pagsamahin ang mga gamot na nagpapababa ng asukal, at mahigpit na gawin ang mga ito ayon sa isang tiyak na pamamaraan na inireseta ng isang doktor.
Mga Gamot sa pancreatic
Ang pinakasikat na mga produktong parmasya mula sa pangkat na ito:
Ang pancreas ay gumagawa ng insulin insulin, na kinakailangan upang ayusin ang mahahalagang proseso ng metabolic. Kung ang mga antas ng insulin ay mababa, ang mga antas ng glucose sa dugo ay tumataas nang naaayon.

Ang insulin ay hindi ginawa sa tamang dami dahil sa kakulangan ng pancreatic. Kung normalize mo ang gawain nito, ang hormon ay ilalabas nang mas masinsinang, bababa ang asukal sa dugo.
Ang lahat ng mga gamot ay may iba't ibang mga tagal ng pagkilos. Samakatuwid, ang ilan sa mga ito ay kailangang inumin dalawa o tatlong beses sa isang araw, habang ang iba ay maaaring lasing nang isang beses. Mahalagang gawin ito nang sabay-sabay upang ang proseso ng paggawa ng insulin ay hindi makagambala. Imposibleng uminom ng dalawang gamot mula sa pangkat na ito nang sabay, dahil ang isang komplikasyon ay ang pagbuo ng hypoglycemia.
Insulin Sensitizing Gamot
Kabilang sa mga ito ay:
Minsan ang pancreas ay gumagawa ng sapat na insulin, ngunit hindi nakikita ito ng mga cell, bilang isang resulta - isang pagtaas ng asukal kahit na may mga normal na antas ng insulin sa katawan. Sa kasong ito, kinakailangan upang pasiglahin ang pagiging sensitibo ng cell sa insulin.

Ang ganitong mga gamot ay mahusay na pinagsama sa mga gamot ng unang pangkat, at may purong insulin. Karaniwang inirerekomenda sila para sa mga pasyente na may type 2 diabetes na sobra sa timbang.
Karaniwan, ang mga pondo ay walang epekto sa paggana ng pancreas, na nangangahulugang hindi sila maaaring maging sanhi ng isang malubhang at mapanganib na epekto tulad ng hypoglycemia.
Mga gamot na Pagsipsip ng Karbohidrat
Ang pinakapopular na gamot mula sa pangkat na ito ngayon ay Glucobay. Ang mga antas ng asukal ay palaging tumataas pagkatapos ng pagkain, at habang pinapabagsak ang mga karbohidrat at gumagalaw sa mga bituka, bumababa muli ang mga antas ng glucose. Pinipigilan ng Glucobai ang pagsipsip ng mga karbohidrat sa bituka at sa gayon pinapanatili ang antas sa loob ng mga katanggap-tanggap na mga limitasyon.
Hindi ka dapat mapigil na kumuha ng kahit na ang pinaka-walang-sala (sa opinyon ng pasyente) na gamot para sa mataas na asukal sa dugo.
Ang lahat ng mga ito, nang walang pagbubukod, ay may isang malakas na epekto sa mga organo tulad ng:
- bato
- atay

Ang mga bahagi ng ilan sa mga ito ay nagdudulot ng malubhang alerdyi sa mga pasyente na madaling kapitan ng hypersensitivity sa ilang mga gamot. Ang partikular na pangangalaga ay dapat gawin ng mga kababaihan sa panahon ng pagdadala at pagpapakain sa bata. Sa kaso ng atake sa puso, stroke, at iba pang mga talamak at kritikal na kondisyon ng pasyente, ang mga naturang gamot ay alinman sa hindi inireseta o inireseta, ngunit sa ilalim ng palaging pangangasiwa ng medikal sa isang ospital.
Ang teksto ng pang-agham na gawain sa paksa ng "Incretins: mga bagong pagkakataon sa paggamot ng type 2 diabetes"
PAGBABAGO SA FUNCTIONAL STATE NG IMMUNE SYSTEM UNDER ANTI-TUBERCULOUS THERAPY IN ANAK Rikalo N.A., Guminska O.Yu.
Mga pangunahing salita: mga gamot na antituberculous, nakakalason na hepatitis, thymus, mga tinedyer.
Inilahad ng pagsusuri na ito ang pagsusuri ng pinakabagong panitikan sa mga epekto ng antituberculous therapy sa operating state ng immune system. Inilarawan namin ang mga ugnayan sa pagitan ng paggamot na sapilitang hepatitis at ang pagbuo ng immunosuppression sa mga pasyente ng iba't ibang mga pangkat ng edad.
UDC 616.379-008.64-085.357 Suprun O.E.
MGA KATOTOHANAN: BAGONG OPPORTUNITIES PARA SA PAGSUSULIT NG TYPE 2 DIABETES
Donetsk State Medical University. M. Gorky
Ang pagsusuri ng kasalukuyang panitikan tungkol sa paggamot ng type 2 diabetes mellitus ay isinagawa. Ang partikular na pansin ay binabayaran sa paggamit ng isang bagong pangkat ng mga gamot na antidiabetic batay sa pagpapahusay ng epekto ng mga endogenous incretins.
Mga keyword: type 2 diabetes mellitus, paggamot, mga incretins,
Ang modernong klinikal na diyabetis ay batay sa mga resulta ng pangkalahatang tinatanggap na malalaking prospect na pag-aaral, una sa lahat, UKPDS (Prospective Diabetes Study sa United Kingdom) at DCCT (Pagsubok para sa Kontrol at Mga komplikasyon ng Diabetes). Nalaman ng mga pag-aaral na ang mas mahusay na kontrol ng glycemic sa diabetes mellitus (DM) ay nagbibigay ng isang mas mababang saklaw at kalubhaan ng mga komplikasyon ng mapang-aping sakit na ito. Ang isang linear na pag-asa sa antas ng glycemia at komplikasyon ng diabetes ay nabanggit, kahit na may normal na mga halaga ng glucose sa dugo (Stratton I.M. et al. 2000, Khaw K.T. et al., 2004). Kaugnay nito, sa karamihan sa mga modernong patnubay sa klinikal para sa paggamot ng diyabetis, ang mga tagapagpahiwatig ng glycemic target ay ipinahiwatig, mas malapit hangga't maaari sa normoglycemia.
Ang karagdagang pagsasaalang-alang sa mga resulta ng paggamot ng diabetes ay malinaw na nagpapakita ng limitadong kakayahan upang mabawasan ang mga komplikasyon ng sakit sa balangkas ng mga tradisyunal na regimen ng paggamot. Kahit na sa klasikong pag-aaral ng UKPDS, ang mga glycolized hemoglobin (Hbalc) ay hindi nakamit, at ang masinsinang therapy ng pagbaba ng asukal ay humantong sa pagtaas ng timbang ng katawan ng mga pasyente at pagkakaroon ng hypoglycemia, at hindi katulad ng pagbawas sa panganib ng mga kaganapan sa mikrobyo, ang mga panganib sa cardiovascular ay hindi mababago ( UK Prospective Diabetes Study Group, 1998).
Ang mga magkatulad na konklusyon ay ginawa sa mga nakaraang taon at sa pamamagitan ng mga siyentipiko na nagsuri ng pangmatagalang resulta ng DCCT bilang bahagi ng pagpapatuloy nito. Isang pag-aaral sa obserbasyon sa epidemiology ng mga interbensyon at komplikasyon ng diabetes (EDIC) (Natan D.M. et al., 2005).
Ang mga agresibong therapy sa pag-aaral para sa diabetes.Pagsasaliksik sa mga katangian ng diabetes sa mga pasyente na may mahabang kurso ng sakit (VADT). Pamamahala sa Panganib sa Cardiovascular para sa Diabetes (ACCORD) at Diabetes at Vascular Disease Control: Con
Ang isang trolled assessment test ng mga paghahanda ng Preterax at Diamicron na may kinokontrol na pagpapakawala ng mga aktibong sangkap (ADVANCE) ay nagpakita ng pagiging totoo ng mga paghihirap at katotohanan ng mga limitasyon ng masinsinang kontrol ng glycemic sa diabetes. Wala sa kanila ang nakamit ang pagbawas sa dami ng namamatay.Bukod dito, nagkaroon ng isang pagtaas ng panganib ng cardiovascular kamatayan at kamatayan mula sa lahat ng mga sanhi ng agresibong therapy sa loob ng balangkas ng ACCORD. Kasabay nito, ang target ng Hbalc (hindi ko mahahanap ang kailangan mo? Subukan ang serbisyo ng pagpili ng literatura.
Ang labis na interes ay ang pagbuo ng mga gamot na antidiabetic batay sa ganap na bagong mga prinsipyo ng pagkilos. Ang pinakamahalagang kinakailangan para sa mga naturang gamot, kasama ang mataas na therapeutic efficacy, ay isang mas perpektong profile sa kaligtasan, pati na rin ang kakayahang magbigay ng isang kapaki-pakinabang na epekto sa mga kaugnay na kadahilanan na nag-aambag sa karagdagang pag-unlad ng diabetes mellitus at ang pagbuo ng mga komplikasyon nito.
Ito ay tiyak na tulad ng mga gamot na kabilang sa isang bagong klase ng oral antidiabetic na gamot ay kabilang - ang tinatawag na type 4 dipeptidyl peptidase inhibitors (DPP-4), ang paglikha ng kung saan malapit na nagdala ng mga siyentipiko at klinika na malapit sa posibilidad na maibalik ang may kapansanan na pag-andar ng mga pancreatic isla cells. Ang mekanismo ng pagkilos ng mga gamot na ito ay nauugnay sa pagsugpo ng enzyme DPP-4, na nagbabagsak sa mga risetins - mga likas na kadahilanan na nag-aambag sa pagtatago ng insulin bilang tugon sa pagkain at ayusin ang antas ng glycemia kapwa sa isang walang laman na tiyan at postprandially. Sa ilalim ng mga kondisyon ng type 2 na diabetes mellitus, ang pagbawas sa pagbuo ng insulin na magkasama sa paglaban ng peripheral tissue sa pagkilos nito, tinitiyak ang pagpapahaba ng aktibidad ng incretin kasama ang DPP-4 na mga inhibitor na nagsisiguro sa paggawa ng insulin nang eksklusibo bilang tugon sa pagkain habang pinipigilan ang "contrainsulin" na glandona. Ang epekto ng mga inhibitor ng DPP-4 ay maaaring makatulong upang iwasto ang paglabag sa katangian ng pagtatago ng insulin ng uri ng 2 diabetes bilang tugon sa paggamit ng pagkain, i.e. upang gawing mas pisyolohikal ang profile ng physiological profile ng insulin sa mga pasyente. Ang mga inhibitor ng DPP-4, na ginamit sa anyo ng mototherapy o kasama ang iba pang mga ahente ng hypoglycemic, ay nag-aambag sa pagpapabuti ng metabolismo ng karbohidrat, ngunit nangyayari ito nang hindi nadaragdagan ang bigat ng katawan ng pasyente (tulad ng pagsasama sa mga gamot na sulfonylurea o glitazones) at nang walang pagtaas ng panganib ng pag-unlad hypoglycemia (tulad ng pagsasama sa paghahanda ng sulfonylurea).
Ang mga incretins ay mga peptides na nagpapasigla sa glucose na umaasa sa glucose at kamakailan ay may malaking interes dahil sa kanilang epekto ng antidiabetic. Bilang karagdagan sa pagpapasigla ng pagtatago ng insulin, pinapahusay nila ang lahat ng mga yugto ng biosynthesis ng insulin at nauugnay sa pinabuting pag-andar ng B-cell. Ipinakita ng mga preclinical na pag-aaral na nililinis nila ang B-cell, pagtaas ng pagkakaiba-iba at paglaganap at pagbabawas ng apoptosis, sa mga modelo ng hayop, isang koneksyon na may pagtaas ng masa ng mga B-cells ay naitatag. Ang pinaka-aktibo ng n-cretins ay ang peptide na tulad ng glucagon (GLP-1) at ang glucose-dependant ng insulinotropic polypeptide (HIP). Ang GLP-1 ay isang hormone na endocrine na, bilang karagdagan sa pagpapasigla ng pagtatago ng insulin, binabawasan ang pagtatago ng glucagon, kaya pinipigilan ang endogenous form
glucose, binabawasan ang pagbabagu-bago sa antas ng glucose ng postprandial. Bilang karagdagan, sa ilalim ng impluwensya ng GLP-1, bumababa ang gana sa pagkain, na humahantong sa mas kaunting paggamit ng pagkain at pagbaba ng timbang, pinabilis ang pag-unlad ng chyme kasama ang gastrointestinal tract, at isang positibong epekto sa cardiovascular system na 1.11 ay maaari ring sundin. Habang ang epekto sa B cell ay pangkaraniwan sa parehong mga incretins, ang GUI ay hindi pumipigil sa pagtatago ng glucagon at hindi nakakaapekto sa pagbubungkal ng o ukol sa sikmura at paggamit ng pagkain. Gayunpaman, ang ISU ay maaaring may papel sa regulasyon ng metabolismo ng lipid.
Ang pag-aaral ng mga incretins ay nagsimula sa huling siglo. Noong 1902 Inilarawan nina Baylis at Starling ang isang kadahilanan na ginawa sa maliit na bituka at pinasisigla ang pagtatago ng pancreas, ang salitang "incretin" ay unang lumitaw noong 1932. Ang ISU - ang unang humanetin ng tao - ay nakahiwalay noong 1973, noong 1987. Binuksan na tao na GLP-1.
Noong 1964ang "incretin effect" ay unang inilarawan sa isang eksperimento nang ang tugon mula sa pagtatago ng insulin ay mas binibigkas na may oral glucose kaysa sa intravenous administration. Ang "incretin effect" ay humahantong sa pinahusay na pagtatago ng glucose na umaasa sa glucose sa pamamagitan ng mga selula ng pancreatic B. Ayon sa mga pagtatantya ni M. Nauck et al., Humigit-kumulang na 60% ng insulin na tinago bilang tugon sa pagkain ay isang bunga ng epekto na ito 3.4. Noong 1986 isang pagbawas sa epekto ng incretin sa type 2 diabetes ay natagpuan.
Ang GLP-1 ay umiiral sa anyo ng dalawang biologically active peptide form na nagmula sa proglucon peptide precursor (preproglucon). Ang isoform na binubuo ng 30 amino acid residues, GLP-1 (7-36) -amide, ay bumubuo ng halos 80% ng GLP-1 na natagpuan sa daloy ng dugo, na siyang pangunahing aktibong peptide form ng incretin na ito.
Noong 1995, ipinakita na sa ilalim ng mga kondisyon ng physiological, ang nagpapalipat-lipat na GLP-1 at HIP ay na-clear ng enzyme DPP-4. Ang enzyme na ito ay nag-aalis ng dalawang residue ng amino acid mula sa dulo ng N-terminal ng buo na aktibong biologically active form ng mga incretins, na humahantong sa pagbuo ng mga pinaikling mga fragment ng hormone na halos ganap na wala sa aktibidad na hormonal. Ang mga datos na ito ay nabuo ang batayan para sa ideya na ang paglikha ng mga inhibitor ng enzyme DPP-4 ay maaaring maging isang epektibong paraan ng kontrol ng physiological ng glycemia sa pamamagitan ng pagpapanatili ng mga epekto ng mga peptides na tulad ng glucagon.
Ang pamilyang DPP-4 ay isang subfamilyong polyol oligopeptidases na may kasamang 4 na enzim: DPP-4, protina ng fibroblast activation, DPP-8, DPP-9 at dalawang protina nang walang aktibidad na enzymatic: DPP-4 - isang katulad na protina-6 at DPP-10 . Ang DPP-4 ay ang pinaka-laganap na enzyme ng pangkat na ito, na ipinakita bilang isang peptidase na nakatali sa isang lamad ng ibabaw
cell, at sa natutunaw na form, umiikot sa plasma ng dugo. Sa mga tao, ang DPP-4 ay ipinahayag sa mga epithelial cells, endothelial capillaries at sa mga lymphocytes. Kasama dito ang expression sa gastrointestinal tract, bile ducts, exocrine pancreatic cells, kidney, thymus, lymph ducts, pantog, parotid at mammary glands, atay, pali, baga, utak. Ang DPP-4 ay binubuo ng 766 amino residue residue at dalawang domain: ang N-terminal B-propeller domain at ang C-terminal a- / sa hydrolase domain. Ang DPP-4 ay pantay-pantay na aktibo sa anyo ng isang dimer, at ang pag-access sa aktibong sentro ay nakamit sa pamamagitan ng pagbubukas ng isang puwang sa pagitan ng b-propeller at ang hydrolase domain.
Ang mga substrate ng DPP-4 ay iba't ibang mga neuropeptide, hormones at chemokines. Ang GLP-1 at HIP ay mga endogenous physiological substrates ng DPP-4, ang konsentrasyon ng kung saan sa vivo sirkulasyon ay direktang nauugnay sa aktibidad ng DPP-4.
Ang mga epekto ng physiological ng mga incretins ay isinasagawa sa pamamagitan ng pagbubuklod sa mga tiyak na receptor na matatagpuan sa maraming mga organo, kabilang ang pancreas at utak. Sa daloy ng dugo, ang kalahating buhay ng GLP-1 ay mula sa 60 hanggang 90 segundo dahil sa mabilis na pagkawasak ng enzyme DPP-4 kasama ang pagbuo ng mga metabolite na maaaring kumilos bilang mga antagonist ng mga receptor ng GLP-1.
Ang mga incretins ay pinakawalan sa daloy ng dugo mula sa mga selula ng bituka sa buong araw, ang kanilang mga antas ay nagdaragdag bilang tugon sa paggamit ng pagkain. Ang HIP ay tinago ng mga K-cells ng bituka, at GLP-
1 - L-cells, at pagkatapos ng ingestion, ang HIP ay nagpapalipat-lipat sa dugo sa mga konsentrasyon ng 10 beses na mas mataas kaysa sa konsentrasyon ng hpp-1. Ang parehong mga incretins ay may katulad na mga epekto ng insulinotropic sa mga konsentrasyon ng glucose hanggang sa 6.0 mmol / L, ngunit sa mga antas ng glucose sa itaas na 7.8 mmol / L, ang HIP ay may kaunting epekto sa pagtatago ng insulin. Hindi tulad ng GLP-1, ang GUI ay hindi pumipigil sa pagtatago ng glucagon. Dahil ang antas ng impluwensya ng GLP-1 sa pagtatago ng insulin ay nakasalalay sa konsentrasyon ng glucose sa plasma ng dugo, ang pagpapasigla ng GLP-1 na pagtatago ng insulin ay bumababa habang ang antas ng glycemia ay lumalapit sa mga normal na halaga.
Ang pagganap na relasyon sa loob ng balangkas ng hormonal regulasyon ng "bituka - pancreas" ay tinatawag na enteroinsular axis.Ang malawak na pang-eksperimentong pag-aaral ng entroinsular axis ay normal at sa mga pathophysiological na kondisyon tulad ng labis na katabaan at diyabetis
Mayroong dalawang mga uri kung saan ang mga risetin ay ipinapakita upang madagdagan ang pagtatago ng insulin kapwa sa normal na antas ng glucose at, lalo na, na may glycemia.
Ang mga epekto ng insulinotropic ng GLP-1 ay malawak na pinag-aralan sa mga eksperimento sa hayop. Kaya, sa mga daga na may kapansanan na pagpapaubaya ng glucose, ang GLP-1 ay nagdaragdag ng kakayahan ng mga cell ng B upang tumugon
para sa hyperglycemia. Katulad nito, kapag ang GLP-1 ay ginagamot sa mga hiwalay na cells ng pancreatic B, ang mga cell ay nagiging sensitibo sa mga antas ng glucose at tumugon sa pagtatago ng insulin. Ang pagbubuhos ng GLP-1 antagonist sa mga babon at rodents ay humantong sa isang pagtaas sa konsentrasyon ng glucose sa glucose ng plasma at isang pagbawas sa konsentrasyon ng insulin pagkatapos ng pangangasiwa ng oral glucose. Ang huling obserbasyon ay nagpapahiwatig na ang resulta ng pagkagambala sa pagkilos ng GLP-1 ay isang pagbawas sa pagtatago ng insulin at pagtaas ng glycemia. Bukod dito, bilang karagdagan sa nakapupukaw na epekto sa pagtatago ng insulin, ang GLP-1 ay nagpapasigla din sa biosynthesis ng insulin sa pamamagitan ng mga linya ng islet ng cell sa vitro 4.11.
Ang antas ng glycemia ay tinutukoy ng rate ng paggamit at ang rate ng pag-aalis ng glucose mula sa daloy ng dugo. Karaniwan, ang konsentrasyon ng glucose sa pag-aayuno ay pinananatili sa loob ng normal na saklaw (3.8-5.6 mmol / L) sa pamamagitan ng pagpapanatili ng isang balanse sa pagitan ng rate ng produksiyon ng glucose sa atay at ang rate ng pagtaas ng glucose sa pamamagitan ng mga peripheral na tisyu.
Bilang tugon sa isang pagbawas sa konsentrasyon ng glucose sa plasma na nangyayari sa panahon ng pag-aayuno, ang glucagon ay synthesized ng pancreatic a-cells. Makakatulong ito upang madagdagan ang daloy ng glucose sa dugo (ang glucose ay nabuo sa atay sa pamamagitan ng gluconeogenesis at glycogenolysis), na nagpapanatili ng konsentrasyon ng glucose sa plasma ng dugo sa loob ng isang makitid na saklaw ng physiological.
Ang pagtatago ng GLP-1 ay nagsisimula pagkatapos ng pagkain bilang tugon sa mga signal ng neurohumoral at ang pagkakaroon ng pagkain sa bituka. Ang pagkain ay nagdaragdag ng konsentrasyon ng glucose sa dugo, na, kasama ang pagtatago ng GLP-1 at GUI, pinasisigla ang mga cell ng B na tumutugma sa sabay-sabay na pagtatago ng dalawang mga peptide hormone na nag-regulate ng mga antas ng glucose - insulin at amylin. Ang GLP-1 ay nagdudulot ng pagtatago ng glucose na umaasa sa glucose. Kinokontrol ng Insulin ang mga antas ng glucose ng postprandial sa pamamagitan ng pagpapasigla ng pagtaas ng glucose ng mga tisyu na sensitibo sa insulin (atay, kalamnan, adipose tissue), kaya tinitiyak ang pag-aalis ng glucose. Bilang karagdagan, pinipigilan ng pagtatago ng insulin ang pagtatago ng glucagon, na humahantong sa isang pagbawas sa ratio ng insulin / glucagon at pagbabawas ng produksyon ng glucose sa atay.
Kaya, tumutulong ang GLP-1 na mapanatili ang glucose sa homeostasis at kumikilos bilang isang regulator ng paggamit ng pagkain at mapanatili ang mga cell ng B sa isang malusog na estado. Ang epekto ng insulinotropic ng GLP-1 ay bumababa habang bumababa ang glucose at lumalapit sa mga normal na halaga, sa gayon binabawasan ang posibilidad ng hypoglycemia.
Pinipigilan ng GLP-1 ang pagtatago ng glucagon ng mga a-cells ng pancreas, depende sa antas ng glucose. Ang epekto ng GLP, pagsugpo sa pagtatago ng glucagon, ay humantong sa isang pagbawas
produksyon ng glucose sa atay. Matapos kumain ng pagtatago, pinapaganda ng GLP-1 ang pagtatago ng insulin at pinipigilan ang pagtatago ng glucagon ng pancreas, at sa gayon ay epektibong pinahuhusay ang pagsugpo ng pagtatago ng glucagon ng insulin.
Sa pangkalahatan, ang kumbinasyon ng mga epekto ng GLP-1, kasama ang pagtatago ng nutrisyon-stimulant na insulin, ay kinokontrol ang antas ng glucose ng postprandial na plasma. Ang konsentrasyon ng glucose sa glucose sa plasma ay natutukoy ng balanse sa pagitan ng glucose na sapilitan ng glucagon at ang pag-aalis na pinasigla ng insulin. Ang ratio sa pagitan ng pagtatago ng glucagon at insulin ay gumagawa ng isang makabuluhang kontribusyon sa pagpapanatili ng glucose sa homeostasis sa katawan.
Ang isa sa mga mahahalagang pag-andar ng GLP-1 ay ang epekto sa rate ng pagbubungkal ng o ukol sa sikmura, na, sa turn, ay nakakaapekto sa mga pagbagu-bago sa pagbabagu-bago sa antas ng postprandial glucose. Ipinapalagay na ang regulasyon ng proseso ng walang laman na gastric sa ilalim ng impluwensya ng GpP-1 ay isinasagawa sa pamamagitan ng pagbubuklod ng GLP-1 sa pamamagitan ng pagbubuklod ng GLP-1 sa mga receptor ng GLP-1 sa utak, na humahantong sa parasympathetic na pagpapasigla ng mga sanga ng vagus nerve (n.Vagus) at regulasyon ng proseso ng pagbubungkal. ang tiyan.
Bilang karagdagan, binabawasan ng GLP-1 ang paggawa ng hydrochloric acid sa tiyan, sa gayon ginagarantiyahan ang isang sapat na halaga bilang tugon sa paggamit ng mga sangkap ng solidong pagkain. Sa gayon, ang GLP-1 ay tumutulong upang maisaayos ang pantunaw ng mga nilalaman ng tiyan at binabawasan ang dami ng panloob na lumen ng tiyan. Ang pangkalahatang resulta nito ay upang malimitahan ang pagbabagu-bago ng postprandial sa mga antas ng glucose sa pamamagitan ng pagkontrol sa rate ng pagpasok ng nutrisyon sa maliit na bituka.
Ang GLP-1 ay gumaganap ng papel sa gitnang regulasyon ng paggamit ng pagkain. Gamit ang iba't ibang mga modelo ng hayop, ipinakita na ang mga receptor ng GLP-1 na natagpuan sa iba't ibang bahagi ng gitnang sistema ng nerbiyos, kasama na ang nuclei ng hypothalamus at postrema ng lugar, ay kasangkot sa proseso ng pagkontrol ng paggamit ng pagkain.
Mahalagang bigyang-diin na para sa hypothalamic nuclei at postrema ng lugar ay walang hadlang sa dugo-utak, na nagpapahintulot sa GLP-1 na maabot ang mga lugar na ito mula sa bed circuit. Ipinakita ng mga pag-aaral na ang pangangasiwa ng GLP-1 nang direkta sa mga ventricles ng rodent utak ay nagreresulta sa pagbawas ng dosis na nakasalalay sa paggamit ng pagkain.
Ang intraventricular na pangangasiwa ng GLP-1 antagonist, sa kaibahan, ay nagdaragdag ng paggamit ng pagkain, na humantong sa isang pagtaas sa timbang ng katawan.
Ang isang kagiliw-giliw na katotohanan ay ang GLP-1 ay kasangkot sa pagpapanatili ng malusog na mga cell ng pancreatic B. Kaya, ang pagpapakilala ng GLP-1 sa mga malusog na daga at daga, at
din sa mga lumang daga ng tolerant ng glucose, humantong ito sa pagtaas ng paglaki at pagtaas ng bilang ng mga cell B sa pancreas. Sa mga modelo ng hayop, kapwa sa vivo at in vitro, ipinakita na, bilang karagdagan sa pagpapasigla ng paglaganap ng mga b cells mula sa mga walang malasakit na pancreatic progenitor cells.
Ang mekanismo ng pagkilos ng HIP sa pancreatic b-cells ay napag-aralan sa iba't ibang mga modelo (sa ilang mga b-cells, sa isang pabango na pancreas, sa buo na mga hayop sa laboratoryo). Ang mga karagdagang pag-aaral ay isinasagawa gamit ang mga clon receptor upang makilala ang aktibong site ng molekula ng HIP at ang mga mekanismo ng pag-activate ng cellular sa normal at mga kondisyon ng pathological. Kaya, ang isa pang mekanismo ay ipinahayag sa pamamagitan ng kung saan ang HIP ay maaaring lumahok sa regulasyon ng pagkita ng kaibahan at mitogenesis ng mga cell ng islet. Kasabay ng kilalang katotohanan ng impaired na pagtatago ng insulin sa labis na katabaan at type 2 diabetes, ang isang pagbawas sa pagpapahayag ng mga receptor ng HIP sa mga pancreatic β-cells at isang kaukulang pagsupil ng pagpapadala ng signal ng mga sumulat ay napansin din. Ang katotohanang ito ay nagpapaliwanag ng pagbaba ng sensitivity sa mga incretin sa type 2 diabetes.
Kaya, ang magagamit na data sa pangunahing mga katangian ng mga hormone-incretins na GLP-1 at GUI ay nagpapahiwatig ng mahalagang papel ng mga hormone na ito na itinago ng mga selula ng bituka bilang tugon sa paggamit ng pagkain. Ang kanilang epekto ay isinasagawa sa bahagi sa pamamagitan ng pag-impluwensya sa ratio ng dalawang pangunahing mga hormone na ginawa ng mga cell ng islet ng pancreas - insulin at glucagon, pati na rin sa pamamagitan ng pag-regulate ng paggamit ng pagkain, pagtataguyod ng chyme, paglaganap at pagkakaiba-iba ng mga B cells. Ang mga pinagsama-samang epekto, na naglalayong mapanatili ang isang balanse sa pagitan ng mga proseso ng pagbuo at pagkonsumo ng glucose sa pamamagitan ng mga cell, ay naglalaro ng isang mapagpasyang papel sa regulasyon ng glucose homeostasis sa katawan.
Sa type 2 diabetes, ang pagkilos ng incretin ay nagambala, ngunit ang exogenously pinangangasiwaan ng GLP-1 ay maaaring gawing normal ang mga konsentrasyon pareho sa isang walang laman na tiyan at pagkatapos ng pagkain 1-3.Ipinakita na ang GLP-1 na may matagal na pangangasiwa ng subcutaneous sa mga pasyente na may type 2 diabetes (sa loob ng 6 na linggo) ay pinabuting ang pag-andar ng mga cell ng B, nabawasan ang glucose at glycosylated hemoglobin (HbA1c), nadagdagan ang pagkasensitibo ng peripheral na pagkasensitibo, at din nabawasan ang timbang ng katawan.
Gayunpaman, ang panahon ng sirkulasyon ng endogenous o exogenous gpp-1 sa dugo, bilang isang bagong tool sa paggamot ng type 2 diabetes, ipinapayong maiwasan ang mabilis na pagbagsak ng GLP-1 gamit ang DPP-4 na mga inhibitor. Ang katotohanan ng pamamaraang ito ay napatunayan sa panahon ng preclinical na pag-aaral ng mga DPP-4 na mga inhibitor na gumagamit ng mga modelo ng resistensya ng insulin, uri ng 2 diabetes, may kapansanan na glucose tolerance sa mga hayop, kung saan ipinakita na pagtaas ng konsentrasyon.
ang buo na hormone ng risetin ay sinamahan ng isang pagpapabuti sa pagtitiis ng glucose.
Ang paggamit ng mga DPP-4 na mga inhibitor, na maaaring magamit upang madagdagan ang nilalaman ng GLP-1, ay isang tunay na pisyolohikal na paraan upang maibalik ang may kapansanan na pagtatago ng glucose na nakasalalay sa insulin at tamang tama na mga antas ng glucagon - mga pangunahing karamdaman na katangian ng diabetes mellitus.
Bilang karagdagan, ang mga DPP-4 na mga inhibitor ay nagpapakita ng aktibidad ng antitumor sa eksperimento, na kumikilos sa pamamagitan ng pagpapasigla sa paggawa ng mga cytokine at chemokines sa antas ng transkripsyon. Kasabay nito, ang mga adaptive at genetically na paunang natukoy na mga variant ng tugon ng immune ay nabuo sa loob ng neoplasms at lymph node sa sistema ng pag-agos ng rehiyon, na nagbibigay ng isang malakas na epekto ng antineoplastic na may kaugnayan sa isang bilang ng mga modelo ng tumor sa mga mice 8.11.
Ayon sa mekanismo ng pagkilos, ang mga DPP-4 na mga inhibitor ay madalas na magkasama sa isa pang bagong klase ng mga gamot na antidiabetic - ang tinatawag na mga mitetika na nagsusulat. Ginagaya din ng mga ahente na ito ang natural na mekanismo ng physiological para sa pagbibigay ng sapat na kontrol ng glycemic. Ang unang produkto ng pangkat na ito ay ang gamot na byeta (Byetta). Ang aktibong sangkap ng gamot na ito ay exenatide (synthetic exendin-4). Ang Baeta ay naaprubahan ng US Food and Drug Administration (FDA) noong Abril 2005.
Ang Exenatide ay isang synthetic protein analogue na matatagpuan sa laway ng higanteng Gila Monster na butiki, na matatagpuan sa timog-kanluran ng Estados Unidos. Ang sangkap na ito ay tumutulong sa reptilya, na kumakain ng napakadalas, ngunit sagana, upang maiwasan ang mga biglaang pagbabago sa konsentrasyon ng glucose sa dugo at mapanatili ang medyo matatag na antas.
Ayon sa mga resulta ng maraming mga pag-aaral sa klinika, ang pangangasiwa ng magulang ng exenatide ay nagbibigay ng maaasahang kontrol ng glycemic (pagbawas ng glucose glucose at pagkatapos kumain) kahit na sa mga pasyente na may type 2 diabetes na may iba pang mga gamot na oral antidiabetic na hindi sapat na epektibo, kahit na sa maximum therapeutic dosis. Bilang karagdagan, laban sa background ng paggamit ng gamot, isa pang kanais-nais na therapeutic na epekto ay nabanggit - isang pagbawas na umaasa sa dosis sa timbang ng katawan. Mayroon ding dahilan upang maniwala na ang exenatide ay isang direktang stimulant ng pancreatic B cell neogenesis.
Ang sintetikong mga analogue ng iniksyon ng GLP-1 ay binuo at nasubok, na, dahil sa ilang pagkakaiba sa kanilang istraktura mula sa katutubong GLP-1, ay may mas mahabang kalahating buhay.
Kapag lumilikha ng mga DPP-4 na mga inhibitor, isa pang paraan ang ginamit: kumikilos sa isang enzyme na nagpapabagal sa GLP-1, pinalalaki ng mga gamot na ito ang mga endogenous na antas ng hormon na GLP-1 nang hindi gumagamit ng exogenous na pangangasiwa ng synthetic na mga incretins. Bilang karagdagan, hindi tulad ng exenatide, na pinamamahalaan nang magulang, ang mga DPP-4 na mga inhibitor ay nabalangkas bilang mga solidong form ng dosis para sa oral administration.
Sa kasalukuyan, maraming mga gamot mula sa pangkat ng DPP-4 na mga inhibitor ang inaprubahan para sa paggamot ng type 2 diabetes.Ang Sitagliptin ng MERK ay naaprubahan ng US Food and Drug Administration noong Oktubre 2006 at ang European Medicines Agency noong Marso 2007, at ang Novartis vildagliptin ay naaprubahan ng European Medicines Agency noong Hulyo 2007. Noong 2009, ang gamot na Onglisa (saxagliptin) ay pumasok sa merkado.
Ang Onglisa (saxagliptin) ^ MS-477118), (S) -3-hydroxyadamantylglycine-L-cis-4,5-methano-prolinnitrile) ay isang inhibitor na naglalaman ng nitrile ng DPP-4 na may isang molekular na pormula ng C18H27O3 at isang molekular na bigat na 333.4. Ito ay isang malakas na pumipili, mababaligtad na mapagkumpitensya ng DPP-4 na may isang palaging pagsugpo sa K = 0.6-1.3 nmol / L, na sumasalamin sa isang mabagal na kakayahang nagbubuklod. Ayon sa isang pag-aaral ng pharmacokinetic, pinaniniwalaan na ang pagsugpo sa DPP-4 ni Onglise (saxagliptin) ay isang proseso ng dalawang yugto, kasama ang pagbuo ng isang nababalik na covalent complex na "enzyme-inhibitor" at dissociation ng inhibitor, bilang isang resulta kung saan ang enzyme ay dahan-dahang nagbabalanse sa pagitan ng aktibo at hindi aktibo na anyo.
Ang Onglisa (saxagliptin) ay madaling nasisipsip pagkatapos ng oral administration. Ang maximum na antas sa dugo ng Onglisa (saxagliptin) at ang pangunahing metabolite ay naabot pagkatapos ng 2 at 4 na oras, ayon sa pagkakabanggit. Ang pagkain nang sabay-sabay sa gamot ay mahina ang nakakaapekto sa mga tagapagpahiwatig na parmasyutiko ng Onglisa (saxagliptin). Ang pagbubuklod ng Onglisa (saxagliptin) at ang mga metabolite nito na may mga protina ng dugo ay praktikal na hindi sinusunod, samakatuwid, ang pagbabago sa konsentrasyon ng mga protina sa plasma sa ilang mga kondisyon (kabiguan o bato o kabiguan) ay hindi nakakaapekto sa pamamahagi ng Onglisa (saxagliptin).
Panimula Onglisa (saxagliptin) sa mga pasyente na may type 2 diabetes ay nagdudulot ng pagsugpo sa DPP-4 sa loob ng 24 na oras. Matapos ang paglo-load ng glucose, humantong ito sa isang pagtaas sa antas ng aktibong nagpapalipat-lipat na mga incretins (kabilang ang GLP-1 at HIP) sa pamamagitan ng isang kadahilanan ng 2-3, na nagreresulta sa pagtaas ng mga konsentrasyon ng insulin at C-peptide at pagbaba sa mga antas ng glucagon.
Ang Onglisa (saxagliptin) ay isinalin sa vitro sa anyo ng isang aktibong metabolite (BMS-510849), na ang aktibidad ay kalahati ng orihinal na molekula. Ang biotransformation na ito
nangyayari sa paglahok ng cytochrome P450 3A4 / 5 (CYP3A4 / 5) na sistema sa atay. Sa kabiguan ng atay, ang konsentrasyon ng metabolite sa dugo ay bumababa (sa pamamagitan ng 7–33%). Parehong Onglisa (saxag-liptin) at ang pangunahing metabolite nito ay ang mabisang mga inhibitor ng aktibidad ng DPP-4 sa plasma ng dugo ng mga daga, daga, aso, cynomolgus monkey, rhesus monkey at mga tao sa vitro.
Ang Onglisa (saxagliptin) at ang metabolite nito ay pinalabas mula sa katawan ng parehong mga bato at atay. Ang average na renal clearance ng Onglisa (saxagliptin) (tungkol sa 230ml / min) ay mas mataas kaysa sa karaniwang antas ng pagsasala ng renal (tungkol sa 120 ml / min), na nagpapahiwatig ng aktibong pag-aalis ng mga bato. Humigit-kumulang 22% ng pinangangasiwaan na C14 na may label na Onglise (saxagliptin) ay natagpuan sa mga feces, na bahagyang pinalabas ng apdo, at bahagyang kumakatawan sa isang unabsorbed na panimulang materyal.
Ang pinagsamang regimen para sa paunang paggamot kasama si Ongliza (saxagliptin) at metformin ay pinag-aralan sa isang pag-aaral na tumagal ng 24 na linggo at kasama ang 1306 na dati nang hindi ginamot na mga pasyente na may hindi maayos na kontrolado na type 2 diabetes (baseline glycated hemoglobin 9.5%) . Ang mga pasyente ay na-random sa monotherapy na may metformin o onglise (saxagliptin 10 mg) o kombinasyon ng therapy na may saxagliptin (5 o 10 mg) at metformin (nagsisimula mula sa 500 mg bawat araw, pagtaas sa 2000 mg bawat araw). Ang pinagsamang paggamot ay mas epektibo kaysa sa parehong uri ng monotherapy: parehong mga dosis ng saxagliptin kasabay ng metformin na nabawasan ang glycated hemoglobin ng 2.5% mula sa paunang halaga, habang ang monotherapy na may saxagliptin ay 1.7% lamang, at metformin - sa pamamagitan ng 2.0%
Sa isang randomized na placebo
isang kinokontrol na pag-aaral na dobleng bulag na kinasasangkutan ng 743 mga pasyente na may type 2 diabetes na may hindi sapat na kontrol ng glycemic (HbA1c = 8%) na nakatanggap ng metformin monotherapy (higit sa 1500 mg / araw), ang pagdaragdag ng saxagliptin bilang isang karagdagang paggamot (24 na linggo sa isang dosis ng 2.5, 5 o 10 mg / araw) nabawasan ang antas ng HbA1c ng 0.7%, 0.8% at 0.7%, ayon sa pagkakabanggit.
Ang mga resulta ng pag-aaral na ito ay nagpapakita ng mga karagdagang positibong epekto kapag ang Onglisa (saxagliptin) ay idinagdag sa paggamot ng metformin: isang pagbawas sa glucose glucose mas madalas. Walang makabuluhang pagbabago sa istatistika sa bigat ng katawan ng pasyente pagkatapos ng kurso ng Onglisa (saxagliptin), pati na rin isang pagtaas sa mga paghahayag ng hypoglycemia kumpara sa pangkat ng placebo.
Sa isa pang 24 na linggong pag-aaral, na kasama ang 768 mga pasyente na may type 2 diabetes na hindi sapat
na may mga submaximal dosis ng glibenclamide (HLA1c = 8.4%), pagkatapos ng pagkuha ng glibeclamide sa 4 na linggo sa isang dosis na 7.5 mg, Onglisa (saxagliptin) 2.5 o 5.0 mg / araw ay dinagdagan ng inireseta sa isang pangkat ng mga pasyente, at sa iba pa, ang dosis ng glibenclamide ay nadagdagan sa isang pinapayagan na maximum (15 mg / araw). Ang Onglisa (sasagliptin) sa parehong mga dosis ay nadagdagan ang pagiging epektibo ng paggamot kumpara sa isang pagtaas ng dosis ng glibenclamide: Ang HbA1c ay nabawasan ng 0.5-0.6% mula sa paunang antas, habang sa halos 22% ng mga pasyente ang target na antas ng bbA1c ay nakamit (sa ibaba ng 7%) kumpara sa pangkat na glibenkalamide, kung saan ang HbA1c ay tumaas ng 0.1%. Ang pagdaragdag ng Onglisa (saxagliptin), kabaligtaran sa pagtaas ng dosis ng glibenclamide, pinabuting pag-aayuno ng glycemia pagkatapos kumain, at din nadagdagan ang tugon ng mga cell B sa glucose.
Ang isang 32-linggong pag-aaral kung saan ang 858 mga pasyente ng may sapat na gulang na may type 2 diabetes ay kumuha ng higit sa 1,500 mg / araw ng metformin at nagkaroon ng antas ng HLA1c na higit sa 6.5-10%, ay nagpakita na ang pagdaragdag ng 5 mg / araw na Onglisa (saxagliptin) sa paggamot na ito isang 0.74% pagbaba sa HLA1c, na kung saan ay maihahambing sa isang 0.80% pagbawas sa HLA1c sa pangkat kung saan idinagdag ang glipizide sa monform ng metformin sa average na pang-araw-araw na dosis na 14.7 mg / araw. Ang karagdagang paggamot na may saxagliptin ay sinamahan ng pagbawas sa timbang ng katawan kumpara sa glipizide at isang makabuluhang mas mababang dalas ng hypoglycemia nang walang mga yugto ng matinding glycemia sa pangkat ng Ongliza. Bilang karagdagan sa mga kaso ng hypoglycemia, ang dalas ng iba pang hindi kanais-nais na mga epekto na nauugnay sa paggamot ay makabuluhang mas mababa sa mga pasyente na natatanggap ng Onglise kaysa sa mga tumatanggap ng glipizide.
Sa pag-aaral, ang Onglizu (saxagliptin) ay idinagdag sa paggamot na may thiazolidinediones (TZD) sa 565 mga pasyente na may hindi sapat na kontrolado na hyperglycemia na may monotherapy na may matatag na dosis ng TZD. Ang pagdaragdag ng 2.5 o 5.0 mg / araw ng saxagliptin pagkatapos ng 24 na linggo ay nagresulta sa isang mas malinaw na pagbaba sa antas ng HbA1c kumpara sa pangkat ng placebo. Ang antas ng target ng glycated hemoglobin ay nakamit sa 42% ng mga pasyente na tumatanggap ng Onglise (saxagliptin), at 26% lamang sa control group. Ang antas ng pag-aayuno at postprandial glycemia sa pangkat ng saxagliptin ay nabawasan, habang sa pangkat ng paghahambing ay hindi ito nagbago.
Ang isang mahalagang bentahe ng mga ahente ng antidiabetic mula sa pangkat ng mga DPP-4 inhibitors ay isang mahusay na profile sa kaligtasan. Ang paghusga sa pamamagitan ng mga klinikal na pag-aaral, ang Onglisa (saxagliptin) ay mahusay na pinahihintulutan ng mga pasyente. Walang masamang mga kaganapan pagkatapos kumuha ng gamot, na kung saan ay nakumpirma ng mga pagsubok sa laboratoryo pagkatapos ng 2 linggo ng pagkuha ng Onglis (saxagliptin) sa isang dosis ng hanggang sa 40 mg, ang paggamit ng gamot ay hindi rin nakakaapekto sa mga parameter ng agwat ng OT sa electrocardiogram.
Ang mga kaso ng hypoglycemia ay bihirang. Sa mga pag-aaral na gumagamit ng iba't ibang mga dosis ng gamot, walang maliwanag na mga epekto na nakasalalay sa dosis ay nabanggit. Ang dalas at spectrum ng mga salungat na kaganapan ay katulad ng sa mga control group (placebo). Ang pinaka-karaniwang: sakit ng ulo, impeksyon sa itaas na respiratory tract at mga organo ng ihi, nasopharyngitis. Walang epekto sa bilang ng mga lymphocytes o partikular na neutrophils, isang negatibong epekto sa immune system. Sa mga resulta ng iba pang mga pagsubok sa laboratoryo, kabilang ang mga pagsubok sa pagpapaandar sa atay, hindi natagpuan ang mga lihis.
Kaya, ang paglitaw ng mga bagong gamot na antidiabetic, ang epekto ng kung saan ay batay sa pagpapahusay ng epekto ng endogenous incretins, magbubukas ng mga bagong prospect sa paggamot ng type 2 diabetes. Sa kabila ng katotohanan na ang 2 klase ng mga gamot na ito (DPP-4 inhibitors at GLP analogues) ay kabilang sa iba't ibang mga kemikal at istruktura na independyenteng mga compound, mayroon silang isang katulad na mekanismo ng pagkilos, na binubuo sa pag-regulate ng glucose homeostasis sa pamamagitan ng pag-impluwensya sa mga proseso ng glucose-depend synthesis ng insulin at glucon-gon , mga epekto sa pag-inom ng pagkain at promosyon ng chyme, sa paglaganap ng pagkita ng pagkita ng mga selula ng pancreatic B. Ang isang makabuluhang bentahe ng DPP-4 na mga inhibitor ay ang posibilidad ng kanilang paggamit sa form ng tablet, kaibahan sa mga analogue ng iniksyon ng GLP. Mahalaga rin na ang mga inhibitor ng DPP-4 ay hindi nagiging sanhi ng mga makabuluhang epekto, hindi dagdagan ang saklaw ng hypoglycemia, at hindi humantong sa pagtaas ng timbang ng katawan. Ang mga inhibitor ng DPP-4 ay epektibo kapwa sa anyo ng monotherapy, at kasabay ng metformin, derivatives ng sulfonylurea, TZD.
Ang pagsasagawa ng mga bagong pag-aaral sa mga posibilidad ng paggamit ng DPP-4 na mga inhibitor ay makakatulong sa klase ng mga gamot na ito na kumuha ng isang matatag na lugar sa diskarte sa paggamot para sa uri ng 2 diabetes.
1. Ahren B. Ang bagong diskarte sa type 2 diabetes na nasubok sa mga klinikal na pagsubok. Ang glucagon na tulad ng peptide 1 (GLP-1) ay nakakaapekto sa pangunahing sanhi ng sakit / B. Ahren. // Lakartidningen. - 2005. - Hindi. 102 (8). - P.545-549.
2. Ahren B. Pinahusay na kaakibat sa pagkain (beta) -pagbabasang pag-andar at pagkasensitibo ng insulin ng dipeptidyl peptidase -4 inhibitor vildagliptin sa
1CRETINI: NEW1 AMOUNT1 SA L1CUVANN1 NG SINCERA D1ABETH. TINGNAN Suprun O.E.
Mga pangunahing salita: Type ng diabetes ng Cucumber Type 2, kalabasa, Shkretini, Saksashptin, Onshza
Isinasagawa ang isang pagtingin sa paligid ngayon na may T1 teratura para sa mga problema ng uri 1 ng chamomile type 2 beta. Ang partikular na paggalang ay ibinigay sa kasikipan ng isang bagong pangkat ng mga gamot na antidiabetic, na itinatag sa epekto ng endogenous shkretishv.
MGA INCRETINS: BAGONG POTENTIAL SA LIMA NG DIABETES MELLITUS Suprun O.Ye.
Mga pangunahing salita: type 2 diabetes mellitus, paggamot, incretin, saxagliptin, onglyza
Ang pagsusuri na ito ng pinakabagong panitikan ay nakatuon sa problema ng therapy ng type 2 diabetes mellitus. Ang espesyal na pansin ay binabayaran sa aplikasyon ng isang bagong pangkat ng mga gamot na antidiabetic batay sa pagpapahusay ng epekto na ginawa ng mga endogenous incretins.
Ano pa ang kailangan mong malaman tungkol sa mga tabletas
Kinakailangan o hindi kinakailangan na uminom ng mga gamot para sa diyabetes, ang kontrobersyal pa rin ay kontrobersyal, dahil ang lahat ng mga ito ay may mga side effects at isang bilang ng mga contraindications.
Kailangan mong maging handa para sa paglitaw ng naturang mga epekto:

- Biguanides - hindi matatag na stool, pagtatae, pagkawala ng gana sa pagkain at pag-iwas sa pagkain, isang lasa ng metal sa dila, ang pagbuo ng lactic acidosis. Maaari mong i-neutralisahin ang mga naturang phenomena sa tulong ng mga paghahanda ng folic acid at mga bitamina B.
- Sulfonylurea - migraines, tinnitus, rashes sa balat, ang pagbuo ng cholecystic hepatitis at pagkabigo sa bato.
- Ang mga blocker ng karbohidrat - ay maaaring makapukaw sa pagbuo ng mga gas sa mga bituka, maging sanhi ng rumbling sa tiyan, bloating, flatulence.
Karaniwan inireseta sa mga pares:
- dalawang sulfonylureas,
- biguanides at sulfonylurea,
- sulfonylurea at mga incretins.
Kung ang mga epekto ay binibigkas o ang pasyente ay may isang indibidwal na hindi pagpaparaan sa isang gamot, pinalitan ito ng isang analog.
Ito ay mga tablet na madalas na nai-save ang buhay ng pasyente. Ngunit ang mga gamot ay hindi isang panacea, hindi ka maaaring umasa lamang sa kanila at lumabag sa mga reseta ng doktor. Ito ay isang emergency aid lamang. Ang mga pangunahing puntos sa paggamot ng diyabetis ay nananatiling wastong nutrisyon at isang malusog na pamumuhay.
Para sa paggamot ng mga kasukasuan, matagumpay na ginamit ng aming mga mambabasa ang DiabeNot. Pagkakita ng katanyagan ng produktong ito, nagpasya kaming mag-alok ito sa iyong pansin.
Kasaysayan ng pagtuklas ng mga incretins
Ang unang impormasyon tungkol sa mga incretins ay lumitaw higit sa 100 taon na ang nakakaraan. Noong 1902, natuklasan nina Bayliss at Starling na ang bituka ng uhog ay naglalaman ng isang hormone na nagpapasigla sa exocrine pancreatic secretion, at tinawag itong "secretin".
Gayunpaman, sa kabila ng hindi kapani-paniwalang tagumpay ni Dr. Moore, ang pagtatapos ng kuwentong ito ay lubos na kapansin-pansin.
Sa kabila ng katotohanang natapos na ang kasong ito, hindi mapapansin ng isang tao ang makabuluhang tagumpay ni Dr. Moore sa therapy ng droga, na naging tagapagpauna ng mga incretins.Ang mismong pangalan na "incretin" ay iminungkahi ni La Barre noong 1932 para sa isang hormone na naitago mula sa uhog ng itaas na bituka at may kakayahang magdulot ng hypoglycemia.
Ang unang hormone na may aktibidad ng incretin ay nakahiwalay mula sa pig duodenal mucus extract. Dahil sa kakayahang mapigilan ang pagtatago ng hydrochloric acid ng tiyan, ang peptide ay tinawag na "gastric inhibitory polypeptide" (IPI).
Nang maglaon, ang pangunahing biological na epekto ng bagong natuklasan na peptide ay ang pagpapasigla ng glucose sa pagpapasigla ng insulin na pagtatago, na may kaugnayan kung saan iminungkahi na palitan ang pangalan ng IPH bilang isang glucose na umaasa sa glucose at insulinotropic polypeptide (HIP).
Noong 1983, ang Bell at mga kasamahan mula sa gen ng hamster proglucagon na naghiwalay ng isang pagkakasunud-sunod ng pag-encode ng dalawang peptides na tulad ng glucagon - GLP-1 at GLP-2. Sa mga modelo ng mouse, ipinakita na ito ay GLP-1 na pinukaw ang pagtatago ng glucose na umaasa sa glucose, i.e.
Ang mga peptides na tulad ng glucagon, tulad ng glucagon, ay mga produkto ng proglucagon gene. Sa pancreas, bilang isang resulta ng pagbabasa ng gene na ito, ang glucoseagon ay synthesized, at sa mga L-cells ng maliit na bituka - GLP-1, GLP-2 at glycine lata (enteroglucagon).
Pagkakatulad at pagkakaiba ng GLP-1 at ISU

Ang pagpapakawala ng GLP-1 at GUI ay nakasalalay sa pagkain, neurogenic at hormonal stimulus at nangyayari kaagad pagkatapos ng pagkain: ang isang makabuluhang pagtaas sa konsentrasyon ng mga incretins ay nabanggit pagkatapos ng 10-15 minuto.
Ang mga resulta ng pananaliksik ay nagpakita na ang pagtatago ng GLP-1 at GUI ay pinukaw ng pagsipsip ng mga taba at karbohidrat sa mga bituka. Ang pagsipsip ng mga protina ay nakakaapekto rin sa pagtatago ng GLP-1. Bukod dito, para sa pagpapakawala ng mga hormone ng mga sumisingit mula sa mga K- at L-cells, ang isang simpleng pakikipag-ugnay sa mga sustansya na ito na may mga bituka na mucosa ay sapat na, na humantong sa isang mabilis na pagtaas sa antas ng insulin sa dugo.
Gayunpaman, ang pagtaas ng konsentrasyon ng plasma ng GLP-1 ay napakabilis na resulta ng direktang pag-activate ng mga L-cells: ang karamihan sa mga cell na ito ay matatagpuan sa malalayong bahagi ng maliit na bituka, at mas matagal para sa mga nutrisyon upang maabot ang antas na ito.
Ang isang alternatibong teorya na nagpapaliwanag sa rate ng reaksyon ng pagpapalabas ng bituka ng palabas ay ang teorya ng regulasyon ng neurogeniko, na nagpapahiwatig na ang pagsasaaktibo ng mga receptor ng cholinergic muscarinic na matatagpuan sa ibabaw ng mga L-cells ay nagdudulot ng pagtatago ng GLP-1.
Ang pangatlong hypothesis, na idinisenyo upang maipaliwanag ang maagang pagsisimula ng incretin secretion, ay ang teorya ng impluwensya ng paracrine. Ang Somatostatin ay pinakawalan mula sa mga bituka na D-cells ay pinipigilan ang pagtatago ng mga incretins, at ang pagsugpo sa pagkilos ng somatostatin na nagiging sanhi ng isang matalim na pagtaas sa antas ng GLP-1.
Pangkalahatang mga pag-aari ng ISU at GPP-1:
- mabilis (GLP-1 - sa loob ng 2 minuto, ang HIP sa loob ng - 6 minuto) ay sumasailalim sa panunaw na may type 4 dipeptidyl peptidase enzyme (DPP-4).
- Ang GLP-1 ay nawasak bago ito umalis sa bituka, dahil ang DPP-4 ay naroroon sa ibabaw ng mga endothelial cells ng mga capillary ng bituka mucosa.
- Itaguyod ang isang pagtaas sa masa ng mga β-cells (sa mga modelo ng hayop)
Mga pagkakaiba sa pagitan ng ISU at GLP-1:
- GUI:
- Hindi nakakaapekto sa paglisan ng pagkain mula sa tiyan
- Hindi nakakaapekto sa saturation at bigat ng katawan
- Hindi nakakaapekto sa pagtatago ng glucagon ng mga α-cells ng pancreas
- Hindi nakakaapekto sa cardiovascular system
- Ang HIP na pagtatago sa Mga Pasyente ng Diabetes ay napanatili
- Hindi ba pinasisigla (o mahina ang pagpukaw) ng pagtatago ng insulin sa mga pasyente na may type 2 diabetes
- GLP-1:
- Pinabagal ang paglisan ng pagkain mula sa tiyan
- Binabawasan ang paggamit ng pagkain at bigat ng katawan
- Binabawasan ang pagtatago ng glucagon sa pamamagitan ng pancreatic α-cells
- Ito ay may positibong epekto sa cardiovascular system
- Ang GLP-1 na pagtatago sa mga pasyente na may type 2 diabetes ay nabawasan
- Pinasisigla ang pagtatago ng insulin sa mga pasyente na may type 2 diabetes
Mga target at mekanismo ng pagkilos ng GLP-1
- Pinapanatili ang mga antas ng asukal sa loob ng mahabang panahon
- Ipinapanumbalik ang produksiyon ng pancreatic na insulin
Tulad ng sumusunod mula sa data sa itaas, ang GLP-1 ay mas kaakit-akit kaysa sa GUI para sa paggamot ng mga pasyente na may type 2 diabetes.Kaugnay nito, ang karamihan ng mga pag-aaral ay kasalukuyang nakatuon sa pag-aaral ng biological na aktibidad at ang paglikha ng mga analogue ng GLP-1 bilang isang paggamot para sa T2DM.
Ang isang detalyadong pag-aaral ng mga epekto ng GLP-1 ay nagpakita ng direktang epekto nito hindi lamang sa pancreas, kundi pati na rin sa mga tisyu ng atay, tiyan, utak, kalamnan ng puso.
Ang mga epekto ng GLP-1 ay pinagsama ng mga receptor (rGPP-1), na natagpuan sa mga islet ng pancreas, kidney, puso, tiyan, baga, pati na rin sa peripheral at central nervous system.
- Sa mga cell ng pancreas
Ang GLP-1 ay may maraming mga epekto sa endocrine bahagi ng pancreas, ngunit ang pangunahing aksyon nito ay ang potentiation ng pagtatago ng insulin.
Ang mekanismo ng epekto na ito ay ang mga sumusunod: makipag-ugnay sa GLP-1 kasama ang receptor - pagtaas sa dami ng intracellular cAMP - pagpapasigla ng protina kinase A - exocytosis ng mga butil ng insulin mula sa mga cell.
Mahalaga na ang pagpapasigla ng pagtatago ng insulin ng isang globo na tulad ng peptide-1 ay nakasalalay sa glucose, i.e. Pinasisigla ng GLP-1 ang pagtatago ng insulin lamang sa mataas na halaga ng glycemia. Sa sandaling bumababa ang antas ng glucose ng plasma sa isang normal na antas (humigit-kumulang na 4.5 mmol / L), nawala ang nakapupukaw na epekto ng GLP-1.
Bilang karagdagan sa pagpapasigla ng pagtatago ng insulin, ang GLP-1 ay nakakaapekto sa lahat ng mga yugto ng proseso ng biosynthesis ng insulin, i.e. naghahanda ng mga tindahan ng insulin para sa pagtatago nito, na pinipigilan ang pag-ubos ng mga tindahan ng insulin dahil sa pagpapasigla ng pagtatago nito.

Sa mga eksperimentong gawa, ipinakita na ang GLP-1 ay nakakaapekto sa masa ng mga β-cells, pinasisigla ang kanilang paglaki at neogenesis at pagharang ng apoptosis. Gayunpaman, ang mga data na ito ay walang kasalukuyang katibayan sa klinikal na tao.
- Sa isang-cells ng pancreas
Ang GLP-1 ay nagdudulot ng pagbaba sa pagtatago ng glucagon.
Ang epekto na ito ay maaaring sanhi ng:
- Hindi direktang pagpapasigla ng mga selula ng α sa pamamagitan ng pagpapasigla ng pagtatago ng insulin at somatostatin.
- Ang direktang pagpapasigla ng mga α-cells, dahil ang mga receptor ng GLP-1 ay matatagpuan din sa kanila.
- Ang pagkumpirma ng direktang aksyon ng GLP-1 sa α-cells ay ang katotohanan na sa mga pasyente na may type 1 diabetes (sa kumpletong kawalan ng pagtatago ng insulin), pinigilan din ng pangangasiwa ng GLP-1 ang pagtatago ng glucagon at nabawasan ang antas ng glycemia.
Ang pagsugpo sa pagtatago ng glucagon ng GLP-1 ay nakasalalay din sa glucose.
- Sa mga cell ng gastrointestinal tract (GIT)
Ang stimulasyon ng rGPP-1 sa ileum ay nagbibigay ng pagbawas sa liksi ng gastrointestinal, isang mabagal na gastric na walang laman at pagsipsip ng glucose. Bilang isang resulta, ang isang pagbawas sa antas ng postprandial glycemia ay sinusunod. Ang epekto na ito ay tinatawag na "bituka preno."
Ang kakanyahan ng hindi pangkaraniwang bagay ay ang pagkain na pumapasok sa mga malalayong bituka ay may kakayahang pigilan ang motility at lihim na aktibidad ng itaas na bituka at tiyan. Ang mekanismo ng hindi pangkaraniwang bagay na ito ay nauugnay sa pag-activate ng mga afferent fibers ng vagus nerve at ang pagsugpo sa pagpasa ng pulso kasama ang efferent.
Ang isang pag-aaral sa mga malulusog na boluntaryo ay nagpakita na ang intravenous na pangangasiwa ng GLP-1 ay nagdudulot ng pagbaba ng dosis na umaasa sa rate ng gastric na walang laman. Bilang isang resulta, ang antas ng glucose ng postprandial ay bumababa hanggang sa antas ng basal.
Ito ay pinaniniwalaan na ang isang pagbawas sa konsentrasyon ng glucose ng postprandial na may pamamahala ng GLP-1 ay nakamit pangunahin dahil sa pagsugpo sa pagkawala ng o ukol sa sikmura, at hindi lamang dahil sa isang pagtaas sa pancreatic synthesis ng insulin.
Ang mga tatanggap para sa GLP-1 ay natagpuan sa myocardium, na natagpuan ang application nito sa klinikal na kasanayan. Ang mga pag-aaral sa mga daga na kulang sa rGPP-1 ay nagsiwalat ng nabawasan na pagkontrata ng kaliwang ventricle at diastolic Dysfunction, at ipinakita ng mga pagsubok sa aso na ang pamamahala ng GLP-1 ay maaaring mapabuti ang function ng cardiac sa mga hayop na may pagkabigo sa puso, pagtaas ng cardiac output.
Sa mga hayop na may myocardial ischemia, ang kakayahan ng GLP-1 upang mabawasan ang laki ng myocardial infarction ay ipinakita, na nagmumungkahi ng isang posibleng papel na cardioprotective ng incretin na ito.
Bilang karagdagan, ang isang non-mediated rGPP-1 kapaki-pakinabang na epekto ng GLP-1 sa coronary daloy ng dugo ay natagpuan. Kaya, sa isang eksperimento sa mga aso na may dilat na cardiomyopathy, ipinakita na ang metabolismo ng GLP-1 (GLP-1 (9-36)), na nagreresulta mula sa pagkawasak ng GLP-1 ng DPP-4 na enzyme, ay nagpapaganda ng daloy ng glucose sa myocardium, na nagpapabuti sa kaliwang pag-andar ng ventricular sa mga hayop na ito.
Dahil ang rGPP-1 ay natagpuan sa nuclei ng hypothalamus, na responsable para sa proseso ng saturation, ang epekto sa mga receptor na ito ay maaaring makaapekto sa pag-uugali sa pagkain. Sa mga daga, ang pagpapakilala ng GLP-1 sa mga ventricles ng utak ay nakatulong upang mabawasan ang oras ng paggamit ng pagkain at ang halaga nito, habang ang kabaligtaran na epekto ay sinusunod sa appointment ng mga GLP-1 antagonist.
Ang mga kasunod na pagsubok ay nagpakita na ang sentral na pangangasiwa ng mga agonist ng GLP-1 ay nagdudulot ng pagbaba sa dalas ng mga pagkain at tubig, na humantong sa pagbaba ng timbang. Ang mga magkatulad na resulta ay nakuha sa mga klinikal na pagsubok ng mga agonist ng GLP-1 sa mga malulusog na tao na may diyabetis at sa mga taong napakataba, kapag ang peripheral subcutaneous administration ng mga gamot na ito ay humantong sa isang mabilis na pagsisimula ng satiety, isang pagbawas sa dami ng pagkain na natupok at pagbaba ng timbang.
- Sa atay, kalamnan ng kalansay, adipose tissue
Sa atay, pinipigilan ng GLP-1 ang gluconeogenesis, habang sa adipose at mga tisyu ng kalamnan ay nagtataguyod ito ng pagtaas ng glucose. Gayunpaman, ang mga epektong ito ay may mas kaunting epekto sa pagbaba ng glycemia kumpara sa regulasyon ng pagtatago ng insulin at glucagon.
Ang eksperimento ay nagpakita na ang GLP-1 ay kumokontrol sa proseso ng resorption ng buto. Sa kawalan ng rGPP-1, ang cortical osteopenia at isang pagtaas sa bilang ng mga osteoclast at marker ng buto resorption ay sinusunod sa mga daga.
- Ang mga epektong ito ay tinanggal sa pagkakaroon ng calcitonin, na nagpapahiwatig na ang proteksiyon na epekto ng GLP-1 sa tissue ng buto ay natanto sa pamamagitan ng isang mekanismo na umaasa sa calcitonin.
Ang epekto ng risetin sa type 2 diabetes
Sa mga pasyente na may type 2 diabetes at labis na labis na katabaan, mayroong isang makabuluhang pagbawas sa epekto ng incretin, i.e. nabawasan ang pagtatago ng insulin bilang tugon sa isang oral glucose na pag-load habang pinapanatili ang pagtatago nito bilang tugon sa intravenous glucose administration (Fig. 5).
Ang pagbaba sa epekto ng risetin ay nangangailangan ng isang paglabag sa tugon ng insulin sa paggamit ng karbohidrat at, dahil dito, isang pagtaas ng glucose sa dugo.
Kapag pinag-aaralan ang mga sanhi ng pagbaba ng tugon ng incretin sa mga pasyente na may type 2 diabetes, natagpuan na ito ay nauugnay sa mas mababang pagtatago ng GLP-1 (na may buo na pagtatago ng HIP). Sa yugto ng prediabetes, ang pagbawas sa pagtatago ng GLP-1 ay nabanggit din, gayunpaman, hindi gaanong binibigkas kaysa sa mga pasyente na may T2DM. (fig. 6)
- Ang mga incretins ay mga hormone ng gastrointestinal na ginawa bilang tugon sa paggamit ng pagkain at pasiglahin ang pagtatago ng insulin.
- Ang isang "epekto ng risetin" ay ang pagkakaiba sa pagtatago ng insulin bilang tugon sa isang oral at intravenous glucose load.
- Ang pagpapasigla ng glucose ng pagbibigay ng pagtatago ng insulin at pag-iwas sa asukal sa glandula ng pagtatago ng glucose, na ibinigay ng GLP-1, ay mga mekanismo ng proteksyon laban sa mga kondisyon ng hypoglycemic.
- Ang GLP-1 ay nagdudulot ng pagbaba ng dosis na nakasalalay sa rate ng walang laman na gastric. Ito ay humantong sa isang makabuluhang pagbaba sa postprandial glucose ng dugo. Siguro, ang epekto na ito ay nakamit higit sa lahat dahil sa pag-iwas sa gastric na walang laman, at hindi lamang dahil sa isang pagtaas sa synthesis ng insulin ng pancreas.
- Ang pag-activate ng rGPP, pati na rin ang direktang epekto ng GLP-1 metabolite sa kalamnan ng puso, ay nagbibigay ng kanais-nais na mga cardiovascular effects ng mga GLP-1 analogues: nadagdagan ang output ng cardiac, nabawasan na lugar ng myocardial infarction, at pinabuting coronary daloy ng dugo.
- Ang epekto ng GLP-1 sa nuclei ng hypothalamus ay nag-aambag sa mabilis na pagsisimula ng kasiyahan, isang pagbawas sa dami ng pagkain na natupok, at, bilang isang resulta, sa isang pagbawas sa bigat ng katawan.
- Binabawasan ng GLP-1 ang resistensya ng proteksyon ng peripheral tissue at binabawasan ang produksyon ng glucose sa atay.
- Pinipigilan ng GLP-1 ang pag-unlad ng osteoporosis at osteopenia.
- Sa mga pasyente na may resistensya sa insulin, mayroong isang makabuluhang pagbawas sa pagtatago ng insulin bilang tugon sa isang oral glucose load habang ang pagtatago nito ay buo bilang tugon sa intravenous glucose administration. Ang pagbaba ng epekto ng risetin ay sumasama sa panghina ng tugon ng insulin sa paggamit ng karbohidrat at, bilang isang resulta, isang pagtaas ng glucose sa dugo.
- DEDOV I.I. et al. Mga Indibidwal na METABOLISMO NG CARBOHYDRATE AT PRODUKSYON NG INCRETINS SA MGA PATIENTE NA MAY PANANALIKSANG MORBIDE, Nakapagsasama ng BILI-PANCREATIC BYPASS Surgery // Obesity and Metabolism. 2014. Hindi. 1. P. 24–31.
- Moore B. Sa paggamot ng diabetes mellitus ng ac>