Diesthesia ng diabetes: posible bang gumawa ng pangkalahatang kawalan ng pakiramdam para sa uri ng 2 sakit?
Gumaganap sila bilang pangunahing daanan para sa oxygen, at samakatuwid ginagamit ng mga anesthetist upang magtatag ng isang espesyal na tubo ng paghinga, ngunit may isang mataas na nilalaman ng asukal ang pasyente ay maaaring magkaroon ng tinatawag na "articular syndrome".
Sa pamamagitan ng pagpapatigas ng leeg at panga ng lalaki, maaari niyang komplikado ang proseso ng pagpapakilala at pag-install ng kinakailangang tubo.
Panganib ng hangarin
Kapag ang mga nilalaman ng tiyan (acid o pagkain) ay gumagalaw sa esophagus at maaaring makapasok sa trachea at baga, nangyayari ang hangarin.
Ang diyabetis ay madalas na nagdurusa sa gastroparesis (ang proseso ng pag-alisan ng laman ng tiyan ay mabagal), at pinatataas nito ang mga panganib na ang asido o pagkain ay maaaring makapasok sa baga at humantong sa pinsala o pulmonya.
Pangpamanhid para sa diyabetis at sakit sa puso
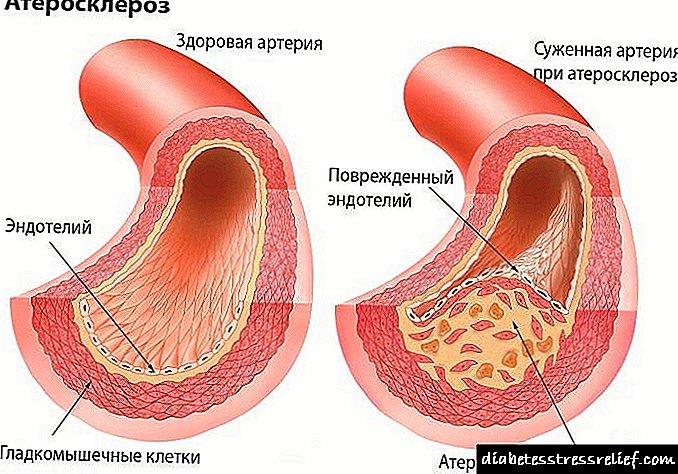
Sa katunayan, ang sakit na ito ay nagdaragdag ng mga panganib ng sakit sa cardiovascular nang maraming beses, madalas na ang mga pasyente ay may tulad na problema tulad ng kasikipan ng arterya, bukod dito, ang mga diabetes ay hindi laging may mga halatang palatandaan na nagpapahiwatig ng isang tiyak na sakit sa puso. Ang lahat ng ito ay nagdaragdag ng mga peligro ng mga komplikasyon ng postoperative at pagpapatakbo: atake sa puso, arrhythmia, ischemia, cardiac arrest at iba pa.
Upang mabawasan ang mga ito, ang isang may karanasan na anesthetist ay tiyak na susundin nang mabuti ang pangunahing mahahalagang palatandaan at subaybayan ang ECG.
Anesthesia at ang "diabetes diabetes"
Malamang na ang mga pasyente na may diabetes ay magkakaroon ng nephropathy, at lahat dahil sa labis na glucose, ang mga bato ay partikular na nabibigyang diin. Ang mga karamdaman sa gawain ng katawan na ito ay nagbabago ng metabolismo, ang ilang mga painkiller ay hindi maganda mapapalabas mula sa katawan, ang reaksyon sa ilang mga gamot ay maaaring maging ganap na hindi mahulaan.
Dahil ang mga bato ay may pananagutan para sa balanse ng mga electrolyte, tulad ng calcium, sodium at potassium, isang binagong balanse o hindi tamang regulasyon ng mga sangkap na ito ay maaaring humantong sa mga malubhang kahihinatnan - ang lahat ng ito ay dapat isaalang-alang sa panahon ng operasyon.
Hypoglycemia at hyperglycemia
Maraming mga problema ang maaaring umusbong dahil sa asukal sa dugo, dahil ito, sa turn, ay maaaring maging masyadong mababa o, sa kabaligtaran, mataas, ang tugon ng katawan sa pagkapagod pagkatapos ng operasyon ay maaaring pagtaas lamang nito. Ang hypoglycemia ay lumilikha ng ilang mga paghihirap na may konsentrasyon, binabago ang proseso ng pag-iisip o ang antas ng kamalayan, at samakatuwid sa panahon ng postoperative maaari itong malito sa isang reaksyon sa isang gamot o stroke.
Sa anumang kaso, ang anesthesiologist ay dapat na mahusay na magkaroon ng kamalayan sa lahat ng mga posibleng mga problema at kahirapan at maging handa upang harapin ang mga ito.
Pag-andar ng baga
Ang mga type 1 na may diabetes na may pangmatagalang mahihirap na kontrol ng glucose ay nabawasan ang pag-andar ng baga at maaaring mas madaling kapitan sa mga komplikasyon tulad ng pneumonia. Ang labis na katabaan sa maraming mga pasyente na may type 2 diabetes ay maaari ring potensyal na mahuhulaan sa mga problema sa baga at oxygen pagkatapos ng operasyon. Nagpakita din ang mga pag-aaral ng isang mas mataas na rate ng paghinga sa mga pasyente na may diyabetis sa panahon ng pagkilos.
Nerbiyos dysfunction
 Dahil sa nerve dysfunction, ang mga pinsala na nauugnay sa pagpoposisyon sa operating table ay karaniwan, ito ay matatagpuan sa mga pasyente na may diyabetis. Ang diabetes ay madaling kapitan ng mga ulser at impeksyon, lalo na ang mga paa at paa, sa mga lugar na nagiging manhid dahil sa nerve dysfunction. Ang site, ang pinakamahusay na sangguniang libro sa anesthesiology, ay nagsusulat na ang mga lugar na ito ay dapat na maingat na protektado habang ang pasyente na may diyabetis ay walang malay sa ilalim ng pangkalahatang kawalan ng pakiramdam.
Dahil sa nerve dysfunction, ang mga pinsala na nauugnay sa pagpoposisyon sa operating table ay karaniwan, ito ay matatagpuan sa mga pasyente na may diyabetis. Ang diabetes ay madaling kapitan ng mga ulser at impeksyon, lalo na ang mga paa at paa, sa mga lugar na nagiging manhid dahil sa nerve dysfunction. Ang site, ang pinakamahusay na sangguniang libro sa anesthesiology, ay nagsusulat na ang mga lugar na ito ay dapat na maingat na protektado habang ang pasyente na may diyabetis ay walang malay sa ilalim ng pangkalahatang kawalan ng pakiramdam.
Autonomic neuropathy
Ang pinsala sa autonomic nervous system ay nangangahulugan na ang mga pagbabago sa rate ng puso, ritmo at presyon ng dugo ay maaaring maging mas makabuluhan at mas mahirap gamutin. Muli, ang mga anesthetist ay may kamalayan sa mga problemang ito at handang harapin ang mga ito.
Paghahanda ng pasyente para sa operasyon
Ang pangunahing bagay ay ang mga pasyente na sumasailalim ng isang interbensyon, at kahit na mas kagyat, kailangan ng isang pagsubok sa asukal! Ang mga pasyente bago ang interbensyon ng tiyan ay nangangailangan ng insulin. Ang pamantayan sa paggamot ay pamantayan. Sa buong araw, ang pasyente ay dapat pumasok sa gamot na ito tatlo hanggang apat na beses. Sa mga malubhang kaso at sa kurso ng labile ng diyabetis, pinapayagan ang limang-tiklop na pangangasiwa ng insulin. Ang maingat na pagsubaybay sa glucose sa dugo sa buong araw ay kinakailangan.
Hindi praktikal na gamitin ang paghahanda ng insulin ng matagal na pagkilos. Ang isang iniksyon ng medium-acting insulin sa gabi ay pinahihintulutan. Ang babalang ito ay dahil sa ang katunayan na bago ang operasyon, kinakailangan ang pagsasaayos ng dosis. At, siyempre, kailangan mong patuloy na masukat ang mga antas ng glucose.
Inireseta ang diyeta na isinasaalang-alang ang sakit na kung saan isinasagawa ang operasyon. Upang maiwasan ang pagbuo ng acidosis, ang pasyente ay limitado sa mga taba. Kung walang mga contraindications, pagkatapos ay ang isang malaking halaga ay inireseta (ang alkalina na tubig ay pinakamahusay).
Kung ang isang operasyon ay inireseta pagkatapos kung saan ang pasyente ay hindi pinapayagan na kumain ng normal, isang kalahating dosis ng insulin ay pinangangasiwaan kaagad bago ang operasyon. Matapos ang kalahating oras, dapat kang magpasok ng isang glucose solution (20-40 milliliters sa isang konsentrasyon ng 40%).
Pagkatapos ng isang limang porsyento na solusyon ng glucose ay natulo. Ang pamamaga ng anesthesia ay karaniwang nag-aambag sa isang mas mataas na pangangailangan para sa insulin, kaya kailangan mong maging maingat kapag inihahanda ang pasyente bago ang operasyon.
Basahin din ang Paggamot para sa Malubhang Diabetes
Ang diyeta bago ang operasyon ay batay sa mga naturang rekomendasyon:
- nabawasan ang paggamit ng calorie
- madalas na pagkain (hanggang anim na beses sa isang araw),
- pagbubukod ng anumang saccharides,
- puspos na taba ng paghihigpit
- paghihigpit ng mga pagkaing naglalaman ng kolesterol,
- ang pagsasama sa diyeta ng mga pagkaing naglalaman ng pandiyeta hibla,
- pagbubukod ng alkohol.
Kinakailangan din ang pagwawasto ng hemodynamic pathologies. Sa katunayan, ang mga pasyente na may sakit na ito ay makabuluhang pinatataas ang panganib ng atake sa puso. Sa mga pasyente na may diyabetis, ang hindi masakit na uri ng coronary heart disease ay maraming beses na mas malamang na mangyari.
Ang pamantayan para sa pagiging handa ng pasyente para sa operasyon ay:
- normal o malapit sa normal na antas ng glucose (sa mga pasyente na may pangmatagalang sakit, ang mga naturang tagapagpahiwatig ay hindi dapat mas mataas kaysa sa 10 mmol),
- pag-aalis ng glucosuria (asukal sa ihi),
- pag-aalis ng ketoacidosis,
- kawalan ng ihi acetone,
- pag-aalis ng hypertension.
Nabubulok na operasyon sa diabetes
Mayroong mga kaso kapag ang pasyente ay kailangang patakbuhin sa mga kondisyon ng hindi sapat na kabayaran para sa sakit. Sa kasong ito, ang operasyon ay inireseta laban sa background ng mga hakbang na naglalayong alisin ang ketoacidosis. Magagawa lamang ito na may sapat na pangangasiwa ng mahigpit na tinukoy na mga dosis ng insulin. Ang pagpapakilala ng alkalis ay hindi kanais-nais, dahil humantong ito sa masamang mga kahihinatnan:
- isang pagtaas sa hypokalemia,
- intracellular acidosis,
- kakulangan ng dugo ng calcium,
- hypotension
- panganib ng cerebral edema
Ang sodium bikarbonate ay maaari lamang ibigay sa bilang ng dugo sa acid sa ibaba 7.0. Mahalaga upang matiyak ang sapat na paggamit ng oxygen. Inireseta ang antibiotics, lalo na kung ang temperatura ng katawan ay nakataas.
Mahalaga na mangasiwa ng insulin (fractional din), na may sapilitan na kontrol sa mga antas ng asukal. Ang pang-kumikilos na insulin ay pinamamahalaan din, ngunit ang kontrol ng glycemic ay dapat mapanatili pa rin.
Surgery at Nephropathy
Ang Neftropathy ay ang pangunahing sanhi ng kapansanan at pagkamatay ng mga pasyente na may diyabetis. Ito ay nangyayari lalo na dahil sa isang karamdaman sa regulasyon ng humoral na glomerular vascular tone. Bago ang operasyon, kinakailangan upang maalis ang dysfunction ng bato hangga't maaari. Kabilang sa mga therapeutic na hakbang ang ilang mga puntos.
- Pagwawasto ng metabolismo ng karbohidrat (dapat itong maingat na maiugnay sa insulin therapy, dahil ang renal insulinase ay pinigilan habang tumatagal ang kabiguan ng bato, at bumababa ang pangangailangan para sa hormon na ito).
- Masusing pagwawasto at kontrol ng presyon ng dugo.
- Ang pag-alis ng glomerular hypertension (inireseta ang ACE).
- Ang isang diyeta na may paghihigpit sa protina ng hayop (para sa proteinuria).
- Pagwawasto ng mga karamdaman ng metabolismo ng taba (ipinapayong isagawa ang paggamit ng naaangkop na mga gamot).
Ang ganitong mga hakbang ay posible upang makamit ang isang matagumpay na operasyon at ang kurso ng postoperative period sa mga pasyente na may mga komplikasyon sa diabetes.
Mga tampok ng anesthesia ng diabetes
Kapag nagsasagawa ng kawalan ng pakiramdam, napakahalaga na kontrolin ang antas ng glycemia, ang naaangkop na mga parameter ay pinili para sa bawat pasyente nang paisa-isa. Hindi kinakailangang magsikap para sa ganap na normalisasyon nito, dahil ang hypoglycemia ay mas mapanganib kaysa sa hyperglycemia.
Basahin din Ano ang para sa diyabetis na pagsubaybay sa sarili?
Laban sa background ng modernong anesthesia, ang mga palatandaan ng pagbaba ng asukal ay naalis o ganap na nagulong. Sa partikular, ang mga hindi pangkaraniwang bagay tulad ng pagkabalisa, pagkawala ng malay, at kombulsyon ay hindi lilitaw. Bilang karagdagan, sa panahon ng kawalan ng pakiramdam, ang hypoglycemia ay mahirap makilala mula sa hindi sapat na kawalan ng pakiramdam. Ang lahat ng ito ay nagmumungkahi na ang anesthesiologist ay nangangailangan ng mahusay na karanasan at pag-iingat sa pamamahala ng kawalan ng pakiramdam.
Sa pangkalahatang mga term, maaaring makilala ng isang tao ang gayong mga tampok ng kawalan ng pakiramdam.
- Sa panahon ng operasyon, ang glucose na may insulin ay dapat ibigay, depende sa kalubhaan ng diabetes. Ang control ng asukal ay dapat na palaging: ang pagtaas nito ay naitama ng mga fractional injection ng insulin.
- Dapat alalahanin na ang inhaled na gamot para sa kawalan ng pakiramdam ay nagdaragdag ng glycemia.
- Ang pasyente ay maaaring mai-injected ng mga gamot para sa lokal na kawalan ng pakiramdam: bahagyang nakakaapekto sa glycemia. Ginagamit din ang intravenous anesthesia.
- Siguraduhing subaybayan ang sapat na kawalan ng pakiramdam.
- Ang lokal na kawalan ng pakiramdam ay maaaring magamit nang panandaliang interbensyon.
- Siguraduhing subaybayan ang hemodynamics: ang mga pasyente ay hindi nagpapasensya sa isang pagbaba ng presyon.
- Sa matagal na mga interbensyon, maaaring magamit ang multicomponent anesthesia: ito ay may hindi bababa sa epekto sa asukal.
Ganap na mga contraindications
Kondisyonal ang listahang ito. Sa ilang mga kaso, tulad ng nabanggit sa itaas, ang malalim na kawalan ng pakiramdam ay ginagamit kahit na naroroon sila. Inilista namin ang pangunahing mga contraindications sa kawalan ng pakiramdam:
- Ang pasyente ay may sakit tulad ng bronchial hika sa malubhang o progresibong form. Ang kondisyong ito ay direktang nauugnay sa panganib ng laryngeal intubation na may malalim na kawalan ng pakiramdam. Ang pagmamanipula na ito ay maaaring maging sanhi ng pagsasara ng glottis o ang hitsura ng bronchospasm, mapanganib sa buhay ng tao. Iyon ang dahilan kung bakit ang bronchial hika at pangkalahatang kawalan ng pakiramdam ay isang mas mapanganib na kumbinasyon.
- Pneumonia Pagkatapos ng operasyon, ang pulmonary edema ay maaaring umunlad sa kasong ito.
- Malubhang sakit ng cardiovascular system. Kasama dito ang myocardial infarction, nagdusa nang mas maaga kaysa sa anim na buwan, talamak na pagkabigo sa puso, pati na rin ang hindi kumpletong pagkabigo sa puso. Ang huli ay madalas na sinamahan ng matinding pagpapawis, pamamaga at malubhang igsi ng paghinga. Ang fibrillation ng atrium, kung saan umabot ang isang rate ng puso sa isang daang beats bawat minuto, ay tumutukoy din sa mga hindi katanggap-tanggap na mga kondisyon.
- Epilepsy, schizophrenia at ilang iba pang mga sakit sa psychiatric at neurological. Ang mga contraindications para sa mga nasabing diagnosis ay nauugnay sa isang hindi inaasahang reaksyon ng taong may sakit sa paggamit ng anesthetics.
- Sa pansamantalang, ngunit ang mga ganap na contraindications, kung saan ang isang operasyon sa ilalim ng pangkalahatang kawalan ng pakiramdam ay karaniwang hindi ginanap, ay isang estado ng alkohol o nakakalasing na pagkalasing. Ang punto dito ay ang anestetik ay hindi gagana, kaya imposible ang pamamaraang ito. Ang operasyon sa isang pasyente sa isang estado ng alkohol o pagkalasing sa droga ay maaaring gawin lamang matapos ang kumpletong pag-detoxification ng katawan. Kadalasan sa kasong ito, kinakailangan ang tulong ng isang narcologist. Ang pangkalahatang kawalan ng pakiramdam ay ginagamit para sa mga pasyente sa isang estado ng alkohol o pagkalasing sa droga lamang para sa mga emerhensiyang medikal na kadahilanan. Gayunpaman, sa kasong ito, ang mga malalaking dosis ng anestetik at narkotikong analgesics ay na-injected sa katawan, na maaaring pagkatapos ay humantong sa isang hindi nahuhulaan na epekto.
Inirerekumenda din namin ang pagbabasa: Ang buong katotohanan tungkol sa kawalan ng pakiramdam
Posible bang gawin ang operasyon para sa diyabetis
Ang bawat tao sa kanyang buhay ay maaaring naharap sa pangangailangan para sa interbensyon sa kirurhiko. Sa mga diabetes, ayon sa mga istatistika, bawat segundo ay nahaharap dito. Ang mga istatistika sa diyabetis ay hindi masaya: ang saklaw ay lumalaki at bawat 10 katao sa Russia ay nagdurusa sa sakit na ito.
Kakanyahan ng problema
Ang kahila-hilakbot ay hindi patolohiya sa sarili nito, ngunit ang mga kahihinatnan nito at ang mahirap na pamumuhay na lumitaw sa kasong ito.
Ang diyabetis mismo ay hindi maaaring maging isang kontraindikasyon sa pagsasagawa, ngunit kinakailangan ang espesyal na paghahanda ng naturang pasyente para sa interbensyon sa kirurhiko. Nalalapat ito sa pasyente mismo at sa mga tauhan.
Ang mga interbensyon sa emerhensiya ay isinasagawa, siyempre, para sa mga kadahilanang pangkalusugan, ngunit sa mga binalak, dapat maghanda ang pasyente.
Bukod dito, ang buong panahon bago, sa panahon at pagkatapos ng operasyon para sa diabetes mellitus ay naiiba na naiiba sa mga nasa malusog na tao. Ang panganib ay ang paggaling ay nangyayari sa mga diabetes na may kahirapan at mas mabagal, madalas na nagbibigay ng isang bilang ng mga komplikasyon.
Ano ang kinakailangan upang maghanda ng isang diyabetis?
Ang operasyon ay palaging ginagawa para sa diyabetis, ngunit napapailalim sa ilang mga kundisyon, ang pangunahing kung saan ay ang kabayaran sa kondisyon ng sakit. Kung wala ito, ang mga nakaplanong interbensyon ay hindi isinasagawa. Hindi ito nababahala sa mga kondisyong pang-emergency sa operasyon.
Ang anumang paghahanda ay nagsisimula sa isang pagsukat ng glycemia. Ang tanging ganap na kontraindikasyon sa anumang uri ng operasyon ay ang kundisyon ng isang komiks ng diabetes. Pagkatapos ang pasyente ay dati nang naatras mula sa kondisyong ito.
Sa compensated diabetes at isang maliit na dami ng operasyon, kung ang pasyente ay tumatanggap ng isang PRSP, ang paglipat sa insulin sa panahon ng interbensyon ay hindi kinakailangan.
Sa isang maliit na operasyon na may lokal na kawalan ng pakiramdam at ang reseta ng insulin na bago nito, ang pagbabago ng insulin ay hindi nabago.
Sa umaga, binigyan siya ng insulin, mayroon siyang agahan at dinadala sa operating room, at 2 oras pagkatapos pinahihintulutan ang tanghalian. Sa malubhang binalak at pagmamanipula sa tiyan, anuman ang inireseta na paggamot bago ang ospital, ang pasyente ay palaging inilipat sa mga iniksyon ng insulin ayon sa lahat ng mga patakaran ng kanyang appointment.
Karaniwan, ang insulin ay nagsisimula na ibigay ng 3-4 beses sa isang araw, at sa malubhang hindi matatag na anyo ng diyabetis, 5 beses. Ang insulin ay pinamamahalaan sa isang simple, medium-acting, hindi matagal na paraan. Kasabay nito, ang kontrol ng glycemia at glucosuria sa buong araw ay sapilitan.
Ang matagal na ay hindi ginagamit sapagkat imposibleng tumpak na makontrol ang glycemia at ang dosis ng hormon sa panahon ng operasyon at sa panahon ng rehabilitasyon. Kung ang pasyente ay tumatanggap ng mga biguanide, kinansela sila ng insulin.
Ginagawa ito upang ibukod ang pagbuo ng acidosis. Para sa parehong layunin, pagkatapos ng operasyon, ang isang diyeta ay palaging inireseta: mabigat na inuming alkalina, paghihigpit o pagbubukod ng mga puspos na taba, alkohol at anumang mga asukal, mga produktong naglalaman ng kolesterol.
Ang calorie ay nabawasan, ang paggamit ay durog hanggang 6 na beses sa isang araw, ang utak ay sapilitan sa diyeta. Ang napakahusay na pansin ay dapat bayaran sa mga parameter ng hemodynamic na may kaugnayan sa pagtaas ng posibilidad ng pagbuo ng MI.
Ang nakakapangyarihang sitwasyon ay na sa mga diabetes ay madalas na umuunlad nang walang masakit na anyo nito. Mga pamantayan para sa pagiging handa para sa operasyon: pamantayan ng asukal sa dugo, sa mga pasyente na may pangmatagalang sakit - hindi mas mataas kaysa sa 10 mmol / l, kakulangan ng mga palatandaan ng ketoacidosis at glucosuria, acetone sa ihi, normalisasyon ng presyon ng dugo.
Mga tampok ng kawalan ng pakiramdam sa mga diabetes
Ang diyabetis ay hindi pinapayagan ang pagbaba ng presyon ng dugo, kaya kinakailangan ang pagsubaybay. Ang pamamaga ng anesthesia ay mas mahusay na gamitin sa naturang mga pasyente na multicomponent, habang walang panganib ng hyperglycemia. Pinahihintulutan ng mga pasyente ang naturang anesthesia.
Sa mga malalaking operasyon ng tiyan na isinasagawa sa ilalim ng pangkalahatang kawalan ng pakiramdam, kapag ang mga pagkain ay hindi kasama sa pareho pagkatapos at bago ang operasyon, humigit-kumulang na ½ ng umaga na dosis ng insulin ay pinamamahalaan bago ang operasyon.
Kalahating oras pagkatapos nito, 20-40 ml ng isang 40% na solusyon sa glucose ay pinamamahalaan nang intravenously, na sinusundan ng isang patuloy na dropwise na pangangasiwa ng isang 5% na solusyon sa glucose. Pagkatapos, ang dosis ng insulin at dextrose ay nababagay ayon sa antas ng glycemia at glucosuria, na tinutukoy nang oras-oras kung ang tagal ng operasyon ay lumampas sa 2 oras.
Sa mga kagyat na operasyon, ang asukal sa dugo ay agarang suriin, mahirap sundin ang rehimen ng insulin, itinakda ito ayon sa antas ng asukal sa dugo at ihi, sa panahon ng operasyon, sinusuri ito oras-oras kung ang tagal ng operasyon ay higit sa 2 oras.
Kung ang diyabetis ay unang napansin, ang sensitivity ng pasyente sa insulin ay natutukoy. Sa decompensation ng diabetes na may mga sintomas ng ketoacidosis sa mga operasyon ng emerhensiya, ang mga hakbang ay kinuha upang maalis ang mga ito sa kahabaan. Sa binalak - ang operasyon ay ipinagpaliban.
Sa pangkalahatang kawalan ng pakiramdam, ang metabolic stress ay lumitaw sa katawan ng sinumang tao, at ang pagtaas ng pangangailangan ng insulin. Kinakailangan upang makamit ang isang matatag na estado, samakatuwid, ang insulin ay maaaring ibigay ng 2-6 beses sa isang araw.
Panahon ng pagkilos
Ang panahong ito ay dapat na subaybayan ng mga doktor lalo na maingat, tinutukoy nito ang kinalabasan at karagdagang pag-unlad ng mga kaganapan. Ang control ng asukal ay dapat gawin nang bawat oras.
Pagkatapos ng operasyon, kung ang pasyente ay nakatanggap na ng insulin, hindi ito makansela. Ito ay magiging sanhi ng acidosis. Pagkatapos ng operasyon, kailangan mo rin ng pang-araw-araw na pagsubok sa ihi para sa acetone.
Kung ang kondisyon ay nagpapatatag at ang diyabetis ay nananatiling bayad, pagkatapos ng 3-6 araw, ang pasyente ay inilipat sa kanyang karaniwang regimen ng insulin.
Ang tahi matapos ang operasyon sa mga diabetes ay gumaling nang mas mahaba kaysa sa mga malulusog na tao. Maaari itong itch, ngunit hindi mo ito maaaring suklayin. Ang diyeta pagkatapos ng operasyon ay nagpapalipas lamang.
Ang insulin ay maaaring bawiin at ilipat sa paghahanda ng sulfonylurea pagkatapos lamang ng isang buwan o, sa matinding kaso, 3 linggo pagkatapos ng interbensyon. Ngunit sa parehong oras, ang sugat ay dapat gumaling nang maayos, nang walang pamamaga.
Madalas itong nangyayari na ang pagkakaroon ng isang likas na anyo ng diyabetis, pagkatapos ng mga pagmamanipula ng mga siruhano, natatanggap ng pasyente ang bukas na porma na kanilang hinimok.
Kaya, ang mga pangunahing prinsipyo ng operasyon para sa diyabetis ay: ang pinakamabilis na pag-stabilize ng kondisyon, dahil ang operasyon ay hindi maaaring maantala dahil sa pag-unlad ng patolohiya, ang mga operasyon sa tag-araw ay dapat iwasan, palaging natatakpan ng mga antibiotics. Maaari ba akong magkaroon ng operasyon para sa type 2 diabetes? Sa diyabetis ng anumang uri, ang paghahanda ay karaniwang pareho.
Paghahanda: ang glycemia ay dapat na 8-9 yunit, na may matagal na sakit na 10 yunit. Ang pangalawang uri ay dapat ding magkaroon ng presyon ng dugo ng N, ang ihi ay hindi dapat maglaman ng acetone at asukal.
Madalas na mga pathology ng kirurhiko sa mga diabetes
Ang operasyon ng pancreatic ay isinasagawa kung ang iba pang mga uri ng paggamot ay hindi epektibo o imposible.
Mga indikasyon: banta sa buhay ng pasyente dahil sa isang matalim na pagkagambala sa metaboliko, malubhang komplikasyon ng diyabetis, walang mga resulta mula sa konserbatibong paggamot, hindi ka makakagawa ng sc injection ng insulin.
Kung walang mga magkakasamang mga pathology, pagkatapos ng isang araw ang pinatatakbo na pancreas ay nagsisimula nang gumana nang normal. Ang rehabilitasyon ay tumatagal ng 2 buwan.
Mga operasyon sa Oththologologic
Kadalasan sa karanasan ng sakit, ang diyabetis retinopathy at kataract sa mga diabetes ay umuusbong - pag-ulap ng lens ng mata. May panganib ng kumpletong pagkawala ng paningin at ang radicalism ng mga panukala ay ang tanging paraan upang mapupuksa ito. Ang kataract na pagkahinog sa diyabetis ay hindi maaaring asahan. Nang walang isang radikal na panukala, ang rate ng katarata resorption ay napakababa.
Para sa pagpapatupad ng isang radikal na panukalang-batas, ang mga sumusunod na kondisyon ay dapat matugunan: kabayaran para sa diabetes at normal na asukal sa dugo, pagkawala ng paningin na hindi hihigit sa 50%, walang magkakasamang talamak na mga pathologies para sa isang matagumpay na kinalabasan.
Mas mainam na huwag antalahin ang operasyon para sa mga katarata at agad na sumasang-ayon dito, sapagkat ito ay umuusad sa pagbuo ng kumpletong pagkabulag kapag nangyari ang diabetes retinopathy.
Ang mga katarata ay hindi tinanggal kung:
- ang paningin ay ganap na nawala
- Diabetes ay hindi nabayaran,
- may mga scars sa retina,
- may mga neoplasma sa iris; may mga nagpapaalab na sakit sa mata.
Ang pamamaraan ay binubuo sa phacoemulsification: laser o ultrasound. Ang kakanyahan ng pamamaraan: 1 micro incision ay ginawa sa lens - isang pagbutas kung saan ang lente ay durog sa paraang inilarawan sa itaas.
Sa pamamagitan ng isang pangalawang pagbutas, ang mga fragment ng lens ay naisasabik. Pagkatapos ang isang artipisyal na lens, isang biological lens, ay ipinakilala sa pamamagitan ng parehong mga puncture. Ang bentahe ng pamamaraang ito ay ang mga daluyan ng dugo at mga tisyu ay hindi nasaktan, hindi kinakailangan ang mga seams.
Ang pagmamanipula ay itinuturing na isang obserbasyon ng inpatient na inpatient na hindi kinakailangan. Ang pananaw ay naibalik sa loob ng 1-2 araw.
Ang paggamit ng mga patak ng mata, kahit na sa simula ng sakit, ay hindi malulutas ang problema, pansamantala lamang ang pag-unlad ng proseso.
Ang paghahanda at mga prinsipyo nito ay hindi naiiba sa iba pang mga operasyon. Ang nasabing operasyon sa diabetes mellitus ay kabilang sa kategorya ng maliit na traumatiko. Kadalasan, ang patolohiya ay bubuo sa mga batang pasyente ng edad ng pagtatrabaho, habang ang tsansang magkaroon ng isang mahusay na pagtaas ng kinalabasan.
Ang pamamaraan ng interbensyon ay tumatagal mula 10 hanggang 30 minuto, ang lokal na kawalan ng pakiramdam ay inilalapat, manatili sa klinika nang hindi hihigit sa isang araw. Bihira ang mga komplikasyon. Ang opthalmologist ay palaging gumagana nang malapit sa endocrinologist.
Operasyong plastik
Kadalasan maaaring mayroong pangangailangan o pagnanais para sa plastik. Ang plastic surgery ay palaging hindi maaasahan kahit para sa mga malulusog na tao.
Ang mga doktor ay nag-aatubili na kumuha sa naturang pasyente. Kung nakakita ka ng isang doktor na sumasang-ayon na magmanipula nang walang pagkolekta ng mga pagsubok, hindi ito masuwerte. Anong uri ng pananaliksik ang kinakailangan? Ang pagsusuri sa pamamagitan ng isang endocrinologist, optometrist, pangkalahatang practitioner, biochemistry ng dugo, ihi at dugo para sa pagkakaroon ng mga ketone na katawan, dugo para sa VSK at Hg. Pag-ingat sa mga naturang kaso - una sa lahat!
Ang operasyon sa diabetes
Kabilang dito ang tinatawag na metabolic surgery - i.e. Ang mga indikasyon para sa interbensyon ng siruhano ay ang pagwawasto ng mga metabolikong karamdaman sa diyabetis. Sa ganitong mga kaso, ang "gastric bypass surgery" ay isinasagawa - ang tiyan ay nahahati sa 2 mga seksyon at ang maliit na bituka ay naka-off.
Ito ang operasyon No. 1 sa type 2 diabetes.
Ang resulta ng operasyon ay ang normalisasyon ng glycemia, pagbaba ng timbang sa normal, ang kawalan ng kakayahang kumain nang labis, dahil ang pagkain ay agad na papasok sa ileum, na mag-bypass ng maliit.
Ang pamamaraan ay itinuturing na epektibo, 92% ng mga pasyente ay hindi na kumuha ng PSSP. Ang 78% ay may kumpletong paghahatid. Ang mga bentahe ng naturang mga manipulasyon na hindi sila radikal ay isinasagawa gamit ang laparoscopy.
Ang mga nagpapasiklab na proseso at epekto ay nabawasan. Walang mga pilas at ang panahon ng rehabilitasyon ay pinaikling, ang pasyente ay mabilis na pinalabas.
Mayroong mga indikasyon para sa operasyon ng bypass: edad 30-65 taon, ang karanasan sa insulin ay hindi dapat higit sa 7 taon, karanasan sa diyabetis 30, type 2 diabetes.
Ang pagsasagawa ng anumang operasyon para sa diyabetis ay nangangailangan ng isang mataas na kwalipikadong doktor.
Type 1 diabetes: ang panghuli na lunas para sa diabetes kung paano ituring ang Surgery ng diabetes mellitus - mahirap paniwalaan Surgery para sa diabetes na paa: pagbubukas ng isang abscess, stenting, bypass surgery
Maaari ba akong gumawa ng anesthesia para sa diyabetis?

Ang diyabetis ay nangyayari laban sa background ng pinsala sa mga vascular wall sa pamamagitan ng mataas na antas ng glucose at ang pagbuo ng hindi sapat na suplay ng dugo, panloob ng halos lahat ng mga organo at sistema.
Ang kakulangan sa nutrisyon ng tisyu dahil sa mga paghihirap sa pagsipsip ng glucose at pagbaba sa kaligtasan sa sakit ay humantong sa madalas na pag-unlad ng mga komplikasyon sa panahon ng mga interbensyon sa operasyon. Bilang karagdagan, ang proseso ng paggaling pagkatapos ng operasyon ay humadlang sa mabagal na paggaling ng mga sugat na postoperative.
Kaugnay nito, ang mga pasyente na may diyabetis ay nangangailangan ng mga espesyal na taktika ng preoperative na paghahanda at pangpamanhid sa panahon ng operasyon.
Paghahanda para sa operasyon para sa diyabetis
Ang pangunahing gawain upang maiwasan ang mga komplikasyon pagkatapos ng operasyon ay ang pagwawasto ng mataas na asukal sa dugo sa mga pasyente na may diyabetis. Para sa mga ito, ang diyeta ay pangunahing kinokontrol. Ang mga pangunahing patakaran ng therapy sa diyeta bago ang operasyon:
- Pagsasama ng mga pagkaing may mataas na calorie.
- Anim na pagkain sa isang araw sa maliit na bahagi.
- Pagbubukod ng asukal, Matamis, harina at confectionery, matamis na prutas.
- Limitasyon ng mga taba ng hayop at ang pagbubukod ng mga pagkaing mataas sa kolesterol: mataba na karne, pinirito na taba ng hayop, pagkain, mantika, pagkakasala, mataba na kulay-gatas, cottage cheese at cream, butter.
- Ang pagbabawal sa mga inuming nakalalasing.
- Pagpapayaman ng diyeta na may pandiyeta hibla mula sa mga gulay, unsweetened prutas, bran.
Sa isang banayad na anyo ng diyabetis o may kapansanan na pagpapaubaya ng glucose, ang isang mahigpit na diyeta ay maaaring sapat upang bawasan ang asukal sa dugo, sa lahat ng iba pang mga kaso, ang pagsasaayos ng dosis ng mga gamot na nagpapababa ng asukal ay isinasagawa. Ang mga pang-akting na tablet at insulin ay kinansela para sa mga pasyente bawat araw. Ang paggamit ng maikling insulin ay ipinahiwatig.
Kung ang glycemia ng dugo ay mas malaki kaysa sa 13.8 mmol / l, kung gayon ang 1 - 2 na yunit ng insulin ay pinamamahalaan nang intravenously bawat oras, ngunit mas mababa kaysa sa 8.2 mmol / l hindi inirerekumenda na bawasan ang tagapagpahiwatig. Sa isang mahabang kurso ng diyabetis, ginagabayan sila ng isang antas na malapit sa 9 mmol / l at ang kawalan ng acetone sa ihi. Ang paglabas ng glucose sa ihi ay hindi dapat lumampas sa 5% ng nilalaman ng karbohidrat sa pagkain.
Bilang karagdagan sa pagpapanatili ng glucose ng dugo sa mga pasyente na may diyabetis, isinasagawa nila:
- Paggamot ng mga karamdaman sa puso at presyon ng dugo.
- Pagpapanatili ng mga bato.
- Paggamot ng diabetes neuropathy.
- Pag-iwas sa mga nakakahawang komplikasyon.
Sa diyabetis, may mataas na peligro ng pagbuo ng mga atake sa puso, arterial hypertension. Ang mga sugat sa puso ay maaaring nasa anyo ng sakit na ischemic, myocardial dystrophy, cardiac muscle neuropathy. Ang isang tampok ng mga sakit sa puso ay walang sakit na mga anyo ng pag-atake sa puso, na ipinakita sa pamamagitan ng mga pag-atake ng kakulangan, pagkawala ng malay, o isang paglabag sa ritmo ng puso.
Sa sakit sa puso, ang talamak na kakulangan ng coronary ay mahigpit na umuusad, na humahantong sa biglaang pagkamatay. Ang mga pasyente ng diabetes ay hindi ipinakita ang tradisyunal na paggamot sa mga beta-blockers at calcium antagonist dahil sa kanilang negatibong epekto sa metabolismo ng karbohidrat.
Upang maghanda para sa pagpapatakbo ng mga pasyente na may diyabetis na may patolohiya ng cardiac, ginagamit ang mga paghahanda ng dipyridamole - Curantil, Persantine. Pinapabuti nito ang sirkulasyon ng dugo ng peripheral, pinapalakas ang mga pag-ikli ng puso at sa parehong oras ay nagpapabilis ng paggalaw ng insulin sa mga tisyu.
Ang pagbawas ng presyon ng dugo sa mga pasyente na may diyabetis ay kumplikado sa pamamagitan ng epekto ng insulin sa pagpapanatili ng sodium. Kasama ng sodium, ang likido ay pinanatili sa katawan, edema ng pader ng daluyan ay ginagawang sensitibo sa pagkilos ng mga hormon na vasoconstrictive. Bilang karagdagan, ang pinsala sa bato sa diyabetis, mga pagbabago sa atherosclerotic sa mga daluyan ng dugo at labis na labis na katabaan ay nagdaragdag ng hypertension.
Upang mabawasan ang presyur, mas mahusay na magamot sa mga gamot mula sa mga adrenergic blocking groups: beta 1 (Betalok), alpha 1 (Ebrantil), at kasama din ang angiotensin-pag-convert ng mga inhibitor ng enzyme (Enap, Kapoten). Sa mga matatandang tao, ang therapy ay nagsisimula sa diuretics, pagsasama-sama ng mga gamot mula sa ibang mga grupo. Ang pag-aari ng pagbaba ng presyon ay nabanggit sa Glyurenorm.
Kapag lumitaw ang mga palatandaan ng nephropathy, ang asin ay limitado sa 1-2 g, ang mga protina ng hayop hanggang sa 40 g bawat araw. Kung ang mga pagpapakita ng kapansanan sa metabolismo ng taba ay hindi tinanggal ng diyeta, kung gayon ang mga gamot ay inireseta upang bawasan ang kolesterol. Sa diyabetis na polyneuropathy, ipinapahiwatig ang paggamit ng Thiogamma o Belithion.
Ang isang immunological na pagwawasto ay isinasagawa din, na may mga pahiwatig - paggamot sa antibiotic.
Diabetes Anesthesia
Sa panahon ng operasyon, sinusubukan nilang mapanatili ang antas ng glucose sa dugo, pinipigilan ang pagbaba nito, dahil ito ay maaaring humantong sa mga komplikasyon sa utak. Imposibleng tumuon ang mga sintomas ng hypoglycemia sa ilalim ng mga kondisyon ng kawalan ng pakiramdam. Hindi pinapayagan ng pangkalahatang kawalan ng pakiramdam ang mga ito na matagpuan, samakatuwid, ginagamit ang isang pagsubok sa dugo para sa asukal. Kinukuha ito tuwing 2 oras.
Ang mga malalaking dosis ng anestetik, pati na rin ang kanilang pangmatagalang administrasyon ay nagbabawas ng glucose sa dugo. Samakatuwid, sa panahon ng kawalan ng pakiramdam sa panahon ng operasyon, ang isang halo ng glucose at insulin ay pinamamahalaan. Ang pagkilos ng insulin sa panahon ng kawalan ng pakiramdam ay mas mahaba kaysa sa ilalim ng normal na mga kondisyon, kaya ang normal na antas ng glucose ay mabilis na pinalitan ng hypoglycemia.
Kapag gumagamit ng gamot para sa kawalan ng pakiramdam, kailangan mong isaalang-alang ang kanilang epekto sa metabolismo ng mga karbohidrat:
- Ang paglanghap ng paglanghap na may Ether at Fluorotan ay nagdaragdag ng mga antas ng glucose.
- Pinasisigla ng mga bariturates ang pagpasok ng insulin sa mga cell.
- Pinahuhusay ng Ketamine ang aktibidad ng pancreatic.
- Ang kaunting epekto sa metabolismo ay ipinagkaloob ng: droperidol, sodium oxybutyrate, nalbuphine.
Ang mga operasyon ng panandaliang isinasagawa sa ilalim ng lokal na kawalan ng pakiramdam, sa mga pasyente na hindi balanseng emosyonal ay maaaring mapahusay ang mga antipsychotics. Para sa mga operasyon sa mas mababang mga paa't kamay at seksyon ng cesarean, ginagamit ang spinal o epidural anesthesia.
Ang kawalan ng pakiramdam para sa diabetes mellitus sa anyo ng mga iniksyon o pagpapakilala ng isang catheter ay dapat isagawa sa ilalim ng mga kondisyon ng kumpletong katatagan dahil sa pagkamaramdamin ng mga pasyente sa pagbuo ng suppuration.
Ang presyon ng dugo ay hindi rin maaaring mabawasan nang malaki, dahil ang mga diabetes ay hindi nagpapahintulot sa hypotension. Karaniwan, ang presyon ay nadagdagan ng mga intravenous fluid at electrolytes. Ang mga gamot na Vasoconstrictor ay hindi inirerekomenda.
Upang maglagay muli ng pagkawala ng dugo, huwag gumamit ng dextrans - Poliglyukin, Reopoliglyukin, dahil sila ay nasira sa glucose. Ang kanilang administrasyon ay maaaring maging sanhi ng matinding hyperglycemia at glycemic coma.
Ang solusyon ni Hartman o Ringer ay hindi ginagamit, dahil ang lactate mula sa mga ito sa atay ay maaaring maging glucose.
Mga komplikasyon
Ang mga komplikasyon sa postoperative sa mga pasyente na may diyabetis ay nauugnay sa katotohanan na ang pagkawala ng dugo, ang paggamit ng anesthetics at sakit pagkatapos ng operasyon ay nag-activate ng synthesis ng glucose sa atay, ang pagbuo ng mga ketone na katawan, at ang pagbagsak ng mga taba at protina.
Sa malawak na operasyon o sa panahon ng operasyon upang gamutin ang mga komplikasyon ng diabetes, ang hyperglycemia ay maaaring napakataas. Samakatuwid, ang mga pasyente ay inilalagay sa masinsinang mga yunit ng pangangalaga at asukal sa dugo, function ng puso at baga ay sinusubaybayan tuwing 2 oras.
Ginagamit ang Short-acting insulin upang maiwasan ang ketoacidosis at koma. Ipasok ito sa intravenously gamit ang isang solusyon ng 5% glucose. Ang glycemia ay pinananatili sa hanay ng 5 hanggang 11 mmol / L.
Mula sa ikapitong araw pagkatapos ng operasyon, maaari mong ibalik ang pasyente sa isang matagal na insulin o tablet upang mabawasan ang asukal. Upang lumipat sa mga tablet, ang dosis ng gabi ay nakansela muna, at pagkatapos bawat iba pang araw at, sa wakas, ang dosis sa umaga.
Upang mapanatili ang isang matatag na antas ng glucose sa dugo, kinakailangan ang sapat na lunas sa sakit pagkatapos ng operasyon. Karaniwan, ang mga analgesics ay ginagamit para dito - Ketanov, Nalbufin, Tramadol.
Ang mga pasyente ng diabetes sa postoperative period ay inireseta ng mga antibiotics ng isang malawak na spectrum ng pagkilos at mga kumbinasyon ng 2 hanggang 3 species ay ginagamit. Ang mga semisynthetic penicillins, cephalosporins at aminoglycosides ay ginagamit. Bilang karagdagan sa mga antibiotics, ang metronidazole o clindamycin ay inireseta.
Ang mga Mixtures ng protina ay ginagamit para sa nutrisyon ng parenteral, dahil ang matagal na paggamit ng mga solusyon sa glucose ay humahantong sa hyperglycemia, at ang paggamit ng mga lipid mixtures ay humantong sa diyabetis ketoacidosis.Upang madagdagan ang kakulangan ng protina, na maaari ring dagdagan ang mga antas ng glucose sa dugo, ang mga espesyal na mixture para sa mga pasyente ng diabetes - Ang Nutricomp Diabetes at Diazon - ay binuo.
Ang impormasyon sa mga uri ng kawalan ng pakiramdam ay ibinibigay sa video sa artikulong ito.
Ipahiwatig ang iyong asukal o pumili ng isang kasarian para sa mga rekomendasyon.Hindi hinahanap ang paghahanap. Ipinapakita ang Paghahanap, Hindi Natagpuan Hindi nagpapakita.
Posible bang magkaroon ng operasyon para sa diyabetis: mga aspeto ng isyu

Ang mga taong may diyabetis, sa isang degree o iba pa, ay sumasailalim sa operasyon. Ang bilang ng mga sakit na kung saan maaaring maipahiwatig ang paggamot sa kirurhiko.
Gayunpaman, ang mga tampok ng paghahanda ng isang pasyente na may diyabetis para sa operasyon, ang kurso at ang kurso ng postoperative na panahon ay makabuluhang naiiba sa mga malulusog na tao.
Isaalang-alang ang mga tampok ng operasyon para sa diabetes.
Ano ang mga kondisyon para sa operasyon
Tandaan na ang sakit mismo ay hindi isang kontraindikasyon sa operasyon. Bukod dito, sa ilang mga kaso, isinasagawa ito sa isang napakahalagang pangangailangan.
Ang pangunahing kondisyon para sa matagumpay na operasyon ay ang kabayaran sa sakit. At ang isa pang bagay: kahit na ang pinakamaliit na interbensyon na ginagawa ng mga malulusog na pasyente sa isang batayang outpatient (halimbawa, pag-alis ng isang ingrown nail o pagbubukas ng isang abscess) ay dapat gawin lamang sa isang kirurhiko ward.
Sa mahinang kabayaran para sa diyabetis, hindi maaaring magawa ang isang nakaplanong operasyon. Una, ang mga hakbang ay dapat gawin upang mabayaran ang diyabetis. Siyempre, hindi ito nalalapat sa mga kaso kapag isinagawa ang operasyon alinsunod sa mahahalagang indikasyon.
Ang isang ganap na kontraindikasyon sa interbensyon ay isang komiks sa diabetes. Sa ganitong mga kaso, ang mga agarang hakbang ay kinuha upang maalis ang pasyente sa isang mapanganib na kondisyon. Pagkatapos lamang ng mga ito ay maaaring isagawa ang isang operasyon.
Paghahanda ng pasyente para sa operasyon
Ang pangunahing bagay ay ang mga pasyente na sumasailalim ng isang interbensyon, at kahit na mas kagyat, kailangan ng isang pagsubok sa asukal! Ang mga pasyente bago ang interbensyon ng tiyan ay nangangailangan ng insulin. Ang pamantayan sa paggamot ay pamantayan.
Sa buong araw, ang pasyente ay dapat pumasok sa gamot na ito tatlo hanggang apat na beses. Sa mga malubhang kaso at sa kurso ng labile ng diyabetis, pinapayagan ang limang-tiklop na pangangasiwa ng insulin.
Ang maingat na pagsubaybay sa glucose sa dugo sa buong araw ay kinakailangan.
Hindi praktikal na gamitin ang paghahanda ng insulin ng matagal na pagkilos. Ang isang iniksyon ng medium-acting insulin sa gabi ay pinahihintulutan. Ang babalang ito ay dahil sa ang katunayan na bago ang operasyon, kinakailangan ang pagsasaayos ng dosis. At, siyempre, kailangan mong patuloy na masukat ang mga antas ng glucose.
Inireseta ang diyeta na isinasaalang-alang ang sakit na kung saan isinasagawa ang operasyon. Upang maiwasan ang pagbuo ng acidosis, ang pasyente ay limitado sa mga taba. Kung walang mga contraindications, pagkatapos ay ang isang malaking halaga ay inireseta (ang alkalina na tubig ay pinakamahusay).
Kung ang isang operasyon ay inireseta pagkatapos kung saan ang pasyente ay hindi pinapayagan na kumain ng normal, isang kalahating dosis ng insulin ay pinangangasiwaan kaagad bago ang operasyon. Matapos ang kalahating oras, dapat kang magpasok ng isang glucose solution (20-40 milliliters sa isang konsentrasyon ng 40%).
Pagkatapos ng isang limang porsyento na solusyon ng glucose ay natulo. Ang pamamaga ng anesthesia ay karaniwang nag-aambag sa isang mas mataas na pangangailangan para sa insulin, kaya kailangan mong maging maingat kapag inihahanda ang pasyente bago ang operasyon.
Basahin din ang Insulin at ang mga uri nito
Ang diyeta bago ang operasyon ay batay sa mga naturang rekomendasyon:
- nabawasan ang paggamit ng calorie
- madalas na pagkain (hanggang anim na beses sa isang araw),
- pagbubukod ng anumang saccharides,
- puspos na taba ng paghihigpit
- paghihigpit ng mga pagkaing naglalaman ng kolesterol,
- ang pagsasama sa diyeta ng mga pagkaing naglalaman ng pandiyeta hibla,
- pagbubukod ng alkohol.
Kinakailangan din ang pagwawasto ng hemodynamic pathologies. Sa katunayan, ang mga pasyente na may sakit na ito ay makabuluhang pinatataas ang panganib ng atake sa puso. Sa mga pasyente na may diyabetis, ang hindi masakit na uri ng coronary heart disease ay maraming beses na mas malamang na mangyari.
Ang pamantayan para sa pagiging handa ng pasyente para sa operasyon ay:
- normal o malapit sa normal na antas ng glucose (sa mga pasyente na may pangmatagalang sakit, ang mga naturang tagapagpahiwatig ay hindi dapat mas mataas kaysa sa 10 mmol),
- pag-aalis ng glucosuria (asukal sa ihi),
- pag-aalis ng ketoacidosis,
- kawalan ng ihi acetone,
- pag-aalis ng hypertension.
Nabubulok na operasyon sa diabetes
Mayroong mga kaso kapag ang pasyente ay kailangang patakbuhin sa mga kondisyon ng hindi sapat na kabayaran para sa sakit. Sa kasong ito, ang operasyon ay inireseta laban sa background ng mga hakbang na naglalayong alisin ang ketoacidosis. Magagawa lamang ito na may sapat na pangangasiwa ng mahigpit na tinukoy na mga dosis ng insulin. Ang pagpapakilala ng alkalis ay hindi kanais-nais, dahil humantong ito sa masamang mga kahihinatnan:
- isang pagtaas sa hypokalemia,
- intracellular acidosis,
- kakulangan ng dugo ng calcium,
- hypotension
- panganib ng cerebral edema
Ang sodium bikarbonate ay maaari lamang ibigay sa bilang ng dugo sa acid sa ibaba 7.0. Mahalaga upang matiyak ang sapat na paggamit ng oxygen. Inireseta ang antibiotics, lalo na kung ang temperatura ng katawan ay nakataas.
Mahalaga na mangasiwa ng insulin (fractional din), na may sapilitan na kontrol sa mga antas ng asukal. Ang pang-kumikilos na insulin ay pinamamahalaan din, ngunit ang kontrol ng glycemic ay dapat mapanatili pa rin.
Surgery at Nephropathy
Ang Neftropathy ay ang pangunahing sanhi ng kapansanan at pagkamatay ng mga pasyente na may diyabetis. Ito ay nangyayari lalo na dahil sa isang karamdaman sa regulasyon ng humoral na glomerular vascular tone. Bago ang operasyon, kinakailangan upang maalis ang dysfunction ng bato hangga't maaari. Kabilang sa mga therapeutic na hakbang ang ilang mga puntos.
- Pagwawasto ng metabolismo ng karbohidrat (dapat itong maingat na maiugnay sa insulin therapy, dahil ang renal insulinase ay pinigilan habang tumatagal ang kabiguan ng bato, at bumababa ang pangangailangan para sa hormon na ito).
- Masusing pagwawasto at kontrol ng presyon ng dugo.
- Ang pag-alis ng glomerular hypertension (inireseta ang ACE).
- Ang isang diyeta na may paghihigpit sa protina ng hayop (para sa proteinuria).
- Pagwawasto ng mga karamdaman ng metabolismo ng taba (ipinapayong isagawa ang paggamit ng naaangkop na mga gamot).
Ang ganitong mga hakbang ay posible upang makamit ang isang matagumpay na operasyon at ang kurso ng postoperative period sa mga pasyente na may mga komplikasyon sa diabetes.
Mga tampok ng anesthesia ng diabetes
Kapag nagsasagawa ng kawalan ng pakiramdam, napakahalaga na kontrolin ang antas ng glycemia, ang naaangkop na mga parameter ay pinili para sa bawat pasyente nang paisa-isa. Hindi kinakailangang magsikap para sa ganap na normalisasyon nito, dahil ang hypoglycemia ay mas mapanganib kaysa sa hyperglycemia.
Basahin din ang Stem Cell Diabetes Therapy
Laban sa background ng modernong anesthesia, ang mga palatandaan ng pagbaba ng asukal ay naalis o ganap na nagulong.
Sa partikular, ang mga hindi pangkaraniwang bagay tulad ng pagkabalisa, pagkawala ng malay, at kombulsyon ay hindi lilitaw. Bilang karagdagan, sa panahon ng kawalan ng pakiramdam, ang hypoglycemia ay mahirap makilala mula sa hindi sapat na kawalan ng pakiramdam.
Ang lahat ng ito ay nagmumungkahi na ang anesthesiologist ay nangangailangan ng mahusay na karanasan at pag-iingat sa pamamahala ng kawalan ng pakiramdam.
Sa pangkalahatang mga term, maaaring makilala ng isang tao ang gayong mga tampok ng kawalan ng pakiramdam.
- Sa panahon ng operasyon, ang glucose na may insulin ay dapat ibigay, depende sa kalubhaan ng diabetes. Ang control ng asukal ay dapat na palaging: ang pagtaas nito ay naitama ng mga fractional injection ng insulin.
- Dapat alalahanin na ang inhaled na gamot para sa kawalan ng pakiramdam ay nagdaragdag ng glycemia.
- Ang pasyente ay maaaring mai-injected ng mga gamot para sa lokal na kawalan ng pakiramdam: bahagyang nakakaapekto sa glycemia. Ginagamit din ang intravenous anesthesia.
- Siguraduhing subaybayan ang sapat na kawalan ng pakiramdam.
- Ang lokal na kawalan ng pakiramdam ay maaaring magamit nang panandaliang interbensyon.
- Siguraduhing subaybayan ang hemodynamics: ang mga pasyente ay hindi nagpapasensya sa isang pagbaba ng presyon.
- Sa matagal na mga interbensyon, maaaring magamit ang multicomponent anesthesia: ito ay may hindi bababa sa epekto sa asukal.
Mga tampok ng panahon ng pagkilos
Sa diyabetis sa panahon ng postoperative, ang pag-alis ng insulin sa mga pasyente na dating tumanggap ng hormon na ito ay hindi katanggap-tanggap! Ang ganitong pagkakamali ay nagbabanta sa pag-unlad ng acidosis sa isang pasyente.
Sa mga bihirang kaso, posible na mapanatili ang normal na antas ng glucose ng dugo sa kategoryang ito ng mga pasyente. Ngunit kahit na noon, ang mga ito ay iniksyon ng insulin na bahagyang (hindi hihigit sa 8 mga yunit), dalawa hanggang tatlong beses sa isang araw, palaging may 5% glucose.
Kinakailangan na maingat na subaybayan ang pang-araw-araw na ihi dahil sa panganib ng acetone sa loob nito.
Sa kondisyon na ang kondisyon ng pasyente ay nagpapatatag, at ang diyabetis ay nabayaran, pagkatapos ng halos anim na araw (kung minsan mamaya), ang pasyente ay inilipat sa dati (ang nauna bago ang operasyon) regimen ng pangangasiwa ng insulin. Ang mga pasyente na hindi pinapayagan na kumuha ng pagkain sa bawat os sa paunang panahon pagkatapos ng operasyon ay inireseta ang naglalaan ng mga iniksyon sa nutrisyon at insulin.
Maaari mong ilipat ang mga ito sa mga gamot na nagpapababa ng asukal kung gumaling ang sugat, at walang mga nagpapaalab na mga pensyon. At siyempre, ang diabetes ay dapat na mabayaran. Kung hindi man, kinakailangan ang mga iniksyon ng insulin.
Kung ang interbensyon ay kagyat, mahirap makalkula ang tiyak na dosis ng insulin. Pagkatapos ito ay tinutukoy ng antas ng asukal. Dapat itong subaybayan bawat oras (!). Mahalaga upang matukoy ang sensitivity ng pasyente sa hormon na ito, lalo na kung ang diyabetis ay unang napansin.
Kaya, posible ang operasyon para sa diabetes. Maaari rin itong gawin sa malubhang anyo ng diyabetes - ang pangunahing bagay ay upang makamit ang higit pa o hindi gaanong sapat na kabayaran. Ang pagsasagawa ng isang operasyon ay nangangailangan ng malawak na karanasan ng doktor at maingat na pagsubaybay sa kalagayan ng pasyente.
Diabetes anesthesia sa pagpapagaling ng ngipin

Ang impormasyong ito ay magiging kapaki-pakinabang kung ikaw o isang taong malapit sa iyo ay may diyabetis.
Diabetes mellitus sa ngipin - paggamot, prosthetics, pagtatanim at pagkuha ng ngipin
Ang diabetes mellitus ay ang sanhi ng pag-unlad ng ilang mga sakit sa bibig na lukab at ang hitsura ng kakulangan sa ginhawa: sa mga pasyente na may diyabetis, dahil sa nadagdagan na glucose ng dugo at pinahina na sirkulasyon sa malambot na mga tisyu, mayroong isang pakiramdam ng tuyong bibig, nabawasan ang pagdidilig, ang bilang ng mga pathogen microorganism sa oral cavity ay aktibong lumalaki.
May mga pagbabago sa istraktura ng enamel ng ngipin - ito ang sanhi ng pagkabulok ng ngipin.
Dagdag pa, ang isang makabuluhang pagpapahina ng mga proteksiyon na pag-andar ng katawan ay sinusunod sa mga pasyente, ang panganib ng pagkamaramdamin sa mga impeksyon ay nagdaragdag. Ang mga impeksyong ito ay nagdudulot ng mga sakit sa oral cavity, tulad ng gingivitis, periodontitis, periodontal disease.
Ang maagang pagsusuri ng mga sakit sa ngipin at ang kanilang napapanahong paggamot ay naglalaro ng isang mapagpasyang papel sa pagpapanatili ng mga ngipin.
Iyon ang dahilan kung bakit, upang mapagbuti ang kalidad ng buhay ng mga pasyente na may diabetes, kinakailangan upang magbigay ng isang malinaw na samahan ng relasyon sa pagitan ng pagsasanay ng mga endocrinologist at mga dentista.
Sa kasong ito, ang pagpili ng dentista ay dapat na maingat na lapitan. Dapat alalahanin na ang dentista ay dapat na kilalang-kilala sa mga detalye ng paggamot at prosthetics ng mga pasyente na may diyabetis.
Paggamot ng ngipin para sa diyabetis
Ang paggamot sa ngipin sa mga pasyente na may diyabetis ay isinasagawa sa yugto ng kabayaran sa sakit. Sa kaso ng pagbuo ng isang malubhang nakakahawang sakit sa bibig na lukab, ang paggamot ay maaaring isakatuparan ng hindi kumpletong diyabetis, ngunit pagkatapos lamang kumuha ng isang dosis ng insulin. Sa kasong ito, ang pasyente ay inireseta ng mga antibiotics at analgesics.
Ang kawalan ng pakiramdam (anesthesia) ay maaaring magamit lamang sa isang bayad na kondisyon. Kung hindi man, ang lokal na kawalan ng pakiramdam ay maaaring magamit nang malaya.
Dental implants para sa diyabetis, prosthetics
Ang mga prosthetics ng ngipin para sa diyabetis ay nangangailangan ng espesyal na kaalaman at kasanayan mula sa dentista: ang mga pasyente na may diyabetis ay may makabuluhang nadagdagan na threshold para sa sensitivity ng sakit, mayroon silang isang napakababang kaligtasan sa sakit, mabilis silang gulong - dapat itong isaalang-alang kapag pinaplano ang mga prosthetics.
Ang mga denture para sa mga diabetes ay dapat matugunan ang lahat ng mga kinakailangan para sa wastong pagbabalanse ng pagkarga. Kasabay nito, dapat silang gawin ng mga espesyal na materyales, dahil ang mga compound ng metal na malawakang ginagamit sa mga prosthetics ay nakakaapekto sa dami at kalidad ng laway at maaaring maging sanhi ng mga reaksiyong alerdyi.
Ang pinakatanyag ngayon ay mga karamik na korona, na ginagamit para sa mga prosthetics para sa mga pasyente na may diabetes mellitus at hindi mas mababa sa mga ceramikong metal sa kanilang mga katangian ng lakas at aesthetic.
Ang mga implant ng ngipin sa mga pasyente na may diyabetis ay posible. Gayunpaman, sa kasong ito, dapat itong gawin nang may mahusay na pangangalaga at sa pamamagitan lamang ng isang espesyalista na nakakaalam ng lahat ng mga nuances ng mga implant ng ngipin sa mga diabetes. Sa kasong ito, ang pagtatanim ay dapat gawin lamang sa isang bayad na yugto ng diyabetis.
Dental Extraction para sa Diabetes
Ang pagkawasak ng isang ngipin sa isang pasyente na may diyabetis ay maaaring humantong sa pag-unlad ng isang talamak na nagpapasiklab na proseso sa bibig ng lukab. Iyon ang dahilan kung bakit kinakailangan na alisin ang ngipin sa umaga pagkatapos ng isang iniksyon ng insulin. Sa kasong ito, ang dosis ng insulin ay dapat na bahagyang nadagdagan (kumunsulta sa isang endocrinologist). Kaagad bago ang operasyon, banlawan ang lukab ng bibig na may antiseptiko.
Pangangalaga sa ngipin para sa Diabetes
Kapag mayroon kang diabetes - ang mataas na asukal sa dugo ay maaaring makapinsala sa iyong katawan - kabilang ang iyong mga ngipin at gilagid. Maiiwasan ito kung kumuha ka ng responsibilidad para sa kondisyon ng iyong mga ngipin.
Ang pagkontrol sa iyong asukal sa dugo ay isang pangunahing gawain anuman ang uri ng diabetes. Ang mas mataas na antas ng glucose sa dugo, mas mataas ang panganib:
Pagkabulok ng ngipin. Ang lukab sa bibig ay naglalaman ng maraming uri ng bakterya.
Kapag ang almirol at asukal sa pagkain at inumin ay nakikipag-ugnay sa mga bakteryang ito, isang malagkit na patong na form sa ngipin, na humahantong sa pagbuo ng tartar.
Ang mga acid sa tartar mabulok ng enamel ng ngipin, na maaaring humantong sa pagkabulok ng ngipin. Ang mas mataas na antas ng asukal sa dugo, mas malaki ang supply ng asukal at almirol, mas maraming pinsala sa acid sa iyong mga ngipin.
Ang sakit sa gum sa mga unang yugto (gingivitis). Kung hindi mo tinanggal ang malambot na plaka sa iyong mga ngipin na may regular na pagsisipilyo, pagkatapos ito ay nagiging tartar. Ang mas matamis na tartar sa ngipin, mas nakakainis ang marginal gum - bahagi ng gum sa paligid ng leeg ng ngipin. Sa paglipas ng panahon, ang gum ay nagiging namamaga at madaling dumugo. Ito ay gingivitis.
Ang progresibong sakit sa gum (periodontitis). Ang gingivitis na naiwan ng hindi nababago ay maaaring humantong sa isang mas malubhang patolohiya na tinatawag na periodontitis, habang ang malambot na tisyu at buto na sumusuporta sa iyong mga ngipin ay nawasak, maaari silang maging mobile at kahit na malagas.
Ang Periodontitis ay may mas matinding yugto sa mga taong may diabetes dahil binabawasan ng diyabetes ang kakayahang pigilan ang impeksyon. Ang impeksyon sa periodontontitis ay maaari ring maging sanhi ng pagtaas ng asukal sa iyong dugo, na ginagawang mas mahirap pamahalaan ang iyong diyabetis.
Alagaan ang iyong ngipin
Upang makatulong na maiwasan ang pinsala sa iyong mga ngipin at gilagid, seryoso ang pag-aalaga sa diyabetis at ngipin:
Subaybayan ang iyong asukal sa dugo at sundin ang mga tagubilin ng iyong doktor na panatilihin ang iyong asukal sa dugo sa loob ng target na saklaw. Ang mas mahusay na kontrolin mo ang iyong asukal sa dugo, mas malamang na mayroon kang gingivitis at iba pang mga sakit sa ngipin.
Doble ang iyong ngipin dalawang beses sa isang araw (kung maaari pagkatapos ng pag-snack). Gumamit ng isang medium na hard toothbrush (malambot sa panahon ng exacerbation ng ngipin) at toothpaste na naglalaman ng fluoride. Iwasan ang masigla o biglaang paggalaw na maaaring makagambala at makapinsala sa iyong mga gilagid. Isaalang-alang ang paggamit ng isang electric toothbrush.
Brush ang iyong mga ngipin na may dental floss (floss) kahit isang beses sa isang araw. Ang flossing ay tumutulong sa pagtanggal ng plaka sa pagitan ng mga ngipin.
Mag-iskedyul ng isang regular na pagbisita sa dentista. Bisitahin ang iyong dentista ng hindi bababa sa dalawang beses sa isang taon para sa propesyonal na kalinisan ng ngipin para sa mga bato at pagkabulok ng ngipin. Paalalahanan ang iyong dentista na mayroon kang diabetes, upang maiwasan ang hypoglycemia sa panahon ng interbensyon sa ngipin, kumain o magkaroon ng meryenda bago bisitahin ang dentista.
Panoorin ang mga maagang sintomas ng sakit sa gum. Iulat ang anumang mga sintomas ng sakit sa gum sa iyong dentista. Bisitahin din ang iyong dentista para sa anumang iba pang mga palatandaan ng sakit sa bibig at sakit ng ngipin.
Tumigil sa paninigarilyo. Ang paninigarilyo ay nagdaragdag ng panganib ng mga malubhang komplikasyon sa diyabetis, kabilang ang sakit sa gum.
Ang kontrol sa diabetes ay isang pangako sa buong buhay, at kabilang dito ang pangangalaga sa ngipin. Ang iyong mga pagsisikap ay gagantimpalaan ng isang buhay ng malusog na ngipin at gilagid.
Diabetes mellitus sa ngipin - pag-alis, paggamot, prosthetics, pagtatanim ng ngipin
Ministri ng Kalusugan ng Russian Federation: "Itapon ang metro at mga pagsubok sa pagsubok. Wala nang Metformin, Diabeton, Siofor, Glucophage at Januvius! Tratuhin mo siya ng ganito. "
Ang diabetes mellitus ay ang sanhi ng pag-unlad ng ilang mga tampok ng oral cavity.
Sa partikular, sa mga pasyente na may diyabetis, na may kaugnayan sa isang pagtaas ng antas ng glucose sa dugo at mga sakit sa sirkulasyon sa mga malambot na tisyu, mayroong isang pakiramdam ng tuyong bibig, isang pagbawas sa pagluluto, at pagbuo ng cheylosis.
Bilang karagdagan, ang bilang ng mga pathogenic microorganism ay aktibong lumalaki sa bibig ng lukab. Mayroon ding mga pagbabago sa istraktura ng enamel ng ngipin, na ang dahilan para sa pagtaas ng antas ng karies.
Kasabay nito, ang isang makabuluhang panghihina ng mga proteksiyon na function ng katawan ay sinusunod sa mga pasyente, at samakatuwid, ang panganib ng pagkakalantad sa mga impeksyon ay tumataas. Ang mga impeksyong ito ay nagdudulot ng malubhang sakit ng oral cavity, tulad ng gingivitis, periodontitis, periodontal disease.
Ang maagang pagsusuri ng mga sakit ng oral cavity at ang kanilang napapanahong paggamot ay naglalaro ng isang mapagpasyang papel sa pagpapanatili ng mga ngipin.
Iyon ang dahilan kung bakit dapat bisitahin ang isang pasyente sa diyabetis sa dentistry na may tulad na pagiging regular bilang isang endocrinologist. Sa kasong ito, ang pagpili ng dentista ay dapat na maingat na lapitan.
Dapat alalahanin na ang dentista ay dapat na pamilyar sa mga detalye ng paggamot at prosthetics ng mga pasyente na may diyabetis.
Paggamot ng ngipin para sa diyabetis, dentista
Ang paggamot sa ngipin sa mga pasyente na may diyabetis ay isinasagawa na may bayad na anyo ng sakit. Sa kaso ng pagbuo ng isang malubhang nakakahawang sakit sa bibig na lukab, ang paggamot ay maaaring isakatuparan ng hindi kumpletong diyabetis, ngunit pagkatapos lamang kumuha ng isang dosis ng insulin. Sa kasong ito, ang pasyente ay inireseta ng mga antibiotics at analgesics.
Tulad ng para sa kawalan ng pakiramdam, maaari itong magamit lamang sa isang bayad na kondisyon. Sa kasong ito, ang lokal na kawalan ng pakiramdam ay maaaring malayang magamit.
Dental prosthetics at pagtatanim sa diyabetis
Ang mga parmasya ay muling nais na magbayad sa mga diyabetis. Mayroong isang makatuwirang modernong gamot sa Europa, ngunit nananahimik sila tungkol dito. Na.
Ang mga ngipin na prosthetics para sa diyabetis ay nangangailangan ng espesyal na kaalaman mula sa dentista. Dahil, hindi lahat ng doktor ay nakakaalam na sa mga pasyente na may diabetes, ang threshold ng pagkasensitibo ng sakit ay lubos na nadagdagan, ang kanilang kaligtasan sa sakit ay lubos na nabawasan, at mabilis silang napapagod.
Ang mga denture para sa mga diabetes ay dapat matugunan ang mga kinakailangan para sa wastong pagbabalanse ng pagkarga. Bukod dito, dapat silang gawin ng mga espesyal na materyales - nikel-chromium at alloy ng kobalt-chromium. Dahil ang mga compound ng metal na malawakang ginagamit sa mga prosthetics ay nakakaapekto sa dami at kalidad ng laway at maaaring maging sanhi ng mga reaksiyong alerdyi.
Ang pinakatanyag ngayon ay mga karamik na korona, na ginagamit para sa mga prosthetics para sa mga pasyente na may diabetes mellitus at hindi mas mababa sa mga ceramikong metal sa kanilang mga katangian ng lakas at aesthetic.
Ang mga implant ng ngipin sa mga pasyente na may diyabetis ay posible. Gayunpaman, sa kasong ito, dapat itong gawin nang may mahusay na pag-aalaga at lamang sa isang mahusay na espesyalista na nakakaalam ng lahat ng mga nuances ng mga implant ng ngipin sa mga diabetes. Sa kasong ito, ang pagtatanim ay dapat na gumanap lamang sa bayad na diyabetis.
Diabetes at Anesthesia: Ano ang mga panganib?

Ang diyabetis ay isang paglabag sa panloob na kontrol ng asukal sa dugo at / o isang kakulangan o pagtutol sa hormon ng insulin. Diabetes mellitus - isang sistematikong sakit na may mga kahihinatnan para sa mga paglihis sa halos bawat sistema ng katawan. Dahil dito, ang mga pasyente na may diyabetis ay maaaring magkaroon ng karagdagang panganib sa panahon ng operasyon at kawalan ng pakiramdam.
Dental Extraction para sa Diabetes
Ang pagkawasak ng isang ngipin sa isang pasyente na may diyabetis ay maaaring humantong sa pag-unlad ng isang talamak na nagpapasiklab na proseso sa bibig ng lukab. At ang pamamaraan ng pag-alis mismo ay maaaring maging sanhi ng agnas ng sakit.
Iyon ang dahilan kung bakit kinakailangan na alisin ang ngipin sa umaga pagkatapos ng isang iniksyon ng insulin. Sa kasong ito, ang dosis ng insulin ay kailangang bahagyang nadagdagan.
Kaagad bago ang operasyon, banlawan ang lukab ng bibig na may antiseptiko.
Nagkaroon ako ng diabetes sa loob ng 31 taon. Siya ay malusog ngayon. Ngunit, ang mga kapsula na ito ay hindi naa-access sa mga ordinaryong tao, hindi nila nais na ibenta ang mga parmasya, hindi ito kapaki-pakinabang para sa kanila.
Diabetes, sakit sa puso, at kawalan ng pakiramdam
Ang diyabetis ay may isang pinabilis at pagtaas ng rate ng sakit sa puso, tulad ng pagpapatigas ng mga arterya. Sa katunayan, ang diyabetis ay nagdaragdag ng panganib sakit sa cardiovascular apat hanggang limang beses. Bilang karagdagan, ang mga pasyente na may diyabetis ay hindi laging may malinaw na mga palatandaan (halimbawa, mas kaunting sakit sa dibdib) kapag naroroon ang sakit sa puso.
Pinatataas nito ang panganib na magkaroon ng mga komplikasyon sa kirurhiko at postoperative na mga cardiovascular. Ang myocardial infarction, cardiac ischemia, arrhythmia at ang panganib ng cardiac arrest ay nadagdagan. Ang anesthetist ay susubaybayan nang mabuti ang ECG at mahahalagang palatandaan upang mabawasan ang peligro na ito.
Diabetic kidney at kawalan ng pakiramdam
Neftropathy - sakit sa bato - mas malamang na naroroon sa mga pasyente na may diyabetis. Ito ay dahil sa labis na glucose sa mga diabetes kung saan nakalantad ang mga bato.
Ang sakit sa bato ay nagbabago sa metabolismo at pag-aalis ng ilang mga gamot sa sakit, na humahantong sa hindi mahuhulaan na mga tugon sa ilang mga gamot, pati na rin ang potensyal para sa pagbuo ng mga mapanganib na gamot.
Ang mga bato ay may pananagutan din sa pagtulong sa balanse ng mga mahalagang electrolyte sa katawan, tulad ng sodium, potassium, at calcium. Ang hindi maayos na regulasyon o binago na balanse ng mga sangkap na ito ay maaaring humantong sa mapanganib na mga kahihinatnan, tulad ng nakamamatay na puso na arrhythmia.
Ang mga panganib ng mataas na asukal sa dugo
Ang mga type 1 na may diabetes ay nasa panganib para sa ketoacidosis ng diabetes kapag ang asukal sa dugo ay tumataas sa napakataas na antas. Diabetic ketoacidosis, tulad ng alam mo, sumusunod ito mula sa mga epekto ng hindi tamang metabolismo ng labis na asukal sa dugo. Sa kawalan ng insulin sa type 1 diabetes, ang asukal ay hindi masusunog bilang gasolina para sa katawan.
Sa halip, napapabagsak ang mga taba at ang mga keton ay lumalaki bilang isang produkto ng metabolismo na ito. Nakakalason ang mga keton kapag naipon sila sa dugo. Ang acidid, mababang dugo pH (mataas na antas ng acid), ay nagiging sanhi ng mga mapanganib na pagbabago sa buong katawan. Kasama sa mga panganib ang kidney failure, cerebral edema, electrolyte problem, at heart failure.
Sa type 2 na mga diabetes, isang kondisyon na tinatawag na hyperosmolar syndrome. Ang napakataas na asukal sa dugo ay nagreresulta sa pagtaas ng pagkawala ng likido sa pamamagitan ng mga bato.
Ang matinding pag-aalis ng tubig at mapanganib na mababang antas ng potasa ay ilan sa mga panganib ng kondisyong ito.
Tinatawag din itong "non-ketone" syndrome, dahil ang mga ketones ay karaniwang hindi ginawa, mula pa type 2 diabetes ang ilang mga insulin ay naroroon, pinipigilan ang kanilang pagbuo.
Ang mga panganib ng mababang asukal sa dugo
Ang mababang asukal sa dugo, na tinatawag na hypoglycemia, ay lumilikha ng mga paghihirap sa konsentrasyon at iba pang mga pagbabago sa proseso ng pag-iisip o antas ng kamalayan.
Hypoglycemia maaaring malito sa panahon ng postoperative sa iba pang mga problema, tulad ng labis na dosis ng droga o stroke, na humahantong sa hindi kinakailangang pagsubok at therapy.
Ang mababang asukal sa dugo ay nagdudulot din ng adrenaline, na maaaring humantong sa mabilis o hindi regular na tibok ng puso. Ang iba pang mga problema sa sistema ng puso at nerbiyos ay maaari ring maganap.
Mga indikasyon at contraindications
Natukoy ng mga doktor ang maraming mga kadahilanan na kumplikado ang pag-install ng mga implant para sa mga uri ng diabetes mellitus 1 at 2. Halimbawa, ang isa sa mga pinaka-karaniwang komplikasyon ay ang pagtanggi sa ngipin.
Ang diabetes mellitus ay nailalarawan sa pamamagitan ng isang pagkasira sa daloy ng dugo sa pamamagitan ng maliliit na daluyan ng dugo, na humahantong sa isang pagbagal sa pagbuo ng buto. Ang sitwasyong ito ay mas karaniwan sa isang form ng patolohiya na umaasa sa insulin.
Ang isa pang kadahilanan na humahantong sa mga komplikasyon ng pagtatanim ay isang madepektong paggawa ng immune system.
Upang ang mga implant ng ngipin ay matagumpay sa diyabetis, dapat na matugunan ang mga sumusunod na kondisyon.
- Ang anumang paggamot sa ngipin ay isinasagawa kasama ang endocrinologist, na kumokontrol sa proseso ng pangunahing patolohiya.
- Sa type 2 diabetes mellitus, ang isang mahigpit na diyeta ay inireseta para sa mga pasyente, at lalo na sa mga malubhang kaso mayroong pangangailangan para sa pansamantalang therapy sa insulin.
- Ang mga pasyente ay dapat na ganap na ihinto ang paninigarilyo at pag-inom ng alkohol para sa tagal ng paggamot.
- Ang Prosthetics o pagkuha ng ngipin sa diabetes mellitus ay posible sa mga indeks ng glycemic na hindi mas mataas kaysa sa 7.0 mmol / L.
- Upang makakuha ng magagandang resulta, ang mga pasyente ay hindi dapat magdusa mula sa iba pang mga pathologies na maaaring kumplikado ang pagtatanim. Kung mayroong anumang mga sakit, kung gayon ang yugto ng patuloy na pagpapatawad ay dapat na makamit.
- Ang isang mahalagang punto ay ang pagsunod sa lahat ng kinakailangang mga patakaran para sa pangangalaga sa bibig. Sasabihin sa iyo ng pinakamahusay na pinatatakbo na espesyalista ang tungkol dito.
Para sa maximum na tagumpay ng pamamaraan, ang lahat ng mga pasyente ay kailangang malaman ang mga tampok ng interbensyon sa kirurhiko. Upang hindi mabigyan ng anumang pagkakataon ang pagkakaroon ng anumang nagpapaalab na sakit, ang therapy ng antibacterial ay inireseta na tumatagal ng higit sa 10 araw.
Mahalaga na ang profile ng glycemic sa panahon ng paggaling ay hindi lalampas sa 9.0 mmol / L, na magbibigay ng pagkakataon sa prostheses na mas mahusay na mag-ugat. Hanggang sa mawala ang lahat ng mga nagpapaalab na kondisyon, ang mga pasyente ay dapat na regular na bisitahin ang dentista.
Basahin din: Ang pagpapakita ng diyabetis sa oral cavity: mga komplikasyon sa diyabetis.
Mahalagang isaalang-alang ang pagtaas ng oras ng osseointegration sa type 1 diabetes o sa malubhang anyo ng uri 2, na humigit-kumulang anim na buwan.
Dapat ding pansinin ang katotohanan na ang lahat ng mga doktor ay hindi inirerekomenda ang pagtatanim na may agarang paglabas sa diabetes mellitus. Ito ay dahil sa isang pagbawas sa metabolikong proseso ng mga pasyente.
Ano ang tumutukoy sa tagumpay ng pagmamanipula
Ang kanais-nais na kinalabasan ng pamamaraan ay natutukoy sa tagal ng sakit at uri nito. Ang mas mahaba ang isang tao ay nagdurusa sa diyabetis, mas mataas ang posibilidad ng pagkabigo. Gayunpaman, kung ang mga tagapagpahiwatig ng glycemia ay nasa loob ng normal na mga limitasyon, at ang pasyente ay kumokontrol ng asukal nang maayos, hindi mahalaga ang una o pangalawang uri ng diyabetes, ang implantasyon ay magiging maayos.
Ang isang maayos na pampalusog na diyeta ay nagdaragdag ng mga pagkakataon ng tagumpay, dahil pinapayagan ka nitong babaan ang mga antas ng asukal, saturate ang katawan na may mga kinakailangang nutrisyon.
Sa matagal na therapy ng insulin, na sinamahan ng kawalang-tatag ng profile ng glycemic, ang mga implant ay hindi dapat mailagay.
Dapat tandaan na ang paggaling na nakasalalay sa insulin ng anumang ibabaw ng sugat ay mas matagal kaysa sa mga banayad na anyo ng patolohiya.
Ayon sa klinikal na karanasan ng mga doktor, ang mga pasyente na sumailalim sa paunang kalinisan ng oral cavity ay mas malamang na magtagumpay. Dito, ang karaniwang therapeutic dentistry ay dumating sa pagsagip, na nagpapahintulot sa iyo na pagalingin ang carious na ngipin at alisin ang pamamaga. Inirerekomenda din na kumuha ka ng antimicrobial nang maaga.
Ang tagumpay ng pamamaraan ay kapansin-pansing nabawasan kung ang mga pasyente ay may:
- hinahanap ngipin
- nakakahawang proseso
- mga sakit ng cardiovascular system, lalo na sinamahan ng mga sintomas ng pagpalya ng puso,
- sakit na periodontal, periodontitis,
- xerostomia.
Dapat isaalang-alang ng mga doktor ang epekto ng disenyo ng implant sa kakayahang mag-ugat. Sa partikular na kahalagahan ay ang mga parameter. Hindi ka dapat pumili ng labis na haba o maikli, mas mahusay na huminto sa 10-13 mm.
Upang maiwasan ang mga posibleng alerdyi sa mga sangkap ng implant, upang maiwasan ang mga pagbabago sa komposisyon ng laway, dapat kang pumili ng mga istruktura na gawa sa kobalt o nikel, ang kanilang mga haluang metal na may kromium. Ang mga disenyo ay dapat matugunan ang mga kinakailangan ng kalidad, wastong pamamahagi ng pagkarga sa ngipin.
Ipinapakita ng mga istatistika na ang mas mahusay na mga implant ay nag-ugat sa mas mababang panga. Dapat isaalang-alang ng mga Orthopedist ang katotohanang ito kapag nagmomodelo ng istraktura.
Mga tampok ng prosthetics para sa diyabetis
Ang dental prosthetics para sa type 1 at type 2 diabetes ay hindi madaling gawain.
Nangangailangan ito ng mataas na propesyonalismo mula sa isang orthopedic dentist, dentist, periodontist at dental surgeon, pati na rin mula sa isang bilang ng mga kondisyon sa bahagi ng pasyente.
At ang pangunahing bagay mula sa mga kondisyong ito ay ang diyabetis ay dapat na mabayaran nang maayos, iyon ay, ang antas ng asukal ay malapit sa normal sa buong panahon ng paggamot ng orthopedic.
Bilang karagdagan, ang mga pasyente ay dapat na mahigpit na obserbahan ang kalinisan: magsipilyo ng kanilang mga ngipin pagkatapos kumain (o kahit na banlawan ang kanilang bibig) at alisin ang mga labi ng pagkain sa pagitan ng mga ngipin na may isang espesyal na floss.
Bago ang mga prosthetics, kailangan mong kumunsulta sa isang endocrinologist. Kinakailangan ang mandatory paghahanda ng oral cavity: kasama dito ang paggamot ng mga karies, periodontitis, pagkuha ng ngipin.
Sa panahon ng mga pamamaraan ng ngipin, ang mga malambot na tisyu ay nasugatan, at tulad ng alam mo, na may hindi kumpletong diyabetes, ang mga sugat ay nagpapagaling nang mahina at mas maraming oras ang kinakailangan.
Posible ba ang operasyon sa diyabetis at kung paano maghanda para sa kanila?

Mayroon bang operasyon para sa diyabetis? Oo, ginagawa nila, ngunit ang pasyente ay nangangailangan ng mas masusing paghahanda para sa operasyon. Ang kahirapan ay namamalagi sa katotohanan na ang karamdaman ay nangangailangan ng isang paglabag sa mga proseso ng karbohidrat at metaboliko, na maaaring magdulot ng malubhang kahihinatnan.
Ang malubhang pagpapagaling pagkatapos ng operasyon para sa diyabetis ay tumatagal ng mas matagal, kumpara sa mga pasyente na walang diyabetis. Bilang karagdagan, ang panganib ng pagbuo ng isang nagpapasiklab na proseso ay nagdaragdag, na maaaring magpahaba ng panahon ng rehabilitasyon at magpalala ng estado ng kalusugan sa pangkalahatan. Kung ang pasyente ay naghihirap mula sa isang likas na anyo ng diyabetis, pagkatapos pagkatapos ng operasyon, maaaring maganap ang isang paglipat sa bukas na form.
Kaya ginagawa ba ang operasyon sa diabetes? Kung mayroong isang direktang indikasyon para sa radikal na therapy, kung gayon ginagawa nila. Ngunit ang pasyente ay ipinakita ng espesyal na pagsasanay na magbabawas sa mga panganib sa kalusugan.
Ang susi sa tagumpay ng isang operasyon ng anumang pagiging kumplikado ay isang hanay ng mga hakbang na naglalayong bayaran ang sakit. Dahil sa likas na katangian ng kurso ng sakit, kahit na ang pinakasimpleng mga interbensyon sa kirurhiko ay dapat gawin sa operating room, ang mga manipulasyon sa klinika ng outpatient ay hindi katanggap-tanggap.
Kung pinag-uusapan natin ang tungkol sa isang nakaplanong operasyon, pagkatapos ito ay ipagpaliban hanggang sa makamit ang isang mahusay na kabayaran para sa diyabetis. Sa kaganapan ng isang emerhensiya, isinasagawa ang isang pagsusuri sa peligro para sa buhay at isang desisyon ay ginawa batay dito.
Ang pangunahing mga prinsipyo ng radikal na therapy:
- ang operasyon ay hindi maaaring maantala - ang pasyente ay kailangang ma-stabilize at mapatakbo sa lalong madaling panahon,
- Hindi inirerekumenda na maisagawa ang operasyon sa mainit na panahon,
- ang lahat ng mga operasyon ay isinasagawa sa ilalim ng proteksyon ng mga antibiotics.
Sa pangkalahatan, ang paghahanda ng pasyente ay palaging nagsisimula sa isang pagsusuri sa dugo para sa glucose. Kaagad bago ang operasyon, kinakailangan ang therapy sa hormone - sa nakaraang araw ang pasyente ay binibigyan ng kinakailangang dosis ng mga hormone para sa 3-4 na mga iniksyon. Sa advanced form ng sakit, maaaring kailanganin ang isang ikalimang iniksyon ng isang hormonal na gamot.
Kapag naghahanda ng isang pasyente na may diyabetis para sa operasyon, ipinapayong gumamit ng short-acting insulin, dahil kaagad bago ang pamamaraan, kinakailangan ang isang pagsasaayos ng nilalaman ng hormone sa orgasm. Ang isang ipinag-uutos na sangkap ng paghahanda ay isang therapeutic diet.
Kaagad bago ang operasyon, isinasagawa ang mga sumusunod na aksyon:
- pangangasiwa ng 0.5 dosis ng insulin,
- ang pagpapakilala ng glucose nang hindi mas maaga kaysa sa kalahating oras pagkatapos ng iniksyon ng insulin.
Ang mga sumusunod na tagapagpahiwatig ay nagpapahiwatig na ang pasyente ay handa na para sa operasyon para sa type 2 diabetes:
- ang glucose sa dugo ay 8-9 na yunit. Ang pagbubukod ay ang mga pasyente na nasuri na may diyabetes nang matagal, sa kasong ito 10 pinahihintulutan ang mga yunit,
- normal ang dugo o bahagyang mas mababa sa normal,
- ang urinalysis ay walang positibong tugon sa acetone at asukal.
Ang isang operasyon ay maaaring inireseta sa isang diyabetis upang mapabuti ang kanyang pangkalahatang kondisyon. Ang ganitong desisyon ay ginawa kapag ang iba pang mga pamamaraan ng paggamot sa sakit ay hindi epektibo o imposible. At ito ay tiyak na radikal na therapy na ngayon ay itinuturing na pinaka moderno at epektibo.
Upang ang papasok na manggagamot ay magpasya sa paglipat mula sa konserbatibong therapy hanggang sa radikal na therapy, dapat na malinaw na mga indikasyon. Ang mga dahilan para sa operasyon ay:
- isang pathological metabolikong karamdaman na nagdudulot ng direktang banta sa buhay ng pasyente,
- pagkilala ng mga malubhang komplikasyon ng diabetes,
- mababang pagiging epektibo ng konserbatibong paggamot,
- contraindications para sa subcutaneous injections ng hormone.
Ibinigay na ang ibang mga organo at sistema ng pasyente ay walang malubhang mga pathologies, na isang araw pagkatapos ng operasyon, ang pancreas ay gumagana nang normal. Ang isang buong kurso ng rehabilitasyon ay tumatagal ng dalawang buwan.
Spinal Surgery para sa Mga Pasyente sa Diabetic
Ang operasyon ng gulugod para sa diyabetis, kahit na sa kasalukuyang antas ng pag-unlad ng agham at gamot, ay nananatiling may problema. Bukod dito, ang mga problema ay nagsisimula na lumitaw hindi sa panahon ng operasyon, ngunit sa panahon ng rehabilitasyon. Ang pinakamahirap na bagay ay para sa mga pasyente na may isang form na umaasa sa insulin na diabetes - sa 78% ng mga pinamamahalaan na pasyente, ang mga komplikasyon ng isa o isa pang anyo ng kalubhaan ay ipinahayag.
Sa konklusyon, maaari nating sabihin na ang anumang operasyon ng operasyon para sa mga pasyente na nasuri na may diyabetis ay posible. At ang tagumpay ng radikal na paggamot ay higit sa lahat ay nakasalalay sa tama ng pagsasaayos ng medikal ng kondisyon ng pasyente at ang mga resulta ng kabayaran sa diabetes.
Bilang karagdagan, ang parehong koponan ng siruhano at anesthetist ay dapat magkaroon ng isang sapat na antas ng propesyonalismo upang gumana sa mga diabetes.