Ang pathogenesis at etiology ng diabetes
Ang diabetes ay isa sa mga pinaka-karaniwang diagnosis ng ating oras. Nakakaapekto ito sa mga tao ng lahat ng nasyonalidad, edad at klase. Mukhang imposibleng protektahan ang iyong sarili o i-insure ang iyong sarili mula dito. Ito ay isang hindi nakikita na karamdaman na maaaring lumabas nang hindi inaasahan at bigla. Gayunpaman, hindi ito palaging nangyayari.
Ang artikulong ito ay nakatuon sa etiology, pathogenesis, at klinikal na pagtatanghal ng diabetes mellitus (DM). Malapit din naming hawakan ang isyu ng diagnosis at paggamot nito. Makikita mo na ang sakit na ito ay may mga tukoy na provokursor at sanhi, na ibinigay na, ang mga hakbang sa pag-iwas ay maaaring mabuo upang maiwasan ito. Malalaman mo rin ang pangunahing mga sintomas ng sakit, na makakatulong sa iyo na matukoy ang paglitaw nito sa oras at humingi ng napapanahong kwalipikadong tulong.
Kaya - ang diabetes mellitus (etiology, klinika, tinalakay ang paggamot sa ibaba).
Maikling tungkol sa sakit
Ang diabetes ay isang talamak na sakit ng endocrine system na nauugnay sa paggawa ng insulin, na ipinakita sa labis na glucose sa dugo. Ang sakit na ito ay maaaring makapukaw ng mga sakit na metaboliko at maging sanhi ng iba pang mga malubhang karamdaman mula sa puso, bato, daluyan ng dugo, at iba pa.
Pag-uuri
Bago pag-aralan ang mga pangunahing kalagayan ng diabetes mellitus (klinika, paggamot, pag-iwas ay ipinakita sa materyal na ito), dapat mong pamilyar ang iyong sarili sa pangkalahatang kinikilalang pag-uuri.
Ayon sa sistemang medikal, ang sakit na ito ay nahahati sa:
- Uri ng diabetes mellitus, na sanhi ng isang ganap na kakulangan ng insulin dahil sa ang katunayan na ang mga organo ng endocrine ay hindi maaaring makagawa nito sa tamang sukat. Ang isa pang pangalan para sa type 1 diabetes ay nakasalalay sa insulin, dahil ang tanging paggamot lamang nito ay regular na regular na pangangasiwa ng insulin.
- Ang type 2 na diabetes mellitus ay isang kinahinatnan ng hindi tamang pakikisalamuha ng mga selula ng insulin at tisyu. Ang karamdaman na ito ay itinuturing na independyente ng insulin, dahil hindi ito kasangkot sa paggamit ng gamot na ito para sa mga layunin ng paggamot.
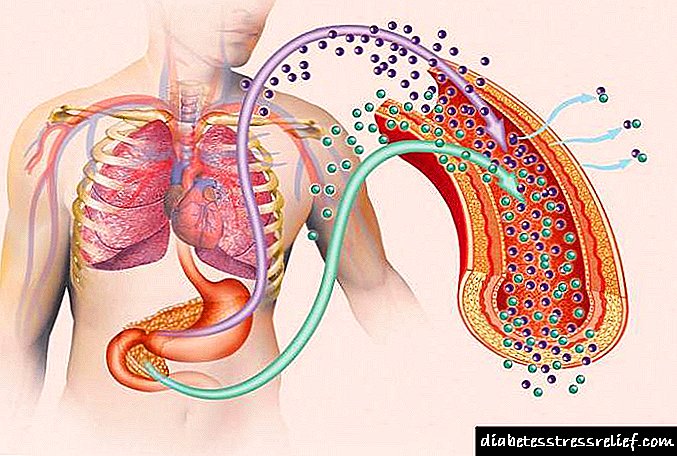
Tulad ng nakikita mo, ang mga sanhi ng mga sakit na ito ay naiiba sa bawat isa. Samakatuwid, ang mga klinika para sa type 1 at type 2 diabetes ay magkakaiba din. Gayunpaman, pag-uusapan natin ito nang kaunti.
Ano ang nangyayari sa katawan sa panahon ng isang karamdaman?
Ang pathogenesis ng sakit
Ang mekanismo ng pinagmulan at pag-unlad ng diabetes ay dahil sa dalawang pangunahing lugar:
- Kakulangan ng pancreatic insulin. Maaaring mangyari ito dahil sa napakalaking pagkasira ng mga endocrine cells ng organ na ito dahil sa pancreatitis, impeksyon sa virus, nakababahalang sitwasyon, cancer at autoimmune na karamdaman.
- Hindi pagkakapareho ng mga karaniwang proseso sa pagitan ng mga selula ng tisyu at insulin. Ang kondisyong ito ay maaaring mangyari bilang isang resulta ng mga pagbabago sa pathological sa istraktura ng insulin o isang paglabag sa mga cellular receptors.
Etiology ng sakit
Bago ka makilala ang diagnosis, klinika, paggamot ng diyabetis, dapat mong malaman ang tungkol sa mga sanhi ng paglitaw nito.
Karaniwang tinatanggap na ang diabetes ay isang namamana na sakit na kumplikado ng iba pang mga kadahilanan na nakakaakit.
Kung pinag-uusapan natin ang tungkol sa diabetes mellitus ng unang uri, kung gayon ang sanhi ng sakit ay maaaring maging mga impeksyon sa virus na nakakaapekto sa mga cell ng pancreas (rubella, mumps, chickenpox).
Sa kaso ng type 2 diabetes, ang labis na katabaan ay maaaring maging isang provocateur.
Ang isang mahalagang kadahilanan sa pagpapakita ng klinika ng mellitus ng klinika ay dapat isaalang-alang na mga nakababahalang sitwasyon na maaaring magkaroon ng negatibong epekto sa endocrine system at paggawa ng insulin, pati na rin ang masamang gawi at isang nakaupo na pamumuhay.

Kaya, nalaman namin ang etiology ng diabetes. Ang klinika ng sakit na ito ay isasampa sa ibaba.
Mga karaniwang sintomas
Napakahalaga upang malaman ang mga pangunahing pagpapakita ng diabetes upang mapansin ang mga ito sa oras, kumunsulta sa isang espesyalista at simulan ang indibidwal na therapy. Ang klinika ng diabetes mellitus (diagnosis, paggamot, pag-iwas sa mga hakbang ay pag-uusapan nang detalyado) ay napaka-magkakaugnay sa mga sintomas na sintomas.
Ang mga pangunahing klinikal na palatandaan ng sakit ay kinabibilangan ng:
- Sobrang pag-ihi, lalo na sa gabi. Ito ay dahil sa labis na pagkakaroon ng glucose sa ihi.
- Ang tuluy-tuloy na pandamdam ng uhaw, na hinimok ng malaking pagkalugi ng likido, pati na rin isang pagtaas ng presyon ng dugo.
- Isang walang kabuluhan na pagkagutom na nangyayari bilang isang resulta ng mga karamdaman sa metaboliko.
Ang mga sintomas na ito, na lumilitaw nang mabilis at nang sabay-sabay, ay mga katangian na tagapagpahiwatig ng isang uri 1 klinika ng diabetes mellitus. Bagaman sila ay karaniwang itinuturing na karaniwang mga palatandaan para sa diyabetis ng lahat ng mga uri. Kung pinag-uusapan natin ang tungkol sa isang sakit na umaasa sa insulin, dapat nating banggitin ang malakas na pagbaba ng timbang na dulot ng pagtaas ng metabolikong pagkasira ng mga taba at protina.
Ang pagkakaroon ng timbang ay likas sa klinika ng type 2 diabetes.

Ang pangalawang sintomas ng diabetes sa lahat ng mga uri ay kinabibilangan ng:
- nasusunog na pandamdam ng balat at mauhog na lamad,
- kahinaan ng kalamnan
- kapansanan sa paningin
- mahinang pagpapagaling ng sugat.
Tulad ng nakikita mo, ang mga klinikal na pagpapakita ng diyabetis ay binibigkas at nangangailangan ng agarang atensiyong medikal.
Mga komplikasyon sa sakit
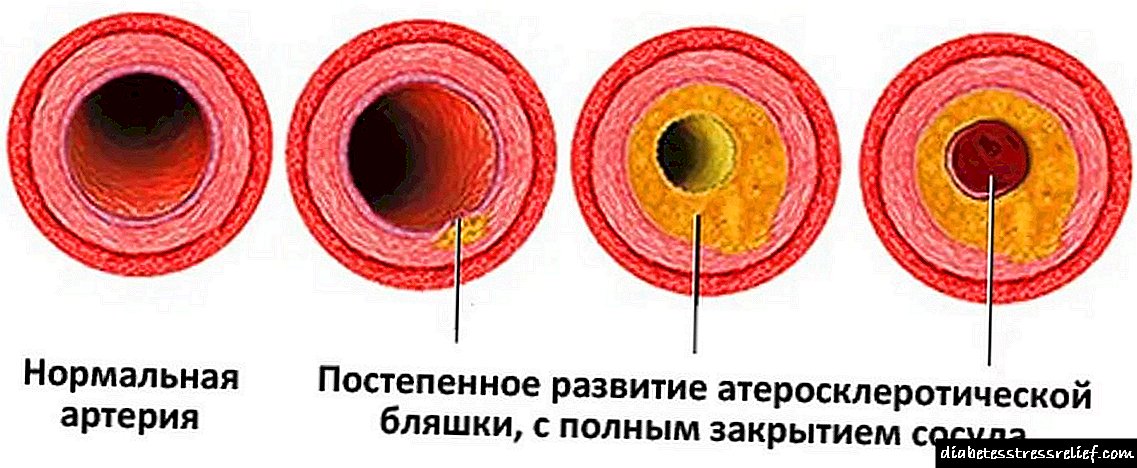
Napakahalaga upang simulan ang napapanahong paggamot. Sapagkat ang diyabetis ay nailalarawan sa pamamagitan ng provocation ng mga malubhang sakit tulad ng atherosclerosis, depression, ischemia, convulsions, pinsala sa bato, ulcerative abscesses, at pagkawala ng paningin.
Bukod dito, kung hindi mo tinatrato ang sakit na ito o hindi pinapabayaan ang reseta ng isang doktor, maaaring mangyari ang hindi kanais-nais na mga kahihinatnan tulad ng pagkawala ng malay at kamatayan.
Paano nasusulit ang diyabetis? Dapat alerto ng klinika ng sakit ang dumadalo sa manggagamot at himukin siya na magreseta ng isang masusing pagsusuri. Ano ang isasama nito?
Diagnosis ng sakit
Una sa lahat, ang pasyente ay hihilingin na kumuha ng isang pagsusuri sa dugo para sa konsentrasyon ng glucose. Dapat itong gawin sa isang walang laman na tiyan, pagkatapos ng sampung oras ng pag-aayuno. Ano ang mga tagapagpahiwatig sa survey na dapat mong pansinin?

Ang diabetes mellitus ay nailalarawan sa pamamagitan ng isang malaking pagtaas sa mga pamantayan (karaniwan, ang mga tagapagpahiwatig para sa sakit ay lalampas sa 6 mmol / l).
Gayundin, maaaring isaalang-alang ng isang espesyalista na kinakailangan upang magsagawa ng isang pagsubok sa tolerance ng glucose, kung saan ang pasyente ay kailangang uminom ng isang espesyal na solusyon sa glucose. Pagkatapos, sa loob ng dalawang oras, ang mga pagsusuri sa laboratoryo ay isasagawa na matukoy ang pagpapaubaya ng glucose sa katawan. Kung ang mga tagapagpahiwatig ay lumampas sa 11.0 mmol / l, pagkatapos ito ay nagkakahalaga ng pakikipag-usap tungkol sa diagnosis ng diyabetis. Ang klinika ng sakit ay magiging matingkad na patunay tungkol dito, dahil sa paglaon maaari itong inirerekumenda na suriin ang antas ng glycosylated hemoglobin (isang normal na tagapagpahiwatig kung saan ay isinasaalang-alang sa ibaba ng 6.5%).
Gayundin, ang nag-aaral na manggagamot ay maaaring magreseta ng ihi upang masuri upang matukoy ang pagkakaroon ng asukal at acetone sa biomaterial.
Kaya, nagpasya kami sa diagnosis ng diyabetis. Ang klinika at paggamot ng sakit na ito ay ilalarawan sa ibaba.
Paggamot ng uri ng 1 sakit
Bago mo malaman kung paano ituring ang diyabetis, kailangan mong malaman ang isang tukoy na diagnosis, iyon ay, alamin ang uri ng sakit at yugto nito. Tulad ng nakikita mo, ang pangkalahatang klinika sa diyabetis ay napakahalaga kapag inireseta ang paggamot.
Kung pinag-uusapan natin ang tungkol sa diabetes sa type 1, pagkatapos ay magrereseta ang espesyalista ng indibidwal na therapy sa insulin, kung saan kinakalkula niya ang kinakailangang araw-araw at solong dosis ng gamot. Ang pamamaraang ito ay maaari ring magamit para sa diyabetis na umaasa sa insulin sa pangalawang uri.
Ang isang paghahanda ng insulin ay isang hormon na nakuha mula sa pagkuha ng pancreas ng iba't ibang mga hayop o tao. Ang monovid at pinagsamang insulins ay nakikilala, maikli ang pagkilos at matagal na kumikilos, tradisyonal, monopolyo at monocomponent. Mayroon ding mga analogue ng insulin ng tao.
Ang gamot ay injected sa fat fold, subcutaneously, gamit ang isang maikling syringe o isang espesyal na aparato sa anyo ng isang panulat na may isang maliit na karayom.

Ang mga manipulasyong ito ay makakatulong upang mabayaran ang mga pagkagambala na sanhi ng isang paglabag sa metabolismo ng karbohidrat. Minsan ang pasyente ay bibigyan ng isang bomba ng insulin.
Ang gamot ay iniksyon nang maraming beses sa isang araw, depende sa pagkain at reseta ng medikal.
Ang iba pang mga prinsipyo para sa paggamot ng diabetes mellitus ng unang uri ay ang pag-aalis ng medikal na mga klinikal na sintomas, ang pag-iwas sa mga komplikasyon ng sakit, at ang pagpapabuti ng pagpapaandar ng pancreatic (mga gamot tulad ng Actovegin, Festal, Cytochrome ay maaaring magamit para dito).
Upang makamit ang maximum na epekto ng paggamot sa parmasyutiko, inirerekomenda ang pasyente na isang diyeta at katamtaman na pisikal na aktibidad.
Uri ng paggamot sa uri ng 2
Ang paggamot ng uri 2 na hindi umaasa sa insulin mellitus na diabetes ay karaniwang nagsisimula sa therapy sa diyeta at katamtaman na pagsasanay sa gymnastic. Makakatulong sila upang mabawasan ang timbang at balanse ng metabolismo.

Kung ang sakit ay nasuri sa mga huling yugto, kung gayon ang dumadating na manggagamot ay magrereseta ng mga gamot na may ganitong aksyon ng aksyon:
- Ang pagbawas ng dami ng glucose sa mga bituka at atay, pati na rin ang pagpapabuti ng pagiging sensitibo ng mga tisyu na ginawa ng insulin (batay sa metformin: "Formin", "Metfogama", "Diaformin", "Gliformin", batay sa rosiglitazone: "Avandia", pioglitazone: "Actos" ) Tinatawag ng mga tao ang therapy na ito ng isang hypoglycemic.
- Pinahusay na pagtatago ng insulin. Maaari itong maging mga ahente ng parmasyutiko, derivatives ng pangalawang henerasyon (Maninil, Diabeton, Glimepirid, Diamerid, Glimaks, Glunenorm), pati na rin ang meglitinides (Diagnlinide, Starlix).
- Paglikaw ng mga enzyme ng bituka upang mabawasan ang pagsipsip ng glucose sa digestive tract (mga gamot batay sa acarbose).
- Ang pagbaba ng kolesterol, pagpapasigla ng mga receptor sa mga vascular cells, pagpapabuti ng metabolismo ng lipid (mga gamot na ang aktibong sangkap ay fenofibrate - ang pang-internasyonal na di-pagmamay-ari na pangalan para sa aktibong sangkap na inirerekomenda ng WHO).
Pangkalahatang mga rekomendasyon
Tulad ng nakikita mo, ang isang mahalagang kadahilanan sa paggamot ng anumang uri ng diabetes ay isang mahigpit na diyeta at kinokontrol na pisikal na aktibidad.
Bukod dito, sa proseso ng diyabetis na therapy, dapat itong isipin na ang sakit ay talamak at walang sakit. Samakatuwid, ang lahat ng mga gamot ay kailangang kunin para sa buhay at nang paarek.
Ang pagpipigil sa sarili ay gumaganap din ng isang mahalagang papel sa paggamot ng diyabetis - ang mas seryoso at responsable sa pasyente ay tumatagal ng kanilang kalusugan, mas madali at hindi gaanong masakit ang klinikal na kurso ng sakit na napupunta.
At sa wakas
Oo, ang diyabetis ay isang hindi kasiya-siya at kumplikadong sakit na maaaring magdulot ng maraming malubhang sakit at karamdaman. Ang klinikal na larawan ng diabetes ay binibigkas ang mga sintomas at palatandaan.
Ang napapanahong pangangalagang medikal ay gumaganap ng isang mahalagang papel sa paggamot ng sakit at ang pag-aalis ng masakit na mga pagpapakita. Kung ang pasyente ay mahigpit na sumunod sa mga reseta ng doktor, sumusunod sa isang diyeta, humahantong sa isang aktibong pamumuhay at nagpapanatili ng isang positibong pag-uugali, kung gayon ang mga klinikal na tagapagpahiwatig ng diyabetis ay mai-minimize, at ang pasyente ay magagawang ganap na makaramdam ng isang malusog at buong pagkatao.
Ang pathogenesis at etiology ng diabetes. Pangunahing mga kadahilanan
 Ang diabetes mellitus ay isang sakit na metaboliko na sanhi ng ganap o kakulangan sa kakulangan ng insulin. Ang apektadong katawan ay hindi makayanan ang glucose sa parehong paraan tulad ng sa ilalim ng mga kondisyon ng physiological, na humahantong sa hyperglycemia.
Ang diabetes mellitus ay isang sakit na metaboliko na sanhi ng ganap o kakulangan sa kakulangan ng insulin. Ang apektadong katawan ay hindi makayanan ang glucose sa parehong paraan tulad ng sa ilalim ng mga kondisyon ng physiological, na humahantong sa hyperglycemia.
Ang diabetes mellitus na ang etiology ay medyo magkakaibang, ay kinakatawan ng mga kadahilanan na kasangkot sa iba't ibang mga mekanismo na humahantong sa sakit, na, samakatuwid, ay isang medyo magkakaibang grupo, at hindi isang klinikal na yunit. Upang maunawaan ang kakanyahan ng sakit, kinakailangan upang pag-aralan ang pangunahing data sa pagtatago at pagkilos ng insulin, tinutukoy nito ang diabetes mellitus na ang pathogenesis ay kinakatawan ng mekanismo ng pagkilos ng hormon na ito.
Ang hormon polypeptide ay synthesized sa B cells ng pancreatic islets ng Langerhans, na, pagkatapos ng pag-alis ng signal peptide, ay naka-imbak sa mga secretory granules, tulad ng proinsulin.
Narito ang pagdating ng cleavage ng molekula, sa gayon, ang mga cell ng B ay naglalabas ng mga molekula ng insulin at, sa parehong oras, isang equimolar na halaga ng C-peptide. Sa pamamagitan ng isang daloy ng dugo, ang parehong mga peptides ay umaabot sa atay, na kumikilos bilang isang filter, kung saan ang kalahati ng molekula ng insulin ay nakolekta na sa unang pass.
Sa ganitong paraan, pinoprotektahan ng katawan ang sarili mula sa labis na aktibidad ng insulin, na sa talamak na labis ay maaaring maging sanhi ng hindi kanais-nais na hypoglycemia. Matapos dumaan sa atay, ang insulin sa pamamagitan ng isang malaking sirkulasyon ng dugo ay pumapasok sa mga tisyu ng peripheral, kabilang ang adipose at kalamnan tissue.
Bilang karagdagan sa mga selula ng atay at taba, may mga striated na kalamnan na may tiyak na mga receptor ng insulin sa kanilang mga lamad ng cell. Ang mga molekula ng insulin ay nagbubuklod sa mga alpha subunits ng mga receptor at, samakatuwid, ay nagiging sanhi ng isang reaksyon ng kadena, na tumutukoy sa epekto ng hormone.
Dahil sa pagbubuklod ng insulin sa receptor, ang beta subunit ay isinaaktibo, na sa intracellular na bahagi nito (i.e., ang domain) ay aktibo ang substrate ng insulin receptor. Sa kasalukuyan, maraming mga uri ng mga molekula (IRS-1, IRS-6 ...), ang mga pag-andar na kung saan ay higit na nauunawaan.
Ang mga substrate na IRS-1 at IRS-2 ay isang pangunahing molekula para sa kontrol ng pagkubkob ng iba pang mga reaksyon na nagaganap sa loob ng cell. Masasabi natin na mayroong dalawang pangunahing paraan: sa isa, ang aktibo ng phosphatidylinositol-3-kinase (PI 3-K), sa pangalawa, ang protina kinase ay naisaaktibo ng mitogen.
Bilang isang resulta, naabot nito ang transportasyon ng glucose sa cell, kung saan nakikilahok ang mga transporter na glucose na umaasa sa insulin, bilang karagdagan, ang mga metabolic effects ng insulin, na nag-aambag sa synthesis ng mga protina, lipid at glycogen, pati na rin ang aktibidad ng paglago nito, ay inilalapat.
Ang pangwakas na epekto ay nakasalalay sa perpektong pagkakaisa ng mga indibidwal na bahagyang reaksyon, na nag-aambag sa katotohanan na ang antas ng glucose sa dugo at metabolic na proseso ay pinananatili sa loob ng pamantayan sa physiological. Ang mga pagbabago na nauugnay sa anumang bahagi ng chain synthesis ng insulin sa pamamagitan ng target na epekto nito ay humantong sa mga depekto sa pagpapaubaya ng glucose, na ang genesis ay kapansin-pansing magkakaibang.
Hindi ito isang solong karamdaman, at ang diyabetis ay hindi isang solong sakit, ngunit isang pangkat ng mga sakit na kung saan ang kahulugan ng "sindrom" ay mas angkop. Ang kasalukuyang pag-uuri ng diyabetis ay gumagamit ng kaalaman sa pathogenesis, na nagpapahintulot sa isang makatuwiran na pamamaraan sa mga hakbang sa paggamot.
Sa kahulugan ng diabetes, ang salitang "ganap" o "kamag-anak" kakulangan ng insulin ay ginagamit, na ipinahayag sa diskarte sa pathogenetic para sa pagtatasa ng diabetes syndrome at paggamot nito. Ito rin ay isang pangunahing tampok ng dalawang pangunahing uri ng diabetes, type 1 diabetes at type 2 diabetes.
Type 1 diabetes
 Ang bahagi ng endocrine ng pancreas sa ganitong uri ng sakit ay hindi makagawa ng insulin, na humahantong sa ganap na kakulangan at isang ugali sa ketoacidosis, dahil ang parehong pinakawalan na mga fatty acid at amino acid ay isang ketoplastic na substrate para sa pagbuo ng mga ketone na katawan.
Ang bahagi ng endocrine ng pancreas sa ganitong uri ng sakit ay hindi makagawa ng insulin, na humahantong sa ganap na kakulangan at isang ugali sa ketoacidosis, dahil ang parehong pinakawalan na mga fatty acid at amino acid ay isang ketoplastic na substrate para sa pagbuo ng mga ketone na katawan.
Ang diyabetis ay sanhi ng isang autoimmune kondisyonal na unti-unting paglaho ng mga cell ng B, na maaaring ipakita sa pamamagitan ng pagkakaroon ng mga autoantibodies.Ang pagtuklas ng mga antibodies laban sa glutamic acid decarboxylase at tyrosine phosphatase (IA-2ab), ngunit din ang insulin, ay katibayan na ang ilang mga molekula ay nagiging autoantigenic at isang autoimmune na tugon ay nakadirekta laban sa kanila.
Ang mga antibiotics ay maaaring napansin bago ang simula ng diyabetis, iyon ay, bago matukoy ang pagpapaubaya ng glucose sa isang tao. Ang pagbuo ng isang proseso ng autoimmune ay nangangailangan ng isang genetic predisposition dahil sa mga pagbabago sa haplotypes sa klase II ng sistema ng HLA.
Pinag-uusapan natin ang tungkol sa mga alleles ng DR3, DR4 at DQA1 at DQB1, na ang mga pakikisama sa type 1 diabetes ay paulit-ulit na ipinapakita. Ang ilang mga alleles ng mga gen na ito ay nagdaragdag ng panganib na magkaroon ng isang sakit (halimbawa, DQA1-0301, DQB1-0302, DQA1-0501, atbp.), Ang iba ay kumikilos, sa kabaligtaran, protektado (DQA1-0102, DQB1-0602, atbp.).
Sa partikular, na may isang kumbinasyon ng mga peligrosong alleles, ang posibilidad ng pagbuo ng uri ng 1 diabetes ay nagdaragdag. Ang isang mataas na peligro ay naitala sa heterozygous genotype DR3 / DR4 o DQA1-0501 - DQB1-0201 - DQA1-0301 - DQB1-0,302.
Unti-unti, iba't ibang mga rehiyon at gene na nauugnay sa type 1 diabetes mellitus (na itinalaga bilang mga marker ng IDDM mula 1 hanggang 15) ay nailalarawan, kung saan ang pinakamahalaga ay ang marker ng IDDM-1 na naka-link sa kromosom 6, na nauugnay sa nabanggit na klase II HLA genes , at IDDM-2, na may isang link sa gene ng insulin sa chromosome 11 (i.e., polymorphism ng VNTR).
Ang isang genetic predisposition ay nagpapahintulot sa immune system, kabilang ang parehong isang cellular at isang humoral na tugon, upang magdirekta ng pagkilos laban sa sarili nitong mga antigens. Sa antas ng molekular, ang prosesong ito ay pinagsama ng mga molekulang HLA na nagbubuklod ng kaukulang peptide, sa gayon pinadali ang pagtatanghal nito at pagkilala sa mga receptor ng T-lymphocyte.
Ang pagkakaroon ng amino acid serine o alanine sa 57 posisyon ng beta chain ng DQ2 o DQ8 molekula ay mahalaga para sa pagbubuklod ng peptide sa gen ng HLA. Ang lakas ng bono ng peptide ay pinahusay ng arginine na matatagpuan sa posisyon 79 ng alpha chain ng DQ molecules.
Kung ang molekula ng DQ sa posisyon 57 ng beta chain ay may aspartic acid, maaaring hindi ito maabot ang peptide bond, kaya pinipigilan ang pagtatanghal nito sa mga T cells. Samakatuwid, malinaw na ang isang simpleng punto mutation na humahantong sa pagtatanghal ng iba't ibang mga amino acid sa isang tiyak na nagbubuklod na site ng mga HLA intermediate molecules ay maaaring makaapekto sa pag-unlad ng isang pagkilos na autoimmune.
Ang mga kadahilanan ng exogenous, lalo na isang impeksyon sa virus, na kadalasang sanhi ng mga enterovirus, ay itinuturing na mekanismo ng pag-trigger. Kadalasan, ipinakita ang isang link na may cytomegalovirus, paramyxovirus, mga virus ng Coxsackie o rubella. Bilang karagdagan, ang negatibong epekto ng gatas ng baka sa mga bata o ang papel ng pagkakalantad sa ilang mga lason ay kilala rin, ngunit sa detalyadong ang epekto na ito ay nananatiling hindi maliwanag, sa maraming aspeto.
Ang pagkawasak ng mga islet ay sinamahan ng lymphocytic paglusot, na lumilitaw sa pinakadulo simula, bago pa man magsimula ang proseso ng pagkalipol ng mga B-cells. Ang mapagpasyang papel sa prosesong ito ay nilalaro ng T-lymphocytes. Upang umunlad ang diyabetis, kinakailangan upang sirain ang tungkol sa 90% ng mga B-cells, ang prosesong ito, bilang isang panuntunan, ay tumatagal ng ilang buwan o, marahil, kahit na mga taon.
Ang eksaktong oras ng prosesong ito ay maaaring mahirap matukoy, dahil ang doktor ay nakakatugon sa pasyente pagkatapos ng pagsisimula ng diyabetis. Ang katotohanan na ang proseso ng autoimmune ay maaaring tumagal ng mahabang panahon sa iba't ibang mga paraan pinapatibay ang kaalaman na nakuha mula sa mga pag-aaral ng LADA diabetes.
Pinag-uusapan namin ang mabagal na pagbuo ng diyabetis dahil sa isang proseso ng autoimmune sa mga may sapat na gulang (i.e. latent autoimmune diabetes sa mga may sapat na gulang), kung saan ipinapakita ang GADA o IA-2ab antibodies.
Sa una, ang sakit ay may tulad na banayad na kurso na ang mga may sapat na gulang na diabetes ay madalas na ginagamot sa oral antidiabetic na gamot, o ang sakit ay itinuturing bilang type 2 diabetes. Matapos ang isang variable na panahon, na madalas na tumatagal ng maraming taon, ang paggamot na ito ay hindi nagpapakita ng pagiging epektibo (samakatuwid, ang kondisyong ito ay nakikilala bilang pangalawang kabiguan ng mga gamot na antidiabetic sa bibig), bilang isang resulta ng kung saan ang iniresetang insulin therapy.
Ang yugto na ito ay tumutugma sa oras na ang sariling paggawa ng insulin ay kritikal na, at ang katawan ay nangangailangan ng isang suplay ng exogenous insulin. Ang pagsubok para sa mga antibodies na sa mga unang yugto ay nagpapakita na hindi ito tungkol sa type 2 diabetes, ngunit tungkol sa mabagal na pag-unlad ng type 1 diabetes.
Kaya, ang proseso ng autoimmune sa madaling kapitan ng mga indibidwal ay maaaring maganap sa anumang oras sa panahon ng buhay at sa iba't ibang bilis. Samakatuwid, ang type 1 na diyabetis, na humahantong sa ganap na pag-asa sa labis na paggamit ng insulin, ay maaaring mangyari sa lahat ng mga pangkat ng edad, kasama na ang pagtanda, at samakatuwid, ang dating ginamit na termino na "juvenile diabetes" ay ganap na hindi kasama.
Ang kurso ng proseso ng autoimmune ay madalas na mas mabilis sa isang batang edad, ngunit kahit na sa pagtanda ay maaari mong matugunan ang katangian na mabilis na pagsisimula ng type 1 diabetes na may ketoacidosis. Ang bilis ng proseso ay higit sa lahat ay nakasalalay sa pagkakaroon ng isang kumbinasyon ng mga alleles ng panganib, i.e. genetic predisposition.
Bilang karagdagan sa mga nabanggit na grupo ng mga pasyente na may type 1 diabetes mellitus na may pagkakaroon ng mga antibodies, banggitin ay dapat gawin ng mga diyabetis na hindi napansin ang mga antibodies. Ang mga pasyente na ito ay kabilang sa pangkat ng idiopathic type 1 diabetes mellitus, na kasalukuyang itinuturing na pangalawang subset nito. Ang detalyadong impormasyon tungkol sa pagbuo ng sakit sa subgroup na ito ng diabetes ay hindi pa naibigay.
Uri ng 2 diabetes
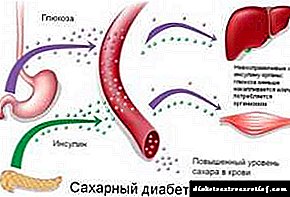 Hindi tulad ng nakaraang pangkat, ang type 2 na diabetes mellitus ay may ganap na magkakaibang pathogenesis at sabay na nailalarawan sa kakulangan ng insulin. Ang synt synthesis ay pinananatili, ngunit ang pagpapalabas ng mga hormone mula sa mga cell ng B hanggang sa secretory stimulus ng glucose ay hindi normal.
Hindi tulad ng nakaraang pangkat, ang type 2 na diabetes mellitus ay may ganap na magkakaibang pathogenesis at sabay na nailalarawan sa kakulangan ng insulin. Ang synt synthesis ay pinananatili, ngunit ang pagpapalabas ng mga hormone mula sa mga cell ng B hanggang sa secretory stimulus ng glucose ay hindi normal.
Ang karamdaman ay nakakaapekto sa una, mabilis na yugto ng pagtatago ng hormone, ang pagbuo ng kung saan bumababa at unti-unting nawala. Nagbabago ito sa kurso ng postprandial glycemia, dahil ang pagkaantala ng pagtatago ng insulin ay hindi panatilihin ito sa loob ng pamantayan sa physiological.
Bilang karagdagan sa mga paglabag sa pagtatago, na kung saan ay nailalarawan din sa iba pang mga abnormalidad, mayroong mga karagdagang paglabag sa pagkilos ng insulin sa target na tisyu (atay, adipose at kalamnan tissue).
Bilang isang patakaran, pinag-uusapan natin ang mga antas ng post-receptor. Kaugnay ng ilang mga kundisyon na nauugnay sa may kapansanan na nagbubuklod ng insulin sa mga receptor, na gayunpaman ay kabilang sa isa pang pangkat ng diabetes, ang nagbubuklod ng insulin sa type 2 diabetes ay nananatiling hindi maapektuhan.
Samakatuwid, ang maraming pansin ay nakatuon sa reaksyon ng postreceptor cascade, habang ang tinatawag na kandidato ng mga gen na maaaring ipaliwanag ang pagkakaroon ng nabawasan na sensitivity sa insulin o paglaban sa hormon na ito.
Ang isang sabay-sabay na kumbinasyon ng mga karamdaman sa pagtatago ng insulin at pagbawas sa epekto nito sa mga tisyu ng katawan ay nagbabalot sa pathogenesis ng type 2 diabetes. Sa parehong mga antas, ang paglabag ay maaaring masukat nang naiiba, na humahantong sa isang makabuluhang heterogeneity ng mga manipestasyon. Ang sakit ay bubuo sa mga indibidwal na genetically predisposed, genetic na kondisyon, gayunpaman, ay ganap na naiiba sa type 1 diabetes.
Dapat pansinin na ang paglaban sa insulin ay umiiral nang walang diyabetes, halimbawa, sa mga napakataba na tao na may normal na tolerance ng glucose. Ang adipose tissue ay isang "hadlang" na pumipigil sa pagkilos ng insulin, ngunit malamang na hindi lamang ang dahilan, dahil ang paglaban ay ipinahayag din sa mga kalamnan at atay.
Ang pakikilahok ng mga hormone ng adipose tissue (halimbawa, resistin, adiponectin) at iba pang mga tagapamagitan, na ang mga mekanismo ng regulasyon ay nakilala lamang sa mga nakaraang taon, habang ang iba ay hindi pa kilala, ay ipinapahiwatig din. Ang paglaban ng insulin ay nagdaragdag ng mga kinakailangan sa lihim para sa mga B-cells, na nagreresulta sa hyperinsulinemia.
Ang isang sunud-sunod na nakataas na antas ng insulin, sa sarili nito, ay nililimitahan ang epekto ng hormone, na kung saan ay lalong lumala ang pagganap nito. Kung ang isang tao ay walang isang genetic predisposition sa may kapansanan na pagtatago ng insulin, ang pinasigla na pagtatago ng hormone ay nagpapanatili ng tolerance ng glucose sa loob ng normal na saklaw at, sa kabila ng makabuluhang indibidwal na paglaban ng insulin, hindi siya bubuo ng diabetes.
Samakatuwid, malinaw na para sa pagpapakita ng diyabetis ay dapat palaging may isang paglabag sa pagtatago ng insulin, habang ang paglaban sa hormon ay maaaring masuri sa iba't ibang mga paraan at dagdagan ang antas ng kaguluhan.
Sa nakalipas na ilang mga taon, ipinakita ng mga pag-aaral ng hayop na mayroong isang panloob na ugnayan sa pagitan ng may kapansanan na pagtatago ng insulin at ng pagkasira nito. Kung ang ugnayang ito ay nangyayari din sa katawan ng tao ay nananatiling makikita.
Ang uri ng 2 na mga b-cells ng diabetes ay gumagawa ng insulin, gayunpaman, ang pagtatago na ito ay hindi sapat, tulad ng sa isang malusog na tao, upang mapanatili ang mga antas ng glucose sa normal na saklaw, samakatuwid, sa kasong ito, mayroong isang kamag-anak na kakulangan ng insulin. Kahit na ang isang maliit na halaga ng hormon na ito ay maaaring maiwasan ang pagbuo ng ketoacidosis, samakatuwid, ang type 2 diabetes ay hindi madaling kapitan ng ketoacidosis sa kalikasan.
Gayunpaman, ang metabolismo ng mga taba ay nagbabago, ang antas ng mga libreng fatty acid ay tumataas, na, sa kanilang sarili, ay nag-aambag sa pag-unlad ng resistensya ng insulin. Ang kanilang pagtaas ng nilalaman ay ipinakita din sa mga kalamnan. Ang kapansanan sa metabolismo ng taba ay napaka makabuluhan na ang term na diabetes mell-lipidus ay ginagamit upang sumangguni sa ganitong uri ng diabetes.
Ayon sa ilang mga eksperto, ang paglabag sa lipid metabolismo ay pangunahing, habang ang kabiguan sa glucose homeostasis ay nangyayari sa pangalawang pagkakataon, kaya ipinakilala ang salitang "diabetes lipidus". Gayundin, ang ikot ng Randle (ang ratio ng fat at glucose oxidation) ay pinag-uusapan pa rin na may kaugnayan sa pathogenesis ng paglaban ng insulin, bagaman malamang na hindi ito gumana sa mga tao sa parehong paraan tulad ng sa mga eksperimentong hayop.
Walang alinlangan, gayunpaman, ang katotohanan na ang metabolic pathway ng glucose at taba ay napakalapit. Kamakailan lamang, ipinakita na ang mga libreng fatty acid ay pumapasok sa mga cell ng kalamnan, kung saan, una, inaaktibo nila ang paggawa ng mga reaktibo na species ng oxygen, at pangalawa, sa pamamagitan ng pag-activate ng protina kinase C, humantong sila sa hindi normal na phosphorylation ng substrate ng receptor ng insulin, kung saan kung saan ang phosphorylation ng serine at hinarangan ng threonine normal na toryo phosphorylation.
Ito ay humahantong sa pagsugpo ng kaskad sa pagbibigay ng senyas, kabilang ang pagbaba ng transportasyon ng glucose sa mga cell. Mula sa puntong ito, na may type 2 diabetes, ang mga metabolikong karamdaman ay dapat isaalang-alang na mas malalim kaysa sa isang simpleng abnormality sa regulasyon ng mga antas ng glucose. Ang pangmatagalang pagkakalantad sa mga b-cells na may isang nadagdagan na konsentrasyon ng lipids ay nagdudulot ng isang nakakalason na epekto (iyon ay, lipotoxicity), na ipinakita ng isang nabawasan na pagtatago ng insulin.
Katulad nito, ang mga nakataas na antas ng glucose ay nagdudulot ng pinalala na tugon ng B-cell (nakakalason na epekto ng glucose). Ang parehong mga epekto ay kasunod na pinagsama at nakakaapekto sa peripheral target na tisyu, kung saan pinalala nila ang pagkilos ng insulin at, sa gayon, bawasan ang paggamit ng glucose. Ang diagram nang sabay-sabay ay nagpapakita ng pangunahing lipotoxicity sa pagbuo ng hyperglycemia.
Mula sa punto ng pananaw ng proseso, dapat tandaan na ang type 2 diabetes ay isang progresibong sakit na humahantong sa isang unti-unting pagpapalalim (pagbilis) ng kapansanan na pagtatago ng insulin at ang pagkilos nito, na may kasunod na metabolic at mga sakit sa organ.