Ang pangalan ng trade ng Isofan insulin, mga side effects, mga analog, mekanismo ng pagkilos, contraindications, indikasyon, mga pagsusuri at average na presyo
 Pamamahala ng Pagkain at Gamot sa Estados Unidos (FDA) naaprubahan ang Tresiba / Tresiba (insulin degludec para sa iniksyon) at Ryzodeg / Ryzodeg 70/30 (insulin degludec / insulin aspart para sa iniksyon) sa Setyembre 25 upang mapabuti ang control ng asukal sa dugo sa mga may sapat na gulang.
Pamamahala ng Pagkain at Gamot sa Estados Unidos (FDA) naaprubahan ang Tresiba / Tresiba (insulin degludec para sa iniksyon) at Ryzodeg / Ryzodeg 70/30 (insulin degludec / insulin aspart para sa iniksyon) sa Setyembre 25 upang mapabuti ang control ng asukal sa dugo sa mga may sapat na gulang.
Ayon sa Center for Control Disease and Prevention, halos 21 milyong katao sa Estados Unidos ang nagdurusa sa diabetes. Sa paglipas ng panahon, ang diyabetis ay nagdaragdag ng panganib ng mga malubhang karamdaman, kabilang ang sakit sa puso, pagkabulag, pinsala sa sistema ng nerbiyos, at sakit sa bato. Ang pagpapabuti ng pagkontrol sa asukal sa dugo ay makakatulong na mabawasan ang panganib ng naturang mga komplikasyon.
«Mahabang kumikilos ng insulin gumaganap ng isang mahalagang papel sa paggamot ng mga pasyente na may advanced type I diabetes at type II diabetes, "komento ni Dr. Jean-Marc Gettyer, Direktor ng Metabolic at Endocrinological Division ng FDA's Center for Drug Evaluation and Research. "Kami ay palaging nagpapalusog sa pag-unlad at paglulunsad ng mga gamot upang makatulong na labanan ang diyabetis."
Gamot na Tresiba Ay isang pang-kilos na analog na insulin na idinisenyo upang mapabuti ang kontrol ng glycemic sa mga matatanda na may uri I at type II diabetes. Ang dosis ng gamot ay pinili nang paisa-isa sa bawat kaso. Ang Tresiba ay pinangangasiwaan ng subcutaneously isang beses sa isang araw sa anumang oras ng araw.
Kahusayan at kaligtasan Ang Tresiba para magamit ng mga pasyente na may type I diabetes na pinagsama sa oral insulin para sa pagkain, ay nasuri sa dalawang 26-linggo at isang 52-linggong aktibong kinokontrol ang mga pagsubok sa klinikal na kinasasangkutan ng 1 102 mga pasyente.
Kahusayan at kaligtasan Ang Tresiba para magamit ng mga pasyente na may type II diabetes kasama ang pangunahing oral anti-diabetes na gamot ay nasuri sa apat na 26-linggo at dalawang 52-linggong aktibong kinokontrol ang mga pagsubok sa klinikal na kinasasangkutan ng 2 702 mga pasyente. Ang lahat ng mga kalahok ay kumuha ng isang eksperimentong gamot.
Sa mga pasyente na may type I at type II diabetes na may hindi sapat na kontrol sa asukal sa dugo sa pagsisimula ng pag-aaral, ang paggamit ng Treshiba ay nagdulot ng pagbawas sa HbA1c (hemoglobin A1c o glycogemoglobin, isang tagapagpahiwatig ng asukal sa dugo), kasama ang pagkilos ng iba pang matagal na paghahanda ng insulin. naaprubahan dati.
Ang gamot na Ryzodeg Ang 70/30 ay isang pinagsama na gamot: insulin-degludec, matagal na kumikilos na analogue ng insulin + aspart ng insulin, high-speed na analogue ng insulin. Ang Ryzodeg ay idinisenyo upang mapabuti ang kontrol ng glycemic sa mga may sapat na gulang na may diyabetis.
Kahusayan at kaligtasan Ang Ryzodeg 70/30, para magamit ng mga pasyente na may type I diabetes na pinagsama sa oral insulin para sa pagkain, ay nasuri sa isang 26-linggong aktibong kinokontrol na pag-aaral sa 362 na mga pasyente.
Ang pagiging epektibo at kaligtasan ng Ryzodeg 70/30 para sa pangangasiwa 1-2 beses sa isang araw ng mga pasyente na may type II diabetes ay nasuri sa apat na 26-linggong mga pagsubok sa klinikal na kinasasangkutan ng 998 na mga pasyente. Ang lahat ng mga kalahok ay kumuha ng isang eksperimentong gamot.
Sa mga pasyente na may type I at type II diabetes na may hindi sapat na kontrol sa asukal sa dugo sa pagsisimula ng pag-aaral, ang paggamit ng Raizodeg 70/30 ay nagdulot ng pagbawas sa HbA1c katulad ng na nakamit sa naaprubahan dati na matagal nang kumikilos na insulin o halo-halong insulin.
Paghahanda Tresiba at Ryzodeg kontraindikado sa mga pasyente na may mataas na antas ng mga katawan ng ketone sa dugo o ihi (diabetes ketoacidosis). Maingat na subaybayan ng mga doktor at pasyente ang kanilang mga antas ng glucose sa dugo sa buong kurso ng paggamot sa insulin. Ang Tresiba at Ryzodeg ay maaaring maging sanhi ng pagbaba ng asukal sa dugo (hypoglycemia) - isang kondisyon na nagbabanta sa buhay. Ang mas maingat na pagsubaybay ay dapat isagawa kapag binabago ang dosis ng insulin, ang karagdagang paggamit ng iba pang mga gamot na nagpapababa ng glucose, mga pagbabago sa diyeta, pisikal na aktibidad, pati na rin sa mga pasyente na may kakulangan sa bato o hepatic o insensitivity sa hypoglycemia.
Paggamit ng anumang insulin ay maaaring maging sanhi ng matinding mga reaksiyong alerdyi na nagbabanta sa buhay, kabilang ang anaphylaxis, karaniwang mga reaksyon sa balat, angioedema, bronchospasm, hypotension at allergy shock.
Ang pinaka-karaniwang epekto ng mga gamot na Tresiba at Risedeg na natagpuan sa mga klinikal na pagsubok ay hypoglycemia, mga reaksiyong alerdyi, isang reaksyon sa site ng iniksyon, lipodystrophy (pagkawala ng taba ng subcutaneous) sa site ng injection, pangangati ng balat, pantal, pamamaga at pagtaas ng timbang.
Mga parmasyutiko at parmasyutiko
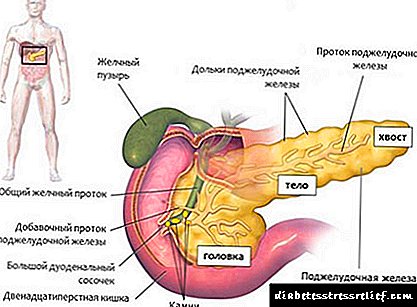
Ang insulin ay isang mahalagang hormon na, kasama ang glucagon, ay nakakaapekto sa asukal sa dugo. Ang hormone ay nabuo sa mga ß-cells (beta cells) ng pancreas - ang mga islet ng Langerhans. Ang pangunahing pag-andar ng insulin ay glycemic control.
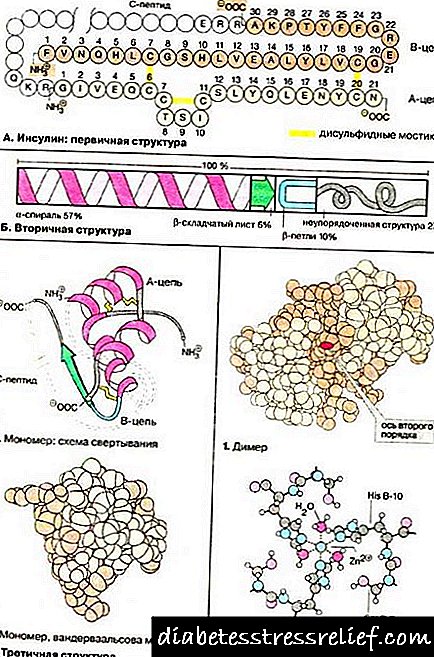
Ang kumpletong kawalan ng insulin ay humantong sa pag-unlad ng type 1 diabetes mellitus - isang sakit na autoimmune. Habang may isang form na umaasa sa insulin ng karamdaman, ang ganap na kakulangan sa insulin ay sinusunod, ang diyabetis na hindi umaasa sa insulin ay nailalarawan sa kakulangan sa kakulangan ng hormon.
Ang pampasigla para sa pagpapakawala ng mga molekula ng insulin ay ang antas ng asukal sa dugo na 5 mmol glucose bawat litro ng dugo. Gayundin, ang iba't ibang mga amino acid at libreng fatty acid ay maaaring maging sanhi ng pagpapakawala ng mga hormonal na sangkap: secretin, GLP-1, HIP at gastrin. Ang glukosa na nakadepende sa insulinotropic polypeptide ay nagpapasigla sa paggawa ng insulin pagkatapos kumain.
Ang isang analog analog ay nagbubuklod sa mga tiyak na receptor ng insulin at pinapayagan ang mga molekula ng glucose na pumasok sa mga target na cell. Ang mga selula ng kalamnan at atay ay may partikular na malaking bilang ng mga receptor. Samakatuwid, maaari silang sumipsip ng isang malaking halaga ng glucose sa isang napakaikling panahon at itago ito bilang glycogen o i-enerhiya ito.
Mga indikasyon at contraindications
Ang epekto ng gamot ay napag-aralan sa higit sa 3,000 katao. Maraming mga pag-aaral ay medyo maliit at bahagyang nai-publish lamang.
Sa isang malaki, randomized, pag-aaral ng multicenter, lyspro insulin ay inihambing sa isophan. 1,008 na mga taong may diyabetis na nakasalalay sa insulin ay nasa bukas na pag-aaral na ito na may tatak, na tumagal ng kabuuang 6 na buwan. Ang lahat ay ginagamot alinsunod sa prinsipyo ng pangunahing bolus therapy. Ang gamot ay pinangangasiwaan kaagad bago kumain, na may regular na insulin 30-45 minuto bago kumain. Kapag gumagamit ng lyspro, ang antas ng monosaccharides sa dugo ay tumaas nang malaki pagkatapos kumain kaysa sa normal na insulin, ang average na antas ng glucose sa dugo pagkatapos kumain ay 11.15 mmol / L na may normal na insulin, 12.88 mmol / L na may lyspro. Tungkol sa glycosylated hemoglobin (HbA c) at mga concentrations ng glucose sa pag-aayuno, walang mga makabuluhang pagkakaiba sa pagitan ng dalawang mga pagpipilian sa paggamot.

Sa isang kamakailang pag-aaral, ang pagiging epektibo ng gamot ay napag-aralan din sa 722 mga taong may diyabetis na hindi umaasa sa insulin. Nagkaroon din ng makabuluhang mas mababang pagtaas ng asukal sa dugo pagkatapos kumain. Sa pagtatapos ng pag-aaral, ang mga antas ng glucose ay 1.6 mmol / L na mas mababa sa isofan 2 oras pagkatapos kumain kaysa sa lyspro. Ang glycated hemoglobin ay bumaba nang pantay sa parehong mga grupo ng paggamot.
Ang isa pang randomized trial na iniulat ang 336 na mga taong may type I diabetes at 295 na may diyabetis na hindi umaasa sa insulin. Ang mga pasyente ay kinuha alinman sa lispro o isofan. Muli, ang gamot ay ibinigay bago kumain, at lispro 30-45 minuto bago kumain. Gayundin sa pag-aaral na ito, na tumagal ng 12 buwan, ang isofan ay nagpakita ng pagbawas sa mga antas ng postprandial glucose kumpara sa iba pang mga gamot. Sa uri ng diabetes, nakamit din ni isofan ang isang istatistikong makabuluhang pagbaba sa glycated hemoglobin (hanggang sa 8.1%). Sa mga indibidwal na may type II diabetes, walang pagkakaiba-iba sa pagitan ng mga grupo ng paggamot sa bagay na ito.
Mga epekto
Ang hypoglycemia ay ang pinakamahalagang problema ng therapy sa insulin. Karamihan sa mga pag-aaral ay gumagamit ng mga subjective hypoglycemic sintomas o dugo saccharides sa ibaba ng 3.5 mmol / L upang matukoy ang mga hypoglycemic seizure. Sa dalawang malalaking pag-aaral, ang nagpapakilala at asymptomatic hypoglycemia ay hindi gaanong karaniwan sa mga pasyente na kumuha ng isofan, ang pagkakaiba na ito ay pinaka binibigkas sa gabi.
Sa isang pag-aaral sa mga taong may diyabetis na umaasa sa insulin, nangyari ang hypoglycemia sa average na 6 na beses sa isang buwan. Sa isang double-blind na paghahambing sa pagitan ng lispro at isophane, walang pagkakaiba-iba ang natagpuan sa dalas ng nagpapakilala na hypoglycemia. Kapag gumagamit ng unang gamot, ang panganib ng hypoglycemia ay pinakamataas ng tungkol sa 1-3 oras pagkatapos ng iniksyon, at sa pagpapakilala ng hormon ng tao ng tao pagkatapos ng 3-12 na oras.
Dahil ang lyspro ay nakabalangkas na naka-link sa kadahilanan ng paglago ng tulad ng insulin (I-IGF-I), nagbubuklod ito sa mga IGF-I receptor nang higit sa regular na insulin. Sa teoretiko, ang mga epekto ng IGF-I-like ay maaaring mag-ambag sa pag-unlad ng mga komplikasyon ng microvascular o, dahil sa karanasan sa isa pang compound na tulad ng insulin, ay nagdudulot din ng mga carcinogenic effects.

Ang hypoglycemia ay nangyayari kung ang pasyente ay nangangasiwa ng labis na gamot, umiinom ng alkohol, o kumakain ng kaunti. Ang labis na ehersisyo ay maaaring maging sanhi ng isang matinding reaksiyong hypoglycemic.
Ang pinakakaraniwang sintomas ay:
- Hyperhidrosis,
- Tremor
- Tumaas na ganang kumain
- Malabo na paningin.
Ang hypoglycemia ay maaaring mabilis na mabayaran ng dextrose o isang matamis na inumin (juice ng mansanas). Samakatuwid, ang bawat diyabetis ay dapat palaging magdala ng asukal sa kanya. Sa madalas na hypoglycemia at matagal na diabetes, mayroong isang panganib na ang pasyente ay mahuhulog sa isang pagkawala ng malay. Ang mga gamot, lalo na ang mga beta blocker, ay maaaring mag-mask ng mga sintomas ng hypoglycemia.
Ang Hygglycemia ay bubuo kapag ang dami ng pagkain at insulin ay hindi kinakalkula nang maayos. Ang mga impeksyon at ilang mga gamot ay maaari ring maging sanhi ng hyperglycemia. Sa type 1 na mga diabetes, ang kakulangan sa insulin ay humahantong sa tinatawag na ketoacidosis - isang pagtaas ng kaasiman ng katawan. Ito ay maaaring humantong sa kumpletong pagkawala ng malay (diabetes coma), at sa pinakamasamang kaso, kamatayan. Ang Ketoacidosis ay isang kondisyong medikal na pang-emergency at dapat palaging tratuhin ng isang doktor.
- Pagduduwal at pagsusuka
- Madalas na pag-ihi
- Nakakapagod
- Acetone
Dosis at labis na dosis
Ayon sa mga tagubilin para magamit, ang gamot ay karaniwang pinamamahalaan ng subcutaneously - sa subcutaneous adipose tissue. Ang mga piniling lugar ng iniksyon ay ang mas mababang tiyan at hita. Ang gamot ay iniksyon ng isang napaka manipis at maikling karayom sa pinalaki na fold ng balat. Ang bentahe ng isang hiringgilya na panulat ay maaaring makita ng pasyente ang eksaktong dami ng ipinangangasiwa ng gamot. Ang pang-araw-araw na dosis ay natutukoy ng doktor.
Ang mga pen ng insulin ay may isang manipis na maikling karayom. Sa tuktok ng hawakan ay isang aparato na umiikot. Ang bilang ng mga pagliko na gumanap ay tumutukoy kung magkano ang iniksyon ng insulin sa panahon ng iniksyon.
Ang mga bomba ng insulin ay maliit, kinokontrol ng elektroniko at mai-program na mga bomba na isinusuot sa katawan at naghahatid ng isang indibidwal na na-program na dosis ng insulin sa adipose tissue sa pamamagitan ng isang manipis na plastic tube.
Ang insulin pump ay lalong angkop para sa mga may diyabetis na may irregular na ritmo sa buhay. Kung ang glycemia ay patuloy na nagbabago kahit na sa madalas na mga iniksyon ng insulin, ang isang bomba ng insulin ay isang mabisa at ligtas na alternatibo.
Pakikipag-ugnay
Ang isang gamot ay maaaring makipag-ugnay sa lahat ng mga gamot na may direkta o hindi direktang epekto sa glycemia.
Ang pangunahing analogues ng gamot:
| Mga pangalan ng pangangalakal para sa mga kapalit | Aktibong sangkap | Pinakamataas na therapeutic effect | Presyo bawat pack, kuskusin |
| Metoformin | Metformin | 1-2 oras | 120 |
| Glibenclamide | Glibenclamide | 3-4 na oras | 400 |

Ang opinyon ng doktor at pasyente.
Ang anyo ng tao ng insulin ay isang ligtas at napatunayan na gamot na ginamit sa diyabetes sa loob ng maraming mga dekada. Gayunpaman, bago gamitin ito ay kinakailangan upang ayusin ang dosis ng gamot.
Si Kirill Alexandrovich, diabetesologist
5 taon na akong umiinom ng gamot at hindi nakakaramdam ng malubhang negatibong epekto. Kung hindi ka kumain, kumikislap, umiikot ang iyong ulo at nagsisimulang matalo nang mabilis ang iyong puso. Ang isang kubo na kubo ay nakakatipid sa sitwasyon. Bihirang mangyari ang mga pag-atake, kaya natutuwa ako sa gamot.