Ang pangunahing pamamaraan ng operasyon ng pancreatic
Sa pancreatitis, talamak na pinsala sa pancreatic at isang bilang ng iba pang mga mapanganib na kondisyon na nauugnay sa katawan na ito, isinasagawa ang isang operasyon sa operasyon. Ang pagbabala ng naturang paggamot ay tinutukoy ng yugto ng sakit at pangkalahatang kondisyon ng katawan. Ang operasyon ng pancreatic ay itinuturing na isa sa mga pinakamahirap. Ang dahilan ay hindi alam kung paano kumilos ang organ na ito sa panahon na ito o sa interbensyon na operasyon. Ang operasyon ng pancreatic ay nailalarawan sa pinakamalaking bilang ng mga pagkamatay, samakatuwid, sa panahon ng rehabilitasyon, dapat sundin ang isang bilang ng mga espesyal na patakaran.
Mga indikasyon para sa operasyon ng pancreatic
Ang interbensyon ng kirurhiko sa pancreas (pancreas) ay isinasagawa nang mahigpit alinsunod sa mga mahahalagang indikasyon, kapag walang ibang mga paraan ng paggamot na makakatulong na mapawi ang kalagayan ng pasyente o mailigtas siya mula sa kamatayan. Kasama sa mga nasabing kaso ang mga sumusunod na pathologies at sakit:
- exacerbation ng talamak na pancreatitis, sinamahan ng matinding sakit,
- mga pinsala sa pancreatic na may pagdurugo,
- mga abscesses
- malignant neoplasms,
- necrotic pancreatitis na may supuration,
- pseudocysts at cysts, sinamahan ng kapansanan sa pag-agos at sakit,
- talamak na pamamaga ng pancreas na may peritonitis at pancreatic necrosis.
Mga kahirapan sa pancreatic
Ang pag-andar ng pancreas ay ang paggawa ng mga espesyal na enzyme na kinakailangan para sa panunaw, at ang mga hormone ng insulin at glucagon na umayos ng metabolismo ng karbohidrat. Ang glandula ay may isang kumplikadong istraktura: ito ay nabuo sa pamamagitan ng glandular at nag-uugnay na tisyu, ay may isang siksik na network ng mga vessel at ducts. Ang pancreas ay tumutukoy sa mga organo ng parenchymal, i.e. binubuo ito ng isang stroma na bumubuo ng isang balangkas, at isang parenchyma (ang pangunahing sangkap).
Ang glandula ay matatagpuan sa itaas na lukab ng tiyan - malalim sa likod ng peritoneum, sa likod ng tiyan. Ang tatlong bahagi ng glandula na ito ay nakikilala: buntot, katawan at ulo. Ang kumplikado ay hindi lamang ang istraktura at pag-andar, kundi pati na rin ang lokasyon ng pancreas. Ang duodenum ay nakayuko sa paligid ng ulo nito, at ang posterior surface ng organ ay malapit na konektado sa aorta, adrenal gland, at tamang bato. Ang mga doktor ay nag-iingat sa mga pasyente na may mga sakit sa pancreatic dahil sa mga sumusunod na kadahilanan:
- ang kurso ng mga pathologies na nauugnay sa organ na ito ay mahirap mahulaan dahil sa katotohanan na kaunti itong naiintindihan na may kaugnayan sa pathogenesis at etiology,
- ang hindi kasiya-siyang lokasyon at kumplikadong istraktura ng glandula ay humahantong sa mga paghihirap sa paggamot ng kirurhiko,
- sa anumang interbensyon sa pancreas, maaaring magawa ang mga komplikasyon, kasama ang pagdurugo at suppuration.

Paano isinasagawa ang operasyon sa pancreatic?
Sa kinakailangang tulong pang-emergency sa pasyente, ang isang nakaplanong interbensyon ng kirurhiko ay isinasagawa sa pancreas. Sa panahon ng operasyon, ang isang tao ay nasa ilalim ng pangkalahatang kawalan ng pakiramdam at mga nagpapahinga sa kalamnan. Kasama sa operasyon ang mga sumusunod na hakbang:
- pagbubukas ng pancreas
- ang pagpapakawala ng dugo mula sa bag na pinupuno,
- suturing ng luha sa ibabaw,
- pagbubukas at pagbibihis ng hematomas,
- kapag ang mga ruptures ng organ, ang mga suture ay inilalapat dito at ang pancreatic duct ay sutured nang sabay-sabay,
- kapag ang pangunahing mga paglabag ay puro sa buntot ng glandula, tinanggal ito kasama ang bahagi ng pali,
- sa kaso ng pinsala sa ulo ng organ, ang resection nito ay isinasagawa din, ngunit sa pagkuha ng bahagi ng duodenum,
- paagusan ng bag ng pagpupuno para sa kasunod na pag-alis ng mga nilalaman ng sugat.
Surgery para sa talamak na pancreatitis
Sa kaso ng talamak na pancreatitis, ang mga doktor ay hindi nagbibigay ng malinaw na mga pahiwatig para sa interbensyon sa kirurhiko. Kinakailangan para sa pagbuo ng mga mapanganib na komplikasyon ng sakit, na hahantong sa pagkamatay ng pasyente. Kasama sa mga nasabing indikasyon ang mga sumusunod na kondisyon:
- mga abscesses ng pancreatic,
- purulent peritonitis,
- kakulangan ng pagiging epektibo mula sa konserbatibong therapy sa loob ng 2 araw,
- purulent fusion ng gland tissue - nahawaang pancreatic necrosis.
Ang huling komplikasyon ay nangyayari sa 70% ng mga kaso ng pancreatitis at ang pinaka-mapanganib, dahil nang walang radikal na paggamot, ang namamatay ay 100%. Ang mga sumusunod na uri ng operasyon ay makakatulong na maiwasan ang kamatayan:
- Buksan ang laparotomy. Sa pamamaraang ito, ang pader ng anterior tiyan ay nahihiwalay. Sa humigit-kumulang 40% ng mga kaso, ang pasyente ay nangangailangan ng isang paulit-ulit na laparotomy upang alisin ang mga lugar ng nekrosis na nabuo sa panahon ng pag-urong. Para sa kadahilanang ito, ang lukab ng tiyan ay madalas na hindi masiksik, ngunit kaliwa na nakabukas.
- Necrectomy Ang operasyon ng pancreatic para sa pancreatitis ay ang pag-alis ng nekrosis - patay na tisyu. Ang Necrectomy ay pinagsama sa matinding postoperative lavage: pagkatapos ng pag-alis ng patay na tisyu, ang mga tubo ng silicone na kanal ay naiwan sa larangan ng kirurhiko. Kinakailangan sila para sa paghuhugas ng lukab ng katawan na may mga solusyon ng mga antibiotics at antiseptics. Kasabay nito, ang hangarin ay isinasagawa - pagsipsip ng nabuo na nana.
- Cholecystectomy Isinasagawa kapag ang pancreatitis ay hinimok ng sakit sa gallstone. Upang maalis ang problema, ang gallbladder ay tinanggal.
Sa mga pseudocysts
Ang salitang "pseudocyst" ay isang lukab na puno ng pancreatic juice at hindi pagkakaroon ng nabuo lamad. Ang ganitong mga formations ay lilitaw sa dulo ng isang talamak na nagpapasiklab na proseso. Ang lapad ng pseudocyst ay maaaring umabot sa 5 cm. Ang mga formasyon ay nagpapahiwatig ng sumusunod na panganib:
- maaaring fester at humantong sa mga abscesses,
- pisilin ang mga ducts at nakapaligid na mga tisyu,
- humantong sa talamak na sakit
- maaaring masira sa lukab ng tiyan,
- dahil sa agresibong digestive enzymes sa kanilang komposisyon ay nagdudulot ng pagguho ng vascular at pagdurugo.
Kung ang mga pseudocysts ay sinamahan ng matinding sakit, i-compress ang mga ducts at malaki, pagkatapos ay dapat nilang alisin. Ang pagtanggi sa pagbuo ay isinasagawa ng mga sumusunod na pamamaraan:
- Panloob na kanal. Binubuo ito sa pagsasagawa ng pancreatogastroanastomosis, kapag ang cyst ay konektado sa tiyan sa pamamagitan ng posterior wall nito. Kaya ang mga nilalaman ng neoplasma ay pinalabas sa gastric lukab sa pamamagitan ng isang artipisyal na nabuo fistula. Kung ang kato ay hindi malapit sa tiyan, kung gayon ang anastomosis (ang koneksyon ng mga indibidwal na elemento) ay isinasagawa kasama ang maliit na bituka - operasyon ng cystejunostomy.
- Excision ng cyst. Ito ay binubuo sa pagbubukas ng cyst, ang paggamot nito sa antiseptics at kasunod na suturing.
- Panlabas na panlabas na kanal ng cyst. Gamit ang maraming butas sa dingding ng tiyan, ang mga tubo ay konektado sa mga formasyon kung saan lumabas ang kanilang mga nilalaman.
Pag-urong ng pancreas
Sa ilang mga kaso, kinakailangan ang pag-alis ng pancreas, ngunit hindi kumpleto, ngunit mga bahagi lamang, dahil kung wala ang organ na ito ang isang tao ay hindi mabubuhay. Ang paggamot na ito ay tinatawag na resection. Ang mga indikasyon para sa nasabing interbensyon sa operasyon ay ang mga sumusunod na pathologies:
- Ang cancer sa pancreas
- pinsala sa glandula
- talamak na pancreatitis.
Sa panahon ng resection, isinasaalang-alang ng siruhano ang mga tampok ng suplay ng dugo sa pancreas. Sa isip nito, maaari mo lamang alisin ang ilang mga bahagi ng katawan na ito:
- ang ulo na may bahagi ng duodenum - operasyon ng Whipple,
- katawan at buntot, i.e. distal section - distal na resection.
Pancreatoduodenal
Ang ganitong uri ng operasyon ay tinatawag ding operasyon ni Whipple. Sa panahon nito, ang ulo ng pancreatic ay tinanggal kasama ang elemento ng sobre ng duodenum, bahagi ng tiyan, apdo at mga katabing lymph node. Mga indikasyon para sa naturang interbensyon sa operasyon:
- mga bukol na matatagpuan sa ulo ng pancreas,
- Vateras na kanser sa papilla
- talamak na pancreatitis.
Ang operasyon ay naganap sa dalawang yugto: paggulo ng isang fragment ng pancreas at mga katabing organo, muling pagtatayo ng mga ducts ng gallbladder upang lumikha ng isang normal na pag-agos ng apdo, at din ang pagpapanumbalik ng kanal ng digestive system. Ang huli ay, tulad ng dati, muling tipunin sa pamamagitan ng paglikha ng maraming mga anastomoses:
- karaniwan sa bituka ng dile ng apdo,
- output ng tiyan na may jejunum,
- pancreatic stump duct na may bituka loop.
Ang operasyon ng Whipple ay isang laparoscopy ng pancreas, kung saan ang siruhano ay nagsingit ng laparoscope sa pamamagitan ng mga maikling incision at sinusuri ang pinatatakbo na lugar. Ang pamamaraan ay isinasagawa sa ilalim ng pangkalahatang kawalan ng pakiramdam. Matapos ang naturang operasyon, ang karamihan sa mga pasyente ay may malabsorption ng mga sustansya. Ito ay dahil sa paggulo ng katawan na gumagawa ng mga digestive enzymes.
Maliit
Sa kaso ng pagkasira ng bahagi ng caudal o katawan ng pancreas, isinasagawa ang malayong pancreotomy. Kapansin-pansin na ang gayong operasyon ay ginampanan ng mga benign na bukol, dahil ang mga nakamamatay na matatagpuan sa mga nasabing bahagi ng glandula ay hindi laging pinapatakbo. Ang bahagi ng pancreas ay tinanggal kasama ang pali kung apektado din ito ng neoplasm. Pagkatapos ng operasyon, ang mga pasyente ay maaaring bumuo ng diabetes mellitus dahil sa pag-alis ng bahagi ng insular tissue ng glandula. Para sa kadahilanang ito, ang paggamit ng distal na resection ay limitado. Ginagawa ito ayon sa mga sumusunod na indikasyon:
- pseudocysts ng katawan at buntot ng glandula,
- malubhang pancreatitis na may sagabal sa pangunahing duct sa antas ng isthmus ng pancreas,
- fistulas pagkatapos ng isang traumatic duct sa isthmus.
Pag-transplant ng pancreas
Ito ay ang operasyon sa pancreatic para sa diabetes, na unang isinagawa noong 1967. Ang tatanggap ay nakamit upang makamit ang normoglycemia at kalayaan mula sa insulin, ngunit namatay ang babae pagkatapos ng 2 buwan dahil sa pagtanggi ng organ. Sa buong kasaysayan, ang pinakamahabang pag-asa sa buhay pagkatapos ng paglipat ng operasyon ng pancreatic ay 3.5 taon. Para sa kadahilanang ito, ang naturang operasyon ay hindi ginagawa kahit na sa pag-diagnose ng isang nakamamatay na tumor ng glandula, bagaman kamakailan, ang gamot ay humakbang palayo sa lugar na ito.
Salamat sa paggamit ng cyclosporin na may mga steroid pagkatapos ng operasyon, posible na madagdagan ang kaligtasan ng mga pasyente. Sa pangkalahatan, ang paglipat ng pancreas sa mga pasyente na may diabetes mellitus sa yugto ng pagkabigo sa terminal ng bato ay nananatiling isang bagay na pansariling pagpipilian. Ang mga paghihirap sa operasyon ay nauugnay sa mga sumusunod na kadahilanan:
- ang pancreas ay hindi isang ipinares na organ, kaya maaari itong makuha mula sa isang patay na tao,
- ang organ ay pinipigilan ang daloy ng dugo na tumitigil sa kalahating oras, at kapag nagyelo, hindi hihigit sa 5 oras ang nakaimbak,
- ang glandula ay hypersensitive - madali itong masira kahit na sa pagpindot ng isang daliri,
- kapag ang paglipat, kinakailangan upang tahiin ang isang malaking bilang ng mga vessel,
- Ang pancreas ay may mataas na antigenicity, samakatuwid, sa kawalan ng therapy pagkatapos ng paglipat, ang isang donor organ ay tatanggihan sa loob ng ilang araw.
Mga komplikasyon pagkatapos ng operasyon sa pancreatic
Dahil mahirap ang operasyon sa pancreas, maaari itong maging sanhi ng malubhang komplikasyon. Ang pinakakaraniwan ay ang postoperative pancreatitis. Ito ay ipinahiwatig ng isang pagtaas sa temperatura ng katawan, sakit ng epigastric, leukocytosis, mataas na antas ng amylase sa ihi at dugo. Ang ganitong komplikasyon ay mas madalas na nabanggit sa pancreatic edema at ang kasunod na pag-unlad ng talamak na sagabal ng pangunahing duct ng organ. Kabilang sa iba pang mga mapanganib na kahihinatnan ng operasyon ng pancreatic ay ang mga sumusunod:
- peritonitis at pagdurugo,
- pagkabigo ng sirkulasyon
- exacerbation ng diabetes
- pancreatic nekrosis,
- pagkabigo ng hepatic na pagkabigo,
- kabiguan ng anastomoses,
- abscesses, sepsis,
- malabsorption syndrome - isang paglabag sa pantunaw ng pagkain at pagsipsip ng mga sustansya.
Paggamot sa postoperative
Sa mga unang buwan pagkatapos ng operasyon, ang katawan ay umaayon sa mga bagong kondisyon. Dahil dito, ang isang tao ay nawalan ng timbang, nakakaramdam ng kakulangan sa ginhawa at kalungkutan sa tiyan pagkatapos kumain, maluwag na dumi at kalungkutan. Sa wastong rehabilitasyon, ang mga sintomas na ito ay unti-unting nawala. Kung walang pancreas, na may sapat na kapalit na therapy, ang isang tao ay mabubuhay nang maraming taon. Upang gawin ito, pagkatapos ng operasyon sa pancreas, dapat gawin ng pasyente ang sumusunod:
- mahigpit na sundin ang isang diyeta hanggang sa katapusan ng buhay,
- ganap na puksain ang alkohol
- kontrolin ang antas ng asukal, dahil sa kalahati ng mga kaso pagkatapos ng pancreatic surgery diabetes mellitus bubuo,
- kumuha ng paghahanda ng enzyme na inireseta ng iyong doktor upang mapabuti ang panunaw,
- sumunod sa regimen ng insulin therapy na inireseta ng endocrinologist - kung ang diyabetis ay napansin pagkatapos ng operasyon.

Nutrisyon pagkatapos ng operasyon sa pancreatic
Ang isa sa mga pangunahing sangkap ng rehabilitasyon pagkatapos ng operasyon sa pancreatic ay ang nutrisyon sa medikal. Ang mga patakaran ng diyeta ay naiiba depende sa oras na lumipas pagkatapos ng operasyon:
- Ang unang 2 araw. Ipinapahiwatig ang pag-aayuno ng therapeutic.
- Ang pangatlong araw. Pinapayagan na gumamit ng mashed na sopas, tsaa na walang asukal, bigas at soba ng sinigang na gatas, crackers, cottage cheese, steamed protein omelette, isang maliit na mantikilya. Bago matulog, maaari kang uminom ng isang baso ng yogurt o tubig na may honey.
- Ang susunod na 5-7 araw - medikal na diyeta Hindi. Ito ay nagsasangkot sa paggamit ng madaling natutunaw na likido at mga semi-likidong pagkain na mayaman sa mga bitamina. Pinapayagan ang pasyente ng mahina na sabaw ng karne, halaya, prutas at berry juice, malambot na itlog. Hindi bababa sa 2 litro ng tubig ay dapat na lasing bawat araw. Pang-araw-araw na kaloriya - 1000 kcal. Minsan, sa halip na isang diyeta, ang nutrisyon ng parenteral sa pamamagitan ng isang pagsisiyasat ay ginagamit, i.e. pagtawid sa digestive tract.
- Ang susunod na 5-7 araw - numero ng diyeta 1a. Ang mga produkto ay kailangang pinakuluan o mai-steamed. Kapaki-pakinabang na mashed at mashed na pinggan. Ito ay ipinapalagay fractional nutrisyon, kung saan kailangan mong kumain ng hindi bababa sa 6 beses sa isang araw sa maliit na bahagi. Ang pang-araw-araw na nilalaman ng calorie ay 1800-1900 kcal. Inirerekomenda na gumamit ng mga sopas mula sa semolina, oat o bigas, mantikilya, gatas, mga omelette ng protina ng singaw, mataba na karne at isda sa anyo ng singaw na soufflé o mashed patatas. Pinapayagan ang matamis na jelly at natural na mga juice.
Mga uri ng operasyon
Paggising Ang mga pinsala sa pancreatic ay ginawa gamit ang maliit na rehiyonal na sugat sa glandula na hindi lumalabag sa integridad ng GLP. Magpataw ng nodal o U-shaped sutures mula sa hindi nasisipsip na catgut. Ang drainage ay dinala sa site ng suturing ng pancreas.
Necrectomy Ang pancreatic necrectomy ay isinasagawa para sa pancreatic necrosis, purulent pancreatitis sa mga kaso kung saan mayroong malawak na pamamaga ng purulent na parapancreatic na kinasasangkutan ng tiyan, transverse OK, at kapag ang malubhang pangkalahatang kondisyon ng pasyente ay hindi pinapayagan ang radikal na operasyon (pancreatectomy). Sa sariwang pancreatic nekrosis, ang necrotic area ng gland ng isang pare-pareho ang pagsubok ay mapurol, ang mga daluyan ay hindi nagdugo. Sa ibang pagkakataon, ang mga necrotic at hindi nagbabago (malusog) na mga tisyu ay malinaw na pinong.
Ang pancreatic necrectomy ay nangangailangan ng isang mataas na pamamaraan sa pagpapatakbo, isang malinaw na orientation sa mga topographic at anatomical na pagbabago. Ang kabiguang sumunod sa mga kondisyong ito ay maaaring magdulot ng pinsala sa pangunahing mga daluyan ng pancreatoduodenal zone na may napakalaking intraoperative na pagdurugo, iniiwan ang mga necrotic na lugar ng pancreas na sinundan ng suppuration, vascular arrosia, nekrosis ng pader ng tiyan at bituka na AL. Shalimov, 1988, M.M. Mamakeev et al., 1999.
Cystenterostomy (figure 4). Ipinapahiwatig ito para sa pancreatic pseudocysts na may mahusay na nabuo na mga pader at ang kawalan ng pag-aakala ng mga nilalaman. Kung mayroong mga bulsa sa lukab ng cyst, ang mga partisyon ay nag-aalis sa kanila, na nagiging mga ito sa isang solong lukab. Ang necrotic tissue mula sa lukab ng cyst ay tinanggal. Para sa isang anastomosis na may isang kato, ang isang loop ng jejunum ay naka-off sa Ru ay 20-25 cm ang haba o Brownian anastomosis A.A. Kurygin et al., 1998.

Marsunialization ng pancreas. Ito ay ipinahiwatig para sa manipis, hindi nabagong mga dingding ng cyst, pati na rin sa mga kaso ng supuration ng mga nilalaman nito. Binuksan ang kato, ang mga nilalaman nito ay inilikas, lahat ng bulsa at partisyon na nasa lukab ng cyst ay tinanggal, na bumubuo ng isang solong lukab. Ang mga dingding ng sista ay sutured sa parietal peritoneum at mga tubo ng paagusan ay ipinasok sa lukab ng cyst.
Sa pamamagitan ng paagusan sa panahon ng postoperative, ang lukab ng cyst ay hugasan. Matapos ang operasyon na ito, ang isang paulit-ulit na panlabas na pancreatic fistula ay karaniwang nabuo.
Transduodenal sphincterovirusungoplasty (figure 5). Ginagawa ito ng stenosis ng BDS na may stenosis ng bibig ng pancreatic duct. Una, isinasagawa ang papillosphincterotomy. Ang bibig ng daluyan ng Wirsung ay matatagpuan sa medial wall ng dissected BDS. Ang harapan ng dingding ng huli ay nahati kasama ang pancreatic duct hanggang sa haba ng 3 mm. Ang mga nalalabi na dingding ng Wirsung duct at BDS ay sutured na may magkahiwalay na suture na may isang karamdamang atraumatic. Sa duodenum, sa ibaba ng Vater papilla, isinasagawa ang isang transnasal na pagsisiyasat, na gaganapin hanggang sa aktibong motility ng bituka.

Wirsungoduodenostomy (figure 6). Magsagawa sa kaso ng sagabal ng GLP sa rehiyon ng ulo ng pancreatic para sa 1.5-3 cm.Pagkatapos na isinasagawa ang transduodenal sphincteroplasty, ang GLP ay gupitin kasama ang parenchyma ng pancreas at ang dingding ng duodenum. Ang pag-ihiwalay ng pancreatic wall at duodenum ay sutured na may two-row suture.

Papillotomy. Magsagawa ng mga benign na bukol ng BDS at may maliit na mga malign na bukol sa mga pasyente na, sa pangkalahatang kondisyon, ay hindi maaaring magparaya sa pancreatoduodenal resection. Ang KDP at pancreatic head ay pinalitan ayon kay Kocher. Ang isang pahaba duodenotomy ay isinasagawa sa antas ng Vater papilla. Ang isang hangganan na paghiwa sa loob ng malulusog na mga tisyu ay nagpapahiwatig ng isang tumor. Ang OSHP at GLP ay natahi sa dingding ng KDP na may mga nakagambalang sutures. Ang natitirang depekto sa posterior wall ng duodenum ay sutured na may dalawang hilera na suture. Ang pagbubukas ng duodenotomy ay sutured na may dalawang hilera na suture sa nakahalang direksyon.
Paayon pancreatojejunostomy. Ang operasyon na ito ay isinasagawa sa kaso ng talamak na endoscopic pancreatitis na may paglabag sa patency ng GLP. Matapos ang pag-ihiwalay ng GLP kasama ang buong haba ng makitid na bahagi, ang isang dalawang-hilera na anastomosis ay nabuo sa pagitan ng mga dissected duct wall at ang TC loop. Ang isang loop ng bituka na inilaan para sa pancreatojejunoanastomosis (20-25 cm ang haba) ay naka-off mula sa daanan ng pagkain kasama ang Ru o Brownian anastomosis (Larawan 7).

a) ang mga pancreas ay dapat na tumawid sa loob ng malulusog na mga tisyu sa mga lugar ng glandula na mahusay na ibinibigay ng dugo - ang mga lugar kung saan ang mga sanga ng arterya ay dumaloy mula sa splenic artery, nang diretso sa kanan o kaliwa ng sumasabog.
b) matiyak ang libreng pag-agos ng PS sa pamamagitan ng BDS,
c) ang GLP ay dapat na ligtas na may isang hiwalay na ligature, at ang tuod ng glandong lubusan peritonized dahil sa nakapalibot na mga tisyu, pangunahin mula sa ligamentous apparatus o mesentery ng transverse OK.
Pancreatoduodenal resection (figure 8). Ginawa ng mga bukol at makabuluhang mapanirang pagbabago sa ulo ng pancreatic, hindi umaabot sa isthmus at katawan ng glandula.

Ang mga sumusunod na yugto ng operasyon ay nakikilala:
1. Pagpapakilos ng duodenum at pancreatic head ayon kay Kocher, mapurol at talamak na paghihiwalay ng isthmus ng glandula mula sa paputok. Kapag isinagawa ang pamamaraang ito, ang kawalan ng pagsalakay sa tumor sa mas mababang vena cava at portal veins ay nasuri at ang posibilidad ng radikal na operasyon para sa cancer ng pancreatic ay itinatag.
2. Pagpapakilos ng pancreatoduodenal complex: ang tiyan ay tumawid sa antas ng 1/2 choledoch - sa antas ng pagbubuhos ng PP, duodenum - sa lugar ng paglipat nito sa payat sa kaliwa ng BB, ang gastro-duodenal artery ay tumawid sa pagitan ng mga clamp at ligated. Ang proseso ng hugis ng kawit kasama ang mga daluyan na nagkokonekta sa ulo ng pancreatic at ang nakahihigit na mesenteric vessel ay natawid pagkatapos na kumikislap sa kanila gamit ang UKL apparatus o may hiwalay na suture. Sa paghihiwalay ng isthmus at katawan ng glandula, ang mga splenic vessel ay mananatili, at ang mga sanga lamang ay pumapasok sa glandula cross cross.
3. Ang yugto ng pagbawi ng operasyon: ang sunud-sunod na aplikasyon ng pancreatic, choledochoe, at gastroenteroanastomosis sa isang loop ng TC na may distansya na 25-30 cm sa pagitan ng anastomoses.
Sa mga bukol ng ulo ng pancreatic, na umaabot sa isthmus at katawan, ang huli ay tumawid sa buntot ng glandula - subtotal pancreatoduodenal resection. Pagkatapos nito, ang AA ay itinuturing na may bisa. Shalimov, 1988, huwag mag-apply ng pancreatojejunoanastomosis kung mayroong mga makabuluhang fibrotic na pagbabago sa glandular stump na may isang matalim na pagsugpo sa exocrine function.
Sa mga nasabing kaso, ang isang manipis na catheter ay ipinasok sa pancreas GLP upang suriin ang pag-agos ng PS sa unang yugto ng pag-postoperative, ang sugat sa ibabaw ng glandol na tuod ay natutuyo. 7-10 araw pagkatapos ng operasyon, ang catheter ay tinanggal, ang pancreatic fistula ay nakasara sa sarili nitong. Posible na ipakilala ang 1-1.5 ml ng neoprene sa GLP ng pancreatic stump, habang ang lahat ng pancreatic ducts ay nakababagabag at ang isang fistula ay hindi nangyari.
Kabuuan duodenopancreatectomy. Ginagawa ito sa kaso ng mga pinsala sa pancreatic na may pagdurog ng isang makabuluhang bahagi nito at maraming mga rupture ng duodenum, kabuuang pancreatonecrosis na may nekrosis ng dingding ng duodenal: mga bukol na nakakaapekto sa buong pancreas, sa kawalan ng metastases.
Ang komplikasyong pancreatoduodenal ay pinalihok sa parehong paraan tulad ng sa resipe ng pancreatoduodenal, na may kaibahan lamang na ang pancreas ay hindi tumawid, ngunit pinapakilos kasama ang pali. Sa yugto ng paggaling ng operasyon, ang choledochojejuno-at gastroenteroanastomosis ay sunud-sunod na inilalapat sa isang loop ng TC. Sa panahon ng postoperative, ang isang masusing pagwawasto ng metabolismo ng karbohidrat ay isinasaalang-alang na kinakailangan.
Kaliwa-sided splanchnectectomy (Larawan 9) na may isang resection ng kaliwang node ng solar plexus. Ginagamit ito para sa CP na may matinding glandular fibrosis at sakit. Sa parehong oras, ang isang gastrointestinal ligament o maliit na omentum ay nahihiwalay at ang itaas na gilid ng pancreas ay malawak na nakalantad. Sa pamamagitan ng pulsation, ang celiac trunk ay matatagpuan at lihim, ang kaliwang node ng solar plexus ay matatagpuan sa kaliwa nang direkta malapit sa celiac trunk at aorta. Ito ay lihim at nakataas, kumukuha at itinaas ang node, ilihim ang malaki at maliit na mga nerbiyos na celiac na matatagpuan sa pagitan ng medial at median na mga binti ng dayapragm. Sa exit mula sa dayapragm, ang celiac malaki at maliit na nerbiyos ay pinutol at tinanggal kasama ang solar plexus node. Sa panahon ng operasyon na ito, ang pangunahing pathway ng nervous transmission ng mga impulses ng sakit mula sa katawan at buntot ng pancreas ay naantala.

Tamang splanchnectectomy (figure 10). Ang layunin ng operasyon na ito ay upang matakpan ang paghahatid ng salpok ng sakit mula sa biliary tract at pancreatic head. Ang mga ugat ng Celiac at isang node ng trunk ng borderline ay nakatago sa pagitan ng OA, celiac trunk at aorta at tinanggal.

Postganglionic neurotomy (Operation Yoshioka-Wakabayashi). Sa panahon ng operasyon na ito, ang mga postganglionic nerve fibers na nagkakaisa sa mga pancreas sa medial na gilid ng baluktot na proseso ng glandula ay dissected.
Marginal pancreatic neurotomy ayon sa Napalkov - Trunin. Kasabay nito, ang mga nerve trunks ay tumatawid sa perimeter ng pancreas.
Pumunta sa listahan ng mga kondisyon ng pagdadaglat
Mga indikasyon para sa operasyon
Ang operasyon ng pancreas ay isinasagawa ayon sa mahigpit na mga pahiwatig, na natutukoy nang paisa-isa para sa bawat pasyente:
- pancreatitis, na nagiging pancreatic necrosis,
- abscess o phlegmon organ,
- ang pagbuo ng mga bato na humarang sa lumen ng mga ducts,
- purulent pancreatitis na may pag-unlad ng peritonitis,
- napakalaking pinsala sa walang pigil na pagdurugo,
- nakamamatay na tumor
- maraming mga cyst na nagdudulot ng patuloy na sakit.
Ang mga kundisyong ito ay itinuturing na ganap na mga indikasyon para sa interbensyon sa kirurhiko - binalak o emerhensya. Ang mga operasyon ba para sa iba pang mga sakit sa pancreas, ay nakasalalay sa mga katangian ng patolohiya, katayuan sa kalusugan ng pasyente.
Sa talamak na pancreatitis
Ang pancreatitis lamang ay hindi isang indikasyon para sa operasyon ng pancreatic. Sinusubukan nilang tratuhin ang sakit na ito nang konserbatibo, kahit na may isang talamak na form. Ang operasyon para sa pancreatitis ay kinakailangan sa kaso ng mga komplikasyon:
- pagkonsensya ng mga tisyu
- pagsasanib ng organ,
- pamamaga sa lukab ng tiyan, na direktang nakasalalay sa pinsala sa pancreas,
- ang pagbuo ng isang abscess.
Ang pinaka-mapanganib sa mga term na prognostic ay purulent-necrotic pancreatitis. Ang operasyon ng pancreatic ay isinasagawa bilang isang nekrectomy. Kasama dito ang mga sumusunod na hakbang:
- median laparotomy - pag-ihiwalay ng pader ng anterior tiyan,
- patay na pag-alis ng tisyu,
- paghuhugas ng lukab gamit ang antiseptics,
- pag-install ng kanal,
- suturing ang sugat.
Ang mga kanal ay kinakailangan para sa pag-agos ng nagpapaalab na likido, sa pamamagitan ng mga ito ang lukab ay hugasan ng mga solusyon sa antibiotiko.
Buhay pagkatapos ng resection o pagtanggal ng glandula
Ang isang operasyon sa isang organ na direktang kasangkot sa panunaw ay mag-iiwan ng mga kahihinatnan sa dating pamumuhay ng isang tao. Ang pancreas ay sobrang sensitibo sa pinsala sa mekanikal. Samakatuwid, ang operasyon ng pancreatic ay nagdudulot ng iba't ibang mga kahihinatnan at komplikasyon, ang mga sintomas na nauugnay sa mga karamdaman sa pagtunaw.
Upang maging maayos ang pakiramdam pagkatapos ng operasyon ng pancreatic, ang isang tao ay kailangang gumawa ng mga pagbabago sa kanyang pamumuhay. Ang tagal ng pagsunod sa mga paghihigpit ay nakasalalay sa uri ng operasyon na isinagawa. Mahalagang sundin ang isang diyeta. Inirerekomenda na kumain sa mga maliliit na bahagi - sukatin ang mga ito sa dami ng ilang mga pasyente. Ang dalas ng pangangasiwa ay 5-6 beses sa isang araw, mahigpit sa oras. Ang mga sumusunod na pagkain ay hindi kasama sa diyeta:
- mataba na karne at isda,
- gatas, kulay-gatas, cream,
- de-latang pagkain
- pinausukang karne, masarap na pagkain,
- kabute
- pampalasa.
Ang alkohol ay hindi kasama. Ang pagkain ay dapat madaling matunaw, naglalaman ng sapat na bitamina. Ang paggamit ng karbohidrat ay limitado.
Upang mapanatili ang pag-andar ng secretory ng katawan, ang mga paghahanda ng enzyme ay inireseta: Pancreatin, Mezim. Tinanggap nang mahabang panahon, habang tinatanggal ang glandula - patuloy na. Ang mga pasyente na may mataas na peligro ng pagbuo ng diabetes ay ipinapakita ng regular na pagsubaybay ng isang endocrinologist. Kung kinakailangan, magreseta ng isang hypoglycemic therapy.
Kaagad pagkatapos ng paglabas ng dalawang linggo, ang maximum na pahinga ay sinusunod - pahinga sa kama, isang mahigpit na diyeta, at pag-inom ng mga gamot na inirerekomenda ng iyong doktor. Ang buong pagbawi ay sinusunod pagkatapos ng 3-5 buwan. Malubhang pisikal na aktibidad ay limitado. Ang pasyente ay nasa ilalim ng pangangasiwa ng isang therapist at gastroenterologist. Ang isang pagsusuri sa ultrasound ng lukab ng tiyan ay ginagawa taun-taon; pangkalahatang klinikal na dugo at mga pagsusuri sa ihi ay regular na sinusubaybayan.
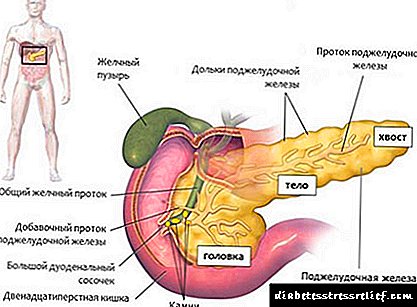
Kaunti ang tungkol sa pancreatic anatomy
Ang pancreas ay isang organ na may haba na halos 15 cm, sa panlabas na ito ay kahawig ng isang peras. Nakikilala nito ang tatlong bahagi: ang ulo, katawan at buntot. Ang pancreas ay matatagpuan sa itaas na tiyan sa likod ng tiyan. Matatagpuan siya retroperitoneally, iyon ay, natatakpan ng peritoneum sa isang tabi lamang. Ang ulo ng organ ay sumasakop sa duodenum.
Ang pancreas ay binubuo ng dalawang uri ng mga tisyu, na bawat isa ay gumaganap ng sariling mga pag-andar:
- Exocrine tissue Gumagawa ito ng juice na may mga enzyme, na pumapasok sa duodenum sa pamamagitan ng tubo at kasangkot sa panunaw.
- Endocrine tissue na matatagpuan sa kapal ng katawan sa anyo ng mga maliliit na isla, gumagawa ito ng insulin at ilang iba pang mga hormone.
Gastropancreatoduodenal resection para sa pancreatic cancer: gawin o hindi gawin?
Sulit ba ang operasyon? Aakayin ba ito sa isang extension ng buhay? O ang isang diagnosis ng cancer sa pancreatic ay isang pangungusap, at walang dapat gawin. Anong mga komplikasyon ang nabuo pagkatapos ng operasyon? Gaano karami ang aasahan sa buhay pagkatapos ng operasyon sa pancreatic?
Upang gawin o hindi gawin ang DA / DAG? Bakit umiiral ang gayong tanong sa ulo sa mga pasyente na may cancer sa pancreatic? Sa kasamaang palad, sa ating bansa ang mababang kalidad ng pangangalaga sa kirurhiko sa partikular na kategorya ng mga pasyente. Ang pagkasira ng mga paaralan ng kirurhiko sa karamihan sa mga institusyong pang-edukasyon sa ating bansa ay humahantong sa mataas na intra- at postoperative mortality, pati na rin sa hindi kasiya-siyang resulta ng operasyon. Ito ay madalas na nagsisilbing batayan para sa pagtanggi ng mga oncologist mula sa mga radikal na interbensyon para sa cancer ng pancreatic. Ang mga magkakatulad na pananaw ay hawak ng mga magkakatulad na doktor - mga endocrinologist, endoscopists, mga siruhano lamang. Ang hindi pagkakasundo sa dayuhan at lokal na pang-agham na pindutin tungkol sa pagbabala ng kaligtasan ng mga pasyente na may cancer sa pancreatic pagkatapos ng radikal na operasyon ay superimposed sa ito.
Bakit? Pamantayan sa pag-diagnose, pag-uuri ng mga pancreatic tumor, pagtatanghal ng magkakaiba sa Japan, USA at Western Europe.
Ang pinakamahirap na data para makita ng mga pasyente at kanilang mga kamag-anak ay ang mga resulta ng kaligtasan ng mga pasyente na may cancer sa pancreatic pagkatapos ng radikal na operasyon. Sa average, ayon sa iba't ibang mga mapagkukunan, mula 30 hanggang 70% ng mga pasyente ay nabubuhay ng isang average na taon pagkatapos ng operasyon, ang average na pag-asa sa buhay pagkatapos ng GPD ay, ayon sa data sa domestic, 12-1515 buwan, limang taon na kaligtasan kahit na pagkatapos ng operasyon sa pinakamahusay na mga sentro ng mundo at pinagsama ang therapy ay hindi lalampas sa 3.5-15.7%. Samakatuwid, upang gawin ang operasyon o hindi - ang pagpipilian ay sa iyo!
Ano ang susi sa matagumpay na operasyon?
Kaya, dahil kailangan mong magkaroon ng pancreatoduodenal resection para sa pancreatic cancer, paano at saan ito gagawin?

Una sa lahat. Natutukoy ng mga pamantayan ng NCCN na kinakailangan ang pag-urong ng gastropancreatoduodenal pagkatapos na gawin ang isang diagnosis ng cancer sa pancreatic, kahit na walang pag-verify ng histological o cytological, at batay sa PET-CT at magnetic resonance imaging. Ang kahilingan na ito ay dahil sa ang katunayan na kahit na sa panahon ng laparoscopic intraoperative biopsy ng pancreas, ang dalas ng maling-negatibong mga tugon ay lumampas sa 10%. Sa kasamaang palad, ito ay isiniwalat na huli na, pagkatapos ng paglipat ng sakit sa isang hindi naaangkop na yugto. Samakatuwid, itinuturing naming makatwiran, pagkatapos na isagawa ang PET-CT at MRI, upang magsagawa ng operasyon ng PDE.
Pangalawa. Ang cancer sa pancreatic, dahil sa pagiging tiyak ng apektadong organ, halos agad na nakakaapekto sa micrometastases ang buong nag-uugnay na tisyu na nakapalibot sa pancreas, ang mga cell ng tumor ay bumubuo ng mga micrometastases kasama ang mga neurovascular bundle kasama ang mga lymphatic vessel, sa pinakamalapit na lymph node, sa paraaortic lymph node, sa mga portal at splenic vein stacks. Ang mga micrometastases ay nabubuo kahit na may maliit - mula sa 0.4 hanggang 3.5 cm ng solong pangunahing tumor na foci ng kanser sa prostate.
Kasabay nito, ang pangwakas na pagpapasya sa dami ng PD ay ginawang intraoperatif, sa panahon ng isang visual na pagsusuri sa mga organo ng tiyan na may maliban sa malayong metastases at lokal na paglaganap ng proseso. Sa iba pang mga kaso, ang sitwasyon ay itinuturing na hindi naaangkop (hindi malulutas), dahil pinaniniwalaan na ang paglusot ng tumor ng retroperitoneal tissue, kabilang ang mga plexus ng nerve at metastases ng mga regional lymph node, ay ginagawang imposible ang operasyon. Samakatuwid, sa panahon ng operasyon, sinubukan naming, sa ilalim ng anumang mga pangyayari, isinasagawa ang pinakamalaking posibleng dami ng resection na may resection ng mga rehiyonal na lymph node, pati na rin sa ilang mga kaso na may vascular resection, na talagang pinatataas ang kaligtasan ng buhay ng aming mga pasyente.
Ayon sa aming karanasan, ang pinakamahusay na 5-taon na kaligtasan matapos ang pinalawak na HDR ay sinusunod na may maliit na mga bukol ng pancreatic head (ductal adenocarcinoma), nang walang biswal na tinutukoy na pagsalakay ng mesenteric vessel, lymph node ng juxtaregional collector at malayong metastases.
Pangatlo. Karamihan sa mga pasyente na may cancer ng pancreatic head ay walang metastases sa mga lymph node sa paligid ng buntot ng pancreas, pati na rin ang metastases sa mga pintuan ng pali, mediastinal tissue.Ito ay kagiliw-giliw na, bilang isang patakaran, walang lesyon ng tumor ay napansin sa malayong direksyon sa kahabaan ng pancreatic duct.
Samakatuwid, mahalagang isaalang-alang ang likas na katangian ng sugat sa saklaw ng operasyon. Sa isip, ang bersyon ng kasaysayan ng tumor, dahil tinutukoy nito ang kaligtasan ng mga pasyente. Kaya, ang karaniwang PDR para sa ductal adenocarcinoma ng pancreatic head ay nagbibigay ng perpektong agarang resulta (intra- at postoperative mortality na 0-5%), hindi nasisiyahan na pangmatagalang resulta (median na pag-asa sa buhay pagkatapos ng operasyon 10-18 buwan, walang 5-taon na kaligtasan). Kasabay nito, ang operasyon para sa cystadenocarcinoma ng pancreatic head ay nagbibigay ng 5-taong kaligtasan ng rate ng hanggang sa 60-78%. Samakatuwid, hindi namin ginagamit ang klasikong operasyon ng Whipple, na iminungkahi kasing aga ng simula ng ika-20 siglo, ngunit ang iba't ibang mga pagkakaiba-iba nito na may bahagyang pangangalaga ng ilang mga organo, kung maaari.
Pang-apat. Dahil ang klinika na "Medicine 24/7" ay nagdadala ng isang pinalawak na DPR, madalas nating maihahambing ang ulo at katawan ng pancreas, ang pyloric na tiyan kasama ang maliit na omentum at kanang kalahati ng omentum, 12 duodenum, apdo pantog, malayo bilang isang solong kumplikado bahagi ng karaniwang hepatic duct at ang kumpletong karaniwang duct ng apdo. Ang mga tissue na tinanggal ng isang solong kumplikado ay kasama ang katabing nag-uugnay na tisyu, mga lymphatic vessel at node, nerve plexuse, fascial-cellular na kaso ng lahat ng malalaking vessel sa lugar ng operasyon. Bilang karagdagan, kung mayroong isang hinala sa pagsalakay ng tumor ng superyor na vega ng mesenteric, portal vein, ang huli ay resected. Bilang karagdagan, isinasagawa ang balangkas ng lahat ng mga malalaking arterya at ugat.
Pang-lima. Ang aming sariling data, pati na rin ang data ng aming mga kasamahan sa Hapon at Amerikano, ay nagpapahiwatig na ang tunay na 5-taong kaligtasan ng buhay na rate ng higit sa 15%, at sa limitasyon, na may mga neuroendocrine na tumor - 85% ay nakamit na may pinalawak na DDR, na sinusundan ng isang masusing pagsusuri sa kasaysayan ng buong kumplikadong kirurhiko, kung saan ang mga solong metastases sa mga lymph node ng koleksyon ng juxtaregional ay nakita, o isiniwalat. Gayunpaman, ang isang malaking dami ng operasyon ay nahaharap sa isa pang problema - ang portability ng advanced na DPR. Ang mas malawak na saklaw ng HDR, mas mataas ang dalas ng mga komplikasyon - postoperative diarrhea, pagkabigo sa pancreaticoeunoanastomosis. Nakakagulat, ang pagtatae na tumatagal ng ilang buwan pagkatapos ng operasyon nang hindi direktang nagpapahiwatig ng dami ng operasyon at hinuhulaan ang isang positibong pangmatagalang resulta ng pinalawak na DDR.
Pang-anim. Sa Russia, dahil sa kanser sa prosteyt ng exocrine na madalas na gumanap ng standard HDR, ang karamihan sa mga pasyente ay namatay sa unang taon pagkatapos ng operasyon, anuman ang pagkalat ng proseso ng tumor, ang mga nag-iisang pasyente ay nakaligtas sa loob ng 3 taon. Mahalagang malaman na ang data na ipinakita sa karamihan kahit mga pang-agham na papel ay batay sa tinatawag na mga talahanayan ng kaligtasan, na halos apat na beses na lumampas sa limang-taong kaligtasan kumpara sa direktang data, habang kami, may karanasan sa pagsubaybay sa daan-daang mga pasyente mula noong 1996, gumamit lamang ng direktang data mga obserbasyon. Ang karamihan sa mga pasyente ay namatay mula sa pag-unlad ng cancer ng pancreatic dahil sa pag-unlad ng mga lokal na relapses nang walang metastases sa atay pagkatapos ng standard HDR.
Ang mga pangunahing uri ng operasyon para sa cancer ng pancreatic
Sa klinikal na kasanayan, ang pangunahing operasyon ng radikal sa kanser sa prostate ay nakikilala, kabilang ang karaniwang PDR (Whipple operation), gastropancreatoduodenal resection, pinalawak na HDR, pancreatectomy, distal pinagsama na pancreatic resection, pinalawak na kabuuang pancreatoduodenectomy. Ang lahat ng mga operasyon na ito ay lubos na kumplikado, dahil ang mga kinakailangan para sa mga kwalipikasyon ng siruhano ay kinabibilangan ng kakayahang hindi lamang matukoy ang dami ng resection sa panahon ng operasyon, upang maisagawa ito, ngunit din upang isagawa ang isang serye ng mga pagbabagong-tatag na pamamaraan sa isang tiyak na pagkakasunud-sunod - pancreatojejunostomy, anastomosis ng biliary digestive, gastrojejunostomy at inter-intestinal anastomosis. Iyon ang dahilan kung bakit ang koponan ay karaniwang binubuo ng 4-5 na siruhano, at ang average na tagal ng operasyon ay halos 6-8 na oras.
Ang operasyon ni Whipple (pancreatoduodenal resection)
Ang pancreatoduodenal resection ay ang pinaka-karaniwang operasyon para sa cancer ng pancreatic na bubuo mula sa mga cells ng exocrine. Tinatanggal ng siruhano ang ulo ng pancreas (kung minsan kasama ang katawan), bahagi ng maliit na bituka, dile ng apdo, apdo, rehiyonal na mga lymph node, kung minsan ay bahagi ng tiyan. Ang ganitong isang malaking dami ng interbensyon ay nakakatulong upang alisin ang lahat ng tissue ng tumor na may isang maximum na posibilidad at mabawasan ang panganib ng pag-urong.

Ang natitirang mga bahagi ng bituka at tiyan ay konektado, ang pancreas at ang natitirang bahagi ng dile ng bile ay sutured sa maliit na bituka. Kaya, pagkatapos ng operasyon, ang apdo at pagtunaw na juice ay patuloy na dumadaloy sa bituka.
Classical, ang operasyon ng Whipple ay isinasagawa sa pamamagitan ng isang malaking paghiwa na tumatakbo sa gitna ng tiyan. Ngunit sa ilang mga klinika, pinapayagan ang kagamitan at kasanayan ng mga doktor para sa interbensyon ng laparoscopic.
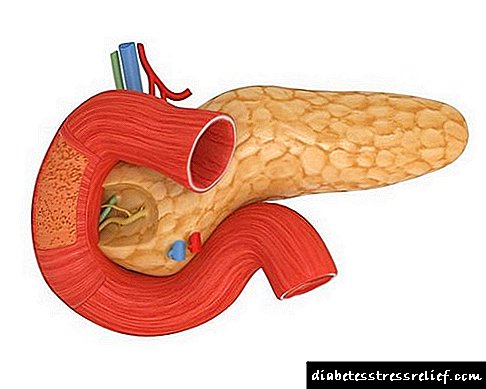
Mga bahagi ng pancreas
Ang pancreas ay matatagpuan sa likuran ng tiyan, bahagyang sa kaliwa nito. Mayroon itong isang pinahabang hugis ng kuwit na kung saan ang katawan nito, ulo ng glandula at buntot ay hinati. Gamit ang ulo ng bakal, kumokonekta ito sa duodenum, at ang hangganan sa pagitan ng mga ito ay tinukoy ng isang pag-urong kasama ang portal vein na tumatakbo dito.
- Ang katawan ng glandula ay maihahambing sa hugis sa isang prisma ng trihedral, ang harapan kung saan ay nakadirekta paitaas sa posterior wall ng tiyan.
- Ang likod ng organ ay nakadirekta patungo sa gulugod at nasa direktang pakikipag-ugnay sa celiac plexus, pati na rin ang inferior vena cava at ang aorta ng tiyan na matatagpuan doon.
- Ang mas mababang bahagi ng kakaibang prisma na ito ay nakadirekta nang bahagya pasulong at pababa, na matatagpuan sa ilalim ng mesentery ng colon.
Ang buntot ng glandula ay may hugis ng isang peras, na katabi ng pali.
Sa pamamagitan ng buong pancreas ay dumaan ang tubo, na tinatawag na Virsungova, na dumadaloy sa lukab ng duodenum.
Ang isang tampok ng pancreas ay ang masaganang suplay ng dugo, dahil ang nutrisyon ay isinasagawa nang sabay-sabay sa pamamagitan ng maraming mga arterya: ang ulo na may mga sanga ng pancreatoduodenal, at ang buntot at katawan na may mga sanga ng splenic.
Ang pag-agos ng dugo ay isinasagawa gamit ang pancreatoduodenal vein, na kung saan ay isa sa mga bahagi ng portal vein system.
Ang pancreas ay may isang kumplikadong istraktura, na binubuo ng mga maliliit na lobule, sa pagitan ng kung saan ay pumasa sa isang network ng mga maliliit na vessel, nerbiyos, pati na rin ang mas maliit na mga duct na kinokolekta ang lihim upang maipadala ito sa pangunahing pangunahing duct.
Ang buong pancreas ay maaaring nahahati sa dalawang bahagi, na ang bawat isa ay responsable para sa ilang mga pag-andar, lalo na:
- Exocrine - na binubuo ng acini na matatagpuan sa mga lobulula, kung saan umalis ang mga ducts, sunud-sunod na dumaan mula sa intralobular hanggang interlobular, pagkatapos ay sa pangunahing pancreatic duct at sa duodenum,
- Endocrine - sa anyo ng mga islet ng Langerhans, na binubuo ng mga insulocytes na nahahati sa mga β-cells, α-cells, Δ-cells, D-cells, PP-cells.
Kinakailangan at contraindications para sa paggamot sa kirurhiko
Sa panahon ng isang operasyon sa pancreas, iba't ibang mga kritikal na sitwasyon ang lumitaw na maaaring sumama sa pasyente pagkatapos ng operasyon, samakatuwid, ang ganitong uri ng paggamot ay ipinahiwatig lamang sa kaso ng kagyat na pangangailangan at dapat lamang gawin ng mga kwalipikadong espesyalista.
Ang pangangailangan para sa operasyon ay maaaring sanhi ng mga sumusunod na kondisyon:
- Pinsala sa Gland
- Paminsan-minsang mga pagpalala ng talamak na anyo ng pancreatitis,
- Malignant neoplasm,
- Ang pancreatic necrosis at ang mapanirang anyo ng pancreatitis,
- Talamak na cyst at pseudocysts.
Ang operasyon ay inireseta at hindi itinuturing na mahirap kapag ang isang cyst ay nabuo sa pancreas, kapag ang cyst ay tinanggal kasama ang ilang bahagi ng organ. Sa mga bato, ang mga tisyu ng glandula ay nahihiwalay at, kung kinakailangan, ang mga dingding ng duct. Ang pinakamahirap na operasyon ay nasa kaso ng pag-unlad ng mga proseso ng tumor, dahil sa isang neoplasm sa buntot ng organ at katawan nito, ang pali ay tinanggal kasama ang glandula. Kapag ang isang malignant na tumor ay tinanggal, ang pag-alis ng duodenum ay idinagdag sa mga nakalista na organo.
Ilan ang nabubuhay pagkatapos ng operasyon sa pancreatic?
Ang pag-asa sa buhay ng isang pasyente pagkatapos ng isang operasyon sa pancreas ay nakasalalay sa maraming mga kadahilanan, ang pangunahing kung saan ay:
- Ang kondisyon ng pasyente bago ang operasyon,
- Ang pamamaraan na ginamit para sa interbensyon sa kirurhiko,
- Ang kalidad ng mga hakbang na dispensaryo,
- Pagsunod sa wastong nutrisyon.
Kaya ang patolohiya na nagsilbing dahilan para sa interbensyon ng kirurhiko sa pagtanggal ng bahagi ng pancreas ay patuloy na makakaapekto sa kondisyon ng pasyente sa postoperative period. Kung ang sanhi ng resection ay cancer, pagkatapos ay mayroong isang mataas na posibilidad ng isang pagbabalik. Sa kasong ito, sa pagkakaroon ng anumang mga pagpapakita ng problema, dapat kang kumunsulta agad sa isang doktor upang ibukod ang pagbuo ng metastasis. Ang pisikal na pagsusumikap sa panahong ito, ang kawalan ng disiplina sa pagsasagawa ng inireseta na mga therapeutic na pamamaraan at hindi magandang pagkain ay maaaring makaapekto sa kondisyon ng pasyente pagkatapos ng operasyon. Mula sa kung paano ang mga appointment ng siruhano ay sinusunod at sa kung anong yugto ang isinagawa ang operasyon, kung magkano ang buhay ng pasyente at kung paano siya mararamdaman ay depende sa maraming aspeto.
Operasyong pancreatic para sa diabetes
Ang operasyon ng pancreatic para sa diyabetis ay isinasagawa lamang sa kaso ng kagyat na pangangailangan at ayon sa mga indikasyon, na kung saan lamang ang pagpipilian sa paggamot. Bilang isang patakaran, ang pamamaraang ito ay katanggap-tanggap bago ang pinsala sa mga pancreas ay sasamahan ng matinding komplikasyon, tulad ng:
- Neftropathy,
- Ang progresibong retinopathy,
- Malubhang mga problema sa estado ng malaki at maliit na mga vessel.
Sa sitwasyong ito, kung ang glandula ng isang pasyente na may diabetes ay apektado kaya hindi nagawa na matupad ang mga pag-andar na itinalaga dito, maaaring inirerekomenda ang paglipat ng organ. Gayundin, ang naturang panukala ay ginagamit sa pagbuo ng mga komplikasyon na nagsisimula nang seryosong nagbabanta sa buhay ng isang diyabetis. Ang isang organ transplant ay isinasagawa sa ilalim ng mga sumusunod na kondisyon ng pasyente:
- Mabilis na pag-unlad ng mga pagbabago sa pathological sa glandula na may diyabetis ng parehong uri,
- Organ oncology,
- Syntrome ng Cush
- Isang mabilis na paglabag sa antas ng hormonal.
Bilang karagdagan sa mga kondisyong ito, inirerekomenda ang paggamot gamit ang mga pamamaraan ng kirurhiko sa kaso ng pag-iwas sa digestive enzyme na pag-iwas mula sa isang pasyente na may diabetes, na nagiging sanhi ng pagkasira ng pancreatic.
Ang mga pasyente na may diyabetis ay karaniwang inirerekumenda ng ilang mga paraan ng paglipat ng apektadong organ, tulad ng sumusunod:
- Ang sabay-sabay na paglipat ng pancreas na may isang kidney. Ang pagpipiliang ito ay isinasagawa kasama ang pagbuo ng diabetes nephropathy, ang pagkakaroon ng kabiguan sa bato, o may pinsala sa mga bato sa kanilang disfunction.
- Transplant sa isang nakahiwalay na paraan. Inilapat sa mga pasyente na may type 1 diabetes at sa kawalan ng matinding komplikasyon.
- Ang isang paglipat ng isa sa mga bato, na nagbibigay para sa isang karagdagang paglipat ng glandula. Isinasagawa ito kasama ang banta ng nephropathy at iba pang malubhang komplikasyon na dulot ng diabetes.
Ang mga paghihirap sa paglipat ay sa paghahanap para sa isang donor organ, dahil ang pancreas ay isang walang bayad na organo, hindi ito maaaring makuha para sa paglipat mula sa isang malapit na kamag-anak o kahit na mula sa isang buhay na tao, kaya kailangan mong maghintay para sa isang angkop na kaso sa lahat ng mga sumunod na pagkilos. Ang pangalawang problema ay ang buhay ng istante ng kinunan na organ, ang bakal para sa paglipat ay maaaring umiiral nang hindi hihigit sa kalahating oras mula sa oras na tumigil ang pag-access ng oxygen. Ang pag-iingat ng malamig ay magagawang palawakin ang panahong ito, ngunit hindi hihigit sa tatlo hanggang anim na oras mula sa petsa ng pag-alis.
Ang mga problema sa estado ng pancreas at diabetes ay malapit na nauugnay, ngunit sa kabila ng mga paghihirap, pagpapanatili ng katawan na ito sa mabuting kalagayan at may kakayahang maisagawa ang lahat ng mga pag-andar ay posible. Mahalagang kumunsulta sa isang doktor sa isang napapanahong paraan, sundin ang lahat ng kanilang mga rekomendasyon, suriin ang iyong diyeta at humantong sa isang malusog na pamumuhay.
Mga uri ng operasyon sa pancreatic
Ang mga interbensyon ng kirurhiko ay maaaring isagawa sa isang bukas na paraan, kung ang pag-access sa pinatatakbo na organ ay isinasagawa gamit ang mga incision sa dingding ng tiyan o sa rehiyon ng lumbar. Nakasalalay sa lokasyon ng sugat, mas kaunting nagsasalakay na mga hakbang sa pag-opera ang maaaring mailapat gamit ang isang laparoscopic surgery o isang paraan ng pagbutas-pagbubuhos kasama ang lahat ng mga pagkilos na isinagawa gamit ang mga puncture sa peritoneum.
Sa kaso ng pag-unlad ng cholelithiasis sa panahon ng exacerbation, ang operasyon ay maaaring maganap sa pag-alis ng gallbladder, dahil sa kasong ito ang apdo ay maaaring tumagos sa mga pancreatic ducts at nag-stagnate sa loob nito, na nagiging sanhi ng pamamaga na nagbabanta sa buhay.
Nakasalalay sa kung anong uri ng sakit na sanhi ng paggamot sa kirurhiko, mayroong maraming mga pamamaraan ng kirurhiko:
- Pag-alis ng patay na tisyu gamit ang nekrectomy.
- Ang pagtanggi, na nagsasangkot sa pag-alis ng isang tiyak na bahagi ng glandula. Kung kinakailangan, alisin ang ulo ng organ, mag-apply ng pancreatoduodenal resection, na may isang sugat na umaabot sa katawan o buntot - distal.
- Kabuuang uri ng pancreatectomy.
- Nagdadala ng paagusan ng mga cyst o mga abscesses.
Anuman ang pamamaraan na ginagamit para sa tulong ng kirurhiko, ang isang mataas na antas ng panganib ng karagdagang mga komplikasyon ay nananatili. Ang pagdidikit ng lumen sa mga ducts ng gland ay maaaring mangyari dahil sa pagkahilig na dumami ang scar tissue. Mayroong nananatiling isang mataas na posibilidad ng pagbuo ng isang abscess pagkatapos ng operasyon para sa isang talamak na anyo ng pancreatitis, upang maiwasan kung aling pinakamataas na masinsinang pag-agos ang isinasagawa sa site ng pamamaga.
Minimally nagsasalakay pamamaraan
Ang isa sa mga modernong nakamit na gamot ay ang mga advanced na pamamaraan ng interbensyon ng kirurhiko sa pancreas gamit ang minimally invasive na walang dugo na operasyon:
- Ang pamamaraan ng radiosurgery ay ang paggamit ng malakas na radiation sa anyo ng isang cyber kutsilyo,
- Paraan ng cryosurgery na may pagyeyelo ng isang pagbuo ng tumor,
- Ang paggamit ng laser surgery,
- Paggamit ng nakapirming ultrasound.
Ang lahat ng mga nakalistang teknolohiya, maliban sa radiosurgery, ay isinasagawa gamit ang isang pagsisiyasat na ipinasok sa mga glandula ng glandula. Matapos ang gayong mga interbensyon, na isinasagawa sa pamamagitan ng maliit na mga pag-agaw sa balat ng balat ng tiyan, ang pagbawi ng panahon ay mas maikli, at ang pananatili sa ospital sa pangkalahatan ay nabawasan sa ilang araw.
Pinakabagong teknolohiya
Ang gamot ay hindi tumahimik at nagsusumikap upang maibsan ang kalagayan ng mga pasyente na may mga pathology ng pancreatic na nangangailangan ng interbensyon sa kirurhiko. Kaya, ang mga espesyalista ng Shalimov National Institute of Surgery at Transplantology ay nagkakaroon ng minimally invasive na operasyon sa organ na ito at sa mga duct ng gallbladder. Para sa mga ito, iminungkahi na gumamit ng X-ray endoskopiko na pamamaraan, na tumatagal ng isang maikling panahon, mula sa labing limang minuto hanggang isa at kalahating oras. Ang operasyon ay walang dugo, dahil isinasagawa gamit ang mga high-tech na instrumento sa anyo ng isang duodenfibroscope na may pagkakaroon ng pag-ilid ng optika na ipinasok sa pamamagitan ng oral cavity.Ang posibilidad ng pagdurugo ay tinanggal ang electric kutsilyo, na kapag pinutol ang tisyu ay agad na gumagawa ng cauterization. Sa kaso ng isang makitid na tubo, ang isang nadenol na pagpapalawak ng sarili na stent ay ipinakilala sa ito, na maaari ring dagdagan ang pag-asa sa buhay ng isang pasyente na may isang duct tumor ng hanggang sa tatlong taon.
Ang mga interbensyon ng kirurhiko na isinagawa sa mga lumen ng maliit na ducts gamit ang mga echoendoscope ay nakakakita at nag-alis ng mga nakamamatay na mga bukol sa pinakamaagang yugto, at ang pamamaraang ito ay madaling pinahintulutan hindi lamang ng mga pasyente ng may sapat na gulang, kundi pati na rin ng mga bata.
Ang paraan ng teknolohiyang TANDAAN ay maaaring mag-alis ng mga cyst at mga bukol sa glandula sa pamamagitan ng pag-access sa mga ito sa mga natural na buksan ng katawan. Sa kasong ito, walang anumang paghiwa na ginawa, gayunpaman, ang isang makabuluhang kawalan ng paraan ay ang mataas na gastos ng mga kinakailangang kagamitan, na kung saan ang ilang malalaking mga klinika lamang ang makakaya.
Surgery para sa talamak na pancreatitis
Kung ang pasyente ay may talamak na pancreatitis, agad na dinala siya sa departamento ng kirurhiko ng ospital, kung saan, kung kinakailangan, isang maagang interbensyon sa kirurhiko ay isinasagawa. Bukod dito, ang talamak na likas na katangian ng pag-atake ay hindi palaging isang indikasyon para sa operasyon, ang sumusunod ay isang ganap na kaso para sa pag-alis ng organ:
- Ang pinagmulan ng nekrosis ng mga tisyu ng organ,
- Ang paggamot ay hindi nagdadala ng inaasahang resulta, at pagkatapos ng dalawang araw ng masinsinang mga pamamaraan ng therapeutic, ang kalagayan ng pasyente ay patuloy na lumala,
- Kasabay ng talamak na pancreatitis, ang edema ay nagsimulang tumaas kasama ang posibilidad ng pag-unlad ng enzymatic peritonitis, sa kaso ng isang purulent na proseso, isang emergency o kagyat na operasyon ay ginaganap.
Maaari mong ipagpaliban ang operasyon sa loob ng sampung araw hanggang dalawang linggo kung mayroong isang pagtunaw at pagtanggi ng mga tisyu na may nekrosis. Sa progresibong pancreatic necrosis, ang pagpapaliban sa tulong ng kirurhiko ay nakamamatay.
Upang mai-save ang buhay ng isang pasyente na may patolohiya ng pancreatic, ang mga sumusunod na interbensyon ng kirurhiko ay isinasagawa:
- Distal pancreatectomy
- Ang Corpuscaudal resection na isinagawa sa kaso ng pag-alis ng isang malignant neoplasm,
- Isang nekrectomy na kinasasangkutan ng pagtanggal ng patay na tisyu,
- Ang pagpapatupad ng kanal ng mga lugar na may supurasyon,
- Pancreatectomy - na may kumpletong pag-alis ng buong organ,
- Pagtuklas ng isang ulo ng glandula.
Hindi lamang ang kasunod na estado ng katawan, kundi pati na rin ang tagal ng karagdagang pag-iral ay nakasalalay sa pagiging maagap ng pag-interbensyon ng kirurhiko.
Operasyon ng pancreatic pseudocyst
Ang pagbuo ng isang maling sista ay isa sa mga komplikasyon ng talamak na likas na katangian ng pancreatitis, na nangangailangan ng paggamot sa kirurhiko. Ito ay isang pagbuo ng lukab na may pagpuno ng pancreatic juice, masa na nabuo bilang isang resulta ng mga necrotic na proseso, at sa ilang mga kaso na may dugo. Ang mga pader nito ay nabuo ng siksik na nag-uugnay na tisyu, at sa loob ay walang layer ng epithelium, na tumutukoy sa likas na katangian nito bilang isang pseudocyst. Ang ganitong uri ng pagbuo ay may kakayahang maabot ang isang sukat ng hanggang sa 40 sentimetro, maaari itong lumaki sa isang malaking sisidlan na may posibilidad na dumudugo na nagtatapos sa kamatayan. Ang mga maliliit na sukat ng pseudocysts - mas mababa sa 5 sentimetro, ay hindi nagpapakita ng mga sintomas ng klinikal at maaari lamang matagpuan ng pagkakataon sa pagsusuri sa iba pang mga kadahilanan.
Kapag lumitaw ang mga pseudocyst, na sinamahan ng sakit, mga sakit ng pagduduwal o kalungkutan sa tiyan, tinanggal ito kasama ang bahagi ng pancreas. Depende sa laki at lokasyon ng kato, maaari itong alisin sa pamamagitan ng enucleation o husking.
Ang pancreatic resection o kumpletong pag-alis
Ang operasyon para sa mga pathologies ng digestive gland ay maaaring isagawa sa pamamagitan ng pag-alis ng isa sa mga bahagi o sa pagtanggal ng buong organ, i.e. Pancreatectomy. Ang pinakadakilang kahirapan sa pagsasagawa ay ang uri ng pancreatoduodenal na uri ng resection, na kung saan ay isang napaka-traumatiko na operasyon na may mas mataas na peligro ng mga komplikasyon ng postoperative at kamatayan. Karamihan sa mga madalas, ang pamamaraang ito ng operasyon ay inilaan sa kanser sa ulo ng glandula, na kung saan ang mga organo na katabi nito ay tinanggal bilang bahagi ng tiyan, apdo pantog o duodenum. Ang isang rekomendasyon para sa pancreatectomy na may kumpletong pag-alis ng pancreas ay:
- Pagkalat ng pancreatic nekrosis,
- Ang pagbuo ng maraming mga cyst,
- Isang malignant na proseso na sumasakop sa isang malawak na lugar,
- Pagkuha ng matinding pinsala sa glandula na may malalim na mga pinsala.
Ang isang operasyon na may mas banayad na mga pamamaraan ay ang Frey resection, na nagbibigay-daan upang maibalik ang sagabal ng karaniwang pancreatic duct sa mga tisyu ng ulo. Sa tulong ng interbensyon ng kirurhiko, ang ulo ay tinanggal na may isang pag-ihiwalay ng pangunahing duct kasama ang karagdagang hemming sa duodenal loop. Pinapayagan nito ang libreng daloy ng pancreatic juice sa maliit na bituka.
Operasyon para sa talamak na pancreatitis
Maraming mga pamamaraan ng operasyon ang ginagamit para sa mga pasyente na may talamak na pancreatitis, ang likas na katangian at pag-uugali na kung saan ay nakasalalay sa mga organo na kasangkot sa proseso ng kirurhiko at ang sukat ng operasyon mismo. Upang gawin ito, gamitin ang:
- Mga direktang pamamaraan upang maalis ang tunay na kadahilanan sa pagkaantala sa pagpasok ng pancreatic na pagtatago sa duodenal lumen. Tulad nito, ginagamit ang sphincterotomy o excision ng mga bato mula sa katawan o mula sa mga duct ng glandula.
- Ang pag-aalis ng mga pancreatic ducts sa anyo ng isang gastrostomy, virsungoduodenostomy, pagpasok ng isang stent.
- Ang hindi direktang mga kirurhiko na pamamaraan na may resection ng tiyan na may isang posibleng pagsasama ng pumipili na vagotomy, cholecystectomy sa biliary tract, pati na rin ang vagotomy na may pag-alis ng ilang mga nerbiyos.
Sa talamak na anyo ng pancreatitis, ang pancreatectomy ay madalas na gumanap bilang isang kanang panig, kaliwa, o kabuuang duodenopancreatectomy.
Mga paghihirap sa operasyon
Ang pancreas ay ipinagkatiwala sa pagpapatupad ng maraming mga pag-andar na mahalaga para sa katawan. Ang mga paghihirap sa panahon ng operasyon sa organ na ito ay dahil sa istraktura ng glandula na ito, pati na rin ang lokasyon nito na nauugnay sa iba pang mga organo. Ang ulo nito ay nakayuko sa paligid ng duodenum, at ang likod ay malapit na konektado sa tulad mahalagang mga bahagi ng katawan bilang mga aorta, tamang bato at adrenal glandula. Dahil sa malapit na relasyon, mahirap hulaan ang kurso at likas na katangian ng pag-unlad ng mga pathologies sa pancreas. Ang anumang interbensyon sa kirurhiko sa naturang mga kondisyon ay maaaring maging sanhi ng isang komplikasyon hindi lamang sa gland mismo, kundi pati na rin sa mga organo na katabi nito, kabilang ang hindi pagbubukod ng posibilidad ng suppuration at pagbuo ng pagdurugo.
Panahon ng pagkilos
Sa mga unang buwan ng pag-recover ng postoperative, ang katawan ay aangkop sa mga bagong kondisyon ng pagkakaroon nito. Kaugnay nito, ang pasyente ay nawalan ng timbang pagkatapos ng operasyon, mayroon siyang pakiramdam ng kakulangan sa ginhawa at paghihirap sa tiyan pagkatapos kumain ng anumang pagkain, mga karamdaman sa dumi sa anyo ng pagtatae at pangkalahatang kahinaan ay lumilitaw. Ang wastong pagsasagawa ng rehabilitasyon sa lalong madaling panahon ay tinanggal ang mga hindi kasiya-siyang sintomas na ito, at ang isang pasyente na walang pancreas sa tulong ng kapalit na therapy ay maaaring mabuhay ng maraming taon.
Upang matiyak ang isang buong pag-iral pagkatapos ng operasyon sa pancreas, ang pasyente ay kinakailangan na sundin ang mga sumusunod na patakaran para sa natitirang bahagi ng kanyang buhay:
- Kumain nang mahigpit alinsunod sa diyeta,
- Ihinto ang pag-inom ng alkohol nang lubusan
- Panatilihin ang iyong asukal sa dugo sa ilalim ng kontrol, tulad ng sa 50% ng mga kaso pagkatapos alisin ang glandula, bubuo ang diyabetis,
- Kumuha ng mga gamot na inireseta ng iyong doktor na naglalaman ng mga enzymes upang mapabuti ang panunaw,
- Sa pagtaas ng asukal, sumunod sa regimen ng pangangasiwa ng insulin.
Ang estado ng kalusugan na may karagdagang pagbabala sa buhay ng pasyente sa panahon ng pagkilos ay depende sa antas ng kahirapan ng interbensyon, kalidad ng rehabilitasyon at kalubha ng mga komplikasyon na lumitaw. Kabilang dito ang:
- Malakas na pagdurugo
- Abscesses o peritonitis na nagreresulta mula sa pagkalat ng impeksyon,
- Pagbubuo ng fistula,
- Ang hitsura ng trombosis o thromboembolism,
- Sa pamamagitan ng resection ng buntot ng glandula - ang pagbuo ng diabetes,
- Ang posibilidad ng fermentopathy.
Sa kaso ng pagbuo ng kakulangan sa enzyme o sa pagtuklas ng diabetes, para sa isang mahabang panahon magreseta ng mga gamot na naglalaman ng mga enzymes o therapy sa insulin.
Pangangalaga sa inpatient
Ang tagal ng panahon ng pagbawi at manatili sa ospital ay nakasalalay sa pamamaraang ginamit sa pagpapatakbo. Sa kaso ng kumplikadong operasyon sa tiyan, ang mga pasyente ay hindi lamang sa ospital sa loob ng mahabang panahon, ngunit pagkatapos ng paglabas mula dito, mananatili sila sa ilalim ng pangangasiwa ng isang doktor at nagpapatuloy ng therapy. Kung ang isang minimally invasive interbensyon ay ginanap, pagkatapos ang pasyente ay pinalabas na sa bahay na nasa ikalawa o pangatlong araw, at pagkatapos ng ilang araw ay nakakagawa siya ng katawan at maaaring magsimula ng normal na tungkulin.
Matapos ang operasyon, ang pasyente ay nananatili sa intensive unit ng pangangalaga sa loob ng 24 na oras sa ilalim ng pangangasiwa ng mga doktor at sa mga kinakailangang pamamaraan, sa unang tatlong araw hindi sila bibigyan ng anumang pagkain, limitado lamang sa tubig. Ang mga nutrisyon sa oras na ito ay ibinibigay gamit ang mga espesyal na solusyon sa paraang magulang. Kung ang kondisyon ng pasyente ay matatag, ang karagdagang paggamot ay isinasagawa sa ward ng departamento ng kirurhiko.
Ang pasyente ay inilipat sa paggamot sa bahay lamang pagkatapos ng 45-60 araw, ang paghahanap na ito ay dapat ibigay ng pahinga sa kama, pamamahinga, kakulangan ng emosyonal at pisikal na stress, isang mahigpit na diyeta at disiplina sa paggamot sa gamot. Nagsisimula lamang ang paglalakad ng dalawang linggo pagkatapos ng panahong ito. Sa ilang mga kaso, ang pasyente ay kailangang isagawa ang inireseta na therapy para sa buhay at sumunod sa mga paghihigpit sa pagdiyeta.
Posibleng mga komplikasyon at kahihinatnan
Ang pagtitistis sa pancreatic ay partikular na mahirap, kaya ang mga malubhang komplikasyon ay maaaring mabuo pagkatapos nilang maisagawa. Kadalasan, ang naturang kondisyon ay ang postoperative pancreatitis, kasama ang lahat ng mga sintomas na nauugnay dito sa anyo ng lagnat, masakit na pag-atake sa lokasyon ng epigastia, nadagdagan ang mga antas ng mga puting selula ng dugo sa dugo at amylase sa ihi. Ang parehong mga manipestasyon ay kasama ang edema ng gland na may kasunod na sagabal ng pangunahing duct nito.
Ang mga sumusunod na kondisyon ay maaari ring mangyari bilang mapanganib na mga kahihinatnan pagkatapos ng operasyon:
- Ang posibilidad ng matinding pagdurugo,
- Pagkabigo ng circuit
- Exacerbation ng diabetes,
- Pag-unlad ng pancreatic necrosis,
- Ang pagbuo ng kabiguan ng hepatic na pagkabigo,
- Ang hitsura ng mga abscesses o sepsis.
Kadalasan, bilang isang resulta ng interbensyon ng kirurhiko, ang pag-unlad ng sindrom ng malabsorption sa anyo ng mga pagkagambala sa pagtunaw ng pagkain at ang assimilation ng mga sustansya mula dito ay napansin.
Ang pagsunod sa isang diyeta ay may kahalagahan hindi lamang sa panahon ng rehabilitasyon pagkatapos ng operasyon, kundi upang matiyak din ang mabuting kalusugan at ang kakayahang magamit ang kanilang mga function ng pancreas para sa natitirang bahagi ng kanilang buhay. Ang unang tatlong araw pagkatapos ng operasyon, ang pancreas ay hindi na-load at nagbibigay ng kumpletong pag-aayuno, mula sa ikatlong araw maaari mong unti-unting lumipat sa isang pagkain sa pagkain.
Sa una, kailangan mo lamang kumain ng mga steamed na pinggan, pagkatapos ay may mga pinakuluang pagkain lamang. Ang mahigpit na pag-abandona ay dapat na maanghang, pinirito na pagkain, pati na rin ang mga produkto na may mataas na nilalaman ng taba.
Mga gamot
Pagkatapos ng operasyon sa pancreas, kinakailangan na uminom ng mga gamot na naglalaman ng mga enzyme o gamot na nag-aambag sa kanilang sariling produksyon. Sa tulong ng naturang therapy, posible na gawing normal ang mga pag-andar ng mga organo na kasangkot sa panunaw at bawasan ang posibilidad ng mga komplikasyon.
Kung tumanggi kang uminom ng ganitong uri ng gamot, ang mga sumusunod na sakit sa pagtunaw ay maaaring mangyari:
- Pagtaas sa pagbuo ng gas
- Mayroong isang masakit na pamumulaklak,
- Makagambala na dumi ng tao at pagkabagabag sa heartburn.
Matapos ang operasyon na may isang gland transplant, ang pasyente ay kinakailangan na kumuha ng mga gamot na naglalayong sugpuin ang kaligtasan sa sakit, na pinapayagan upang maiwasan ang pagtanggi ng transplanted na organ.
Pagsasanay sa photherapyotherapy
Ang mga pagsasanay mula sa isang espesyal na dinisenyo therapeutic gymnastics complex ay bahagi ng pangkalahatang rehabilitasyon. Magtalaga sa kanila pagkatapos maabot ang panghuling pagpapatawad. Ang mga klase ay nagsisimula sa mga maikling paglalakad, mga pagsasanay sa umaga, na kinabibilangan ng pag-on sa katawan, mga pagsasanay sa paghinga sa pagpapakilala ng mga malalim na paghinga at pagbuga. Ang isang espesyal na masahe na may pakikilahok ng mga organo ng tiyan ay mabuti para sa kondisyon ng katawan. Ang mga isinagawa na naka-target na aksyon ay nagpapabuti sa sirkulasyon ng dugo sa glandula, puksain ang edema nito, at mapabuti din ang panunaw.
Ang mga pagsasanay at pamamaraan na ito ay hindi nangangailangan ng pagsisikap, ang lahat ng mga elemento ay idinisenyo upang mapabuti ang pangkalahatang kondisyon. Ang regular na pag-uugali ng mga naturang klase ay mag-aambag sa simula ng matagal na pagpapatawad.
Buhay pagkatapos ng pag-alis ng isang organ o bahagi nito
Matapos ang operasyon upang matanggal ang bahagi ng glandula, at kahit na sa kaso ng kabuuang resection, sa tulong ng tama na itakda ang paggamot sa paggamit ng mga gamot na inireseta ng doktor at tamang nutrisyon, ang pasyente ay nabubuhay nang mahabang panahon.
Ang nawawalang halaga ng mga enzyme ng digestive at hormones na ginawa ng pancreas ay maaaring gawin para sa paggamit ng indibidwal na napiling kapalit na therapy. Kailangan mong independiyenteng kontrolin ang iyong antas ng asukal at gumawa ng napapanahong mga hakbang upang gawing normal ito. Napapailalim sa lahat ng mga rekomendasyong medikal, ang katawan ng pasyente ay umaangkop sa paglipas ng panahon at nasanay sa mga bagong kondisyon ng pagkakaroon, at ang pasyente mismo ay makakabalik sa kanyang karaniwang pamumuhay na may kaunting mga pagbabago dito.
Gastos sa operasyon
Ang gastos ng isang operasyon sa pancreas ay nakasalalay sa pamamaraan na ginamit upang maalis ang patolohiya, pati na rin sa kung anong mga hakbang ang dapat gawin sa interbensyon ng kirurhiko. Kaya, ang operasyon na may kanal ng mga abscesses ay maaaring tinantya mula sa 7.5 libo hanggang 45 libong rubles.
Ang pag-alis ng iba't ibang mga cyst ay nagkakahalaga sa saklaw mula 23, 1 libo hanggang 134 libong rubles, operasyon para sa pancreatic necrosis gamit ang iba't ibang mga pamamaraan - mula 12,000 hanggang 176 libong rubles.
Ang isang pancreatic resection, depende sa apektadong bahagi, ay nagkakahalaga mula 19,000 hanggang 130 libong rubles, at kabuuang pancreatectomy - mula 45,000 hanggang 270 libong rubles.
Ang mga presyo na ito ay maaaring magkakaiba nang bahagya depende sa mga kwalipikasyon ng siruhano at iba pang mga kondisyon, kaya ang eksaktong presyo ng paparating na serbisyong medikal ay maaaring ihayag sa iyo kapag nagpunta ka sa klinika.
Mga minamahal na mambabasa, ang iyong opinyon ay napakahalaga sa amin - samakatuwid, matutuwa kaming suriin ang operasyon ng pancreas sa mga komento, magiging kapaki-pakinabang din ito sa iba pang mga gumagamit ng site.
Alena:
Matapos ang isang operasyon ng pancreatic, sumunod ako sa isang mahigpit na diyeta sa loob ng tatlong buwan. Oo, at ngayon nililimitahan ko ang aking sarili sa mga pagkaing maanghang at subukang huwag kumain ng taba. Bilang isang resulta, ang kondisyon ay bumalik sa normal, hindi ako nakakaranas ng anumang mga sintomas ng kakulangan sa ginhawa.
Denis:
Mabuti na ang isang paglabag sa pancreas ay napansin sa isang napapanahong paraan at isang operasyon ay isinagawa upang mapalawak ang duct gamit ang stenting, ang mga proseso ng paghihiwalay ng enzyme ay ganap na naibalik.
Operasyon ng pancreatic pseudocyst
Ang mga pseudocyst sa pancreas ay nabuo pagkatapos ng paglutas ng talamak na nagpapasiklab na proseso. Ang isang pseudocyst ay isang lukab na walang isang nabuo lamad na puno ng pancreatic juice.

Ang mga pseudocyst ay maaaring maging malaki (higit sa 5 cm ang lapad), mapanganib sa:
- Maaari silang i-compress ang nakapalibot na mga tisyu, ducts.
- Magdudulot ng talamak na sakit.
- Ang pagbibigay at pagbuo ng isang abscess ay posible.
- Ang mga cyst na naglalaman ng agresibong digestive enzymes ay maaaring maging sanhi ng pagguho ng vascular at pagdurugo.
- Sa wakas, ang isang cyst ay maaaring masira sa lukab ng tiyan.
Ang ganitong mga malalaking cyst, na sinamahan ng sakit o compression ng mga ducts, ay napapailalim sa pag-alis o pag-alis ng kirurhiko.Ang mga pangunahing uri ng operasyon na may pseudocysts:
- Panlabas na panlabas na kanal ng cyst.
- Excision ng cyst.
- Panloob na kanal. Ang prinsipyo ay ang paglikha ng isang anastomosis ng isang cyst na may isang tiyan o isang loop ng bituka.
Preoperative at postoperative period
Ang paghahanda para sa operasyon sa pancreas ay hindi naiiba sa paghahanda para sa iba pang mga operasyon. Ang kakaiba ay ang mga operasyon sa pancreas ay isinasagawa pangunahin sa mga kadahilanang pangkalusugan, iyon ay, sa mga kaso lamang kung ang panganib ng hindi pagkagambala ay mas mataas kaysa sa panganib ng operasyon mismo. Samakatuwid, ang isang kontraindikasyon para sa naturang mga operasyon ay isang napaka-seryosong kondisyon lamang ng pasyente. Ang operasyon ng pancreatic ay isinasagawa lamang sa ilalim ng pangkalahatang kawalan ng pakiramdam.

Matapos ang operasyon sa pancreas, ang nutrisyon ng magulang ay isinasagawa sa mga unang araw (ang mga solusyon sa nutrisyon ay na-injected sa dugo sa pamamagitan ng isang dropper) o isang tube ng bituka ay na-install sa panahon ng operasyon at ang mga espesyal na nutrisyon na mixtures ay direktang na-inject nang direkta sa bituka sa pamamagitan nito.
Pagkaraan ng tatlong araw, posible uminom muna, pagkatapos ay hadhad ang semi-likidong pagkain na walang asin at asukal.
Buhay pagkatapos ng resection o pagtanggal ng pancreas
Ang pancreas, tulad ng nabanggit na, ay isang napakahalaga at natatanging organ para sa ating katawan. Gumagawa ito ng isang bilang ng mga digestive enzymes, pati na rin ang pancreas ay gumagawa ng mga hormone na nag-regulate ng metabolismo ng karbohidrat - insulin at glucagon.
Gayunpaman, dapat itong tandaan na ang parehong pag-andar ng organ na ito ay maaaring matagumpay na mabayaran ng substitution therapy. Ang isang tao ay hindi mabubuhay, halimbawa, nang walang atay, ngunit walang isang pancreas na may tamang pamumuhay at sapat na napiling paggamot, maaaring mabuhay siya nang maraming taon.
Ano ang mga patakaran ng buhay pagkatapos ng operasyon sa pancreas (lalo na para sa resection ng bahagi o sa buong organ)?
 Mahigpit na pagsunod sa diyeta hanggang sa katapusan ng buhay. Kailangan mong kumain sa maliit na bahagi 5-6 beses sa isang araw. Ang pagkain ay dapat madaling matunaw na may isang minimum na nilalaman ng taba.
Mahigpit na pagsunod sa diyeta hanggang sa katapusan ng buhay. Kailangan mong kumain sa maliit na bahagi 5-6 beses sa isang araw. Ang pagkain ay dapat madaling matunaw na may isang minimum na nilalaman ng taba.- Ang ganap na pagbubukod ng alkohol.
- Pangangasiwa ng paghahanda ng enzyme sa coat ng enteric na inireseta ng isang doktor.
- Pagsubaybay sa sarili ng asukal sa dugo. Ang pag-unlad ng diyabetis na may resection ng isang bahagi ng pancreas ay hindi isang sapilitan na komplikasyon. Ayon sa iba't ibang mga mapagkukunan, bubuo ito sa 50% ng mga kaso.
- Kapag nag-diagnose ng diabetes mellitus - therapy sa insulin ayon sa mga scheme na inireseta ng endocrinologist.
Karaniwan sa mga unang buwan pagkatapos ng operasyon, naaangkop ang katawan:
- Ang pasyente, bilang panuntunan, ay nawalan ng timbang.
- Ang kakulangan sa ginhawa, kalubha at sakit sa tiyan pagkatapos kumain ay naramdaman.
- Ang mga madalas na maluwag na dumi ay sinusunod (karaniwang pagkatapos ng bawat pagkain).
- Ang kahinaan, kalungkut, at mga sintomas ng kakulangan sa bitamina dahil sa malabsorption at mga paghihigpit sa pagdiyeta ay nabanggit.
- Kapag inireseta ang therapy ng insulin, ang madalas na mga kondisyon ng hypoglycemic ay posible sa una (samakatuwid, inirerekomenda na panatilihin ang antas ng asukal sa itaas ng mga normal na halaga).
Ngunit unti-unting, ang katawan ay umaayon sa mga bagong kondisyon, ang pasyente ay natututo din ng regulasyon sa sarili, at ang buhay sa kalaunan ay pumapasok sa isang normal na rut.


 Mahigpit na pagsunod sa diyeta hanggang sa katapusan ng buhay. Kailangan mong kumain sa maliit na bahagi 5-6 beses sa isang araw. Ang pagkain ay dapat madaling matunaw na may isang minimum na nilalaman ng taba.
Mahigpit na pagsunod sa diyeta hanggang sa katapusan ng buhay. Kailangan mong kumain sa maliit na bahagi 5-6 beses sa isang araw. Ang pagkain ay dapat madaling matunaw na may isang minimum na nilalaman ng taba.