Ang pagpili ng regimen sa therapy sa insulin para sa type 2 diabetes
 Ang pagpasok sa katawan, ang insulin ay nagsasama ng mga proseso ng oxidative.
Ang pagpasok sa katawan, ang insulin ay nagsasama ng mga proseso ng oxidative.
Sa ilalim ng impluwensya nito, ang asukal ay nahahati sa mga protina, glycogen at taba.
Ang pancreas ay nagbibigay ng katawan ng hormon na ito ng protina.
Kapag ang isang pagkabigo ay naganap sa kanyang trabaho, ang katawan ay tumitigil sa pagtanggap ng insulin sa sapat na dami. Mayroong pag-unlad ng diyabetis. Ang mga taong nagdurusa mula sa uri ng sakit ay kailangang mai-injection kasama ang hormon araw-araw.
Kinakailangan ba ang type 1 na diabetes ng diabetes
May pangangailangan para sa insulin sa type 1 diabetes dahil sa katotohanan na nakikita ng kaligtasan sa tao ang mga cell na gumagawa ng insulin bilang dayuhan. Nagsisimula siyang sirain ang mga ito.
Sa mga taong may sakit na type 1, ang pangangailangan para sa therapy ay lumitaw pagkatapos ng 7-10 taon. Sa ngayon, imposible na pagalingin ang patolohiya. Ngunit maaari mong suportahan ang pag-andar ng katawan sa pamamagitan ng pagkuha ng hormone ng protina mula sa labas.
Dahil sa hindi sapat na produksyon ng insulin sa type 1 diabetes, isinasagawa ang therapy sa hormon sa lahat ng mga yugto ng sakit.
Ito ay nagkakahalaga na tandaan na ang paglaon ay nabuo ang sakit, mas madali itong bumalik sa normal na estado ng katawan.
Ang mga tablet ng insulin para sa type 1 diabetes ay kontraindikado. Ngunit kapag ang isang tao ay hindi tumatanggap ng insulin mula sa labas, nagbabanta ito sa isang hyperglycemic o ketoacidotic coma. Para sa kadahilanang ito, ginagamit ang mga injection. Tumutulong ang napapanahong therapy na makamit ang pansamantalang pagpapatawad at antalahin ang pagbuo ng mga komplikasyon.
Pag-uuri ng insulin
Ang insulin ay nahahati sa 3 pangunahing grupo. Sa pagitan ng kanilang sarili, naiiba sila sa tagal ng pagkilos.
- Maikling pagkilos. Ang gamot na ito ay nagbibigay ng epekto sa kalahating oras. Ang tagal ng pagkilos ay halos 5 oras.
- Gitnang. Ito ay mas mabagal na hinihigop mula sa mga subcutaneous fat cells. Ito ay pinangangasiwaan ng dalawang beses sa isang araw, at ang epekto ay maaaring makita pagkatapos ng ilang oras. Nagpapanatili ng mga antas ng insulin sa loob ng 10-18 na oras.
- Pang-matagalang paghahanda na may tagal ng pagkilos hanggang sa 36 na oras. Ang mga gamot na ito ay lumikha ng kinakailangang antas ng hormone ng protina sa dugo. Ang epekto ay makikita pagkatapos ng ilang oras.
Mayroon ding mga halo-halong mga pagpipilian. Ito ay isang tambalan ng maikli, mahaba o katamtaman na insulin sa iba't ibang proporsyon. Sa kasong ito, ang una ay nakakatugon sa pangangailangan ng insulin pagkatapos kumain ng pagkain, at ang natitira ay nagbibigay ng mga pangunahing pangangailangan ng katawan.
Imposibleng sabihin kung aling insulin ang mas mahusay para sa type 1 diabetes. Ang lahat ng mga ito ay kinakailangan para sa katawan.
Sa mga parmasya, maaari kang makahanap ng mga paghahanda na naglalaman ng karne ng baka, baboy, at hormone ng protina ng tao. Ang mga ito ay ginawa sa isang semi-synthetic na paraan gamit ang genetic engineering.
Pinahusay o pangunahing bolus.
Sa kasong ito, ang nagpapanatili-paglabas ng insulin (IPDI) ay pinamamahalaan nang dalawang beses araw-araw. Ilang minuto bago kumain, isang maikling gamot na kumikilos (ICD) ang pinamamahalaan ng tatlong beses sa isang araw.
Sa konsepto ng pangunahing-bolus, ang isang simpleng gumaganap na hormone ay pinamamahalaan bago kumain, at isang matagal na kumikilos sa gabi. Sa panahon ng masinsinang pangangalaga gumamit ng isang espesyal na bomba. Gamit ang tulad ng isang aparato, ang hormone ng protina ay maaaring ibigay sa mga maliliit na dosis sa buong araw.
Tradisyonal
Ginamit nang dalawang beses sa isang araw: umaga at gabi, ilang oras bago kumain. Ito ay kanais-nais na sa pagitan ng paggamit ng gamot ay isang agwat ng 12 oras. Sa parehong oras, 70% ng pang-araw-araw na dosis ay pinamamahalaan sa umaga, 30% sa gabi.
Ang isang mabuting resulta ay nagbibigay ng isang tatlong beses na paggamit ng gamot. Ang scheme ay ang mga sumusunod: Ang mga iniksyon ng SDI at ICD ay na-injected pagkatapos magising, pagkatapos ay ang ICD ay pinangangasiwaan ng 18:00 at sa 22:00 SPD. Ang paggamit ng halo-halong paghahanda ay isinasagawa nang dalawang beses sa isang araw, sa umaga at sa gabi.
Ang kawalan ng tradisyonal na therapy ay ang mahigpit na kontrol ng pisikal na aktibidad at nutrisyon.
Ngayon, ang mga eksperto ay nagtatrabaho sa mga kumplikadong kagamitan, na kung saan ay tinatawag na - artipisyal na pancreas. Ito ay isang bomba kasama ang isang aparato ng pagsukat ng asukal. Kaya ang insulin ay ibibigay sa dugo kung kinakailangan. Sa mga simpleng salita, ang gayong kagamitan ay ginagaya ang gawain ng isang apektadong organ.
Kasama ang paggamot, kinakailangan upang suriin ang antas ng asukal ng hindi bababa sa 4 na beses sa isang araw. Kaya sa umaga hindi ito dapat lumampas sa 6.0 mmol / l, pagkatapos kumain ng pagkain ay dapat na hindi bababa sa 7.8, sa oras ng pagtulog mga 6.0 - 7.0, at alas-3 ng umaga hindi hihigit sa 5.0.
Bakit mahalaga ang patuloy na insulin therapy
Ang patuloy na therapy sa insulin para sa type 1 diabetes ay kinakailangan upang mapanatili ang isang pangunahing antas ng konsentrasyon ng hormone ng protina.

Para dito, ginagamit ang intermediate-acting insulin. Ang isang simpleng hormone ay kinakailangan para sa isang sapat na nutritional load, at pinangangasiwaan ito ng kalahating oras bago ang pangunahing pagkain.
Ang isang tao ay nangangailangan ng 30-70 yunit bawat araw bawat araw. 1 oras ang kailangan. Kapag kumakain ng 10 gramo ng karbohidrat, kailangan mo ng 2 PIECES. Ang kinakailangang dosis ng insulin para sa type 1 diabetes ay kinakalkula nang paisa-isa para sa bawat pasyente. Ang pisikal na aktibidad, katayuan sa sikolohikal, mga pagbabago sa background ng hormonal at ang halaga ng mga karbohidrat na kinuha bawat araw ay isinasaalang-alang.

Ito ay makikita nang mas detalyado.
| Sa mabigat na pisikal na pagsusumikap | 0.5 mga yunit / kg / araw |
|---|---|
| Na may isang nakaupo sa pamumuhay | 0.7 mga yunit / kg / araw |
| Sa kabataan | 1-2 yunit / kg / araw |
| Sa panahon ng pag-igting sa nerbiyos | 1 U / kg / araw |
| Sa pagbuo ng ketoocytosis | 1,5-2 IU / kg / araw |
Ang pamantayan ng pangangasiwa ng insulin sa type 1 diabetes ay 0.4-0.9 U / kg. Sa mga kaso kung saan hindi gaanong kinakailangan, nagpapahiwatig ito ng isang kapatawaran ng sakit.
Ang gamot na may isang maikling pagkilos ay pinangangasiwaan ng 40% sa umaga, 30% sa tanghalian at 30% bago ang hapunan. Ang paggamit ng matagal na kumikilos na insulin ay nababagay batay sa mga antas ng asukal sa pag-aayuno.
Ang dosis ng insulin ay hindi pare-pareho. Nagbabago ito sa panahon ng sakit, regla, na may pagbabago sa pisikal na aktibidad at sa paggamit ng iba't ibang mga gamot. Ang dosis ay apektado din ng panahon at temperatura ng hangin.
Mga tampok ng iniksyon
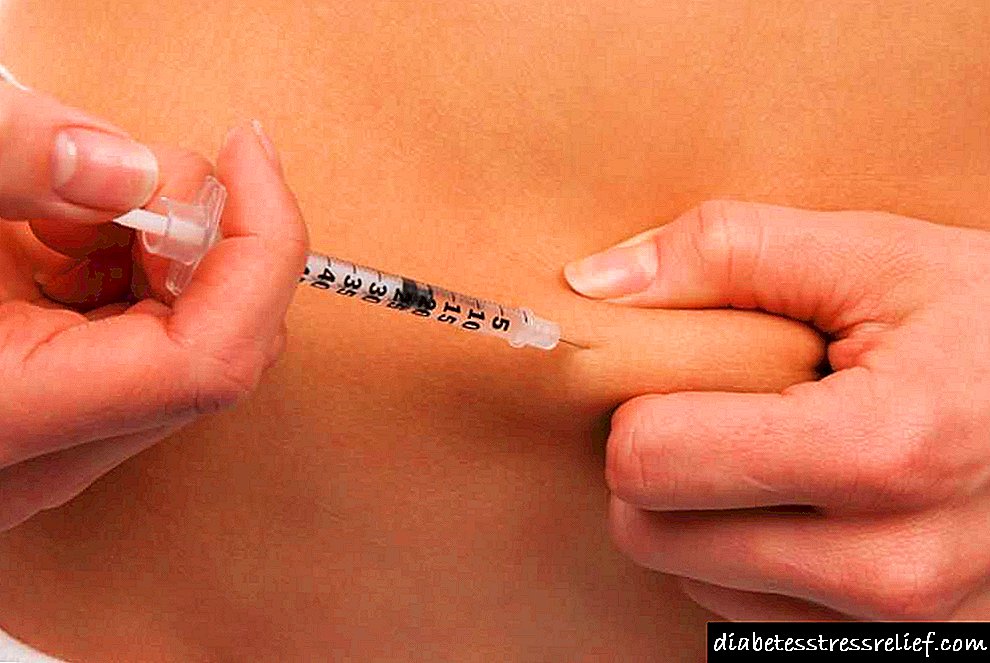
Ang insulin ay pinamamahalaan para sa type 1 diabetes na may isang espesyal na hiringgilya. Ang isang iniksyon ay ginawa sa mga deposito ng taba sa ilalim ng balat. Ang pinakamagandang lugar para sa ito ay ang tiyan, mga hita. Kung maginhawa, pagkatapos ay maaari mong gamitin ang mga puwit at bisig. Huwag pangasiwaan ang gamot nang maraming beses sa parehong lugar.
Sa hiringgilya mayroong isang solusyon na may konsentrasyon ng 40 PIECES sa 1 ml, at sa mga pen na ang tagapagpahiwatig na ito ay 100 PIECES. Sa aming lugar, ang unang paraan ng pagpapakilala ay malaking pangangailangan, sa Alemanya, sa kabaligtaran, ang mga panulat ay popular. Ang bentahe ng huli ay ang insulin ay mayroon na nito, at hindi na kailangang magkahiwalay ang pagsusuot ng gamot. Ang downside ay ang kawalan ng kakayahan upang maghalo ng isang hormone ng iba't ibang mga pagkilos.
Ang pagiging epektibo ng therapy sa insulin para sa type 1 diabetes
Ang therapy ng insulin para sa type 1 diabetes ay isang mahalagang bahagi ng buhay ng pasyente. Kung pinabayaan mo ito, pagkatapos ang tao ay magkakaroon ng malubhang komplikasyon.
Ang type 1 na diabetes mellitus insulinoteparia ay magpapabuti ng kalidad at kahabaan ng pasyente. Gamit ito, hindi mo lamang ma-normalize ang konsentrasyon ng glucose hemoglobin at antas ng asukal, ngunit mapipigilan din ang karagdagang pag-unlad ng sakit.
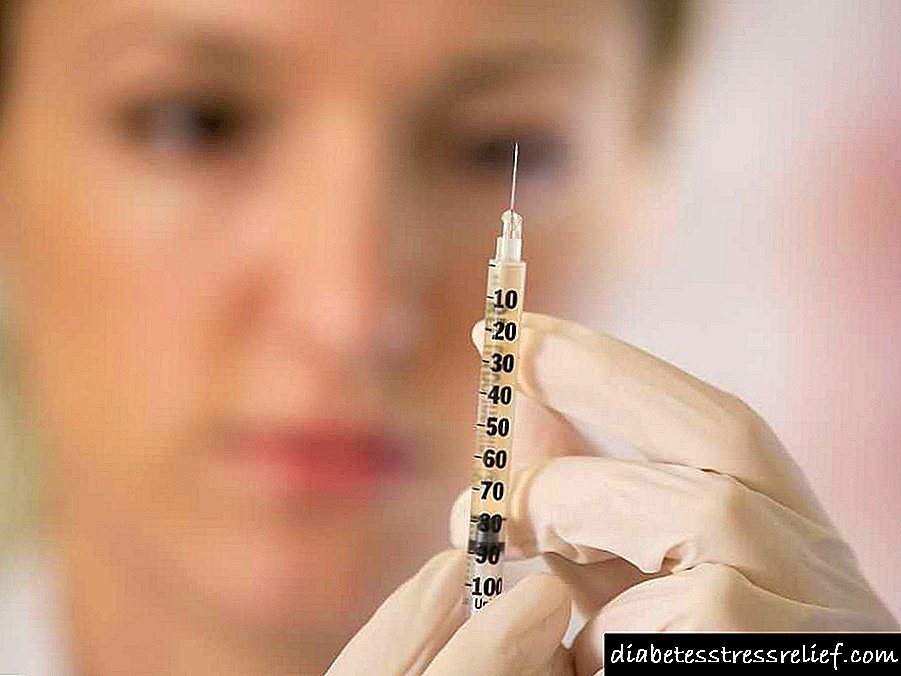
Ang tama na kinakalkula na dosis ng insulin ay hindi nakakapinsala sa katawan, ngunit kung ang pamantayan ay lumampas, ang mga malubhang kahihinatnan ay posible, hanggang sa pagbuo ng koma.
Ang epekto ng insulin therapy ay:
- bumaba ang antas ng asukal
- Ang pagtaas ng produksyon ng hormon
- ang metabolic pathway ay bumababa
- bumababa ang lipolysis pagkatapos kumain,
- ang antas ng mga glycated protein sa katawan ay bumababa.
Salamat sa insulin therapy, ang aktibong metabolismo ng taba ay maaaring makamit. Ito ay normalize ang pagtanggal ng mga lipid mula sa katawan at pabilis ang paggawa ng protina sa mga kalamnan.
Pag-iwas at mga rekomendasyon
Walang partikular na pag-iwas sa sakit na ito, ang mga karbohidrat na pumapasok sa katawan ay binabayaran ng insulin. Kailangan mong matukoy ang iyong pangangailangan para sa isang hormon para sa bawat pagkain.
Sa isang maagang yugto ng sakit, inirerekomenda ang mga pagkain tulad ng tinapay at cereal. Pagkatapos ay maaari mong unti-unting ipakilala ang karne, isda, gulay at prutas sa diyeta.

Pinapayuhan ng mga doktor na isuko ang mabilis na karbohidrat sa umaga. Ang pagkain ng Matamis sa umaga ay maaaring humantong sa postprandial hyperglycemia.
Hindi mo maaaring tanggihan ang pagkain upang mabawasan o tanggihan ang isang iniksyon ng insulin. Ang nagreresultang karbohidrat ay isang kinakailangang mapagkukunan ng enerhiya para sa normal na paggana ng katawan. Sa hindi sapat na dami sa pagkain, ang katawan ay nagsisimulang magproseso ng mga taba.
Nagpapalabas sila ng mga nakakalason na sangkap - mga keton. Ang kanilang akumulasyon sa katawan ay humahantong sa pagkalason. Ang isang tao ay nagkakaroon ng pagduduwal, sakit ng ulo, kahinaan. Minsan mayroong kahit na kailangan para sa ospital.

Ang kapaki-pakinabang para sa sakit na ito ay magiging pisikal na aktibidad. Sa panahon lamang ng mga ito kinakailangan na subaybayan ang antas ng glucose sa dugo. Mahalagang tandaan na ang mas matindi ang pag-eehersisyo, ang mas maraming enerhiya ay ginugol, at ang halaga ng asukal na nauukol ay bumababa.
Para sa kadahilanang ito, ang dosis ng maikling insulin ay dapat mabawasan sa araw ng pisikal na aktibidad. Ang sports ay dapat itapon kung ang nilalaman ng glucose ay mas mataas kaysa sa 12 mmol / l.
Mga Alituntunin ng Insulin Therapy
Tulad ng maraming mga medikal na pamamaraan, ang therapy sa insulin ay may ilang mga prinsipyo, isaalang-alang ang mga ito:
- Ang pang-araw-araw na dosis ng gamot ay dapat na pisyolohikal hangga't maaari. Sa araw, hanggang sa 70% ng dosis ay dapat ibigay, ang natitirang 30% - sa oras ng pagtulog. Pinapayagan ka ng prinsipyong ito na gayahin ang totoong larawan ng produksiyon ng pancreatic hormone.
- Ang pang-araw-araw na mga kinakailangan sa dosis ay nakakaapekto sa pagpili ng pinakamainam na dosis. Nakasalalay sila sa mga katangian ng physiological ng katawan. Kaya, para sa isang tao na sumipsip ng isang yunit ng tinapay, ang kalahating yunit ng insulin ay sapat, at isa pang 4.
- Upang matukoy ang dosis, kinakailangan upang masukat ang antas ng glucose sa dugo pagkatapos kumain, isinasaalang-alang ang bilang ng mga natupok na calories. Kung ang glucose ay mas mataas kaysa sa normal, pagkatapos ay ang dosis ng gamot ay itinaas ng maraming mga yunit hanggang sa normal na bumalik ang tagapagpahiwatig na ito.
- Maaari mong ayusin ang dosis ng gamot ayon sa mga tagapagpahiwatig ng glycemic. Ayon sa pamamaraang ito, para sa bawat 0.28 mmol / L ng glucose na higit sa 8.25 mmol / L, dapat idagdag ang 1 yunit ng gamot. Iyon ay, ang bawat karagdagang yunit ng asukal ay nangangailangan ng 2-3 yunit ng gamot.
Ang mga pag-aaral at pagsusuri ng pasyente ay nagpapahiwatig na ang pinaka may-katuturan at angkop na paraan upang mapanatili ang normal na asukal sa dugo ay ang pagsubaybay sa sarili sa glucose. Upang gawin ito, gumamit ng mga indibidwal na mga glucometer at nakatigil na aparato.
Ang paggamit ng mga gamot upang mabayaran ang mga karamdaman sa metabolismo ng karbohidrat sa katawan ay may ilang mga indikasyon para magamit, isaalang-alang ang mga ito:
- Ang diyabetis na nakasalalay sa type 1 na diyabetis.
- Decompensation ng type 2 diabetes.
- Diabetic ketoacidosis.
- Ang coma ng diabetes.
- Ang komprehensibong paggamot ng skisoprenya.
- Pagbaba ng timbang sa mga pathologies ng endocrine.
- Diabetikong nephropathy.
- Hyperosmolar koma.
- Pagbubuntis at panganganak na may diyabetis.
Ang type 2 na diabetes mellitus ay hindi umaasa sa insulin, bagaman nauugnay ito sa mga sakit na metaboliko. Ang patolohiya ay nagpapatuloy na may talamak na hyperglycemia dahil sa isang paglabag sa pakikipag-ugnayan ng insulin sa mga selula ng pancreatic. Ang therapy ng insulin para sa pangalawang uri ng diabetes ay may mga sumusunod na indikasyon:
- Indibidwal na hindi pagpaparaan o kawalan ng bisa ng mga gamot na nagpapababa ng asukal sa dugo.
- Una na nasuri ang mataas na glucose sa sakit sa loob ng 24 na oras.
- Pagpapalala ng mga sakit na talamak.
- Nakakahawang sakit.
- Mga palatandaan ng kakulangan ng insulin sa katawan.
- Malubhang pinsala sa bato at atay.
- Pag-aalis ng tubig
- Precoma at koma.
- Mga sakit ng hematopoietic system.
- Ang pagtuklas ng mga katawan ng ketone sa ihi.
- Plano ng interbensyon sa kirurhiko.
Batay sa mga indikasyon sa itaas, ang endocrinologist ay kumukuha ng isang regimen sa paggamot, pinipili ang pinakamainam na dosis at mga rekomendasyon para sa pagsasagawa ng therapy sa paggamit ng mga gamot sa insulin.
, , , ,
Paghahanda
Bago ang pagpapakilala ng insulin, ang pasyente ay dapat sumailalim sa espesyal na pagsasanay. Una sa lahat, piliin ang ruta ng pangangasiwa - gamit ang isang pen syringe o isang syringe ng insulin na may maliit na karayom. Ang lugar ng katawan na kung saan ito ay binalak na ma-injected ay dapat tratuhin ng isang antiseptiko at masahin nang maayos.
Hindi lalampas sa kalahating oras pagkatapos ng iniksyon, kailangan mong kumain ng pagkain. Sa kasong ito, kontraindikado upang mangasiwa ng higit sa 30 yunit ng insulin bawat araw. Ang pinakamainam na regimen ng paggamot at eksaktong dosis ay pinili ng dumadating na manggagamot, nang paisa-isa para sa bawat pasyente. Kung ang kondisyon ng pasyente ay lumala, pagkatapos ay nababagay ang dosis.
Mga Rekomendasyon ng Insulin Therapy
Ayon sa mga pag-aaral, ang tagal ng pagkilos ng mga paghahanda ng insulin sa katawan ay indibidwal para sa bawat pasyente. Batay dito, mayroong mga gamot na may iba't ibang mga tagal ng pagkilos. Kapag pumipili ng pinakamainam na gamot, inirerekumenda ng mga doktor na nakatuon sa antas ng glycemia, habang sinusunod ang inireseta na diyeta at sumusunod sa pisikal na aktibidad.
Ang buong punto ng paggamot sa gamot para sa diyabetis ay gayahin ang normal na pagtatago ng mga hormone sa pamamagitan ng pancreas. Ang paggamot ay binubuo ng pagkain at basal na pagtatago. Ang huli ay normalize ang antas ng glycemia sa pagitan ng mga pagkain, sa panahon ng pahinga sa isang gabi, at tumutulong din upang maalis ang asukal, na pumapasok sa katawan sa labas ng pagkain. Ang pisikal na aktibidad at gutom ay nagbabawas ng basal na pagtatago ng 1.5-2 beses.
Ang maximum na kabayaran ng metabolismo ng karbohidrat sa tulong ng isang maayos na dinisenyo na scheme ng therapy sa insulin ay maaaring makabuluhang bawasan ang panganib ng pagbuo ng mga komplikasyon ng sakit. Ang hindi gaanong pagbabagu-bago sa asukal sa dugo sa araw, mas mahusay ang kondisyon ng pasyente. Pinapayuhan ng maraming mga doktor ang pagpapanatili ng isang espesyal na talaarawan, na nagpapahiwatig ng pinamamahalang dosis ng gamot, ang bilang ng mga yunit ng tinapay na kinakain at ang antas ng pisikal na aktibidad. Pinapanatili nito ang tseke.
, , , , ,
Insulin Therapy Technique
Ang type 1 diabetes ay isa sa mga pinaka-pangkaraniwan at mapanganib na sakit ng endocrine system. Dahil sa isang madepektong paggawa ng pancreas at ang paggawa ng mga hormone, ang glucose na pumapasok sa katawan ay hindi nasisipsip o nasira. Laban sa background na ito, ang isang matalim na pagbaba sa immune system ay nangyayari at nabuo ang mga komplikasyon.
Ang pagpapakilala ng synthetic analogues ng hormone ay nagbibigay-daan sa iyo upang maibalik ang mga normal na antas ng asukal sa dugo at pagbutihin ang paggana ng katawan. Bilang isang panuntunan, ang mga gamot para sa therapy ng insulin ay pinamamahalaan nang pang-ilalim ng balat, sa mga emerhensiyang kaso, posible ang intramuscular / intravenous administration.
Ang pamamaraan ng therapy sa insulin gamit ang isang hiringgilya ay isang algorithm ng mga aksyon:
- Maghanda ng isang bote na may gamot, syringe, disimpektante sa balat.
- Tratuhin ang isang antiseptiko at bahagyang masahin ang lugar ng katawan kung saan gagawin ang iniksyon.
- Gumamit ng hiringgilya upang iguhit ang kinakailangang dosis ng gamot at i-inject ito sa ilalim ng balat (na may malalaking dosis intramuscularly).
- Iproseso muli ang site ng iniksyon.
Ang syringe ay maaaring mapalitan ng isang mas maginhawang aparato ng iniksyon - ito ay isang panulat na hiringgilya. Mayroon siyang isang espesyal na karayom na nagpapaliit sa sakit mula sa isang iniksyon. Ang kaginhawaan ng paggamit nito ay nagbibigay-daan sa iyo upang makagawa ng mga iniksyon anumang oras, kahit saan. Bilang karagdagan, ang ilang mga syringe pen ay may mga vial ng insulin, na ginagawang posible upang pagsamahin ang mga gamot na gumagamit ng iba't ibang mga regimen ng paggamot.
Kung iniksyon mo ang gamot sa ilalim ng balat sa tiyan (sa kanan o kaliwa ng pusod), kung gayon mas mabilis itong hinihigop. Kapag injected sa hita, ang pagsipsip ay mabagal at hindi kumpleto. Ang pagpapakilala sa puwit at balikat sa mga tuntunin ng pagsipsip rate ay nasa pagitan ng isang iniksyon sa tiyan at hita.Ang matagal na kumikilos na insulin ay dapat na mai-injected sa hita o balikat, at maikli ang pagkilos sa tiyan.
Ang pangmatagalang pangangasiwa ng gamot sa parehong lugar ay nagdudulot ng mga degenerative na pagbabago sa subcutaneous fat, na negatibong nakakaapekto sa proseso ng pagsipsip at ang pagiging epektibo ng therapy sa gamot.
Ang mga patakaran ng therapy sa insulin
Tulad ng anumang medikal na pamamaraan, ang therapy sa insulin ay may isang bilang ng mga patakaran na dapat sundin kapag isinasagawa ito.
- Ang dami ng asukal sa dugo sa umaga at pagkatapos kumain ay dapat mapanatili sa loob ng normal na mga limitasyon, na kung saan ay indibidwal para sa bawat tao. Halimbawa, para sa mga buntis na kababaihan, ang glucose ay dapat na nasa saklaw ng 3.5-6.
- Ang pagpapakilala ng hormon ay naglalayong gayahin ang normal na pagbabagu-bago nito sa isang malusog na pancreas. Bago kumain, ang maikling insulin ay ginagamit, daluyan o mahaba sa araw. Pagkatapos matulog, maikli at daluyan ang ipinakilala, bago hapunan - maikli at bago matulog - daluyan.
- Bilang karagdagan sa pag-obserba ng dosis ng gamot, dapat kang sumunod sa isang malusog na diyeta at mapanatili ang pisikal na aktibidad. Bilang isang patakaran, ang endocrinologist ay bubuo ng isang plano sa nutrisyon para sa pasyente at nagbibigay sa mga talahanayan ng glycemic upang makontrol ang proseso ng paggamot.
- Regular na pagsubaybay sa mga antas ng glucose. Ang pamamaraan ay pinakamahusay na nagawa kapwa bago at pagkatapos kumain, pati na rin sa kaso ng hypoglycemia / hyperglycemia. Para sa mga sukat, dapat kang bumili ng isang personal na metro at isang filter na filter dito.
- Ang dosis ng insulin ay dapat mag-iba mula sa dami ng pagkain na natupok, oras ng araw, pisikal na aktibidad, emosyonal na estado at pagkakaroon ng mga magkakasamang sakit. Iyon ay, ang dosis ay hindi naayos.
- Ang lahat ng mga pagbabago tungkol sa uri ng gamot na ginamit, ang dosis nito, ruta ng pangangasiwa, pati na rin ang kagalingan, ay dapat na talakayin sa iyong doktor. Ang komunikasyon sa endocrinologist ay dapat na palaging, lalo na kung may panganib na magkaroon ng mga sitwasyong pang-emergency.
Pinapayagan ka ng mga panuntunan sa itaas na mapanatili ang isang normal na estado ng katawan na may isang malubhang metabolic disorder tulad ng diabetes.
Insulin Therapy sa Psychiatry
Ang paggamot sa paggamit ng mga paghahanda ng insulin sa psychiatry ay may mga sumusunod na indikasyon para magamit:
- Mga psychosis.
- Schizophrenia.
- Mga guni-guni.
- Delusional Syndrome.
- Catatonia.
- Hebephrenia.
Ang therapy ng shock ng insulin ay may binibigkas na epekto ng antidepressant, binabawasan o ganap na tinanggal ang mga sintomas ng apato-abulia at autism. Nag-aambag ito sa normalisasyon ng potensyal ng enerhiya at emosyonal na estado.
Ang paggamot sa pamamaraang ito ng schizophrenic disorder ay binubuo ng ilang mga yugto. Ang unang iniksyon sa pasyente ay ginagawa sa umaga sa isang walang laman na tiyan na may paunang dosis ng 4 na yunit at araw-araw na pinataas ito sa 8 na yunit. Ang kakaiba ng pamamaraan na ito ay ang mga iniksyon ay ibinibigay para sa limang magkakasunod na araw na may dalawang araw na pahinga at isang karagdagang pagpapatuloy ng kurso.
- Ang unang yugto ay binubuo ng pagpapakilala sa pasyente sa isang estado ng hypoglycemia sa loob ng 3 oras. Upang maibalik ang mga antas ng glucose, ang pasyente ay bibigyan ng isang inuming tsaa na naglalaman ng hindi bababa sa 150 g ng asukal. Kinakailangan din ang isang diyeta na mayaman na may karbohidrat.
- Ang pangalawang yugto ng paggamot ay binubuo ng pagtaas ng dosis ng gamot at isang mas matagal na pagsara ng kamalayan ng pasyente. Upang gawing normal ang kondisyon, ang pasyente ay bibigyan ng isang dropper para sa intravenous administration ng 20 ml ng isang 40% glucose solution. Sa sandaling nakakuha muli ng malay ang pasyente, binibigyan nila siya ng sugar syrup at isang nakabubusog na agahan.
- Ang ikatlong yugto ng therapy ay upang dagdagan ang dosis. Ito ay naghihimok ng isang kondisyon na hangganan sa stupor (kumpletong pang-aapi) at koma. Ang pasyente ay maaaring manatili sa posisyon na ito nang hindi hihigit sa 30 minuto, dahil may panganib na magkaroon ng hindi maibabalik na mga bunga. Upang maalis ang hypoglycemia, ginagamit ang mga dropper na may glucose.
Sa panahon ng paggamot, dapat tandaan na ang insulin shock therapy ay nagbabanta sa pasyente na may ganitong mga problema:
- Ang mga nakakumbinsi na seizure na katulad ng mga bout ng epilepsy.
- Protektadong koma.
- Ang paulit-ulit na pagkawala ng malay pagkatapos ng pagbawi mula sa isang pagkawala ng malay.
Ang kurso ng paggamot ay binubuo ng 20-30 session, kung saan ang pasyente ay nahuhulog sa isang namamagang koma. Dahil sa panganib ng pamamaraang ito at ang panganib ng mga malubhang komplikasyon, hindi ito malawak na ginagamit sa psychiatry.
Contraindications
Ang paggamot ng mga pormula na nakasalalay sa insulin, tulad ng anumang therapy sa gamot, ay may ilang mga limitasyon. Isaalang-alang ang pangunahing contraindications sa paggamit ng insulin:
- Mga talamak na anyo ng hepatitis.
- Cirrhosis ng atay.
- Peptiko ulser ng tiyan at duodenum.
- Urolithiasis.
- Hypoglycemia.
- Jade
- Pancreatitis
- Mga nabubulok na depekto sa puso.
Ang partikular na pangangalaga ay dapat gawin sa paggamot ng mga pasyente na may sakit na cerebrovascular, sakit sa teroydeo, kabiguan sa bato, sakit ni Addison.
Dapat mo ring isaalang-alang ang indibidwal na hindi pagpaparaan ng ilang mga uri ng gamot at ang panganib ng mga reaksiyong alerdyi sa mga sangkap ng insulin. Ang mga inhaled form ng gamot ay kontraindikado sa mga pasyente ng bata, pati na rin sa brongkitis, hika ng bronchial, emphysema at mga pasyente na naninigarilyo sa nakaraang 6 na buwan.
Sa panahon ng therapy sa insulin, ang pagkahilig ng insulin upang makipag-ugnay sa iba pang mga gamot ay dapat isaalang-alang. Ang aktibidad nito ay tumataas nang malaki kapag ginamit sa mga gamot na nagpapababa ng asukal sa bibig, etanol, b-blockers. Kapag nakikipag-ugnay sa glucocorticosteroids, mayroong isang mataas na panganib ng pagbuo ng hyperglycemia.
, , ,
Nutrisyon para sa therapy sa insulin
Ang diyeta para sa diyabetis ay ganap na nakasalalay sa regimen at regimen ng therapy sa insulin. Ang bilang ng mga pagkain ay kinakalkula batay sa dosis ng insulin, ang uri ng hormon na pinamamahalaan, site ng iniksyon at mga katangian ng katawan ng pasyente. Ang diyeta ay dapat maglaman ng isang dami ng physiological ng calories, pati na rin ang kinakailangang pamantayan ng mga protina, taba, karbohidrat at iba pang mga kapaki-pakinabang na sangkap. Ang lahat ng mga kadahilanan na ito ay tumutukoy sa dalas at oras ng pagkain, ang pamamahagi ng mga karbohidrat (mga yunit ng tinapay) para sa pagkain.
Isaalang-alang ang mga tampok ng nutrisyon na may iba't ibang mga scheme para sa pag-compensate para sa metabolismo ng karbohidrat:
- Ang gamot na aksyon ng Ultrafast - inilapat 5 minuto bago kumain, binabawasan ang glucose pagkatapos ng 30-60 minuto.
- Ipinapamahalaan ang Short-acting insulin 30 minuto bago ang isang pagkain, na may pinakamataas na pagbawas sa glucose na nagaganap pagkatapos ng 2-3 oras. Kung pagkatapos ng iniksyon hindi ka kumonsumo ng karbohidrat na pagkain, pagkatapos ang hypoglycemia ay bubuo.
- Mga gamot ng daluyan ng tagal at matagal na pagkilos - mas mababang asukal pagkatapos ng 5-8 at 10-12 na oras.
- Ang mga pinaghalong insulins ay maikli at mga intermediate na iniksyon. Matapos ang pangangasiwa, nagiging sanhi sila ng isang maximum na pagbaba ng glucose nang dalawang beses at nangangailangan ng kabayaran sa karbohidrat sa pamamagitan ng pagkain.
Kapag pinagsama-sama ang isang diyeta, hindi lamang ang uri ng gamot na ibinibigay, ngunit din ang dalas ng mga iniksyon. Ang partikular na pansin ay binabayaran sa tulad ng isang konsepto bilang isang yunit ng tinapay. Ito ay isang kondisyong pagtatantya ng dami ng mga karbohidrat sa mga pagkain. Halimbawa, 1 yunit ng tinapay ay 10-13 g ng mga karbohidrat, hindi kasama ang hibla ng pandiyeta, ngunit isinasaalang-alang ang mga sangkap na balast o 20-25 g ng tinapay.
- Dobleng pangangasiwa - 2/3 ng pang-araw-araw na dosis ay pinamamahalaan sa umaga, at 1/3 sa gabi.
- Ang unang agahan ay dapat maglaman ng 2-3 yunit ng tinapay, dahil ang gamot ay hindi pa nagsimulang magtrabaho.
- Ang meryenda ay dapat na 4 na oras pagkatapos ng iniksyon at binubuo ng mga 3-4 na yunit ng tinapay.
- Tanghalian - 6-7 na oras pagkatapos ng huling iniksyon. Bilang isang patakaran, ito ay isang siksik na diyeta para sa 4-5 yunit ng tinapay.
- Snack - ang antas ng asukal ay maaaring bahagyang nadagdagan, kaya dapat kang kumain ng hindi hihigit sa 2 yunit ng tinapay.
- Ang huling pagkain ay isang nakakaaliw na hapunan ng 3-4 na yunit ng tinapay.
Ang pamamaraan na ito ng limang pagkain sa isang araw ay madalas na ginagamit sa isang maliit na pang-araw-araw na dosis ng insulin.
- Limang beses na pangangasiwa ng gamot - bago mag-almusal at sa oras ng pagtulog, ginagamit ang isang intermediate-acting na gamot, at bago ang mga pangunahing pagkain - maikling pagkilos. Ang nasabing isang pamamaraan ay nangangailangan ng anim na pagkain sa isang araw, iyon ay, tatlong pangunahing pamamaraan at tatlong meryenda. Matapos ang pangangasiwa ng intermediate hormone, kinakailangan na kumain ng 2 yunit ng tinapay upang mabawasan ang panganib ng hypoglycemia.
- Intensive insulin therapy - ang mode na ito ay nailalarawan ng paulit-ulit na pangangasiwa ng gamot sa isang oras na maginhawa para sa pasyente. Ang gawain ng pasyente ay isinasaalang-alang ang bilang ng mga yunit ng tinapay sa unang mga pagkain at upang makontrol ang antas ng glucose sa dugo. Maraming mga pasyente na may ganitong pamamaraan ay lumipat sa isang pag-iwas o liberalisado na diyeta No. 9.
Anuman ang diyeta, higit sa 7 mga yunit ng tinapay, iyon ay, 80-85 g ng mga karbohidrat, ay hindi dapat kainin bawat pagkain. Sa kasong ito, simple, iyon ay, ang pino na mga karbohidrat ay dapat ibukod mula sa diyeta at ang dosis ng kumplikadong mga karbohidrat ay dapat na tama na kinakalkula.
Maraming mga pagsusuri ng mga pasyente na nasuri na may diyabetis 1 o 2 degree, kumpirmahin ang pagiging epektibo ng therapy sa insulin kapag ito ay wastong isinasagawa. Ang tagumpay ng paggamot ay nakasalalay sa kawastuhan ng napiling gamot, ang mode ng kabayaran para sa metabolismo ng karbohidrat at pagsunod sa pagkain.
Mga indikasyon para sa therapy sa insulin sa mga pasyente na may type 2 diabetes
- Mga palatandaan ng kakulangan sa insulin (ketosis, pagbaba ng timbang).
- Talamak na komplikasyon ng diabetes.
- Una nakita ang diabetes na may mataas na glycemia ng pag-aayuno at sa buong araw, hindi kasama ang edad, tinantyang tagal ng sakit, at bigat ng katawan.
- Talamak na sakit sa macrovascular, ang pangangailangan para sa paggamot sa kirurhiko, malubhang impeksyon at exacerbation ng mga sakit na talamak.
- Ang unang nakita na uri ng 2 diabetes sa pagkakaroon ng mga contraindications sa paggamit ng mga gamot na oral hypoglycemic (may kapansanan sa atay, bato, mga reaksiyong alerdyi, mga sakit sa hematological).
- Malubhang kapansanan sa pag-andar ng atay at bato.
- Pagbubuntis at paggagatas.
- Kakulangan ng kasiya-siyang kontrol ng glycemic sa panahon ng therapy na may maximum na dosis ng PSSP sa mga katanggap-tanggap na kumbinasyon kasama ang sapat na pisikal na aktibidad.
Kamakailan lamang, napagtanto ng mga doktor ang pangangailangan para sa therapy sa insulin upang maalis ang pagkakalason ng glucose at ibalik ang function ng secretory ng mga cells-cells na may katamtamang hyperglycemia. Sa mga unang yugto ng sakit, ang β-cell dysfunction ay mababalik at ang endogenous na pagtatago ng insulin ay naibalik na may pagbawas sa glycemia. Kahit na ang maagang insulin therapy sa mga pasyente na may type 2 diabetes ay hindi tradisyonal, tila isa ito sa mga posibleng pagpipilian para sa paggamot sa droga na may hindi magagandang metabolic control sa yugto ng diet therapy at pisikal na aktibidad, na pumasa sa yugto ng MSS. Ang pagpipiliang ito ay pinaka-katwiran sa mga pasyente na ginusto ang therapy ng insulin sa paggamit ng iba pang mga gamot na hypoglycemic, sa mga pasyente na may pagbaba ng timbang, at din na may posibilidad ng latent na autoimmune diabetes sa mga matatanda (LADA).
Ang matagumpay na pagbawas ng hepatic glucose na produksiyon sa type 2 diabetes ay nangangailangan ng pagsugpo sa dalawang mga proseso: gluconeogenesis at glycogenolysis. Dahil ang pangangasiwa ng insulin ay maaaring mabawasan ang gluconeogenesis at glycogenolysis sa atay at pagbutihin ang pagiging sensitibo ng peripheral sa insulin, posible na ma-optimize na maiwasto ang pangunahing mekanismo ng pathogenetic ng type 2 diabetes. Ang mga positibong epekto ng therapy sa insulin sa mga pasyente na may type 2 diabetes ay:
- pagbawas sa pag-aayuno at postprandial hyperglycemia,
- pagbaba ng gluconeogenesis at produksiyon ng glucose sa atay,
- nadagdagan ang pagtatago ng insulin bilang tugon sa paggamit ng pagkain o pagpapasigla sa glucose,
- pagsugpo ng lipolysis sa panahon ng postprandial,
- pagsugpo ng glucagon pagtatago pagkatapos kumain,
- pagpapasigla ng mga pagbabago sa antiatherogenic sa profile ng lipids at lipoproteins,
- pagbawas ng di-tiyak na glycation ng mga protina at lipoproteins,
- Pagpapabuti ng aerobic at anaerobic glycolysis.
Ang paggamot sa mga pasyente na may type 2 diabetes ay pangunahing naglalayong makamit at mapanatili ang mga antas ng target ng HbA1c, glycemia pareho sa isang walang laman na tiyan at pagkatapos kumain, na humantong sa isang pagbawas sa panganib ng pag-unlad at pag-unlad ng mga komplikasyon ng vascular.
Bago ang therapy sa insulin ng type 2 diabetes, kinakailangan upang turuan ang mga pasyente sa mga pamamaraan ng pagpipigil sa sarili, suriin ang mga prinsipyo ng diet therapy, ipagbigay-alam sa mga pasyente ang tungkol sa posibilidad ng pagbuo ng hypoglycemia at mga pamamaraan ng pagtigil nito 1, 4, 15. Ang therapy ng insulin, depende sa mga indikasyon, ay maaaring inireseta para sa mga pasyente na may type 2 diabetes bilang maikli at para sa isang mahabang panahon. Ang panandaliang therapy ng insulin ay karaniwang ginagamit sa mga talamak na sakit sa macrovascular (myocardial infarction, stroke, CABG), operasyon, impeksyon, exacerbation ng mga sakit na talamak dahil sa isang matalim na pagtaas sa pangangailangan ng insulin sa mga panahong ito, na kadalasang nangyayari kapag ang mga tablet ay binabaan ang pagbaba ng asukal 7, 9, 15 Sa mga talamak na sitwasyon, ang paggamit ng insulin ay mabilis na nag-aalis ng mga sintomas ng hyperglycemia at ang masamang epekto ng toxicity ng glucose.
Sa kasalukuyan ay walang malinaw na mga rekomendasyon tungkol sa pagpili ng paunang dosis ng insulin. Karaniwan, ang pagpili ay ginawa batay sa isang pagtatasa ng klinikal na kondisyon, isinasaalang-alang ang pang-araw-araw na profile ng glucose, timbang ng katawan ng pasyente. Ang pangangailangan para sa insulin ay nakasalalay sa kapasidad ng secretory ng insulin ng mga cells-cells, nabawasan laban sa background ng toxicity ng glucose, ang antas ng resistensya ng insulin. Ang mga pasyente na may type 2 diabetes at labis na labis na katabaan na may resistensya sa insulin ng iba't ibang kalubhaan ay maaaring mangailangan ng 1 o higit pang mga yunit ng insulin bawat 1 kg ng timbang ng katawan bawat araw upang makamit ang metabolic control. Ang bolus insulin therapy ay madalas na inireseta kapag ang maikling-kumikilos na insulin (o isang analog ng tao na insulin) ay ginagamit nang maraming beses sa isang araw, isang kumbinasyon ng mga short-acting at intermediate-acting insulin (sa oras ng pagtulog o dalawang beses sa isang araw) o isang matagal na analog na insulin (sa oras ng pagtulog) ay posible. Ang bilang ng mga injection at ang pang-araw-araw na dosis ng insulin ay nakasalalay sa antas ng glycemia, diyeta at pangkalahatang kondisyon ng pasyente.
Pansamantalang pangmatagalang therapy sa insulin (2-3 buwan) itinalaga sa mga sumusunod na sitwasyon 9, 13:
- sa pagkakaroon ng mga pansamantalang contraindications para sa pagkuha ng oral hypoglycemic na gamot,
- sa matagal na nagpapaalab na sakit,
- na may pagkasunog ng glucose at ang pangangailangan upang maibalik ang function ng secretory ng mga β-cells.
Sa mga nasabing kaso, ang iniksyon na insulin (2-3 beses) at matagal na insulin sa oras ng pagtulog o dalawang beses sa isang araw sa ilalim ng kontrol ng glycemia, at ang PSSP ay karaniwang kinansela.
Matapos ang pag-alis ng toxicity ng glucose, na may patuloy na pag-normalize ng glycemia, isang pagbawas sa antas ng HbA1c, positibong dinamika sa pangkalahatang katayuan ng pasyente at buo na pagtatagong pagtatago ng insulin sa panahon ng pansamantalang insulin therapy, ang PSSP ay unti-unting inireseta sa ilalim ng kontrol ng glycemia, at ang pang-araw-araw na dosis ng insulin ay dahan-dahang nabawasan. Ang isa pang pagpipilian ay ang kombinasyon ng therapy sa insulin at PSSP.
Sa pinababang endogenous na pagtatago ng insulin, inireseta ang monotherapy ng insulin.
Sa paggamot ng type 2 diabetes, mayroong maraming mga pagpipilian sa paggamot, na parehong pinagsama sa mga tableted na gamot, at monotherapy na may insulin. Ang pagpipilian, nang naaayon, ay ginawa batay sa klinikal na karanasan ng doktor, na isinasaalang-alang ang mga katangian ng somatic na katayuan ng pasyente, magkakasamang mga sakit at kanilang therapy sa droga. Kadalasan, kasama ang type 2 diabetes, ang therapy ng kumbinasyon na may insulin at mga pagbaba ng asukal ay ginagamit, kapag ang oral monotherapy ay hindi pinapayagan para sa sapat na kontrol ng glycemic. Ang mga pagpipilian sa kombinasyon ng therapy ay ang mga sumusunod na kumbinasyon: mga derivatives ng sulfonylurea at insulin, meglitinides at insulin, biguanides at insulin, thiazolidinediones at insulin 2, 11, 14.
Ang mga benepisyo ng therapy ng kumbinasyon ay nagsasama ng mas mahusay na pagganyak ng pasyente, mabilis na pag-aalis ng toxicity ng glucose, pinahusay na peripheral tissue sensitivity sa insulin, at nadagdagan ang endogenous na pagtatago ng insulin.
Ang positibong epekto ng kumbinasyon ng therapy para sa diyabetis ay hindi lamang nakamit ang kontrol ng glycemic, ngunit din ang pagbawas sa pang-araw-araw na dosis ng mga paghahanda ng tablet, ang posibilidad ng paggamit ng maliit na dosis ng insulin at, dahil dito, isang mas mababang pagtaas ng timbang. Ang kumbinasyon ng kumbinasyon ng therapy para sa therapy ng insulin ay maaaring magsama, bilang karagdagan sa nakaraang oral therapy, isang iniksyon ng intermediate na insulin bago ang oras ng pagtulog, na epektibong pinipigilan ang labis na produksiyon ng glucose sa atay at normalize ang pag-aayuno ng glycemia. Ayon sa aming, pati na rin nai-publish na data, ang average na pangangailangan para sa insulin sa kombinasyon ng therapy ay 0.2-0.5 U / kg timbang ng katawan sa mga pasyente na may normal na timbang at umabot sa 1 U / kg na timbang ng katawan at higit pa kung sobra sa timbang. Kinakailangan na obserbahan ang ilang mga yugto sa pagsasagawa ng insulin therapy sa mga pasyente na may type 2 diabetes. Sa unang yugto, ang isang panimulang dosis ay inireseta sa anyo ng isang solong iniksyon ng intermediate na insulin 0.2-0.3 U / kg timbang ng katawan (sa mga matatanda na 0.15 U / kg timbang ng katawan), isang average ng 8-12 IU bago matulog, kung kinakailangan insulin bago mag-agahan. Ang susunod na hakbang ay ang titration ng isang dosis ng insulin, na ginagawa tuwing 3-4 na araw, upang makamit ang mga indibidwal na mga parameter ng control ng metabolic. Inirerekomenda na kapag ang pag-aayuno ng glycemia ay higit sa 10.0 mmol / L, dagdagan ang dosis ng 6-8 na IU ng insulin, kapag ang glycemia ay higit sa 8.0 mmol / L, sa pamamagitan ng 4-6 IU, at kung ang glycemia ay higit sa 6.5 mmol / L, sa pamamagitan ng 2 ME . Ang tagal ng panahon ng titration ay karaniwang 612 na linggo, sa oras na ito ang dinamikong timbang ay regular na nasuri, na may negatibong dinamika, ang calorie na nilalaman ng diyeta ay bumababa at, kung maaari, ang pagtaas ng pisikal na aktibidad. Kung ang isang solong pangangasiwa ng insulin ay hindi nagbibigay ng sapat na kontrol ng glycemic, ang isang dalawang beses na pangangasiwa ng matagal na insulin o handa na mga mixtures ng insulin sa isang dalawa o tatlong beses na regimen ng pangangasiwa ay maaaring magrekomenda. Sa susunod na yugto, ang mga taktika ng karagdagang paggamot ay tinutukoy, ang pag-aalis ng therapy sa insulin at monotherapy ng PSSP o ang pagpapatuloy ng therapy ng kumbinasyon. Sa mahinang control ng metaboliko, isang pagtaas sa pang-araw-araw na dosis ng insulin na higit sa 30-40 mga yunit, ipinahiwatig ang monotherapy ng insulin.
Monotherapy na may insulin sa mga pasyente na may type 2 diabetes Ito ay isinasagawa kapwa sa regimen ng tradisyonal na insulin therapy at tumindi ang insulin therapy (basal bolus). Ang makabuluhang pag-unlad sa diyabetis ay nauugnay sa isang malawak na arsenal ng iba't ibang uri ng insulin, at ang mga practitioner ay may pagkakataon na pumili ng paggamot, matugunan ang mga pangangailangan at kakayahan ng pasyente. Sa paggamot ng type 2 diabetes, ang anumang regimen ng therapy sa insulin ay maaaring magamit upang matagumpay na makontrol ang hyperglycemia at maiwasan ang hindi kanais-nais na hypoglycemia.
Posibleng mga pagpipilian para sa mga regimen ng therapy sa insulin
- Isang iniksyon ng intermediate na insulin o isang analog ng matagal na kumikilos na insulin bago ang oras ng pagtulog o bago ang almusal, isang handa na halo-halong 30: 70 halo ng insulin sa isang solong regimen ng iniksyon (bago ang almusal o bago ang hapunan) o 2-3 iniksyon (bago mag-almusal at bago mag-hapunan, o bago mag-almusal. bago ang tanghalian at bago kumain.
- Ang kumbinasyon ng mga intermediate na insulin (sa 1-2 injections) o mga analogue ng matagal na pagkilos at maikling pagkilos ng insulin o analogues ng pagkilos ng ultrashort, na pinangasiwaan bago ang pangunahing pagkain.
Ang pinakamahalagang sangkap ng therapy sa insulin ay ang paggamit ng sapat na dosis ng insulin, tinitiyak ang pagkamit at pangmatagalang pagpapanatili ng mga antas ng glycemic target, at hindi ang pagpili ng isang partikular na variant ng regimen ng paggamot.
Ang bentahe ng insulin kumpara sa PSSP ay ang maagang insulin therapy sa mga pasyente na may type 2 diabetes ay pinapanatili ang mas mahusay na pagtatago ng insulin at mas nagbibigay ng kumpletong kontrol sa metaboliko (lamesa).
Ang pinaka-epektibong prandial regulator ay ang short-acting insulin. Ang pang-ilalim na pangangasiwa ng mga maiksiyong paghahanda ng insulin bago ang pagkain ay nagbibigay-daan sa iyo upang maiwasan ang isang matalim na pagtaas ng mga antas ng glucose pagkatapos kumain.
Ang isang makabuluhang pagbaba sa endogenous na pagtatago ng insulin sa uri ng diyabetis ng 2 na may hindi epektibo sa iba pang naunang ginamit na mga regimen ng insulin therapy ay nangangailangan ng basal bolus insulin therapy. Ang regimen ng masinsinang insulin therapy ay posible lamang sa mga pasyente na may buo na katalinuhan, nang walang binibigkas na pagpaparamdam ng cognitive, pagkatapos ng naaangkop na pagsasanay at napapailalim sa regular na pagsubaybay sa glycemia sa araw, kasama ang sapilitan na pagsubaybay ng alas-3 ng umaga. Ang intensyadong therapy sa insulin ay hindi ipinahiwatig para sa mga pasyente na may myocardial infarction, talamak na cerebrovascular aksidente, pati na rin para sa mga taong may hindi matatag na anyo ng angina pectoris 7, 9.
Nabanggit na namin sa itaas ang rebisyon ng mga indikasyon para sa therapy sa insulin sa type 2 diabetes, na mas tiyak, ang pangangailangan para sa kanilang paglawak. Bilang isang patakaran, ang pangangailangan para sa therapy ng insulin ay direktang proporsyonal sa tagal ng diyabetis, ayon sa ilang mga ulat, halos 80% ng mga pasyente ang nangangailangan ng naturang paggamot 10-12 taon pagkatapos ng pagsisimula ng sakit. Maraming mga pasyente na nangangailangan ng therapy sa insulin ngunit hindi mga kandidato para sa masinsinang therapy ng insulin ay maaaring makamit ang mahusay na kabayaran salamat sa isang dalawang beses na pangunahing regimen ng bolus.
Sa mga nasabing kaso, ang kagustuhan ay dapat ibigay sa isang yari na halo ng insulin sa isang proporsyon ng 30: 70. Ang paggamit ng tulad ng isang yari na inihanda na insulin ay nagbibigay ng isang makatwiran at "physiological" na proporsyon ng maikling-kumikilos na insulin (1: 3) at average na tagal ng pagkilos (2: 3), na sumasakop sa pangangailangan para sa pareho "Bolus" at "pangunahing" insulin sa mga pasyente na may type 2 diabetes.
Ang paggamit ng tapos na halo sa isang ratio na 30: 70, na ipinakilala gamit ang isang syringe pen, tila makatwiran, lalo na para sa mga matatandang pasyente na may type 2 diabetes. Ang nasabing insulin ay may kalamangan sa basal na insulin, dahil ang paggamot na may basal na insulin lamang, sa kawalan ng isang maikli, ay hindi sapat para sa epektibong kontrol ng glycemic pagkatapos kumain. Ang Therapy na may yari na mga mixtures sa isang ratio na 30: 70 ay nagsisimula sa isang pang-araw-araw na dosis na 0.4-0.6 U / kg timbang ng katawan, karaniwang nahahati nang pantay sa 2 iniksyon - bago ang almusal at hapunan, sa ilang mga pasyente ng 2: 3 araw-araw na dosis ay inireseta bago mag-almusal at 1 : 3 - bago kumain. Dagdag pa, ang dosis ng insulin, kung kinakailangan, ay unti-unting tataas tuwing 2 araw ng 4-6 na mga yunit, hanggang sa maabot ang mga antas ng control control.
Ang mga side effects ng insulin therapy ay kinabibilangan ng pagtaas ng timbang, na kung saan ay katangian din ng lahat ng mga gamot na nagpapababa ng asukal, maliban sa metformin, at hypoglycemia. Ang pagtaas ng timbang ng katawan na sinusunod sa mga pasyente na may type 2 diabetes na nasa therapy ng insulin ay pangunahing sanhi ng pag-aalis ng mga epekto ng talamak na hyperglycemia: glucosuria, pag-aalis ng tubig, pagkonsumo ng enerhiya. Kabilang sa iba pang mga kadahilanan - ang pagpapanumbalik ng isang positibong balanse ng nitrogen, pati na rin ang pagtaas ng gana. Sa simula ng therapy, ang pangangailangan para sa isang mas mataas na dosis ng insulin sa ilang mga pasyente ay dahil sa binibigkas na paglaban ng insulin. Ang mga pamamaraan para sa pag-iwas sa pagkakaroon ng timbang sa mga pasyente na may type 2 diabetes na nasa therapy ng insulin ay kasama ang edukasyon ng pasyente, pinapanatili ang isang talaarawan sa pagkain, pagbabawas ng paggamit ng calorie, nililimitahan ang paggamit ng asin at pagtaas ng pisikal na aktibidad.
Ang isang makabuluhang bentahe sa mga tuntunin ng paglilimita sa pagtaas ng timbang ng katawan sa mga pasyente na may type 2 diabetes na may labis na timbang ay ang kombinasyon na therapy kasama ang insulin at metformin, na kung saan ay nailalarawan hindi lamang sa isang karagdagang pagbawas sa pag-aayuno ng glycemia, ngunit din sa pamamagitan ng pagbawas sa pangangailangan ng exogenous insulin (17-30%), pati na rin mababa panganib ng hypoglycemia, lipoprotective effect.
Ang matinding hypoglycemia ay nabanggit nang mas madalas sa mga pasyente na may type 2 diabetes na nasa therapy ng insulin, kumpara sa mga pasyente sa intensibong insulin therapy na may type 1 diabetes. Madalas na nangyayari ang mga ito at sa ilang mga kaso ay may relapsing course sa paggamot ng type 2 diabetes na may ilang mga derivatives na sulfonylureas kaysa sa insulin therapy.
Ang pangunahing criterion para sa sapat na dosis ng insulin sa mga pasyente na may type 2 diabetes ay ang antas ng glycemia. Sa simula ng therapy ng insulin, ang mga mas mataas na dosis ng insulin ay maaaring kinakailangan upang makamit ang kabayaran sa diabetes, na higit sa lahat ay dahil sa isang pagbawas sa pagkasensitibo sa insulin dahil sa talamak na hyperglycemia at paglaban sa insulin. Kapag naabot ang normoglycemia, ang pagbawas sa pangangailangan ng insulin.
Ang pangunahing mga parameter ng control ng metabolic ng type 2 diabetes ay ang pag-aayuno at mga tagapagpahiwatig na glycemic post-food, at ang antas ng HbA1c. Ayon sa programa ng pederal na target na "Diabetes mellitus", ang pangunahing layunin ng therapy sa insulin para sa type 2 diabetes ay upang makamit ang mga sumusunod na mga parameter: pag-aayuno glycemia - ≤6.5 mmol / l, glycemia 2 oras pagkatapos kumain -
A. M. Mkrtumyan,Doktor ng Medikal na Agham, Propesor
E.V. Biryukova,Kandidato ng Medikal na Agham, Associate Professor
N.V. Markina
MGMSU, Moscow