Paggamot ng diyabetis ng iba't ibang uri: paraan at pamamaraan
Ang paggamot sa diabetes mellitus ay tiyak na mga pamamaraan ng therapeutic at mga ahente ng pharmacological na naglalayong gawing normal ang mga proseso ng metabolic sa katawan ng pasyente na may diyabetis, nagpapatatag ng mga antas ng glucose sa dugo, kakulangan ng insulin at pag-minimize ng mga sintomas ng sakit na ito.
Depende sa uri ng diabetes mellitus, ang mga paraan para sa paggamot ng sakit ay isa-isa na napili. Sa isang unang patolohiya na nakasalalay sa insulin, ang pang-araw-araw na mga iniksyon na may insulin ay ipinapakita sa lahat ng mga pasyente. Upang mapagtagumpayan ang kalubhaan ng mga sintomas sa type 2 diabetes, inireseta ang pagbaba ng asukal sa remedyo ng asukal o folk, sa mga bihirang kaso ng hindi nabagong patolohiya, ang pag-stabilize ng kagalingan ay maaaring makamit sa pamamagitan ng pag-aayos ng diyeta ng pasyente. Sa anumang kaso, ang paggamot sa diyabetis ay isang kumplikadong proseso na nangangailangan ng pagiging regular at patuloy na pangangasiwa sa medisina.
Nangangahulugan at pamamaraan ng opisyal na gamot
Isinasaalang-alang ng opisyal na gamot ang paggamot ng diabetes mellitus bilang isang kumplikadong pamamaraan ng gamot na panterapeutika, na dapat na talagang pupunan ng diet therapy at therapy na may aktibong pisikal na aktibidad. Sa maingat na pagsunod sa lahat ng mga reseta ng medikal, madaling makamit ang kumpletong kabayaran sa sakit, alisin ang mga sintomas at kumpletong kaginhawaan sa pang-araw-araw na buhay.
Mga gamot para sa paggamot
Ang paggamot sa gamot para sa diyabetis sa bawat kaso ay natutukoy, una sa lahat, sa pamamagitan ng uri ng patolohiya, yugto nito at ang pagkakaroon ng mga komplikasyon at magkakasamang mga sakit.
Ang unang uri ng diabetes mellitus ay nakasalalay sa insulin, ang pagpapakita nito ay madalas na nangyayari sa isang batang edad, at ang pasyente ay kailangang gumamit ng mga iniksyon ng insulin sa buong buhay niya upang mapanatili ang wastong antas ng hormon, na ginawa sa kanyang sariling katawan sa limitadong dami. Kabilang sa iba pang mga gamot para sa type 1 diabetes, ang mga grupo ng mga gamot na nakikipag-ugnay nang mabuti sa insulin ay pangkaraniwan.
Sa pangalawang uri ng diyabetis, na sikat na tinutukoy bilang "may diabetes na may sapat na gulang", ang sariling insulin ng katawan ay tumigil na gumana nang maayos. Para sa isang tiyak na tagal ng panahon, ito ay patuloy na ginawa sa normal na dami, ngunit ang mga cell ay tumigil na makita ito, pagkatapos ay ang dosis nito ay unti-unting nabawasan. Upang mapanatili ang normal na antas ng glucose sa dugo, pinapayuhan ang mga pasyente na gumamit ng espesyal na idinisenyo na mga gamot na nagpapababa ng asukal. Ang kanilang pagkilos ay maaaring naglalayong kapwa sa pagpapasigla sa pag-andar ng pancreas (sulfonylureas, clayides, incretins) at pagsugpo sa paglaban ng insulin na lumabas sa katawan (metformin, thiazolindione na paghahanda).
Nasa ibaba ang mga halimbawa ng mga gamot na parmasyutiko na kadalasang ginagamit sa modernong gamot upang ayusin ang paglaban ng insulin at antas ng asukal sa dugo ng mga diabetes, pati na rin ang mga kapalit ng insulin na ginagamit para sa iba't ibang uri ng diyabetis.
| Pangalan ng gamot | Grupo ng parmasyutiko | Pagkilos ng pharmacological | Mga indikasyon para magamit |
|---|---|---|---|
| Glucophage | Ang mga hormone, ang kanilang mga analogue at antihormonal na gamot. Oral na gamot na antidiabetic | Oral na hypoglycemic na gamot. Ang komposisyon ng gamot ay may kasamang isang aktibong sangkap - metformin, na may binibigkas na hypoglycemic effect, na bubuo lamang sa hyperglycemia.Sa mga pasyente na may hyperglycemia, binabawasan ng gamot ang paunang antas ng glucose ng plasma, pati na rin ang antas ng glucose pagkatapos ng pagkain. | Ang gamot ay ginagamit upang gamutin ang mga pasyente na may type II diabetes mellitus, kung saan hindi binibigyan ng therapy ang nais na epekto. Ang gamot ay inireseta bilang monotherapy, pati na rin sa pagsasama sa iba pang mga ahente ng hypoglycemic oral o insulin. Maaari itong inireseta sa mga bata na higit sa 10 taong gulang bilang monotherapy o kasama ang iba pang mga ahente ng hypoglycemic o insulin. |
| Dianormet | Ang mga oral na ahente ng hypoglycemic, maliban sa insulin. Biguanides | Isang gamot na antidiabetic ng isang pangkat ng mga derivatives ng biguanide na binabawasan ang konsentrasyon ng glucose sa plasma ng dugo pareho sa isang walang laman na tiyan at pagkatapos kumain. Hindi nito pinasisigla ang pagtatago ng insulin at hindi nagiging sanhi ng isang hypoglycemic effect na pinagsama ng mekanismong ito. | Type II diabetes mellitus sa kawalan ng isang regimen sa pagkain at ehersisyo, lalo na sa mga pasyente na may malaking timbang sa katawan. Bilang monotherapy o bilang bahagi ng kumbinasyon ng therapy sa iba pang mga oral hypoglycemic na gamot o insulin para sa paggamot ng mga may sapat na gulang, bilang monotherapy o bilang bahagi ng kumbinasyon ng therapy sa insulin para sa mga bata pagkatapos ng 10 taon. Binabawasan ang mga komplikasyon ng diabetes sa mga matatanda na may type II diabetes at sobra sa timbang na gumamit ng metformin. |
| Diaformin | Ang mga hormone, ang kanilang mga analogue at antihormonal na gamot. Oral na gamot na antidiabetic | Mayroon itong epekto na hypoglycemic, nang hindi nagiging sanhi ng hypoglycemia. Ang pagkilos nito ay naiiba mula sa mga paghahanda ng sulfanilurea na ang gamot ay hindi pinasisigla ang pagtatago ng insulin, at samakatuwid ay hindi nagiging sanhi ng hypoglycemia sa mga malulusog na pasyente. Ang Diaformin ay nagdaragdag ng pagiging sensitibo ng mga peripheral receptor sa pagkilos ng insulin at humantong sa pagtaas ng cellular na paggamit ng glucose. Naaapektuhan ang proseso ng gluconeogenesis sa mga selula ng atay. Binabawasan ng gamot ang intensity ng pagsipsip ng mga karbohidrat sa gastrointestinal tract. | Non-insulin-depend (pangalawa) uri ng diyabetis sa mga matatanda sa kaso ng mababang pagiging epektibo ng diet therapy. Ito ay totoo lalo na para sa mga pasyente na napakataba. Ginagamit ito kasama ng insulin para sa diyabetis na umaasa sa insulin (unang uri), lalo na sa mga kaso ng matinding labis na labis na labis na labis na labis na labis na labis na labis na katabaan sa isang pasyente, na kung saan ay nailalarawan sa pamamagitan ng paglitaw ng pangalawang pagtutol sa paghahanda ng insulin. |
| Metfogamma | Ang mga oral na ahente ng hypoglycemic, maliban sa insulin | Oral na hypoglycemic na gamot mula sa pangkat ng mga biguanides. Pinipigilan nito ang gluconeogenesis sa atay, binabawasan ang pagsipsip ng glucose mula sa gastrointestinal tract, pinatataas ang paggamit ng glucose ng peripheral, pati na rin ang sensitivity ng mga tisyu sa insulin. Hindi ito nakakaapekto sa paggawa ng insulin ng mga beta cells sa pancreas. | Type II diabetes mellitus (di-umaasa-sa-insulin) sa mga matatanda sa kawalan ng pagiging epektibo sa pagdidiyeta (lalo na sa mga pasyente na may labis na labis na katabaan): bilang monotherapy o bilang bahagi ng kumbinasyon ng therapy sa iba pang mga oral hypoglycemic na gamot o insulin para sa paggamot ng mga matatanda at bata pagkatapos ng 10 taon. |
| Siofor | Ang mga hormone, ang kanilang mga analogue at antihormonal na gamot. Oral na gamot na antidiabetic | Ang hypoglycemic agent ng grupo ng biguanide. Ang epekto ng antidiabetic ay dahil sa pagsugpo ng pagsipsip ng glucose mula sa gastrointestinal tract, isang pagtaas sa pagiging sensitibo ng mga peripheral na tisyu sa insulin, at pagsugpo sa glucogenesis. Ito ay may positibong epekto sa metabolismo ng lipid (exerting isang hypolipidemic effect) at sa coagulation system (exerting isang fibrinolytic effect). | Type II diabetes mellitus (hindi umaasa-sa-insulin), lalo na sa pagsasama ng labis na labis na katabaan. |
| Farmasulin | Ang mga hormone, ang kanilang mga analogue at antihormonal na gamot. Ang mga gamot na batay sa pancreatic na mga gamot at synthetic hypoglycemic na gamot. Mga gamot ng pangkat ng insulin. Maikling kumilos ng mga insulins | Isang gamot na may isang malinaw na hypoglycemic effect. Naglalaman ng insulin na kinokontrol ang metabolismo ng glucose. Bilang karagdagan, nakakaapekto ito sa isang bilang ng mga proseso ng anti-catabolic sa mga tisyu. | Ginagamit ito upang gamutin ang diabetes mellitus, kung kinakailangan ang insulin upang mapanatili ang normal na antas ng glucose sa plasma. Ang isang epektibong paunang paggamot para sa insulin-depend (type 1) diabetes, pati na rin para sa paggamot ng mga kababaihan na may diyabetis sa panahon ng pagbubuntis. Ginagamit ito upang gamutin ang mga pasyente na may unang uri ng patolohiya, pati na rin sa pangalawa, kung sakaling hindi sapat ang pagiging epektibo ng diyeta at oral hypoglycemic agents. |
| Katamtaman | Ang mga hormone, ang kanilang mga analogue at antihormonal na gamot. Ang mga gamot na batay sa pancreatic na mga gamot at synthetic hypoglycemic na gamot. Mga gamot ng pangkat ng insulin. Maikling kumilos ng mga insulins. | Ito ay isang pagkakatulad ng insulin ng tao, naiiba ito sa pamamagitan ng reverse pagkakasunud-sunod ng proline at liein amino acid na nalalabi sa mga posisyon 28 at 29 ng B-chain ng insulin. | Ang insulin-dependant (uri 1) diabetes mellitus: hindi pagpaparaan sa iba pang mga paghahanda ng insulin, postprandial hyperglycemia (nadagdagan ang asukal sa dugo), na hindi maiwasto ng iba pang mga paghahanda ng insulin, talamak na paglaban ng subcutaneous insulin (pabilis na lokal na pagkasira ng insulin). Non-insulin-dependant (type 2) diabetes mellitus: sa mga kaso ng pagtutol sa oral antidiabetic na gamot (may kapansanan na pagsipsip ng iba pang mga paghahanda sa insulin, hindi regular na postprandial hyperglycemia), sa panahon ng mga operasyon na magkakasabay (kumplikado ang kurso ng mga diabetes mellitus) na mga sakit. |
| Lantus | Ang mga hormone, ang kanilang mga analogue at antihormonal na gamot. Ang mga gamot na batay sa pancreatic na mga gamot at synthetic hypoglycemic na gamot. Mga gamot ng pangkat ng insulin. Mahabang kumikilos ng mga insulins. | Paghahanda ng hypoglycemic insulin. Naglalaman ng insulin glargine - isang analogue ng tao na insulin, na may mababang pag-iingat sa isang neutral na kapaligiran. | Ginagamit ito upang gamutin ang mga may sapat na gulang at bata na higit sa 6 taong gulang na nagdurusa sa diyabetis na nakasalalay sa (type 1) na diyabetes. |
| Maninil | Ang mga hormone, ang kanilang mga analogue at antihormonal na gamot. Oral na gamot na antidiabetic. | Pinasisigla ang pagtatago ng insulin ng mga β-cells ng pancreatic islets ng Langerhans. Ang kalubhaan ng tugon ng mga cells-cells ay direktang proporsyonal sa konsentrasyon ng glucose sa dugo at sa kapaligiran na nakapaligid sa kanila. | Ginamit para sa type 2 diabetes mellitus (hindi umaasa sa insulin). Ang layunin nito ay ipinapakita kung ang pagtaas ng pisikal na aktibidad, pagwawasto ng timbang ng katawan sa direksyon ng pagbaba, mahigpit na mga panuntunan sa pagdiyeta, ay walang epekto ng hypoglycemic, nagpapatatag sa antas ng glucose ng dugo sa loob ng mga halagang physiological. |
Mga cell cell
Ang isang makabagong pamamaraan sa modernong gamot ay ang paggamot ng diabetes mellitus gamit ang mga stem cell ng isang autologous na kalikasan. Ang Autologousness ay ipinaliwanag sa pamamagitan ng pinagmulan ng mga cell sa katawan ng pasyente. Ang pamamaraan ay maaaring pagtagumpayan ang paunang sanhi ng patolohiya, bawasan ang hyperglycemia at alisin ang mga komplikasyon na pinupukaw nito. Ang pamamaraan ay gumagana din sa direksyon ng pagtagumpayan ng hypoglycemia, na humahantong sa pagkawala ng malay o pagkabigla, sa kaso kung saan ang kakulangan ng agarang atensiyong medikal kung minsan ay humantong sa pagkamatay ng mga pasyente.
Ang pamamaraan ng therapy ng stem cell ay nagsasangkot ng kanilang pagpapakilala sa pamamagitan ng isang catheter sa pancreatic artery. Kung ang catheterization ay hindi posible, ang mga cell ng stem ay maaaring maibigay nang intravenously.
Sa unang yugto ng paggamot, ang isang buto ng utak ay kinuha mula sa pelvic bone sa ilalim ng lokal na anesthesia gamit ang isang manipis na karayom. Ang buong proseso ay tumatagal ng hanggang sa kalahating oras, at pagkatapos ang pasyente ay bumalik sa kanyang karaniwang buhay.
Sa mga kondisyon ng laboratoryo, ang mga stem cell ay nagsisimula na makuha mula sa utak ng buto ng pasyente, subukan ang kanilang kalidad at mabibilang ang bilang ng mga angkop. Ang angkop na mga cell ng stem ay maaaring magbago sa anumang uri ng cell sa katawan at ibalik ang supply ng mga kulang sa ilang kadahilanan. Kaya, ang mga stem cell sa diyabetis ay maaaring mapalitan ang mga hindi aktibo na mga selula ng beta ng pancreatic.
Sa huling yugto ng pamamaraan, ang mga stem cell ay inililipat sa pancreatic artery zone gamit ang isang catheter. Ang isang catheter sa ilalim ng lokal na kawalan ng pakiramdam ay ipinasok sa femoral artery at, gamit ang x-ray, ay isinasagawa pasulong sa pancreatic artery, kung saan nagsisimula ang stem cell implantation.
Ang buong pamamaraan ng pagtatanim ay karaniwang tumatagal ng mga isa at kalahating oras. Matapos makumpleto, ang pasyente ay naiwan sa klinika ng maraming oras. Sinuri ng mga doktor sa panahong ito ang proseso ng pagpapagaling sa mga arterya matapos na ipasok ang isang catheter. Kung ang pasyente ay hindi maaaring gumamit ng catheter, halimbawa, na may mga pathologies sa bato, kung gayon ang lahat ng nasa itaas ay ginagawa sa pamamagitan ng intravenous administration. Sa diabetes peripheral neuropathy, ang mga cell ng intrinsic stem ay iniksyon sa mga pasyente sa pamamagitan ng intramuscular injection sa mga kalamnan ng binti.
Mahalagang maunawaan na ang mga cell ng may sapat na gulang ay hindi maaaring maging isang panacea para sa anumang sakit. Napakahirap upang masuri ang therapeutic na epekto ng naturang pagmamanipula sa isang may sapat na gulang na pasyente. Minsan ang mga pagpapabuti ay napakadali, kung minsan halos hindi nila nakikita. Samakatuwid, ang pamamaraan para sa pagpapagamot ng diabetes na may mga cell cells ay itinuturing pa ring eksperimento at nangangailangan ng patuloy na pag-aaral.
Ang Stem cell therapy ay isinasagawa ngayon sa mga ospital sa Amerika, Israel, Germany, Turkey, Czech Republic, pati na rin sa Russia at Ukraine.
Laser therapy bilang isang paggamot
Ang Laser therapy ay itinuturing na isa sa mga bagong pamamaraan sa paggamot ng diabetes mellitus, na tumutulong upang makabuluhang bawasan ang mga antas ng glucose ng dugo at alisin ang binibigkas na mga klinikal na palatandaan ng patolohiya. Ang pagiging epektibo ng pamamaraan ay nakumpirma sa pagsasanay sa paggamot ng isang malaking bilang ng mga diabetes sa tulong nito.
Upang maisagawa ang laser therapy, kinakailangan na gumamit ng isang espesyal na apparatus ng quantum na nagpapakita ng isang matinding epekto sa isang laser beam sa biologically active zones ng katawan ng tao. Pinapabuti ng Quantum therapy ang sirkulasyon ng dugo, pinapabuti ang pag-andar ng immune system, pinapabilis ang pagbabagong-buhay ng tisyu, pinapawi ang pagkahilo at binabawasan ang proseso ng nagpapasiklab. Ang isang tampok ng laser therapy ay ang kakayahang kumilos sa agarang sanhi ng sakit, at hindi lamang labanan ang mga sintomas nito, tulad ng karamihan sa mga ahente ng pharmacological para sa diyabetis.
Upang ma-aktibong maimpluwensyahan ang lahat ng mga apektadong lugar, ang iba't ibang mga ilaw at electromagnetic nozzle ay ibinibigay sa kabuuan ng patakaran ng pamahalaan:
- para sa pulsed na infrared LED radiation,
- upang lumikha ng isang palaging magnetic field,
- para sa pulso laser radiation,
- para sa pulsating pulang ilaw.
Ang radio radiation ng pulso upang makamit ang isang therapeutic effect sa mga diabetes ay maaaring tumagos sa 13-15 sentimetro nang malalim sa mga tisyu, malakas na nakakaapekto sa istruktura ng cellular ng iba't ibang mga organo, na nagbibigay ng daloy ng dugo at pagpapahusay ng mga proseso ng metaboliko ng lamad.
Ang paggamit ng laser therapy para sa diyabetis ay maaaring magbigay ng isang makabuluhang pagpapabuti sa klinikal na larawan ng pasyente. Bukod dito, bago gamitin ang pamamaraang ito ng paggamot, palaging kinakailangan upang magsagawa ng mga pamamaraan ng paghahanda, kabilang ang mga sumusunod na uri ng mga diagnostic:
- pagsusuri at mga pagsubok sa laboratoryo upang matukoy ang kalubhaan at uri ng diabetes mellitus ng pasyente, pati na rin ang kasamang sugat ng mga panloob na organo at mga sistema, na tumutulong upang makabuo ng isang sapat na kurso ng therapy,
- pagtukoy ng antas ng glycemia para sa pagpili ng naaangkop na therapy sa insulin.
Sa kawalan ng mga sintomas ng ketoacidosis ng diabetes, ang pasyente ay itinalaga ng isang indibidwal na programa sa paggamot, na kasama ang mga aktibidad tulad ng:
- magnetic infrared laser therapy para sa banayad na anyo ng patolohiya,
- magnetic infrared laser therapy kasabay ng mga medikal na pamamaraan upang mapupuksa ang mga etiological factor - cytomegaloviruses, impeksyon sa herpes, chlamydia at iba pang mga bagay - na may katamtamang anyo ng diyabetis,
- magnetic infrared laser therapy kasabay ng therapy ng mga komplikasyon (pancreatitis, gastroduodenitis, vascular pathologies at iba pa) sa malubhang anyo ng sakit.
Kapag sinusuri ang mga epekto ng laser therapy sa pancreatic function, isang kapansin-pansin na pagtaas sa konsentrasyon ng insulin ay itinatag, na ibinigay na ang pancreas ng hindi bababa sa minimally function nang nakapag-iisa. Upang makuha ang pinakamataas na epekto, ang paggamot ay dapat isagawa sa mga unang yugto ng patolohiya, kapag ang kronolohikal na mataas na asukal sa dugo ay hindi pa pinamamahalaan na magdulot ng hindi maibabalik na mga pagbabago sa kalusugan ng buong organismo.
Paggamot sa pag-aayuno
Ang alternatibong gamot ay naniniwala na posible na pagalingin ang diyabetis sa pamamagitan ng pag-aayuno, hindi katulad ng mga endocrinologist, na isaalang-alang ang pamamaraang ito na maging pseudoscientific. Iginiit ng mga espesyalista sa gutom na ang type 1 na diyabetis lamang ay maaaring isaalang-alang na isang ganap na kontraindikasyon sa paggamit ng pamamaraan, at ang mga pasyente na may pangalawang uri ng patolohiya ay maaaring sa ilang mga kaso ay nag-aalis ng mga sintomas sa pamamagitan ng pagtanggi sa pagkain. Bukod dito, sa aspetong ito, ang pag-aayuno ng mahaba at katamtamang termino ay maaaring maglaro ng isang mahalagang papel, ngunit ang maikling dalawang-tatlong-araw na pag-aayuno ay hindi magdadala ng anumang resulta.
Mag-apply ng gutom sa kaso ng diabetes ay dapat na maingat. Ang pangunahing papel dito ay gagampanan ng panahon ng paghahanda, kung saan natututo ang pasyente na sundin ang isang diyeta at magsagawa ng mga espesyal na pamamaraan sa paglilinis. Pinakamabuting magutom sa isang dalubhasang institusyong medikal sa ilalim ng pangangasiwa ng mga kwalipikadong espesyalista. Napakahalaga din na lumabas ng gutom nang tama, na obserbahan ang kasunod na inireseta na pagkain sa buong panahon ng pagbawi.
Sa panahon ng pag-aayuno, normal ang metabolismo ng pasyente sa katawan ng pasyente, at bumababa ang kasikipan ng atay at pancreas. Ang mga prosesong ito ay may positibong epekto sa kurso ng diyabetis. Ang pag-andar ng iba pang mga system sa katawan ay normal din, mga pathologies kung saan madalas na pinukaw ang paghahayag ng diyabetis.
Samakatuwid, ang mga dalubhasa sa pag-aayuno ay aktibong inirerekomenda ang paggamit ng diskarteng ito para sa mga unang anyo ng type 2 na diabetes mellitus upang mapabuti ang kagalingan ng pasyente at ganap na maalis ang sanhi ng sakit.
Hirudotherapy sa paggamot
Ang Hirudotherapy o paggamot na may leeches ay hindi mawawala ang kaugnayan nito sa loob ng maraming siglo. Ito ay dahil sa kumplikadong epekto ng naturang paggamot sa katawan ng taong may sakit, kabilang ang lokal na pag-activate ng mga mekanismo ng immune, pagbilis ng daloy ng dugo, epekto sa mga sentro ng enerhiya ng isang tiyak na apektadong organ, antithrombotic na epekto ng isang linta.
Ang lahat ng mga impluwensya sa itaas ay napakahalaga sa paggamot ng diabetes, dahil ang alinman sa mga komplikasyon nito ay nauugnay sa mga kapansanan na mga proseso ng vascular, atherosclerosis, at mga problema sa sirkulasyon. Gamit ang unang paggamit ng hirudotherapy, ang mga pasyente ng diabetes ay madalas na napapansin ang mga pagpapabuti sa kanilang kalusugan, at ang therapy sa kurso ay nailalarawan sa pamamagitan ng gayong positibong pagbabago sa klinikal na larawan ng diyabetis, tulad ng:
- presyon ng normalisasyon
- pagbaba ng kolesterol
- vascular hugas mula sa atherosclerotic manifestations,
- pagbawas ng mga pagkabigo sa trophic, pagpapanumbalik ng nutrisyon sa tisyu,
- pag-aalis ng mga sintomas na katangian ng vascular encephalopathy.
Gayunpaman, mahalagang tandaan na ang hirudotherapy para sa diyabetis ay maaari lamang magamit bilang isang karagdagang pamamaraan sa kumplikadong paggamot. Ang mga leeches ay inilalagay sa kaso ng patolohiya na isasaalang-alang sa maraming pangunahing punto sa katawan:
- sa rehiyon ng axis ng gulugod sa pagitan ng ika-11 at ika-12 thoracic vertebrae, sa pagitan ng 12thoracic at 1th lumbar vertebrae at sa mga karagdagang puntos na matatagpuan 3-4 sentimetro sa kaliwa at kanan ng ipinahiwatig
- sa rehiyon ng xiphoid thoracic process at 3-4 sentimetro sa ibaba ng unang punto,
- sa rehiyon ng atay - hanggang sa ibabang kanang hangganan ng dibdib,
- sa tuktok ng coccyx at sa itaas na bahagi ng sakramento.
Ang kurso ng paggamot ng diyabetis na may hirudotherapy ay karaniwang tumatagal ng 10-15 beses na may dalas ng 1 pamamaraan sa 3 araw. Para sa bawat punto sa katawan, kinakailangan ang 3 leeches.
Paggamot sa erbal
Sa kabila ng katotohanan na sa mga modernong kondisyon ay hindi lubos na pagalingin ng mga doktor, ang tradisyonal na mga manggagamot ay tumutulong sa kanilang mga tagasunod na maibsan ang mga sintomas ng patolohiya na ito sa tulong ng mga natural na paghahanda ng herbal at pagbubuhos. Gayunpaman, bago ituring para sa diyabetis na may tradisyonal na mga recipe, mas mahusay na kumunsulta sa iyong doktor tungkol sa posibilidad na ito.
Kabilang sa mga tanyag na recipe para sa diabetes, ang mga sumusunod na koleksyon ng mga halamang gamot, berry at buto ay matagal nang kilala:
- 2 bahagi ng mga buto ng paghahasik ng flax,
- 1 bahagi ng mga dahon ng karaniwang cuff,
- 2 bahagi ng juniper berries,
- 4 na bahagi ng blueberry dahon.
Ang lahat ng mga sangkap ay lubusan na halo-halong, pagkatapos ay 2 kutsara ng halo na ito ay kinuha at ibinuhos na may 400 mililitro ng tubig na kumukulo. Ang komposisyon ay ilagay sa isang maliit na apoy at pinakuluang sa loob ng 5 minuto. Matapos alisin ang init para sa isa pang 30 minuto, ang pagbubuhos ay iginiit, sinala at kinuha ng 3 beses sa isang araw bago kumain ng 15 minuto.
Ang berdeng triad ni Propesor Ivanchenko ay sikat din laban sa diyabetis. Ito ay epektibong tinatrato hindi lamang mga sintomas, ngunit nagpapatatag din ng mga proseso na nagdudulot ng sakit. Binubuo ito ng mga tansy bulaklak (1 gramo), clove powder (0.5 gramo) at wormwood herbs (200-300 milligrams). Ang mga sangkap ay halo-halong, isang kutsara ng tulad ng isang halo ay ibinubuhos nang direkta sa kutsara na may tubig sa temperatura ng silid. Ito ay isang beses na halo na kailangan mong uminom sa unang araw ng paggamot kalahati ng isang oras bago kumain, sa pangalawang araw ginagamit na ito nang dalawang beses sa isang araw, at sa mga araw 3-7, ang gamot ay lasing bago kumain ng 3 beses sa isang araw. Pagkatapos ng isang linggong paggamit, ang triad ay kailangang gamitin isang beses sa isang linggo para sa isang taon. Gayunpaman, pagkatapos ng isang buwan ng therapy ng triplet, mahalaga na subaybayan ang antas ng asukal sa dugo at tiyaking epektibo ang paggamot. Kinakailangan din na tandaan na ang mga cloves ay maaaring dagdagan ang presyon ng dugo, kaya ang paggamit nito para sa hypertension ay dapat sumang-ayon sa dumadalo na manggagamot.
Gayundin, para sa layunin ng pagbawas ng asukal, ginagamit din ang mga batang dahon ng dandelion, idinagdag sa sopas, salad, at tinadtad na karne. Kung ang mga dahon ay hindi bata, pagkatapos ay ibabad sa inasnan na tubig hanggang sa lumabas ang kapaitan. Maaari kang kumain ng mga dahon ng dandelion sa kanilang purong anyo - 150-200 gramo bawat araw.
Iba pang mga remedyo ng katutubong
Upang babaan ang antas ng asukal, ginagamit ang dahon ng bay. Kasabay nito, ang 10 dahon ng laurel ay magiging sapat para sa 2 litro ng likido. Ang likido na may mga leaflet ay kailangang pinakuluan, at pagkatapos ay iginiit ng 14 na araw sa isang madilim na lugar, pagkatapos ay i-filter at maiimbak sa ref. Kailangan mong uminom ng sabaw ng laurel na mainit-init sa isang walang laman na tiyan sa dami ng ½ tasa na may antas ng asukal sa dugo na hanggang sa 10 mmol bawat litro, o sa dami ng isang buong tasa na may mga tagapagpahiwatig ng asukal na higit sa 10 mmol bawat litro. Hindi ka maaaring gumamit ng higit sa 1 tasa ng gamot sa isang hakbang.
Ang kurso ng paggamot na may decoction ng laurel ay 3 buwan, kung saan kinakailangan na patuloy na subaybayan ang mga tagapagpahiwatig ng glucose at ayusin, depende sa kanila, ang halaga ng tincture. Bilang karagdagan sa pagpapaandar ng asukal, ang sabaw ay may kakayahang alisin ang mga deposito ng asin at mga nakakapinsalang sangkap mula sa katawan. Ang regular na paggamit ng gamot ay binabawasan ang pagpapawis, nagpapabuti ng kalooban at pangkalahatang kagalingan ng mga pasyente na may diyabetis.
Ang Therapy gamit ang baking soda sa diabetes mellitus ay neutralisahin ang maraming mga nakakapinsalang sangkap sa iba't ibang mga organo at sistema. Ang soda ay maaaring magamit nang pasalita na natunaw ng tubig o sa pamamagitan ng pangangasiwa ng mga paghahanda nito sa intravenously.
Sa kaso ng diabetes, ang sodium carbonate o soda ay linisin ang mga bituka na perpekto, na tumutulong sa atay na naapektuhan sa panahon ng pag-andar ng patolohiya. Sa mga tagapagpahiwatig ng kaasiman sa katawan sa itaas ng 7.4 na mga yunit, ang soda therapy ay magiging maligayang pagdating, dahil ang sangkap ay epektibong binabawasan ang kaasiman at pinoprotektahan laban sa bakterya. Maaari kang uminom ng isang solusyon sa soda kapwa para sa pag-iwas sa sakit, at sa proseso ng paggamot nito. Kasabay nito, ang baking soda nang sabay-sabay ay sumusuporta sa immune system, tinatanggal ang kakulangan sa ginhawa sa tiyan.
Ang isa pang tanyag na alternatibong paggamot para sa diyabetis ay kanela. Ang pagbawas ng asukal ay dahil sa nilalaman ng calcium, mineral, manganese, bitamina, choline, iron, pantothenic acid at pyridoxine sa pampalasa na ito. Kabilang sa mga pangunahing bentahe ng kanela sa paggamot, ang mga sumusunod na katangian ay maaaring makilala:
- Mabilis nitong pinapataas ang metabolismo ng mga karbohidrat, na humahantong sa regulasyon ng sarili ng glucose sa dugo ng pasyente.
- Mayroon itong epekto na katulad ng epekto ng insulin sa katawan, dahil sa pagkakaroon ng komposisyon ng mga bioactive na sangkap - natural na kapalit ng insulin.
- Binabawasan ang paglaki ng asukal sa dugo pagkatapos kumain, upang maaari mo itong harapin ang pagtatae, at pinatataas din ang sensitivity ng insulin.
- Ang mga gawa bilang isang natural na antioxidant, binabawasan ang timbang sa mga nagdurusa sa hanay nito sa diyabetis, pag-sensitibo sa insulin.
- Nagagawa nitong baguhin ang aktibidad na may senyas ng insulin dahil sa pagkakaroon ng biological flavonoids sa komposisyon nito, na humantong sa pagbaba ng glucose sa dugo sa mga pasyente na may diyabetis.
Gayundin, ang mga pagbubuhos ng kanela ay may anti-namumula, anti-arthritic, pagpapaputok ng mga epekto, normal nila ang digestive system, tinatrato ang mga babaeng, fungal impeksyon, at iba pa. Ang kanela sa dugo ay maaaring manipis ito at pasiglahin ang malusog na sirkulasyon. Ang pagbaba ng asukal ng cinnamon ay mapapansin kapag ginagamit ang produkto mula sa 2 gramo bawat araw. Ang regular na paggamit ng pampalasa ay magbibigay sa pasyente ng isang index ng glucose na malapit sa kaugalian ng physiological.
Inirerekomenda na gumamit ng kanela sa diabetes mellitus kasama ang kefir, na hindi nakakasira sa cardiovascular system at may maraming mga positibong epekto sa katawan, pinapahusay ang epekto ng pampalasa na ito.
Maagang paggamot
Ang diabetes mellitus na may maingat na pansin sa kagalingan at kalusugan ng isang tao ay maaaring makilala sa pinakaunang yugto, kapag ang antas ng asukal sa dugo ay umaabot sa 6 mmol bawat litro. Ang madalas na nakakapukaw na mga kadahilanan ng pathological ay ang pagkumpleto at katahimikan na pamumuhay ng pasyente. Kung isinasaalang-alang mo ang gayong mga pagtutukoy at makilala ang mga palatandaan ng diabetes sa mga unang yugto, mas madali itong pagalingin ang mga sintomas at maging ang sanhi ng sakit. Gayunpaman, ang anumang paggamot sa sakit ay dapat na mahigpit sa ilalim ng pangangasiwa ng isang endocrinologist ayon sa isang indibidwal na pamamaraan para sa bawat pasyente. Ang pangunahing elemento ng anumang antidiabetic therapy ay palaging tamang nutrisyon.
Ang paggamot sa maagang diyabetis ay karaniwang sinamahan ng diyeta na walang karbohidrat. Ang dami ng mga karbohidrat sa lahat ng natupok na mga produkto ng pagkain ay dapat na maingat na kinakalkula upang hindi lumampas sa pang-araw-araw na allowance na pinapayagan ng mga espesyalista. Kasabay nito, hindi ka makakain ng muffin, asukal, talong, patatas, matamis na prutas, pinausukang karne, de-latang pagkain, adobo, maanghang at alkohol. Ipinagbabawal ang pagluluto gamit ang Pagprito, pati na rin ang paninigarilyo.
Ang diyeta ng mga diyabetis ay dapat na mga karne na may mababang taba, pinatuyong prutas, mga unsweetened prutas at sitrus prutas, brown rice, oatmeal, bakwit, millet, perlas barley, itim at pula na currant, cranberry, raspberry, blueberries, gooseberries.Bilang isang inumin sa sakit na ito, ang diyeta ay may kasamang talahanayan ng tubig, kefir, unsweetened compote, itim o berdeng tsaa, berry fruit juice, inihaw na inihurnong gatas, chicory, mineral water. Ito ay katanggap-tanggap na gumamit ng cottage cheese, egg whites, olive at linseed oil, natural na yogurt.
Ang pagkain na may mataas na glycemic index, na nagpapahiwatig ng rate kung saan ang mga karbohidrat mula sa produkto ay masisipsip sa katawan, ay ganap na hindi kasama sa diyeta ng pasyente. Ang mga ipinagbabawal na pagkain na may isang mataas na glycemic index ay kasama ang mga petsa, beer, puting tinapay at toast mula dito, swede, karot, tsokolate, semolina.
Para sa epektibong therapy sa diyabetis sa mga unang yugto, mahalaga na huwag pansinin ang mabubuhay na pisikal na aktibidad. Dahil sa pisikal na aktibidad, ang kalamnan ng tisyu ay masidhi na sumisipsip ng asukal, binabawasan ang mga bilang ng dugo, ang pasyente ay nag-normalize ng background sa psychoemotional, pinapalakas ang kalamnan ng puso, ang timbang at presyon ng dugo, ang mga proseso ng metabolic ay bumalik sa normal, at pagiging sensitibo ng cellular sa mga epekto ng pagtaas ng insulin. Ang mga pisikal na pagsasanay ay dapat mapili ng doktor sa bawat kaso, gayunpaman, may mga unibersal na uri ng mga naglo-load na idinisenyo upang maisagawa sa medium at light form ng intensity. Wala sa mga diabetes ang kontraindikado sa paglangoy, paglalakad, o pagbibisikleta. Ang pagiging regular ng pagsasanay ay dapat na pare-pareho - ang pasyente ay dapat na umaakit ng hindi bababa sa 3 beses sa isang linggo. Sa pagsisimula ng mga klase, mas mahusay na huwag labis na ibagsak ang katawan at limitado sa 15 minuto ng anumang aktibidad, unti-unting madaragdagan ang oras.
Sa regular na ehersisyo, ang mga taong kumukuha ng insulin ay dapat subaybayan ang antas nito, dahil ang pisikal na aktibidad ay madalas na nagbibigay-daan sa iyo upang mabawasan ang dosis ng ginamit na hormon.
Ang ilang mga eksperto ay naniniwala na ang mga unang yugto ng type 2 diabetes na may isang mahusay na diyeta at ang kinakailangang pisikal na aktibidad ay maaaring ganap na pagalingin. Ito ay isang kontrobersyal na opinyon, ngunit ang pagpapabuti ay tiyak na darating, at sa hinaharap ang pasyente ay pinapayuhan na patuloy na subaybayan ang antas ng glucose gamit ang isang portable glucometer.
Pinsala sa paa
Ang sindrom ng paa sa diabetes ay isang kaguluhan ng neurotrophic at microcirculatory ng mga malalayong bahagi ng mas mababang mga paa't kamay, na nagpapasigla ng ulcerative necrotic na mga proseso ng malambot na mga tisyu at integumento sa balat, pati na rin ang mga osteoarticular lesyon. Ang mga pinsala sa paa dahil sa paa ng diabetes ay nangyayari sa mga diyabetis 15-20 taon pagkatapos ng pagpapakita ng sakit. Karaniwan, tungkol sa 10% ng mga pasyente ang apektado, at isa pang 40% ang nanganganib para sa pagbuo ng tulad ng isang patolohiya. Sa 90% ng mga kaso, ang paa sa diyabetis ay nangyayari sa mga pasyente na may pangalawang uri ng patolohiya.
Ang pangunahing diskarte sa paggamot ng mga sugat sa diabetes ng mas mababang mga paa't kamay ay kinabibilangan ng pag-aayos ng presyon ng dugo at metabolismo ng karbohidrat sa katawan, binabawasan ang pagkarga sa apektadong binti, lokal na paggamot ng mga sugat, sistematikong paggamot sa mga gamot na parmasyutiko, at kung ang lahat ng nasa itaas ay hindi epektibo, operasyon. Upang mai-optimize ang glycemia sa katawan ng pasyente na may unang uri ng patolohiya, ang ginamit na dosis ng insulin ay nababagay. Sa kaso ng pangalawang uri ng diyabetis, inirerekumenda na palitan ang paggamot sa mga gamot na may therapy sa insulin. Ang normalisasyon ng presyon ay maaaring makamit gamit ang beta-blockers, ACE inhibitors, diuretics at calcium antagonist.
Sa purulent-necrotic lesyon ng paa sa diyabetis, kinakailangan na i-unload ang paa, paghihigpit sa paggalaw nito at paggamit ng mga saklay, orthopedic appliances, espesyal na sapatos o insoles. Para sa ulcerative defect, sistematikong kinakailangan upang gamutin ang sugat sa pamamagitan ng excising necrotic tissue, mag-apply ng antibacterial o antiseptic dressings, alisin ang mga mais, mais at mga lugar na may hyperkeratosis sa paligid ng sugat upang mabawasan ang pagkarga sa apektadong lugar.
Ang therapy ng antibiotics para sa diabetes na may sakit na diabetes ay isinasagawa na may mga gamot na may malawak na antimicrobial spectrum ng pagkakalantad. Ang mga antispasmodics, solution infusions, calum serum hemodialysate, alipoic acid ay ginagamit na kahanay sa kanila. Sa kawalan ng pagiging epektibo ng konserbatibong paggamot sa malubhang kaso ng pag-opera sa diabetes na paa ay ginagamit. Sa pamamagitan ng isang ischemic form ng patolohiya, endovascular dilatation, thromboembolectomy, peripheral artery stenting, foot vein arterialization, popliteal-foot bypass grafting at iba pang mga pamamaraan ay ginagamit. Para sa pagsara ng plastik ng malalaking depekto, isinasagawa ang autodermoplasty. Minsan maaaring kinakailangan upang magsagawa ng paagusan ng isang malalim na abscess at phlegmon. Sa kaso ng gangrene o osteomyelitis, maaaring kailanganin ang amputation ng paa o daliri ng paa o exarticulation.
Pag-uuri ng Etiolohiko
- T1DM - type 1 diabetes mellitus, o nakasalalay sa insulin. Ang ganitong uri ng sakit ay nakakaapekto sa mga kabataan sa ilalim ng 30 taong gulang. Ang pangunahing sintomas: pare-pareho ang pagkauhaw, labis na ganang kumain, nadagdagan ang pag-ihi, pagbaba ng timbang. Ang sakit ay na-trigger ng isang madepektong paggawa sa metabolismo ng karbohidrat, na sanhi ng pagkawasak ng mga beta cells sa pancreas. Ang huli ay hindi makagawa ng insulin. Ang pagkasira ng mga cell nito ay maaaring humantong sa pagkawala ng malay at kamatayan.
Kasama sa type 1 diabetes ang autoimmune at LADA diabetes. - T2DM - type 2 diabetes mellitus, o hindi umaasa sa insulin. Kadalasan, ang mga matatanda at ang mga may genetic predisposition sa sakit ay nagkakasakit. Ang insulin sa katawan ay ginawa sa hindi sapat na dami, kung susundin mo ang pang-araw-araw na gawain at nutrisyon, mapanatili ang isang aktibong pamumuhay, posible na mapanatili ang normal na antas ng asukal. Ang mga pasyente ay maaaring magdusa mula sa labis na katabaan, hypertension, at hyperkalemia. Kadalasan sila ay nagkakaroon ng sakit sa cardiovascular, ang pag-andar ng bato ay may kapansanan.
- Gestational diabetes, o diabetes sa pagbubuntis, nakatayo sa isang hiwalay na grupo dahil sa ang katunayan na ang pagbubuntis ay hindi isang sakit, ngunit isang natural na estado. Ang form na ito ng diabetes ay nagpapakita ng sarili sa panahon ng pagbubuntis at sa halos lahat ng mga kaso nawala pagkatapos nito. Tinatawag ng mga siyentipiko ang ganitong uri ng sintomas at pinag-uusapan tungkol sa isang malinaw na sanhi ng relasyon ng sakit at pagbubuntis. Ang ganitong diyabetis ay nagdaragdag ng panganib ng kamatayan o congenital malformations ng pangsanggol, pati na rin ang posibilidad ng pagbuo ng diabetes sa isang babae 5-10 taon pagkatapos ng kapanganakan.
- Iba pang mga anyo ng diabetes. Lalo na, ang mga kaso ay naitala nang ang uri ng diabetes mellitus ay hindi tinutukoy, samakatuwid, ang mga miyembro ng panel ng dalubhasa sa WHO tungkol sa diyabetis ay nagmumungkahi ng pagpapakilala ng isang bagong heading sa pag-uuri ng "Hindi Tiyak na Uri ng Diabetes," na pinaniniwalaan ng mga mananaliksik na makabuluhang mapabilis ang paghahanap para sa isang mabisang paggamot para sa sakit.
Bilang karagdagan sa nasa itaas, maraming mga uri ng diyabetis na sanhi ng endocrinopathies, impeksyon, isang genetic factor, o pagkasira ng pancreatic. Ang mga form na ito ng sakit ay inuri nang hiwalay.
- Ang mga depekto sa genetic sa pag-andar ng beta-cell ay nauugnay sa mga abnormalidad sa ilang mga gen. Maaaring ito ay isang mutation ng glucokinase gene, ang gene ng insulin promoter factor, mitochondrial gene. Ang ganitong uri ng diabetes ay maaaring mangyari sa klinikal na larawan ng T2DM, habang ang mga abnormal na insulins ay "gumana" sa katawan, na mayroon lamang 5-10% biological na aktibidad.
- Ang mga pagbabagong genetic sa pagkilos ng insulin ay nabuo sa mga kaso ng mga genetic na karamdaman na nangyayari dahil sa peripheral na pagkilos ng insulin, na siya namang ay dahil sa isang mutation ng insulin receptor gene. Ang mga halimbawa ng mga depekto ay ang Leprechaunism (Donohue syndrome) at Rabson-Mendenhall syndrome, na naayos lamang sa katawan ng bata, pati na rin ang insensitivity (resistensya) upang mag-type ng isang insulin at lipoatrophic diabetes.
- Ang mga sakit ng exocrine na bahagi ng pancreas (pancreatitis, neoplasia, hemochromatosis at iba pa) ay nangyayari sa paglahok ng isang malaking bahagi ng pancreas sa chain ng reaksyon ng pathological, habang ang endocrine function ng organ ay nabalisa at ang beta-cell secretory function ay natagpuan na hindi sapat.
- Endocrinopathies - mga sakit na endocrine na may counterinsulin aksyon: acromegaly, glucagon (glucagon na gumagawa ng pancreatic tumor), hyperthyroidism at iba pa.
Ang mga pag-aaral sa World Health Organization ay pinasiyahan ang uri ng diyabetis na nauugnay sa malnutrisyon na naroroon sa pag-uuri noong 1985. Ang kamakailang mga pagsusuri sa dalubhasa sa mga independiyenteng mga sentro ay nagpakita na ang nasabing desisyon ay bias, dahil ang malnutrisyon, halimbawa, kakulangan ng mga protina, nakakaapekto sa estado ng metabolismo ng karbohidrat, na maaaring maging sanhi ng diabetes mellitus.
Pag-uuri ayon sa uri ng mga komplikasyon
- Pinsala sa vascular. Ang Micro at macroangiopathy sa diyabetis ay nakakaapekto sa mga daluyan ng dugo, nagiging malutong sila. Gamit ang form na ito ng sakit, ang mga hemorrhage, thromboses at kahit atherosclerosis ay posible.
- Ang pinsala sa nerbiyos. Ang diyabetic polyneuropathy ay negatibong nakakaapekto sa sensitivity sa mga temperatura. Ang pagkasunog, tingling, pamamanhid ay malinaw na mga palatandaan ng polyneuropathy. Lalo na ang mga thrills ay nangyayari sa gabi. Dahil sa mga katangian ng sakit, ang mga tagadala ng form na ito ay madalas na tumatanggap ng iba't ibang mga pinsala.
- Ang pagkatalo ng pangitain. Sa diyabetis, nangyayari ang opthalmopathy, na may nakapipinsalang epekto sa paningin. Laban sa background ng diabetes mellitus, bumubuo ang kataract, lumalaki ang barley, na bahagya na matunaw.
- Diabetic foot syndrome. Ang sakit ay nagpapakita ng sarili sa anyo ng mga purulent na sugat, sakit sa mga buto at kasukasuan ng paa. Ang ganitong mga proseso ay nangyayari dahil sa mga kaguluhan sa nutrisyon ng mga daluyan ng dugo, nerbiyos at malambot na tisyu.
Kalubhang pag-uuri para sa diyabetis
- Paggamot light form kinakailangan ang type 2 diabetes sa mga unang yugto, kapag ang mga pasyente ay nakakaramdam ng tuyong bibig, kahinaan ng kalamnan. Kasabay nito, napanatili nila ang kanilang karaniwang kakayahang magtrabaho. Sa ganitong mga kaso, hindi kinakailangan ang paggamot sa insulin.
- Sa diyabetis katamtaman na kalubha mayroong isang malalim na metabolic disorder. Ang isang tao na sistematiko ay nangangailangan ng pagpapakilala ng insulin o ang paggamit ng mga gamot na hypoglycemic, ang tanging paraan lamang na nakukuha ng pasyente ang pagkain alinsunod sa kanyang mga pangangailangan sa physiological.
- Malakas na form ang kurso ng sakit ay nangangailangan ng pang-araw-araw na pangangasiwa ng insulin, dahil ang mga karbohidrat ay halos ganap na pinalabas sa ihi. Sa tama at maingat na paggamot, ang isang malubhang sakit ay maaaring maging isang katamtamang anyo.
Ang mga modernong pamamaraan at paraan ng paggamot sa diyabetis
Ang Russia, tulad ng nabanggit sa itaas, ay nasa ika-apat na lugar sa mga tuntunin ng bilang ng mga taong may diyabetis. Tatlong milyong Russian carriers ng diabetes ang opisyal na nakarehistro. Ang pangunahing bahagi ng mga ito ay nasuri na may type 2 diabetes. Dalawang beses sa maraming mga tao sa Russia ay nasa isang pre-diabetes state, iyon ay, hindi pa nila nasuri ang sakit, ngunit ang mga antas ng asukal sa dugo ay regular na mataas.
Sa mga binuo bansa, ang 10-15% ng badyet ng kalusugan ay inilalaan sa pangangalaga sa diabetes. Ayon sa mga pagtataya ng International Diabetes Federation, noong 2025 ang mga gastos sa paggamot at pag-iwas sa diabetes ay aabot sa $ 303 bilyon. Sa Russian Federation, halos 15% ng kabuuang badyet sa kalusugan ang inilalaan - ito ay halos 300 milyong rubles sa isang taon. Ito ay nagkakahalaga na tandaan na ang 80% ng halaga ay ginugol sa pagsugpo sa mga komplikasyon na lumabas dahil sa sakit.
Ngayon, ang sangkatauhan ay nakikipaglaban sa diyabetis sa iba't ibang mga paraan, isasaalang-alang namin ang mga ito nang mas detalyado.
Diyeta bilang isang paraan ng paggamot
Ang diyeta para sa diabetes lalo na ay nagsasangkot ng isang matinding paghihigpit sa paggamit ng alkohol. Kinakailangan din na gumamit ng mga sweetener.Ang Internet ay puno ng mga listahan ng diyabetis, ngunit hindi mo dapat magreseta ang mga ito sa iyong sarili. Kinakailangan na kumunsulta sa isang doktor na magrereseta ng therapeutic nutrisyon at ipaliwanag nang detalyado ang mga prinsipyo nito.
Mga pagbabawas ng asukal
Ang mga gamot na ito ay tinatawag na antidiabetic. Ang mga nasabing gamot ay inireseta upang mapanatili ang mga antas ng asukal sa dugo para sa mga tao na ang insulin ng katawan ay ginawa nang nakapag-iisa, ngunit sa hindi sapat na dami. Karaniwan, ang mga naturang gamot ay ginagamit kasabay ng diyeta at pisikal na aktibidad. Bago simulan ang paggamot, kinakailangan ang konsulta sa mga espesyalista tulad ng isang nutrisyunista at endocrinologist.
Paggamot ng insulin
Ang insulin ay karaniwang inireseta kasama ang mga ahente ng hypoglycemic. Ang mga tagapagpahiwatig para sa paggamit ng pamamaraang ito ng paggamot ay pagbaba ng timbang, ketosis, preoperative treatment, pati na rin ang anumang mga komplikasyon sa mga pasyente na may type 2 diabetes. Mayroon ding mga paglilimita sa mga kadahilanan para sa therapy sa insulin. Kabilang dito ang pagbubuntis at paggagatas, mga sakit sa hemorrhagic, precoma, coma.
Pagsukat ng asukal sa dugo
Sa tulong ng patuloy na pagsubaybay sa antas ng glucose sa serum ng dugo, posible na balaan ang iyong sarili sa pinakaunang mga yugto ng sakit at maiwasan ang pag-unlad nito. Regular na pagsubaybay - isang pagsukat ng asukal sa dugo nang maraming beses sa isang araw - ay makakatulong sa doktor at pasyente na magsagawa ng mabisang paggamot. Dapat itatag ng doktor ang hanay ng mga antas ng glucose, ngunit dapat kang tumuon sa average na mga numero: bago kumain at sa isang walang laman na tiyan - hindi hihigit sa 6 mmol / l, pagkatapos kumain (pagkatapos ng 2 oras) - hindi hihigit sa 8 mmol / l.
Kabilang sa mga pinaka-karaniwang anyo ng sakit, ang diyabetis ng una at pangalawang uri ay maaaring makilala. Ang kanilang paggamot ay may ilang mga detalye. Pag-uusapan pa natin ito.
Paggamot ng type 1 na diyabetis
Sa buong buhay, ang mga may-ari ng ganitong uri ng diabetes ay nangangailangan ng insulin therapy. Sa kasong ito, siyempre, patuloy na subaybayan ang antas ng glucose sa dugo at sumunod sa isang aktibong pamumuhay. Kinakailangan din ang regular na pagsubaybay ng isang endocrinologist. Upang ganap na mapupuksa ang sakit, posible ang isang paglipat ng mga pancreas at islet cells. Ngunit hindi natin dapat kalimutan na ang pamamaraang ito ay masakit at mahal. Bilang karagdagan, pagkatapos ng paglipat, kinakailangan ang mga ahente ng immunosuppressive.
Inireseta ang isang diyeta para sa lahat ng mga diabetes, ngunit hindi ito nangangahulugan na mapupuksa ang masarap at minamahal na pagkain. Ang mga hindi magagalang na taba ay dapat na ibukod. Ang pagkain ng protina ay dapat na hindi bababa sa 20% ng pang-araw-araw na pamantayan ng lahat ng mga kaloriya, 30% ay dapat na accounted para sa mga taba, at ang pinakamalaking bahagi ay ibinibigay sa mga karbohidrat - 50%. Limitahan ang iyong paggamit ng alkohol at kalkulahin ang iyong pang-araw-araw na paggamit ng calorie.
Uri ng 2 diabetes
Sa internasyonal na kasanayan, ang ilang mga antas ng kontrol ng type 2 na diyabetis ay ginagamit: isang diyeta na may mababang karot, ehersisyo na mga komplikado, gamot, at mga iniksyon sa hormonal. Ang diyeta ay tumutulong na maibalik sa normal ang mga antas ng asukal. Ang ehersisyo ay maaaring mag-alis ng labis na karbohidrat mula sa dugo. At sa kaso ng isang kumplikadong kurso ng sakit, ang parehong mga tabletas at insulin ay inireseta.
Kinakailangan na isama ang isang malaking bilang ng mga microelement at bitamina sa pagkain, at bawasan ang paggamit ng asin. Sa mga pisikal na aktibidad, paglangoy, pag-akyat, pagbibisikleta ay maligayang pagdating. Pansamantala ang epekto ng pisikal na edukasyon, kaya dapat mong patuloy na sumunod sa regimen.
Mayroong iba pang mga pamamaraan ng paggamot, bukod sa kung saan ang mga remedyo ng folk o alternatibong pamamaraan ng gamot. Gayunpaman, kapag ginagamit ang mga ito, mas mahusay na kumunsulta sa isang espesyalista. Dahil upang masuri ang uri ng sakit, isang propesyonal lamang ang maaaring sumailalim sa pagsusuri at magreseta ng mga tiyak na gamot.
Tulad ng nalaman namin, ang diabetes ay isang malubhang sakit na maaaring humantong sa mga malubhang komplikasyon.Upang matiyak na kahit sa isang emerhensiya, magkakaroon ka ng isang tao na lumingon at kung saan maghanap ng tulong, dapat mong isipin ang tungkol sa pagpasok sa isang kasunduan sa isang kumpanya na nagbibigay ng mga serbisyong pang-medikal na suporta. Sa kasong ito, maaari kang palaging umasa sa kwalipikadong pangangalagang medikal na pang-emergency.
Maginoo na therapy sa insulin
Maginoo Insulin Therapy (ICU) tinawag nila ang isang regimen ng paggamot na malawakang ginagamit sa kasanayan, na nagbibigay ng 1-2 iniksyon bawat araw ng insulin ng medium na tagal ng pagkilos tulad ng o sa pagdaragdag ng isang mas maliit na dosis ng mabilis na kumikilos na insulin sa parehong syringe. Kung ang layunin ay upang mabawasan ang antas ng hyperglycemia, pagkatapos ay ibigay ang priyoridad sa maginoo na therapy sa insulin, dahil pinapaliit nito ang bilang ng mga iniksyon bawat araw at ang panganib ng hypoglycemia.
Karamihan sa mga pasyente na may di-umaasa sa diabetes mellitus (NARF), na walang mga talamak na sakit, ligtas na magreseta ng naturang paggamot sa labas ng ospital, napapailalim sa pagsasanay sa pasyente at patuloy na pangangasiwa ng medikal.
Ang mga pasyente na may diyabetis na nakasalalay sa insulin (ISDM)karaniwang nagsisimulang magamot sa isang ospital. Kapag pumipili ng isang sapat na regimen ng therapy sa insulin, kinakailangan ang maingat na pagsubaybay, at bago mapalabas ang isang pasyente para sa paggamot sa bahay, ang pasyente mismo at ang mga nag-aalaga sa kanya ay kailangang ipaliwanag nang detalyado ang kahalagahan ng lahat ng mga hakbang sa therapeutic at turuan silang lahat ng mga pamamaraan. Sa paunang yugto ng paggamot sa bahay, madalas na kinakailangan ang tulong ng isang tagapagtaguyod.
Isang regimen ng solong dosis
Therapy therapy mga pasyente na may NIDDM karaniwang nagsisimula sa isang solong subcutaneous injection ng insulin ng average na tagal ng pagkilos bawat araw 30-60 minuto bago mag-almusal. Para sa parehong mga bata at matatanda, ang ligtas na paunang pang-araw-araw na dosis sa karamihan ng mga kaso ay 0.2-0.5 U / kg.
Ang mga pasyente na may NIDDM at labis na katabaan ay karaniwang inireseta ng mas mataas na dosis, na ibinigay sa kanilang madalas na paglaban sa insulin.
Ang mga may sapat na gulang, bilang panuntunan, ay inireseta muna sa isang solong subcutaneous injection ng 10-25 yunit, at pagkalipas ng ilang araw, batay sa antas ng glucose ng glucose sa plasma at 1-2 na oras pagkatapos kumain, binago ang scheme. Ang dosis ng daluyan ng tagal ng insulin ay karaniwang nadaragdagan ng hindi hihigit sa 5-10 mga yunit. Matapos ang ilang araw, ang antas ng glucose ay nai-check muli at, kung kinakailangan, ang circuit ay binago muli.
Upang mabawasan ang hyperglycemia pagkatapos ng agahan, maaaring mangailangan ka ng isang maliit na halaga ng mabilis na kumikilos na insulin (karaniwang hindi hihigit sa 5 mga yunit sa simula, kasunod, kung kinakailangan, isang pagtaas ng 2-5 na yunit), idinagdag sa iniksyon sa umaga.
Maraming mga doktor ang nag-iwas sa paglalagay ng isang dalawang dosis na regimen para sa mga pasyente na may NIDDM hanggang sa isang tiyak na maximum na dosis ng umaga ng medium-acting insulin (halimbawa, 50 mga yunit) ay tumigil na magbigay ng kinakailangang mga hangganan para sa pang-araw-araw na pagbabagu-bago sa mga antas ng glucose sa plasma.
Dobleng regimen ng dosis
Sa paggamot ng karamihan sa mga pasyente na may NIDDM, ginagamit ang isang solong regimen ng iniksyon. Gayunpaman, sa matinding pag-aayuno ng hyperglycemia, pagdurog ng kabuuang pang-araw-araw na dosis ng medium-acting insulin (35-50 unit) - 2/3 ng dosis bago ang agahan at 1/3 ng pangalawang iniksyon 30-60 minuto bago ang hapunan - maaaring makabuluhang mapabuti ang glycemia. Gayunpaman, ang pagkuha ng insulin ng daluyan ng tagal sa gabi ay nagdaragdag ng peligro ng hypoglycemia sa gabi. Samakatuwid, ang mga pasyente sa isang dos-dos na regimen, bilang panuntunan, ay dapat kumain ng kaunti bago matulog. Kung ang isang dosis ng gabi ng medium-acting insulin ay nagsisiguro na ang pag-aayuno ng glycemia ay pinananatili sa loob ng nais na saklaw, ngunit ang mga antas ng glucose sa plasma ay labis pa rin pagkatapos ng hapunan, ang mga maliliit na dosis ng mabilis na kumikilos na insulin ay idinagdag sa iniksyon sa gabi.
Scheme ng insulin therapy para sa insulin mellitus na nakasalalay sa insulin
Regular na therapy sa insulin para sa mga pasyente na may IDDM - Ito ang paggamit ng isang halo ng mga insulins ng daluyan ng tagal at mabilis na kumikilos sa mode ng dalawang iniksyon bawat araw. Una, sa isang setting ng ospital, ang mga dosis ng insulin sa bawat uri ay pinili. Malaki ang pagkakaiba-iba nila depende sa kondisyon ng pasyente, at ang paunang dosis ng insulin na ibinigay sa ibaba ay hindi nalalapat sa mga pasyente na may mga sintomas ng ketoacidosis ng diabetes.
Ang mga paunang dosis ng insulin ay pulos indibidwal, ang kanilang mga halaga para sa iba't ibang mga sitwasyon ay ibinibigay sa ibaba. Matapos piliin ang paunang dosis, nababagay ayon sa laki, uri ng insulin at oras ng pamamahala nito, batay sa mga resulta ng regular na pagsubaybay mga antas ng glucose sa plasma. Ang huli ay natutukoy bago ang bawat pagkain, sa oras ng pagtulog, at sa pagitan ng 2 at 4 ng umaga, at pagkatapos araw-araw, "ayusin" ang dosis ng insulin upang mapanatili ang antas ng glucose sa plasma bago kumain sa loob ng 80-150 mg%. Ang pagtaas ng dosis ng insulin sa bawat oras, bilang isang patakaran, ay hindi dapat lumampas sa 10%, ang epekto ay nasuri sa loob ng tatlong araw at pagkatapos lamang na tumaas muli ang dosis. Sa banta ng hypoglycemia, kailangan mong "ayusin" ang dosis ng regular na insulin nang mas mabilis. Dapat alalahanin na pagkatapos simulan ang paggamot, ang kalubhaan ng IDDM ay maaaring magbago.
Insulin therapy sa mga bata
Ang pangunahing pagbubukod sa panuntunan na ang lahat ng mga pasyente na may IDDM sa simula ng paggamot ay nangangailangan ng higit sa isang iniksyon ng insulin bawat araw ay ang mga bata na sinusunod sa isang maagang yugto ng IDDM, na may katamtaman na hyperglycemia nang walang ketonuria o acidosis. Mas gusto ng ilang mga pediatrician na magsimula sa isang solong subcutaneous injection ng medium-duration na insulin lamang sa isang dosis na 0.3-0.5 U / kg, dahil sa maraming kaso ito ay sapat na upang mapanatili ang pang-araw-araw na pagbabago sa mga antas ng glucose sa plasma malapit sa normal na mga limitasyon ng hindi bababa sa pansamantalang pansamantalang. Kung hindi man, ang "pagsasaayos" ng mga dosis ng insulin at ang pagpapasiya ng glycemia ay isinasagawa tulad ng inilarawan sa itaas.
Paggamot ng mga bata na may hyperglycemia at ketonuria, ngunit walang acidosis o pag-aalis ng tubig magsimula sa pangangasiwa ng 0.5-0.7 U / kg ng medium-acting insulin, at pagkatapos ay ang mga subcutaneous injections ng simpleng insulin 0.1 U / kg ay idinagdag tuwing 4-6 na oras.Pagsubaybay sa glucose sa plasma, mga layunin sa paggamot at pag-aayos ng dosis Ang insulin ay nananatiling pareho tulad ng inilarawan sa itaas.
Kung sa loob ng ilang araw ang katayuan ng metabolic na pasyente ay hindi nagbabago, pagkatapos ay lumipat sila sa isang dalawang-iniksyon na regimen ng paggamot na may halo ng medium-acting at mabilis na pagkilos na paghahanda ng insulin na pinamamahalaan bago ang almusal at hapunan. Ang dating itinatag na kabuuang araw-araw na dosis ng insulin ay durog sa pamamagitan ng pangangasiwa ng 2/3 nito bago ang agahan at 1/3 bago ang hapunan, at 1/3 ng bawat isa sa mga dosis na ito ay dapat na mabilis na kumikilos ng insulin. Pagkatapos, ang mga dosis ng insulin ay pinili sa isang paraan upang mapanatili ang antas ng glucose sa plasma sa pagitan ng 80 at 150 mg% bago kumain, sinubukan ng ilang mga pediatrician na mapanatili ang glycemia bago kumain sa loob ng mas makitid na mga hangganan - sa pagitan ng 80 at 120 mg%, ngunit sa anumang kaso, ang pangunahing gawain ay nananatiling alisin ang-hypoglycemia . (Siyempre, hindi ito nalalapat sa mga kaso kung saan ang pasyente ay may magkasamang impeksyon at isang biglaang matalim na pagtaas ng hyperglycemia ay nangyayari, na sinamahan ng ketonuria.)
Ketoacidosis
Ang mga may sapat na gulang na may dati nang undiagnosed IDDM madalas na kumunsulta sa isang doktor na may kaugnayan sa mga pagpapakita ng hindi sinasadya o umabot na diabetes ketoacidosis. Matapos ihinto ang talamak na kondisyon at pinapanatili ang pag-iniksyon ng simpleng insulin tuwing 4-6 na oras para sa 1-2 araw (paggamot ng ketoacidosis ng diabetes, tingnan sa ibaba), ang mga pasyente, kung ang kanilang metabolic state ay matatag, ay inilipat sa regimen ng dalawang iniksyon bawat araw ng mga mixtures ng mabilis na kumikilos na insulin at medium-acting insulin tulad ng inilarawan sa itaas. Ang mga pangkalahatang prinsipyo para sa pagpili ng mga dosis sa umaga at gabi ay katulad ng mga ipinahiwatig para sa two-injection scheme ng ICU para sa NIDDM.Ang pinakamahalagang pagkakaiba, gayunpaman, ay sa mga pasyente na may IDDM, kahit na ang maliit na pagbabago sa mga dosis ng insulin ay malakas na nakakaapekto sa mga antas ng glucose sa plasma, na nililimitahan ang posibilidad ng pagmamanipula ng dosis dahil sa panganib ng isang labis na pagbaba sa mga antas ng glucose at pagbuo ng hypoglycemia.
Morning syndrome
Morning syndrome tinawag nila ang normal na pagkahilig upang madagdagan ang glucose sa mga unang oras ng umaga bago mag-almusal, na madalas na pinalakas sa mga pasyente na may IDDM at sa ilang mga pasyente na may IDDM. Sa NIDDM, laban sa background ng maginoo na therapy sa insulin, ang patuloy na pagkahilig upang madagdagan ang mga antas ng glucose ng plasma ay karaniwang tinanggal sa pamamagitan ng pagdaragdag ng isang dosis ng gabi ng insulin ng daluyan ng tagal ng pagkilos o sa pamamagitan ng pagtaas ng dosis ng gabi. Gayunpaman, sa ilang mga pasyente na may IDDM, isang pagtaas sa dosis ng gabi ng insulin ay nagiging sanhi ng nocturnal hypoglycemia, na sinusundan ng pag-aayuno ng hyperglycemia (recoil hyperglycemia), na maaaring sinamahan ng pagtaas ng nilalaman ng plasma ng mga ketone na katawan, ito ay tinatawag na Kababalaghan ng Somoji. Ang dalas ng aktwal na paglitaw ng hindi pangkaraniwang bagay na ito ay hindi tumpak na itinatag, ngunit, tila, mas karaniwan sa mga pasyente na may IDDM na nasa isang multi-dosis na regimen ng insulin therapy (tingnan sa ibaba). Samakatuwid, nasa mga pasyente na may IDDM na dapat subukan ng isa na bawasan ang dosis ng gabi ng insulin.
Masidhing paggamot para sa hyperglycemia
Masidhing paggamot para sa hyperglycemia Tinawag nila ang gayong pamamaraan, na kung saan ay naglalayong patuloy na mapanatili ang normal o malapit-normal na pang-araw-araw na pagbabagu-bago sa mga antas ng glucose sa plasma upang maiwasan ang mga huling komplikasyon. Sa mga pasyente na may IDDM, ginagamit ito maramihang mga subcutaneous iniksyon ng insulin (MPI) sa buong araw sa iba't ibang paraan. Ang ganitong mga regimen ay nauugnay sa isang mas mataas na panganib ng madalas at malubhang mga yugto ng hypoglycemia. Dapat silang magamit upang tratuhin ang mga napiling mga pasyente na may mataas na pagganyak, sapat na kaalaman tungkol sa diyabetis, alam ang tungkol sa mga panganib ng pamamaraang ito at ang kawalan ng katiyakan ng mga benepisyo na ibinigay sa kanila, na maaaring nakapag-iisa na matukoy ang kanilang mga antas ng glucose at nasa ilalim ng pangangasiwa ng isang doktor na may karanasan na gumagamit ng tulad ng isang regimen sa paggamot. Ang maingat na pagmamasid sa pasyente, ang kanyang masusing pagsasanay at kumpiyansa na ang pasyente ay makakatanggap ng pangangalagang medikal sa anumang oras ng araw ay ang pinakamahalagang kinakailangan para sa paggamit ng inilarawan na regimen.
Ayon sa isang variant ng regimen ng MPI, humigit-kumulang na 25% ng pang-araw-araw na dosis sa anyo ng medium-acting insulin ay ibinibigay bago ang oras ng pagtulog, at ang natitirang mga dosis, ngunit mayroon nang mabilis na kumikilos na insulin (4-dosis regimen), ay ibinibigay bago ang bawat pagkain. Pinili ng pasyente ang pang-araw-araw na dosis batay sa mga resulta ng pagpapasiya sa sarili ng mga antas ng glucose bago ang bawat pagkain at sa oras ng pagtulog. Bilang karagdagan, hindi bababa sa isang beses sa isang linggo, kinakailangan upang matukoy ang antas ng glucose sa plasma sa pagitan ng 2 at 4 na oras ng gabi. Sa isang regimen na 3-dosis, ang medium-acting insulin o matagal na insulin ay pinamamahalaan bago ang hapunan (kasama ang pagdaragdag ng mabilis na kumikilos na insulin), at mabilis na kumikilos na insulin bago ang agahan at tanghalian. Ang mga dosis ng insulin ay nababagay sa araw-araw batay sa mga resulta ng maraming independiyenteng mga pagpapasiya ng mga antas ng glucose, tulad ng inilarawan sa itaas para sa 4 na dosis na pamumuhay.
Patuloy na pagbubuhos ng subcutaneous insulin
Patuloy na pagbubuhos ng subcutaneous insulin (NPI). Ang pamamaraang ito ng masinsinang therapy ng insulin para sa mga pasyente na may IDDM ay nagsasangkot sa paggamit ng isang portable pump na pinapatakbo ng pagbubuhos ng baterya na isinusuot ng pasyente at na nagbibigay ng patuloy na pagsasama-sama ng subcutaneous ng mabilis na kumikilos na insulin sa pamamagitan ng isang maliit na karayom na nakapasok sa dingding ng tiyan. Ang bomba ay na-program para sa pagbubuhos ng isang naibigay na paunang bilis at isang pagtaas sa bilis na ito bago ang bawat pagkain. Upang pumili ng isang dosis, kinakailangan upang independiyenteng suriin ang nilalaman ng glucose nang maraming beses sa isang araw.Ang patuloy na pagbubuhos ng subcutaneous ay isang mas epektibong paraan upang labanan ang glycemia kaysa sa maginoo na therapy sa insulin, ngunit ang maraming mga iniksyon na subcutaneous sa nakaranas na mga kamay ay madalas na binabawasan ang mga antas ng glucose ng dugo nang hindi gaanong matagumpay. Sa patuloy na pag-iiniksyon ng subcutaneous, ang panganib ng pagtaas ng hypoglycemia, lalo na sa panahon ng pagtulog, at madalas na hindi napansin ang mga pagkagambala sa bomba ay maaaring humantong sa pag-unlad ng ketoacidosis ng diabetes. Ang pamamaraan ng tuluy-tuloy na mga iniksyon ng subcutaneous, pati na rin ang maraming mga iniksyon, ay dapat gamitin lamang ng isang napaka-bihasang doktor para sa paggamot ng maingat na napiling mga pasyente.
Labile diabetes
Insulin therapy ng labile diabetes. Ang mga pasyente na may labile diabetes ay isang pangkat ng mga pasyente na may IDDM na may madalas at mabilis na pagbabago sa mga kinakailangan ng glucose para walang maliwanag na dahilan, at ang mga mekanismo para sa regulasyon ng mga antas ng glucose sa plasma ay hindi matatag na ang mga yugto ng matinding hyperglycemia ay pinalitan ng mga madalas na yugto ng sintomas na hypoglycemia. Ang kondisyon ng maraming mga naturang pasyente ay nagpapabuti kapag lumipat sila sa isang binagong regimen ng maraming mga subcutaneous injections, kapag ang pangunahing bahagi ng pang-araw-araw na dosis ng insulin ay kinakatawan ng isang mabilis na kumikilos na gamot (sa pang-araw-araw na "adjustable" na dosis) bago ang bawat pagkain, at ang natitira sa pamamagitan ng medium-tagal na iniksyon bago ang hapunan o sa oras ng pagtulog. Ang pangunahing layunin sa kasong ito ay hindi panatilihin ang pang-araw-araw na pagbabagu-bago sa glycemia malapit sa normal, ngunit upang patatagin ang mga pagbabagu-bago nito sa loob ng naturang mga limitasyon na makakapigil sa pagbuo ng mga sintomas ng hyper- at hypoglycemia.
Ang diyabetikong labile ay madalas na matatagpuan sa mga pasyente na may kakulangan ng natitirang pagtatago ng insulin, kung saan ang therapy ng insulin ay isang krudo at napaka hindi sapat na tool upang mapalitan ang normal na pagtatago ng hormon na ito. Ang mga metabolic na proseso na kung saan ang insulin ay nakakaapekto sa nilalaman ng glucose ng plasma na hindi nauugnay sa albumin ng mga fatty acid at ketone na katawan ay karaniwang kinokontrol ng isang shift sa balanse sa pagitan ng mga epekto ng insulin at ang kabaligtaran na epekto ng glucagon (sa atay) at ang adrenergic autonomic system.
Ang mga ito mekanismo ng pagpapalakas ng asukal ay kinokontrol nang nakapag-iisa, at karaniwang ang kanilang aktibidad ay nagdaragdag sa panahon ng gutom, sa panahon ng pisikal na pagsisikap at sa iba pang mga kondisyon kung kinakailangan ang proteksyon laban sa hypoglycemia (sa panahon ng pisikal na pagsisikap, pagtaas ng glucose ng mga kalamnan ng balangkas ay nagdaragdag sa pamamagitan ng isang mekanismo na independiyenteng ng insulin). Ang mga dosis ng insulin ay dapat na sapat upang makatiis ng isang matalim na pagtaas sa aktibidad ng mga mekanismo ng pagpapalakas ng asukal at upang maiwasan ang mabilis na pagsisimula ng mga sintomas ng hyperglycemia at hyperketonemia, ngunit ito ay madalas na nangangailangan ng isang pansamantalang labis ng insulin sa plasma. Sa ilang mga pasyente na may matagal na IDDM, ang mga pagtaas ng asukal sa hypoglycemia ay may kapansanan, na binabawasan ang pagbagay sa isang lumilipas na labis na insulin sa plasma.
"Mga scheme ng therapy sa insulin" - isang artikulo mula sa seksyon ng Endocrinology
Ang mga regimen sa paggamot para sa diabetes mellitus na nakasalalay sa insulin

Sa loob ng maraming taon na hindi matagumpay na nakikipaglaban sa DIABETES?
Ulo ng Institute: "Magugulat ka kung gaano kadali ang pagalingin ang diabetes sa pamamagitan ng pag-inom nito araw-araw.
 Ang mga karamdaman sa endocrine na nauugnay sa mga karamdaman sa metaboliko at humahantong sa akumulasyon ng glucose sa dugo ay katangian ng isang sakit tulad ng diabetes mellitus.
Ang mga karamdaman sa endocrine na nauugnay sa mga karamdaman sa metaboliko at humahantong sa akumulasyon ng glucose sa dugo ay katangian ng isang sakit tulad ng diabetes mellitus.
Nakasalalay sa mga kadahilanan sa pagtaas ng antas ng asukal at ang pangangailangan na maglagay ng mga iniksyon sa insulin, ang pagkakaugnay sa insulin at di-umaasa sa diyabetis ay nakikilala.
Mga Sanhi ng Diabetes
 Ang diyabetis na nakasalalay sa insulin ay may isang code ng ICD na 10 - E 10. Ang ganitong uri ng sakit ay matatagpuan higit sa lahat sa maagang pagkabata, kapag lumitaw ang mga unang sintomas at isang diagnosis ay ginawa ng type 1 diabetes mellitus.
Ang diyabetis na nakasalalay sa insulin ay may isang code ng ICD na 10 - E 10. Ang ganitong uri ng sakit ay matatagpuan higit sa lahat sa maagang pagkabata, kapag lumitaw ang mga unang sintomas at isang diagnosis ay ginawa ng type 1 diabetes mellitus.
Sa kasong ito, ang mga cell ng pancreas, na nawasak ng katawan, ay tumigil sa paggawa ng insulin. Ito ay isang hormone na kumokontrol sa proseso ng pagsipsip ng glucose na nagmumula sa pagkain sa tisyu at nagko-convert sa enerhiya.
Bilang isang resulta, ang asukal ay bumubuo sa dugo at maaaring humantong sa hyperglycemia. Ang mga pasyente na may type 1 diabetes ay nangangailangan ng regular na iniksyon ng insulin. Kung hindi man, ang paglaki ng glucose ay maaaring makapukaw ng isang pagkawala ng malay.
 Sa type 2 na diyabetis, ang hormon ay ginawa ng sapat, ngunit ang mga cell ay hindi na kinikilala ang hormon, bilang isang resulta ng kung saan ang glucose ay hindi nasisipsip at tumataas ang antas nito. Ang patolohiya na ito ay hindi nangangailangan ng mga iniksyon sa hormonal at tinatawag na di-umaasa sa diyabetis. Ang ganitong uri ng diabetes ay madalas na bubuo pagkatapos ng 40-45 taon.
Sa type 2 na diyabetis, ang hormon ay ginawa ng sapat, ngunit ang mga cell ay hindi na kinikilala ang hormon, bilang isang resulta ng kung saan ang glucose ay hindi nasisipsip at tumataas ang antas nito. Ang patolohiya na ito ay hindi nangangailangan ng mga iniksyon sa hormonal at tinatawag na di-umaasa sa diyabetis. Ang ganitong uri ng diabetes ay madalas na bubuo pagkatapos ng 40-45 taon.
Ang parehong uri ng sakit ay walang sakit at nangangailangan ng isang habang-buhay na pagwawasto ng konsentrasyon ng asukal sa dugo para sa kagalingan at normal na buhay. Sa type 2 diabetes, ang paggamot ay isinasagawa kasama ang mga tablet-pagbaba ng asukal, isang pagtaas sa pisikal na aktibidad at isang mahigpit na diyeta.
Ang type 1 diabetes ay itinuturing na isang indikasyon para sa kapansanan at pinaka-mapanganib para sa mga komplikasyon nito. Ang hindi matatag na antas ng asukal ay humantong sa mga nagwawasak na mga pagbabago sa genitourinary system at ang pagbuo ng kabiguan sa bato. Ito ang pangunahing sanhi ng pagtaas ng dami ng namamatay sa mga pasyente na may diyabetis.
Ang mga dahilan para sa pagbaba ng sensitivity ng mga cell sa insulin at kung bakit nagsisimula ang katawan upang sirain ang mga pancreas ay sinisiyasat pa rin, ngunit ang gayong mga kadahilanan na nag-aambag sa pag-unlad ng sakit ay maaaring makilala:
- Kasarian at lahi. Nabanggit na ang mga kababaihan at kinatawan ng itim na lahi ay mas madaling kapitan ng patolohiya.
- Mga salik na hereriter. Malamang, sa mga may sakit na magulang, ang bata ay magdurusa din sa diabetes.
- Mga pagbabago sa hormonal. Ipinapaliwanag nito ang pag-unlad ng sakit sa mga bata at mga buntis.
- Ang Cirrhosis ng atay at patolohiya ng pancreas.
- Ang mababang pisikal na aktibidad na sinamahan ng mga karamdaman sa pagkain, paninigarilyo at pag-abuso sa alkohol.
- Labis na katabaan, na nagiging sanhi ng pinsala sa atherosclerotic vascular.
- Ang pagtanggap ng antipsychotics, glucocorticoids, beta-blockers at iba pang mga gamot.
- Ang sindrom ng Cush, hypertension, mga nakakahawang sakit.
Ang diyabetis ay madalas na bubuo sa mga tao pagkatapos ng isang stroke at nasuri na may mga katarata at angina pectoris.
Paano mapapansin ang mga unang sintomas?
Ang mga unang palatandaan ng diyabetis ay pareho sa lahat ng mga uri, mas binibigkas lamang sa uri 1:
- kawalan ng kakayahan upang mapawi ang uhaw - ang mga diabetes ay maaaring uminom ng hanggang sa 6 litro ng tubig bawat araw,
- sobrang gana
- madalas na pag-ihi at isang malaking halaga ng ihi.
Bukod dito, kasama ang type 1 diabetes, ang mga karagdagang sintomas ay sinusunod:
- amoy at lasa ng acetone,
- natutuyo sa bibig
- nabawasan ang kakayahang magbagong muli ang mga sugat sa balat,
- biglang pagbaba ng timbang at pagtaas ng kahinaan,
- pagkagambala sa pagtulog at pag-atake ng migraine,
- pagkamaramdamin sa impeksyon sa fungal at colds,
- pag-aalis ng tubig
- nabawasan ang visual function,
- hindi matatag na presyon ng dugo
- nangangati at pagbabalat ng balat.
Sa uri ng sakit na 2, ang parehong mga sintomas ay nabanggit, maliban sa amoy ng acetone. Sa ganitong uri ng patolohiya, ang mga katawan ng ketone ay hindi bumubuo, na nagbibigay ng isang katangian na amoy.
Ang kahulugan at mga prinsipyo ng paggamot sa insulin
 Sa diabetes mellitus, ang proseso ng pagsipsip ng asukal sa mga cell ay nasira, dahil maliit ang insulin sa katawan o hindi ito pinansin ng mga cell. Sa unang kaso, ang hormone ay dapat maihatid sa katawan sa pamamagitan ng iniksyon.
Sa diabetes mellitus, ang proseso ng pagsipsip ng asukal sa mga cell ay nasira, dahil maliit ang insulin sa katawan o hindi ito pinansin ng mga cell. Sa unang kaso, ang hormone ay dapat maihatid sa katawan sa pamamagitan ng iniksyon.
Ngunit ang dosis ay dapat na tumutugma sa dami ng glucose na pinakawalan mula sa kinakain na pagkain. Masyado o hindi sapat ang insulin ay maaaring maging sanhi ng hyp- o hyperglycemia.
Ang mga karbohidrat ay isang mapagkukunan ng glucose at mahalagang malaman kung ilan sa kanila ang pumapasok sa agos ng dugo pagkatapos ng bawat pagkain upang mahanap ang tamang dosis ng hormon. Kinakailangan din upang masukat ang konsentrasyon ng asukal sa dugo bago ang bawat pagkain.
Mas maginhawa para sa mga may diyabetis na panatilihin ang isang espesyal na talaarawan kung saan pinapasok nila ang data ng glucose bago at pagkatapos kumain, ang halaga ng karbohidrat na kinakain at ang dosis ng insulin.
Ano ang isang yunit ng tinapay?
 Ang dosis ng hormon ay kinakalkula depende sa dami ng mga karbohidrat na natupok sa panahon ng nutrisyon. Kailangang mabibilang ang mga diyabetis upang mapanatili ang isang diyeta.
Ang dosis ng hormon ay kinakalkula depende sa dami ng mga karbohidrat na natupok sa panahon ng nutrisyon. Kailangang mabibilang ang mga diyabetis upang mapanatili ang isang diyeta.
Ang mga mabilis na karbohidrat lamang ang nabibilang, na mabilis na nasisipsip at humantong sa isang jump sa glucose. Para sa kaginhawaan, mayroong isang bagay tulad ng isang "yunit ng tinapay".
Upang kumain ng karbohidrat bawat 1 XE ay nangangahulugang gumamit ng parehong dami ng mga karbohidrat na matatagpuan sa kalahati ng isang slice ng tinapay na 10 mm makapal o 10 g.
Halimbawa, 1 XE ay nakapaloob sa:
- isang baso ng gatas
- 2 tbsp. l niligis na patatas
- isang medium na patatas
- 4 kutsara ng vermicelli,
- 1 kahel
- isang baso ng kvass.
Dapat tandaan na ang asukal ay tataas ang mga likidong pagkain nang mas mabilis kaysa sa mga siksik at ang 1 XE ay naglalaman ng mas kaunting mga hilaw na pagkain (cereal, pasta, legumes) ng timbang kaysa sa mga niluto.
Ang pinapayagan na halaga ng XE bawat araw ay nag-iiba depende sa edad, halimbawa:
- sa 7 taong gulang kailangan mo ng 15 XE,
- sa 14 - lalaki 20, batang babae 17 XE,
- sa edad na 18 - lalaki 21, batang babae 18 XE,
- matanda 21 XE.
Sa isang oras maaari kang kumain ng hindi hihigit sa 6-7 XE.
 Dapat suriin ng diabetes ang kanilang mga antas ng glucose bago ang bawat pagkain. Sa kaso ng mababang asukal, makakaya mo ang isang ulam na mayaman na may karbohidrat, tulad ng likidong cereal. Kung ang antas ay nakataas, pagkatapos ay kailangan mong pumili ng isang siksik at mas kaunting karbohidrat na pagkain (sandwich, scrambled egg).
Dapat suriin ng diabetes ang kanilang mga antas ng glucose bago ang bawat pagkain. Sa kaso ng mababang asukal, makakaya mo ang isang ulam na mayaman na may karbohidrat, tulad ng likidong cereal. Kung ang antas ay nakataas, pagkatapos ay kailangan mong pumili ng isang siksik at mas kaunting karbohidrat na pagkain (sandwich, scrambled egg).
Para sa 10 g ng mga karbohidrat o 1 XE, kinakailangan ang 1.5 unit. hormone ng insulin. Ang dosis ay nag-iiba depende sa oras ng taon at oras ng araw. Kaya, sa gabi, ang dosis ng insulin ay dapat na mas mababa, at sa umaga kailangan itong madagdagan. Sa tag-araw, maaari kang magpasok ng mas kaunting mga yunit ng hormone, at sa taglamig ang dosis ay kailangang tumaas.
Sa pamamagitan ng pagsunod sa mga naturang prinsipyo, maiiwasan ang pangangailangan para sa mga karagdagang iniksyon.
Aling hormone ang mas mahusay?
Ang paggagamot ng diabetes na nakasalalay sa diabetes mellitus ng anumang uri ay isinasagawa gamit ang mga hormone ng iba't ibang uri ng pinagmulan:
- pancreatic hormone,
- hormone na ginawa ng bakal na baboy
- hormone ng bovine.
Ang pantao na hormone ay sapilitan para sa pagwawasto ng mga antas ng glucose sa mga naturang kaso:
- diabetes sa panahon ng pagbubuntis
- Kumplikadong diabetes
- type 1 diabetes ang unang nasuri sa isang bata.
Kapag pumipili kung aling mga hormon ang mas gusto, ito ay nagkakahalaga ng pagbibigay pansin sa tamang pagkalkula ng dosis ng gamot. Depende lamang ito sa resulta ng paggamot, at hindi sa pinagmulan.
Kasama sa mga maikling insulins:

Ang epekto ng naturang mga gamot ay nangyayari sa loob ng isang-kapat ng isang oras pagkatapos ng iniksyon, ngunit hindi magtatagal, 4-5 na oras. Ang ganitong mga iniksyon ay kailangang gawin bago kumain, at kung minsan sa pagitan ng pagkain, kung tumataas ang asukal. Kailangan mong panatilihin ang isang supply ng insulin sa lahat ng oras.
Pagkalipas ng 90 minuto, nagsisimula nang kumilos ang medium-acting insulins:
- Semilong
- Semilent NM at MS.
Matapos ang 4 na oras, ang isang rurok sa kanilang pagiging epektibo ay darating. Ang ganitong uri ng insulin ay maginhawa sa kaso ng kakulangan ng oras para sa agahan at pag-inom ng pagkain ay naantala sa oras mula sa iniksyon.
Maaari mo lamang gamitin ang pagpipiliang ito na may maaasahang kaalaman sa kung ano at kailan kakain at kung magkano ang karbohidrat na nilalaman sa pagkain na ito. Pagkatapos ng lahat, kung huli ka sa pagkain, pagkatapos ay malamang na ang glucose ay mas mababa kaysa sa katanggap-tanggap na antas, at kung mas maraming karbohidrat ay kinakain, kakailanganin mong gumawa ng isa pang iniksyon.
Ang mga pang-kilos na insulins ay mas maginhawa upang mangasiwa sa umaga at gabi.
Kabilang dito ang:
- Humulin N,
- Protafan
- Tape
- Homofan
- Monotard NM at MS,
- Iletin Mon
Ang mga hormone na ito ay epektibo nang gumagana nang higit sa 14 na oras at nagsisimulang kumilos ng 3 oras pagkatapos ng iniksyon.
Saan at kailan sila kumuha ng mga iniksyon?
Ang pamantayan para sa paggamot ng diyabetis na umaasa sa insulin ay batay sa isang kumbinasyon ng mga iniksyon ng insulin ng iba't ibang mga tagal ng pagkilos upang lubos na maihahambing ang likas na paggawa ng hormon ng pancreas.
Karaniwan, ang maikli at mahabang insulin ay na-injected bago mag-almusal, bago ang huling pagkain, muli maikli at sa gabi isang injection ng mahaba.Sa isa pang embodiment, ang matagal na kumikilos na insulin ay pinangangasiwaan ang sutra at sa gabi, at isang maikling hormone ay iniksyon bago ang bawat pagkain.
Para sa pagpapakilala ng insulin, 4 na mga zone ang nahahati.
- Ang lugar ng tiyan ay umaabot sa magkabilang panig ng pusod, na kinukuha ang mga panig. Ang zone na ito ay itinuturing na pinaka-epektibo, ngunit din ang pinaka masakit. Matapos ang iniksyon sa tiyan, higit sa 90% ng na-injected na insulin ay nasisipsip.
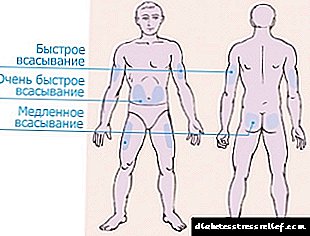 Ang hormone ay nagsisimulang kumilos ng 10-15 minuto pagkatapos ng iniksyon, ang maximum na epekto ay naramdaman pagkatapos ng isang oras. Upang mabawasan ang sakit, ang isang iniksyon ay pinakamahusay na ginagawa sa crease ng balat malapit sa mga gilid.
Ang hormone ay nagsisimulang kumilos ng 10-15 minuto pagkatapos ng iniksyon, ang maximum na epekto ay naramdaman pagkatapos ng isang oras. Upang mabawasan ang sakit, ang isang iniksyon ay pinakamahusay na ginagawa sa crease ng balat malapit sa mga gilid. - Ang lugar ng braso ay nakakaapekto sa labas ng paa mula sa siko hanggang sa balikat. Ang zone na ito ay napaka-abala para sa pangangasiwa sa sarili ng hormone na may isang hiringgilya. Dapat kang bumili ng panulat o humingi ng tulong sa mga kamag-anak. Ngunit ang lugar ng mga kamay ay hindi bababa sa sensitibo, ang iniksyon ay hindi magiging sanhi ng sakit.
- Ang lugar ng hita ay matatagpuan sa labas ng binti mula sa tuhod hanggang sa singit. Sa lugar ng mga bisig at binti, hindi hihigit sa 75% ng hormone ang nasisipsip at nagsisimula itong kumilos pagkatapos ng 60-90 minuto mula sa sandali ng pangangasiwa. Mas mainam na gamitin ang mga lugar na ito para sa mahabang insulin.
- Ang lugar ng talim ay ang pinaka hindi komportable at hindi mahusay. Matapos ang pag-iniksyon sa likuran, mas mababa sa 40% ng pinamamahalang dosis ay nasisipsip.
Ang pinaka-angkop na lugar para sa iniksyon ay ang lugar sa loob ng 2 daliri ng pusod. Hindi ka dapat mag-prick sa parehong lugar sa bawat oras. Maaari itong magdulot ng pagbaba sa layer ng adipose tissue sa ilalim ng balat at ang akumulasyon ng insulin, na, kung saan, nagsimulang kumilos, ay magpukaw ng hypoglycemia. Kailangang mabago ang mga zone ng injection, sa isang matinding kaso, gumawa ng isang iniksyon, umalis mula sa nakaraang site ng pagbutas nang hindi bababa sa 3-4 cm.
Para sa paggamot ng mga kasukasuan, matagumpay na ginamit ng aming mga mambabasa ang DiabeNot. Pagkakita ng katanyagan ng produktong ito, nagpasya kaming mag-alok ito sa iyong pansin.
Ang ganitong pattern ng iniksyon ay madalas na ginagamit: ang maikling insulin ay na-injected sa tiyan, at mahaba ang na-injected sa hita. O ang paghahanda ng halo-halong hormone ay ginagamit, halimbawa, Hinahalong halo.
Video tutorial sa pangangasiwa ng insulin:
Ang diabetes mellitus ay isang mapanganib at walang sakit na sakit na nangangailangan ng mahigpit na pagsunod sa lahat ng mga rekomendasyon ng doktor, regular na pagsubaybay sa konsentrasyon ng asukal sa dugo at tumpak na pagsunod sa iskedyul ng mga iniksyon sa insulin. Tanging ang kumbinasyon ng lahat ng mga pagkilos na ito ay magpapanatili ng sakit na makontrol, maiwasan ang pagbuo ng mga komplikasyon at dagdagan ang pag-asa sa buhay.
Bakit mabibigat ang timbang sa diyabetis?
Ang bigat ng isang tao ay nakasalalay sa kanyang edad, pangkalahatang kalusugan at nutrisyon. Matapos maabot ang 40 taon, ang timbang ng katawan ay nananatiling matatag. Ang pagkawala o pakinabang sa loob ng taon ng maraming mga kilo ay itinuturing na normal kung ang tao ay malusog. Ngunit ang labis na matalim (higit sa 4 kg) at regular na pagbaba ng timbang ay nagpapahiwatig ng isang malubhang sakit. Pinag-uusapan namin ang tungkol sa pagbaba ng timbang nang walang mga espesyal na diyeta o pisikal na aktibidad. Ang isa sa mga dahilan para sa tulad ng isang matalim na pagbaba ng timbang ay maaaring maging diyabetes.
Mga sanhi ng pagkawala ng timbang sa diyabetis
Sa karamihan ng mga kaso, ang mga palatandaan ng diyabetis ay maaaring maging labis na labis na katabaan at pagtaas ng gana sa pagkain. Ngunit hindi kinakailangan sa diyabetis, isang pagtaas sa timbang ng katawan, maraming mga tao, sa kabaligtaran, mabilis na mawalan ng timbang. Kaugnay nito, ang tanong ay lumitaw, bakit ang mga tao ay nawalan ng timbang sa diyabetis. Ang matinding pagbaba ng timbang ay humahantong sa pag-ubos ng katawan, sa isang matalim na emaciation, at sa mga medikal na termino, cachexia.
Malalaman natin kung anong mga kadahilanan ang nakakaimpluwensya sa pag-unlad ng diyabetis at kung ano ang mekanismo ng pag-unlad ng sakit na ito. Kapag kumakain ang isang tao, carbohydrates, nasisipsip sa gastrointestinal tract, tumagos sa dugo. Upang ang mga karbohidrat ay ma-hinihigop, kailangan mo ang hormone ng hormon, na ginagawang pancreas. Ngunit kapag ang isang madepektong paggawa ay nangyayari sa katawan, ang insulin ay ginawang masyadong maliit, o ang mga cell ay hindi tumugon dito at ang mga karbohidrat ay mananatili sa dugo, na nakakaapekto sa mga dingding ng mga sisidlan.Sa mga cell ng katawan, nagsisimula ang gutom at kakulangan ng enerhiya, lumilitaw ang mga sintomas ng diabetes: palagi kang nakaramdam ng uhaw, kumain, madalas na pag-ihi, pagkapagod, malabo na paningin, biglaang pagbaba ng timbang.
Dahil sa ang katunayan na ang pancreas ay hindi makagawa ng insulin, ang mga pasyente na may diyabetis ay nawalan ng timbang. Mayroong dalawang mga kadahilanan para dito.
- Ang katawan ng tao ay tumigil sa pagkilala sa mga cell na responsable sa paggawa ng insulin. Dahil mayroong sapat na glucose sa dugo, hindi ito pumapasok sa mga selula, ngunit iniiwan ang katawan na may ihi, dahil dito ang pasyente ay nakakaranas ng pakiramdam ng gutom, pagkapagod, pangangati, pag-aantok, at sakit ng ulo. Ito ay katangian ng mga type 1 na may diyabetis.
- Pinipigilan ng kakulangan ng insulin ang katawan mula sa paggamit ng asukal bilang enerhiya; madali itong nangangailangan ng isa pang mapagkukunan na nagpapanumbalik ng antas ng asukal sa mga cell sa kinakailangang antas. Ang kalamnan at mataba na mga tisyu ay nagiging isang mapagkukunan lamang ng enerhiya. Ang katawan ay aktibong nasusunog ang mga taba, na humantong sa isang pagbawas sa bigat ng katawan. Mula dito malinaw kung bakit nawalan ng timbang ang mga pasyente na may diyabetis.
Ang mga pasyente ay nawalan ng timbang, dahil mayroon silang isang metabolikong karamdaman, at isang matalim na pagbaba ng timbang ay itinuturing na isa sa mga sintomas ng diabetes.
Kung hindi ginagamot sa oras
Kung hindi mabagal sa loob ng mahabang panahon, posible na madagdagan ang bilang ng mga ketones at pagbuo ng ketoacidosis. Ang mga sangkap na ito ay nag-oxidize ng dugo, na nakakapinsala sa maraming mga organo at maaari ring humantong sa kamatayan.
Ano ang gagawin sa malakas na pagbaba ng timbang? Una sa lahat, dapat kang pumunta sa klinika, ipasa ang mga kinakailangang pagsusuri at kumunsulta sa isang doktor. Magbibigay siya ng kinakailangang payo, magreseta ng paggamot.
Ang isang matalim na pagbaba ng timbang para sa walang maliwanag na dahilan ay puno ng malubhang kahihinatnan sa kalusugan!
Upang maibalik ang dating timbang, maaari mong gawin ang mga sumusunod na hakbang:
- Pumunta sa isang buong-mataas na calorie na diyeta.
- Kumain ng mga pagkain na nagpapataas ng produksyon ng insulin: bawang, usbong na trigo, mga brussels sprout, linseed oil, honey at kambing na gatas ay karaniwang kapaki-pakinabang.
Alamin na kumain ng madalas, kumuha ng pagkain hindi 2-3 beses sa isang araw, ngunit 4-5, ngunit sa mga maliliit na bahagi, at maayos ang iyong kalusugan.
Ano ang mahalaga tungkol sa diyabetis na nakasalalay sa insulin mellitus
Ang diabetes na nakasalalay sa insulin mellitus ay isang sakit sa unang uri. Ito ay ang form na ito ay maaaring mangyari hindi lamang sa mga matatanda at maging sa mga matatandang tao, kundi pati na rin sa mga bata. Bilang karagdagan, ang pangunahing tampok na katangian ng uri ng sakit na ipinakita ay dapat isaalang-alang na isang kumpleto o bahagyang pag-asa sa isang hormone tulad ng insulin, na matatagpuan sa dalandan. Tungkol dito at higit pa sa paglaon sa teksto.
Natuklasan ng mga eksperto na ang diyabetis na nakasalalay sa insulin ay nabuo bago ang edad na 40 taon. Sa kasong ito, ang sakit ay medyo talamak. Ang diabetes ay nahaharap sa matinding pagkauhaw, labis na pag-ihi, pagtaas ng gana sa pagkain, at kahit na ang mga high-calorie pineapples ay hindi nakakatipid. Ang lahat ng ito ay nagsisimula upang maipakita ang sarili sa loob lamang ng ilang araw, pagkatapos nito ay may pagbawas sa bigat ng katawan.
Magbasa nang higit pa tungkol sa diabetes insipidus.
Sa ilang mga pasyente ng kasalukuyang uri, ang mga sintomas tulad ng ketoacidosis, na nangyayari pagkatapos ng interbensyon ng kirurhiko, ay sinusunod. Ang ratio ng hormone sa plasma ay nananatiling mababa o hindi nakilala sa lahat, ngunit ang antas ng glucagon, sa kabaligtaran, ay pinataas, ngunit sa ilalim ng aktibong impluwensya ng insulin at quince nagsisimula itong bumaba. Gayunpaman, ang mga sintomas ng ganitong uri ng diabetes ay higit na magkakaibang at multifaceted, at samakatuwid ay dapat na matugunan nang mas detalyado.
Diabetic retinopathy
Ang diabetes retinopathy ay tumutukoy sa pinsala sa retina dahil sa pag-unlad ng sakit. Binabawasan nito ang visual acuity hanggang sa kumpletong pagkabulag. Ang pag-unlad ng komplikasyon ay napakabagal, dahan-dahang ang mga daluyan ng dugo sa mga mata ay nagiging marupok, na humahantong sa mga hemorrhage sa retina.
Ang retinopathy therapy ay ganap na umaasa sa entablado.Ang lahat ng mga pasyente na may diabetes mellitus na walang mga sintomas ng retinopathy ay dapat na pana-panahong suriin ng mga retinologist, subaybayan ang glucose sa dugo, glycosylated hemoglobin, presyon.
Upang mapanatili ang visual acuity sa kaganapan ng retinopathy, ang mga pamamaraan ng paggamot tulad ng laser coagulation, gamot sa paggamot at operasyon ay dapat gawin. Mahalagang maunawaan na ang retinopathy ay ganap na hindi namamalayan, ngunit ang coagulation ng laser sa mga unang yugto ng mga komplikasyon ay makakatulong na maiwasan ang bulag sa pasyente. Ang Vitrectomy ay madalas na ginagamit upang mapagbuti ang paningin.Ito ang pag-alis ng vitreous body ng mata. Gayunpaman, sa pag-unlad ng sakit, ang pagpapatakbo ay walang pagbubukod.
Sa malubhang at katamtaman na degree ng non-proliferative na diabetes retinopathy, ginagamit ang laser retinal coagulation. Ito ay isang walang sakit na operasyon kung saan nararamdaman lamang ng pasyente ang kakulangan sa ginhawa na nauugnay sa pagkakalantad sa mata. Ang layunin ng paggamot na ito ay upang ihinto ang pag-unlad ng retinopathy, upang maiwasan ang paglaganap ng nag-uugnay na tisyu at bagong nabuo na mga vessel sa retina at vitreous na katawan.
Ang coagulation ng laser ng retina sa panahon ng proliferative yugto ng retinopathy, kapag ang mga vessel at lamad ng nag-uugnay na tisyu sa mata ay tumitigil, hindi na ito naging epektibo. Sa kasong ito, ginagamit din ang vitrectomy, kung saan ang vitreous ay tinanggal mula sa mata sa pamamagitan ng operasyon. Ito ay humahantong sa pag-aalis ng substrate para sa paglaki ng mga lamad ng nag-uugnay na tisyu, mga daluyan ng dugo.
Diet therapy
Ang diet therapy para sa mga pasyente na may NIDDM ay isinaayos na isinasaalang-alang ang parehong mga rekomendasyon at paghihigpit tulad ng para sa mga pasyente na may IDDM. Ang pinakamahalaga sa kanila ay ang mga sumusunod.
1. Ang ipinag-uutos at sistematikong pagkalkula ng halaga ng enerhiya ng pang-araw-araw na diyeta, ang dami ng mga protina, taba at karbohidrat sa loob nito. Kung ang pasyente ay walang labis na labis na katabaan, ang enerhiya, halaga ng asukal at ang ratio ng pinakamahalagang sangkap ng pagkain ay dapat na pisyolohikal. Ang diyeta ay dapat kumpleto sa nilalaman nito sa mga pre-at fat na natutunaw na taba, pati na rin ang mga asing-gamot sa mineral, maliban sa talahanayan ng asin, ang halaga ng kung saan ay hindi dapat lumampas sa 10 g / araw, at may mga komplikasyon at magkakasamang mga sakit, ang asin ay dapat na karagdagang limitado alinsunod sa pangkalahatang tinanggap mga rekomendasyon para sa mga kondisyong ito.
2. Ang walang kondisyon na pagbubukod ng madaling natunaw na karbohidrat mula sa diyeta. Pinahihintulutan ang pasyente na kumuha ng mga kapalit ng asukal (sorbitol, xylitol, fructose) sa mahigpit na limitadong dami, isinasaalang-alang ang halaga ng enerhiya.
3. Ang limitasyon ng dami ng mga taba ng hayop, ang ratio ng saturated at unsaturated fat fatty sa diyeta ay dapat na 1: 2.
4. Malawakang paggamit sa mga produktong pagkain na naglalaman ng magaspang na hibla.
5. Regular na pagkain na may 5-6 na pagkain bawat araw.
6. Kumpleto at walang kondisyon na paghinto ng alkohol, pati na rin ang paninigarilyo.
Ang pagtukoy ng mga prinsipyo ng diet therapy para sa NIDDM, dapat isaalang-alang na sa average na 80% (ayon sa iba't ibang mga mapagkukunan, mula 60 hanggang 90 Uo) ng mga pasyente ay sobra sa timbang. Ang labis na katabaan ay isa sa pinakamahalagang mga kadahilanan ng pathogenetic ng NIDDM, at pagbaba ng timbang at pagbabalik
sa normal na timbang ng katawan - madalas na isang napakahalagang pagpipilian sa paggamot. Sa normalisasyon ng bigat ng katawan, tulad ng ipinakita ng maraming mga pag-aaral, ang normal na pagkasensitibo ng mga receptor ng tisyu sa insulin ay naibalik, ang nilalaman ng immunoreactive insulin sa dugo ay bumababa, bumababa ang glycemia at lipidemia, at kung minsan ang pag-tolerance ng glucose ay na-normalize.
Ang isang mahigpit, siyentipikong diyeta na batay sa diyeta ay nagpapahintulot sa mga pasyente na makamit ang kabayaran para sa metabolic disorder na walang mga gamot na nagpapababa ng asukal. Ang nasabing kurso ng diabetes sa kawalan ng matinding microangiopathy, tulad ng nabanggit na sa itaas, ay karaniwang tinatawag na baga. Sa iba pang mga kaso, ang diyeta ay nananatiling pangunahing therapy, kung saan ang ilang mga gamot ay idinagdag (katamtaman at malubhang diyabetis).
Ang matagal nang ugali ng pasyente sa sobrang pagkain, suportado ng pamilya, pambansang tradisyon, hindi magandang pagpapaubaya sa mga paghihigpit sa pagkain dahil sa matinding hyperinsulinism, at sa wakas, hindi sapat na pag-unawa sa pangangailangan na mawalan ng timbang bilang isang mahalagang kondisyon ng paggamot - ang lahat ng ito ay madalas na nagiging isang makabuluhang balakid sa buong at epektibong paggamot ng NIDDM, na sinamahan ng labis na katabaan.
Kaya, ang paggamot ng NIDDM sa napakataba ay pangunahing paggamot para sa labis na katabaan.
Ang malaking pagkakamali ay ang paghirang ng naturang mga pasyente ng insulin, ang dosis kung saan dahil sa paglaban sa insulin ay dapat na unti-unting nadagdagan sa 60-80 mga yunit o higit pa. Ang isang kakaibang bisyo na bisyo ay nilikha: kasama ang therapy ng insulin, ang gana ng pasyente ay tumataas pa, ang exogenous na insulin ay nagpapabuti sa lipogenesis, ang pasyente ay patuloy na lumalaki ang taba, nadagdagan ang paglaban ng insulin, at ang dosis ng insulin ay dapat na tumaas kahit na higit pa upang mabawasan ang hyperglycemia, atbp.
Ang pangunahing prinsipyo ng diet therapy para sa diyabetis, na sinamahan ng labis na katabaan, ay ang nabawasan na halaga ng enerhiya ng diyeta na may paghihigpit ng mga karbohidrat, taba, ngunit isang sapat na nilalaman ng mga protina at bitamina. Ang paglilimita sa halaga ng enerhiya ng pagkain ay nakasalalay sa kalubhaan ng labis na katabaan, kalubhaan ng diabetes, edad ng pasyente, ang pagkakaroon ng mga magkakasamang sakit at komplikasyon ng diyabetis, atbp. Maraming mga diyeta ang iminungkahi na may limitasyon ng halaga ng enerhiya sa 800-1,200 kcal / araw. Ang karanasan ay nagpapakita, gayunpaman, na ang gayong malubhang paghihigpit ay hindi maganda pinahihintulutan ng mga pasyente dahil sa mga problema sa kalusugan, isang matalim na pagtanggi
sigla at pagganap. Ang mga pasyenteng marahas ay nakatiis sa naturang diyeta sa loob ng mahabang panahon.
Dapat kong sabihin na sa iba't ibang mga kadahilanan sa lahat ng mga bansa, ang mga pasyente na may diabetes mellitus ay hindi sumusunod sa isang diyeta nang maayos. Kaya, ayon sa National Health Committee ng Estados Unidos, kalahati lamang ng mga taong may diyabetis ang may nutrisyon na nakakatugon sa kanilang mga kinakailangan sa therapeutic. Mas masahol pa ang kaso sa obesity diet therapy. Ayon kay F. Felig (1985), halos 20% lamang ng mga napakataba na pasyente sa nakaraan ay nagpapanatili ng kanilang nabawasan na timbang ng katawan sa loob ng maraming taon.
Tila, tulad ng isang makabuluhang limitasyon ng halaga ng enerhiya ng pagkain ng isang napakataba na pasyente ng diabetes, kahit na kanais-nais, ay praktikal na hindi makatotohanang. Maipapayo na ituon ang pasyente hindi sa mabilis at makabuluhang pagbaba ng timbang, ngunit sa isang unti-unti, ngunit ang radikal na pagsasaayos ng kanyang pamumuhay, araw-araw na gawi para sa matagumpay na paggamot ng isang sakit bilang malubha at nagbabanta sa maraming mga komplikasyon, tulad ng diyabetis.
Ang sikolohikal na aspeto ng pagpapagamot ng labis na katabaan ay marahil ang pinakamahalaga at kumplikado. Ang tagumpay ng therapy ay natutukoy sa pamamagitan ng kung gaano aktibo ang pasyente ay nakikipagtulungan sa doktor. Ang ugali ng pagbangon mula sa talahanayan na may isang pandamdam ng kaunting kagutuman, pagsugpo sa labis na pananabik para sa masarap na pagkain, ay napakahirap para sa mga pasyente.
Kapag kinakalkula ang isang diyeta ng nabawasan na halaga ng enerhiya, na nagsisiguro ng isang negatibong balanse ng enerhiya, iyon ay, isang palaging labis na paggasta ng enerhiya sa paglipas ng paggamit ng enerhiya mula sa pagkain, ang isang tao ay maaaring magpatuloy mula sa kinakailangan ng enerhiya upang mapanatili ang pangunahing metabolismo - 20-25 kcal / (kg-day) na pinarami ng ideal bigat ng katawan sa kilograms. Nangangahulugan ito na ang diyeta ng isang pasyente na may taas na 160-180 cm ay dapat maglaman ng 1200-2000 kcal / araw. Ang komposisyon ng diyeta sa 1500 kcal / araw para sa mga pasyente na may NIDDM kasama ang labis na labis na katabaan, tingnan ang apendiks. Sa kasong ito, ang pasyente ay dapat mawalan ng timbang na hindi hihigit sa 0.5-1 kg bawat linggo. Sa ganoong diyeta, ang mga pasyente na nakapagtiis ng isang araw kahit na higit na paghihigpit sa pagkain nang hindi labis na pagkain sa susunod na araw ay maaaring magrekomenda ng mga araw ng pag-aayuno sa katapusan ng linggo (mas mabuti sa Sabado): keso sa kubo (0.5 kg ng mababang-taba na keso sa kubo), prutas (1-1.5 kg mansanas o dalandan), gulay (1.5 kg ng repolyo, labanos, mga pipino, kamatis), karne at gulay (300 g ng pinakuluang karne, 200-300 g ng mga sariwang gulay), kefir-curd (250 g ng mababang-taba na keso ng maliit at 1 bote ng kefir) atbp.
Mga sunod sa moda na hindi balanseng mga pagpipilian sa mababang lakas
Ang mga diet ng toyo (mababang karbohidrat, mababang taba, pinayaman ng mga lyra, mataas na protina, atbp.) Ay walang anumang pakinabang sa isang balanseng. Bilang karagdagan, ang hindi balanseng mga regimen sa pag-diet ay hindi kanais-nais sa diyabetis dahil sa kanilang mga ketogenic effects. Hindi ipinahiwatig para sa napakataba na diyabetis at paggamot sa gutom.
Ang diyeta ng isang pasyente na may NIDDM na sinamahan ng labis na katabaan ay dapat maglaman ng 1 g / (kg • day) na protina, na nagbibigay ng 16-20% ng halaga ng enerhiya nito. Kadalasan ang inirekumendang pagtaas sa dami ng protina sa 1.5-2 g / kg, batay sa tiyak na dynamic na pagkilos na ito, ay hindi praktikal. Kamakailan lamang, ipinakita na ang "pag-save ng protina na nabago ang pag-aayuno" ay sinamahan ng pagtaas ng kolesterolemia, uricemia, ang saklaw ng cholelithiasis, at kahit na isang pagtaas sa insidente ng biglaang kamatayan. Ang natitirang halaga ng enerhiya ng diyeta ay dapat na sakop sa 50% na karbohidrat at 30% na taba (higit sa lahat hindi gaanong).
Ang paggamot sa diyeta ng NIDDM ay dapat na pinagsama sa pisikal na aktibidad. Ang kanilang intensity ay nakasalalay sa edad ng pasyente, labis na timbang ng katawan, komplikasyon at magkakasamang mga sakit. Maaari naming inirerekumenda ang mga therapeutic ehersisyo, paglalakad, at sa kawalan ng mga contraindications mula sa cardiovascular system, bato, organ ng pangitain - paglangoy, pagtakbo, skiing, paghahardin at paghahardin, palakasan.
Ang pasyente ay dapat magkaroon ng kamalayan ng pagkonsumo ng enerhiya sa iba't ibang mga gawaing domestic at sports (tingnan ang apendiks).
Paggamot na may mga ahente ng hypoglycemic oral
Ang pagpapakilala sa klinikal na kasanayan ng pagpapababa ng asukal sa bibig ng bula sa 50s ng XX siglo ay isang makabuluhang kontribusyon sa paggamot ng diabetes mellitus. Ang mga oral na ahente ng antidiabetic sa mga pasyente na may NIDDM, kung ang mga indikasyon para sa kanilang reseta ay tumpak na tinutukoy, walang pagsala na mayroong maraming mga pakinabang sa insulin.
Una, kasama ang norm- at hyperinsulinemia, ang kanilang paggamit ay mas makatwiran at makatwiran sa pathogenetically kaysa sa therapy sa kapalit ng insulin. Pangalawa, ang ingestion ng ekapcstv ay mas maginhawa kaysa sa palaging mga iniksyon na ang bawat pasyente na inireseta ng insulin ay dapat na partikular na ipaliwanag kung bakit hindi siya dapat
"Magamot sa mga tabletas." Pangatlo, ang mga gamot sa bibig dahil sa isang banayad at unti-unting epekto sa antas ng dugo sdhara, mas madalas kaysa sa insulin, ay nagdudulot ng mga kondisyon ng hypoglycemic. Pang-apat, ang pagkuha ng mga gamot sa bibig nang hindi gaanong madalas (kung ihahambing sa insulin therapy) ay sinamahan ng mga reaksiyong alerdyi at hindi nagbibigay ng mga hindi kanais-nais na komplikasyon tulad ng lipodystrophy.
Dalawang pangkat ng mga gamot na oral hypoglycemic na may iba't ibang mga istrukturang kemikal ay ginagamit: sulfonamides at biguanides.
S u l f a n il a m id s
Sulfanilamide hypoglycemic ahente ay sulfonylurea derivatives. Ang pagbubukod ay glycodiazine, na kung saan ay isang hinango ng sulfapyrimidine, na hindi ginagamit sa ating bansa. Ayon sa iba't ibang mga may-akda, kinuha sila mula 20 hanggang 40% ng lahat ng mga pasyente na may diyabetis. Maaari itong kumpiyansa na sinabi na sa 80s, hindi bababa sa bawat ikatlong pasyente na may diyabetis ay ginagamot sa mga gamot na sulfonylurea.
Ang ideya ng paggamit ng mga gamot na sulfanilamide para sa paggamot ng diabetes ay ipinanganak mula sa pribadong mga obserbasyon ng banayad na hypoglycemic na epekto ng sulfonamides na ginagamit upang gamutin ang mga impeksyon sa bakterya. Kasunod nito, ang mga pagsisikap ng isang bilang ng mga mananaliksik, lalo na ang Pranses na siyentipiko na Laubauers, ay lumikha ng paghahanda ng sulfonylurea na may binibigkas na epekto ng pagbaba ng asukal, ngunit may kaunti o walang antimicrobial na epekto. Noong 1955, ang laganap at malawakang paggamit ng mga derivatives ng sulfonylurea ay nagsimula sa pagsasanay sa klinikal.
Ang lahat ng 30 taon ng klinikal na paggamit ng mga gamot na antidiabetic sulfonamide ay sabay-sabay na mga taon ng masinsinang pag-aaral ng kanilang mekanismo ng pagkilos.Gayunpaman, kahit ngayon mukhang napaka kumplikado at hindi lubos na nauunawaan.
Sa mga mekanismo ng hypoglycetic na epekto ng mga derivatives ng sulfonylurea, maaaring makilala ang pancreatic at extrapancreatic na mga sangkap.
Ang mga unang mananaliksik ay mahigpit na naitatag na sa eksperimento, ang sulfonamides ay makagawa ng isang mas mababang pagbaba ng epekto lamang kapag ang hayop ay may bahagi ng insular apparatus ng pancreas na pagtatago ng insulin. Sa kawalan ng endogenous
ang insulin sa parehong eksperimento at ang pasyente na may diabetes mellitus sila ay hindi epektibo. Kaya ang mga pangunahing ideya tungkol sa direktang epekto ng sulfanilides sa mga beta cells ng mga isla ng Langerhans, pinasisigla ang pagpapalabas ng insulin, ay bumangon. Ang beta-cytotropic na epekto ng sulfonylurea derivatives ay nakatanggap ng maraming at magkakaibang kumpirmasyon. Kaagad pagkatapos ng pangangasiwa ng paghahanda ng sulfanilamide sa hayop, ang isang natatanging pagkasira ng mga beta cells ay makikita ng electron mikroskopy, na nagpapahiwatig ng paglabas ng insulin. Sa dugo nang sabay, ang konsentrasyon ng insulin ay tataas, at ang antas ng asukal ay bumababa. Kasunod nito, ang isang pagtaas sa laki ng mga isla, ang akumulasyon ng mga granule sa mga beta cells, at isang pagtaas sa nilalaman ng DNA at protina sa mga ito ay nabanggit. Ang lahat ng ito ay nagbibigay-daan sa amin upang isaalang-alang na ang mga derivatives ng sulfonylurea ay nagtataglay hindi lamang ng beta-cytotropic (pancreatotropic), ngunit din ang mga epekto ng beta-cytotrophic (pancreatotrophic).
Natagpuan na ang sulfonamides ay pinasisigla ang pagpapakawala ng insulin mula sa pancreas, hindi lamang at hindi gaanong sa pamamagitan ng direktang kumikilos sa mga beta cells, ngunit sa pamamagitan ng pagpapanumbalik ng kanilang pagiging sensitibo sa glucose. Ang katotohanan ay sa mga pasyente na may NIDDM, ang pagkasensitibo ng mga beta-cell na receptor sa nakapupukaw na epekto ng glucose at iba pang mga likas na secretogens ay makabuluhang nabawasan. Ito ay pinaniniwalaan na ang pagtaas ng pagpapalabas ng insulin sa unang yugto ay dahil sa direktang pagkilos ng sulfonylureas sa mga beta cells. Ang pagpapahusay ng ikalawang yugto ng pagtatago ng insulin ay nauugnay sa isang modulated, malapit sa normal sa tulong ng sulfonamide drug effects ng hyperglycemia. Ang kumbinasyon ng pagkuha ng gamot sa pagkain ay humantong sa isang makabuluhang mas mataas na pagtaas ng konsentrasyon ng insulin sa dugo kaysa sa pagkuha nito nang walang pagkain. Ang mahalagang pangyayari ay dapat isaalang-alang sa klinika at paghahanda ng sulfonylurea ay dapat na inireseta nang mahigpit na may kaugnayan sa paggamit ng pagkain.
Napag-alaman na ang isang pagtaas ng pagtatago ng insulin sa ilalim ng pagkilos ng sulfonamides ay sinusunod lamang sa pinakaunang mga yugto ng kanilang paggamit. Kapag ang paggamot ay tumatagal ng ilang buwan o taon, ang nilalaman ng insulin sa dugo ay unti-unting bumalik sa antas kung saan ito bago ang paggamot o higit pang pagbawas. Gayunpaman, sa parehong oras, ang nakamit na kabayaran para sa diyabetis, i.e., ang normalisasyon ng glycemia, ay nananatili. Ang isang ito
Tila na ipinapaliwanag ng mga modernong mananaliksik ang kabaligtaran na katotohanan tulad ng sumusunod.
Ang pancreatotropic na epekto ng sulfonamides ay pinagsama sa isang matinding epekto ng extrapancreatic, na, ayon sa ilang mga ulat, ay mas mahalaga. Tulad ng nalalaman, ang NIDDM ay nailalarawan sa pamamagitan ng isang nabawasan na sensitivity ng peripheral na tisyu sa insulin. Ito ay batay sa isang pagbawas sa konsentrasyon ng mga receptor ng insulin sa mga lamad ng cell, pati na rin ang isang pagbawas sa pagkakaugnay ng mga receptor para sa hormone. Sa ilalim ng impluwensya ng sulfonylurea, ang bilang ng mga site ng receptor sa cell membrane ay nagdaragdag, ang pagkakaugnay para sa hormone ay nag-normalize, at pagkatapos, dahil sa isang pagbawas sa resistensya ng insulin at ang pangangailangan para sa labis na pagtatago ng insulin ng pancreas, ang insulinemia ay bumalik sa paunang antas ng Balabolkin M. I. et al, 1983 Sa gayon, ang normalisasyon ng pakikipag-ugnay sa receptor ng insulin ay isa sa pinakamahalagang link ng out-of-pancreatic na pagkilos ng mga derivatives ng sulfonylurea.Ang ilang mga mananaliksik ay hindi pinipigilan ang posibilidad ng isang post-receptor na epekto ng sulfonamides, na nagtataguyod ng transportasyon ng glucose sa loob ng cell Nowak et al., 1983.
Sa mga nakaraang taon, ang palagay ay napag-usapan na ang pangunahing kahalagahan sa pathogenesis ng NIDDM ay hindi may kapansanan na insulin na nagbubuklod sa mga receptor ng cell lamad, ngunit ang ilang mga hindi pa maliwanag na mga depekto sa intracellular na pagpapatupad ng signal ng insulin na Truglia et al., 1985. Ang paglipat ng impormasyon mula sa receptor sa effector ang mga sistema ng enzyme para sa transportasyon at paggamit ng glucose ay napaka-kumplikado at magkakaibang. Iminumungkahi nila ang iba't ibang mga pinsala, na nagpapaliwanag sa mga heterogenous na epekto ng NIDDM. Ang ilan sa mga sugat na ito ay naitama ng mga paghahanda ng sulfonylurea, habang ang iba ay wala, at kasama nito, posible na ang pangunahing paglaban ng sulfanilamide ay hindi bababa sa bahagyang nauugnay (tingnan sa ibaba).
Ang mga mekanismo ng potensyal na epekto ng sulfonamides sa pagkilos ng insulin ay nasa ilalim pa rin ng talakayan. Ito ay pinaniniwalaan na nag-aambag sila sa hindi aktibo na mga proteolytic enzymes (kabilang ang hepatic insulinase) na sumisira sa insulin, pinipigilan ang pagbubuklod ng insulin sa mga antibodies at protina ng plasma o pinalalaya ito mula sa koneksyon. Gayunpaman, ang isyung ito ay hindi pa nalutas sa wakas.
Sa pamamagitan ng pagpapahusay ng pagsipsip ng glucose sa pamamagitan ng atay at kalamnan tissue, ang mga derivatives ng sulfonylurea ay nagdaragdag ng synthesis at akumulasyon ng glycogen. Kasabay nito
ngunit ang tumaas na likas na katangian ng gluco-neogenesis ng diabetes ay nabawasan. Napakahalaga ng antilipolytic na epekto ng sulfonamides, bilang isang resulta kung saan ang nilalaman ng triglycerides, libreng fatty acid, kolesterol, at ketone na katawan sa dugo ay bumababa. Ang ilang mga may-akda ay isinasaalang-alang ito ng isang paghahayag ng pag-activate ng insulin, habang ang iba ay iginagalang ang sulfonamides nang direkta sa antilipolytic na epekto.
Kamakailan lamang, ang epekto ng sulfonylureas sa pagtatago ng gastrointestinal hormones, pati na rin ang pancreatic glucagon, ay masusing pinag-aralan. Ang direktang at nakakumbinsi na katibayan ng paglahok ng mga hormonal system ng gastroentero-insular axis sa insulin-tropic effects ng sulfonamides ay hindi pa nakuha ng Poltorak V.V., Gladkikh A. I, 1985, ngunit ang ilang mga materyales ay may ilang interes. Sa partikular, ipinakita na ang pangangasiwa ng sulfonamides ay nagdaragdag ng pagtatago ng somatostatin ng pancreas. Tulad ng para sa kanilang epekto sa pagtatago ng glucagon, ito ay kung ang matagal na pangangasiwa ng sulfonylurea ay pumipigil sa parehong basal at pinupukaw na pagkain ng paglabas ng glucagon sa dugo. Ang mga isyung ito, gayunpaman, ay malayo pa rin sa isang pangwakas na solusyon.
Mga indikasyon para sa paggamit ng paghahanda ng sulfonylurea. Tulad ng sumusunod mula sa mga modernong ideya tungkol sa mga mekanismo ng pagkilos ng hypoglycemic ng sulfanilamides, ang pangunahing indikasyon para sa kanilang paggamit ay dapat isaalang-alang na katamtaman na NIDDM, pati na rin ang mga kondisyon na naghahatid sa pagitan ng banayad at katamtaman na NIDDM, kapag ang diyeta, na dati nang nabayaran para sa mga kaguluhan sa metaboliko, ay tumigil na magbigay ng matatag na normalisasyon ng glycemia.
Sa mga nasabing pasyente, maaaring umasa ang isa sa isang mahusay na therapeutic na epekto ng sulfonylurea, na ibinigay ng beta-cytotropic, beta-cytotrophic effect, pati na rin isang normalizing epekto sa kapansanan sa pakikipag-ugnay sa insulin-receptor. Kadalasan ito ay mga pasyente na mas matanda kaysa sa 35-40 taon, na may normal o bahagyang labis na timbang, na may isang matatag na kurso ng diyabetis, nang walang pagkiling sa ketoacidosis. Minsan ang mga nasabing pasyente ay kailangang ilipat mula sa therapy sa insulin hanggang sa paggamot sa mga gamot sa bibig. Ang isang kumpletong kapalit ng insulin na may sulfanilamides ay posible kapag ang pang-araw-araw na dosis ng insulin ay hindi lalampas sa 40-50 na mga yunit. Ang mga pagkakataon ng tagumpay ay mas mataas, mas maikli ang panahon ng paggamot sa insulin. Gayunpaman, kahit na may isang sapat na mahabang multi-taong insulin
therapy, maaari mong subukang ilipat ang pasyente upang makatanggap ng sulfonamides.Sa mga napakataba na indibidwal, dahil sa kanilang likas na paglaban sa insulin, ang kapalit ng makabuluhang mas mataas na dosis ng insulin ay madalas na matagumpay. Kahit na hindi kumpleto ang pagpapalit ng insulin, ang kombinasyon ng therapy ay nagbibigay ng pagbawas sa pang-araw-araw na pangangailangan para dito (tingnan sa p. 160).
Para sa mga kadahilanang ito, ang mga derivatives ng sulfonylurea ay ginagamit kasama ng insulin sa matinding anyo ng NIDDM, lalo na para sa resistensya ng insulin, kapag ang pang-araw-araw na dosis ng insulin ay lumampas sa 50-60 na mga yunit. Kaya, sa mga obserbasyon ng E. A. Vasyukova at A. M. Granovskaya-Tsvetkova (1975), ang pagsasama ng glibenclamide sa insulin sa mga taong may malalang diyabetis na posible upang mabawasan ang pang-araw-araw na pangangailangan para sa insulin mula sa 102 hanggang 64 na mga yunit.
Kung ang monotherapy na may sulfonamide na may katamtaman na diyabetis ay hindi sapat upang ganap na mabayaran ang mga karamdaman sa metaboliko, inirerekumenda na magdagdag ng mga biguanides sa paggamot. Sa kawalan ng epekto ng kumbinasyon ng mga gamot na ito, ang insulin ay nakadikit dito, at ang pangangailangan para dito ay mas mababa kaysa sa monotherapy na may insulin.
Bukod ng ipinahiwatig na mga indikasyon para sa paggamit ng paghahanda ng sulfonylurea, mayroon pa ring isang klinikal sitwasyon sa hindi malinaw na mga indikasyon para sa appointment ng sulfonamides. Hindi pagkakapare-pareho sa pagtatasa ng ilan patotoo katangian ng kanilang paggamot bilang domestic, ganyan mga dalubhasang dayuhan.
Pagsasalita pinag-uusapan namin ang tungkol sa appointment ng sulfonamides para sa banayad na NIDDM, pati na rin para sa latent (latent) na diyabetis, ayon sa modernong pag-uuri, na may pinahinaang pagpapaubaya ng glucose.
Naniniwala si V. G. Baranov, L. Shkodashvili (1973) na sa pamamagitan ng isang diyabetis na binayaran ng isang diyeta, kahit na "sa pinaka kanais-nais na paggamot sa pandiyeta, ipinapayo na malawakang gumamit ng oral antidiabetic na gamot". Ang setting na ito ay nalalapat sa lahat ng mga kaso ng pag-tolerate ng glucose sa glucose, kapag ang glycemia ayon sa pagsubok ng tolerance ng glucose ay umabot sa 1 mg pagkatapos ng isang pag-load ng 200 mg% (11 mmol / L), at pagkatapos ng 2 oras - 150 mg% (8.25 mmol / L) Baranov V. G., Gasparyan E. G., 1983. Ang batayan para sa gayong punto ng pananaw ay ang ideya ng trophic na epekto ng mga derivatives ng sulfonylurea sa aparatong islet ng pancreas, bilang isang resulta kung saan mayroong pagtaas sa synthesis at excretion
ang insulin ay pinagsama sa beta-cell hyperplasia. Sa kaso ng banayad na diyabetis at may kapansanan na pagpapaubaya ng glucose, ngunit inirerekomenda ang 0.5 g 2 beses sa isang araw para sa 1-1 Wa taon. Kung pagkatapos nito ang paglabag sa pagpapaubaya ng glucose ayon sa pagsubok sa pagtuklas ng glucose ay nagpapatuloy, pagkatapos ay ang paggamot ay pinalawig para sa isa pang 1 taon. Ang isang katulad na posisyon ay kinuha ng isang bilang ng mga dayuhang may-akda na inirerekumenda ang prophylactic sulfanilamidotherapy sa mga taong may kapansanan na pagpapaubaya ng glucose, pati na rin ang mga pasyente na may banayad na diyabetis, upang maiwasan ang karagdagang pag-unlad ng mga karamdamang metabolic, at lalo na ang pagbuo ng diabetes na angiopathy Carlstrom et al., 1979, Ratzmann et al., 1983 .
Ang iba pang mga mananaliksik ay nagpahayag ng mga pag-aalinlangan tungkol sa pagpapayo ng prophylactic na paggamit ng sulfonamides. Sa isang bilang ng mga gawa sa isyung ito, walang mga pakinabang ng sulfanilamidotherapy sa diet therapy ay natagpuan sa pagpigil sa paglala ng latent diabetes sa tahasang diyabetis, pati na rin sa pagpapabuti ng glucose na pagbibigayan ng Paroz et al., 1978, Magyar, 1978. A. S. Efimov et al. (1983) ipahayag ang isang takot na masyadong maaga, mahalagang napaaga, pangangasiwa ng mga derivatives ng sulfonylurea ay maaaring humantong sa sobrang pag-ubos at pag-ubos ng mga beta cells sa pamamagitan ng labis na pagpapasigla. Naniniwala kami na ang paggamit ng sulfonylureas sa diyabetis na nabayaran ng diyeta at kapansanan sa pagtitiis ng glucose ay hindi praktikal.
Contraindications Ang mga paghahanda ng sulfonylurea ay ganap na kontraindikado sa kaso ng ketoacidosis, ketoacidemic precoma at koma, pati na rin sa hyperosmolar at lactic acidic comas.Ang mga ito ay pantay na kategoryang kontraindikado sa panahon ng pagbubuntis ng anumang tagal at sa buong panahon ng paggagatas. Hindi mahalaga kung gaano perpekto ang kabayaran ng diyabetis na may sulfonamides, na may simula ng pagbubuntis, ang pasyente ay dapat ilipat sa therapy sa insulin. Ang iba pang mga indikasyon para sa pansamantalang pangangasiwa ng insulin (kung minsan sa pagkansela ng sulfonamides, kung minsan laban sa background ng kanilang paggamit) ay ang pangangailangan para sa operasyon ng tiyan, talamak na impeksyon, malubhang pagpapalala ng isang talamak na impeksyon (talamak na pyelonephritis, talamak na brongkitis, atbp.). Hindi inirerekomenda na gumamit ng mga gamot na sulfonylurea sa mga kondisyon ng cytopenic (leukopenia, thrombocytopenia) ng anumang mga genesis.
Ang susunod na pangkat ng mga contraindications ay malubhang pinsala sa parenchymal sa atay at bato (talamak at talamak na aktibong hepatitis, cirrhosis ng atay, lahat ng mga sakit sa bato na may isang makabuluhang pagbawas sa glomerular filtration at, lalo na, nitrogen excretion function). Inirerekomenda ng ilang mga may-akda na ang espesyal na pag-aalaga ay dadalhin kapag ginagamot ang mga pasyente na may peptic ulser ng tiyan at duodenum na may sulfonamides.
Ang espesyal na pagbanggit ay dapat gawin ng lawak kung saan nakakasagabal sa sulfonamide therapy ang diabetes na vascular. Ang isang ganap na kontraindikasyon sa kanilang reseta ay ang diabetes gangren ng paa, pati na rin ang malubhang nephroangiopathy na may nephrotic syndrome o may kapansanan na pag-andar ng nitrogen excretory. Sa pamamagitan ng angiopathy ng ibang lokasyon at iba't ibang kalubhaan, ang pinakamataas na posibleng kabayaran para sa diyabetis ay pinakamahalaga. Ang kinakailangang regimen ng dosis ay pinili alinsunod sa pangkalahatang mga panuntunan.
Mga epekto at komplikasyon ang therapy na may hypoglycemic sulfonamides sa pangkalahatan ay nangyayari nang hindi lalampas sa 3-5% ng mga kaso. Ayon kay Haupt, Schoffling (1977), nangyayari ang mga ito sa paggamit ng carbamide sa 5.4%, chloropropamide sa 4.1%, glibenclamide sa 1.2% ng mga kaso. Ayon sa iba pang mga mapagkukunan, ang chlorpropamide ay madalas na nagbibigay ng mga epekto.
Ang mga epekto na sanhi ng mga paghahanda ng sulfonyl-urea ay madalas na hindi tiyak - dyspepsia o allergy sa balat. Ang mga sintomas ng dyspeptic (pagduduwal, sakit ng epigastric, paminsan-minsan ay pagsusuka, pagtatae) ay karaniwang umalis kung ipamahagi mo ang pang-araw-araw na dosis sa maraming dosis, kumukuha ng gamot pagkatapos kumain. Ang mga reaksiyong alerdyi ay karaniwang limitado sa isang urticaria rash, kung minsan ay nangangati lamang. Sa kanilang ginhawa, ang mga antihistamin ay napatunayan nang maayos ang kanilang mga sarili. Karaniwan, pagkatapos ng isang maikling kurso ng desensitizing therapy, posible na magpatuloy sa pagkuha ng parehong paghahanda ng sulfonylurea, ngunit kung minsan kinakailangan na palitan ito ng isa pa. Sobrang bihira, nakakakuha ng mga sintomas ng alerdyi ang katangian ng matinding laganap na dermatitis (kung minsan ay exfoliative - Lyell's syndrome) o maging natatanging analactic na may pamamaga at hyperemia ng balat, nabawasan ang presyon ng dugo, igsi ng paghinga, atbp.
Sa mga kaso ng gamot na alerdyi, dapat itong agad na itigil, ang paggamit ng sulfonamides ay dapat na iwanan, ang mga glucocorticoid ay dapat na inireseta sa pasyente.
Ang nakakalason na epekto ng sulfonyl urea derivatives sa buto ng utak na may pagbuo ng leukopenia, thrombocytopenia at kahit na agranulocytosis ay inilarawan. Ang mga komplikasyon na ito ay napakabihirang, ngunit dahil sa kanilang matinding panganib, dapat silang palaging alalahanin. Inirerekomenda na pana-panahong subaybayan ang paggamot na sulfanilamide na may isang klinikal na pagsubok sa dugo na may bilang ng platelet.
Dahil sa ang katunayan na ang paggamot na may chlorpropamide ay paminsan-minsan kumplikado ng cholestatic jaundice, ipinapayong suriin ang ihi para sa urobilin minsan sa isang buwan at pana-panahong suriin ang bilirubin at ang aktibidad ng dugo alkaline phosphatase.Kung ang sulfonamides ay inireseta sa isang pasyente na may banayad na talamak na sakit sa atay (talamak na patuloy na hepatitis, hepatostatosis), pagkatapos ay ipinapayong i-verify ang kawalan ng kanilang nakakalason na epekto sa mga hepatocytes sa pamamagitan ng muling pagtukoy sa aktibidad ng mga serum aminotransferases.
Kapag kumukuha ng asukal na pagbaba ng asukal na sulfonamide, lalo na ang chlorpropamide at glibenclamide, posible ang pagbuo ng mga kondisyon ng hypoglycemic. Ang mga ito ay itinuturing na magaan. Gayunpaman, dapat tandaan na ang mga pasyente na kumukuha ng sulfonamide ay karaniwang mas matanda kaysa sa 40-50 taong gulang, at marami sa kanila ang nagdurusa sa coronary na sakit sa puso at utak. Ang ilang mga may-akda na Balabolkin M.I., Gavrilyuk L.I., 1983, Petrides P. et al., 1980 na tama na binibigyang diin ang matinding panganib ng hypoglycemia na sapilitan ng mga gamot na sulfonylurea sa mga matatanda. Sa mga obserbasyon, ang Asplund et al. (1983) ang average na edad ng 57 mga pasyente kung saan naganap ang pag-atake ng hypoglycemia habang ang pagkuha ng glibenclamide ay 75 taon, kung saan 20% ay may edad na 85 taong gulang o mas matanda. Ang estado ng hypoglycemic sa mga naturang kaso ay nagsisimula nang paunti-unti, nang walang marahas na mga sintomas ng vegetative, at kung minsan ay nagpapatuloy na may natatanging focal neurological signs, na ginagaya ang isang talamak na paglabag sa sirkulasyon ng tserebral. Ayon sa aming mga obserbasyon, ang naturang hypoglycemia ay lalo na katangian para sa mga pasyente na may tinatawag na sakit sa utak ng lacunar. Sa ilalim ng impluwensya ng hypoglycemia, tila pinapanumbalik nila ang lumang foci ng pinsala sa utak, na nagbibigay ng impresyon ng isang paulit-ulit na stroke ng parehong lokalisasyon tulad ng nauna. Dapat ding isipin na dahil sa matagal na pagkilos
Ang chlorpropamide hypoglycemia, sa sandaling ito ay nangyayari, maaaring maulit sa parehong araw.
Ang paglitaw ng hypoglycemia, bilang panuntunan, ay nagpapahiwatig ng labis na dosis ng gamot at nangangailangan ng pagbawas sa dosis o isang pagsusuri sa rehimen ng diyeta na may paglipat ng mga produktong naglalaman ng karbohidrat sa oras ng araw kung ang isang labis na pagbaba ng asukal sa dugo ay nabanggit. Bilang karagdagan, kailangan mong tiyakin na ang pasyente ay hindi uminom ng alkohol, pati na rin ang ilang mga gamot na nakapagpapahiwatig ng pagbaba ng asukal sa epekto ng sulfonamides. Ito ay acetylsalicylic acid, pyra-zolone derivatives, oral anticoagulants, tuberculostatic agents (LASK, ethionamide), tetracycline, cyclophosphamide, long-acting antimicrobial sulfanilamides (sulfadimethoxin, atbp.), Na nakikipagkumpitensya sa mga plasma na sulfonylureas derivatives.
Minsan ang sanhi ng hypoglycemia ay ang akumulasyon ng mga gamot na sulfanilamide dahil sa kapansanan sa pag-andar ng bato. Halos 100% ng carbutamide, 90% ng glipizide, 80-90% ng chlorpropamide, 80-85 U ng tolbutamide, 65% ng glyclazide at mga 50% ng glibenclamide ay excreted sa ihi. Sa klinikal na kasanayan, ang kapansanan sa bato na pag-andar ay karaniwang hinuhusgahan sa pamamagitan ng pagpapanatili ng nitrogenous slag (natitirang nitrogen) o creatinine. Samantala, ang antas ng creatinine sa dugo ay lumampas sa mga normal na halaga lamang kapag bumababa ang glomerular filtration sa 25-30 ml / min, at hindi hihigit sa 30% ng kabuuang bilang ng function ng glomeruli. Ang pag-iipon ng ilang mga sangkap kung minsan ay nangyayari nang mas maaga kaysa sa mga palatandaan ng laboratoryo na pagpapanatili ng nitrogenous slag ay lilitaw. Ang isang normal na antas ng creatinine ng dugo ay hindi ginagarantiyahan ng isang ganap na ligtas na clearance ng bato ng paghahanda ng sulfonylurea.
Ang isang medyo kondisyon sa mga komplikasyon ng therapy ay kasama ang pag-unlad ng paglaban ng sulfonamide. Makilala sa pagitan ng pangunahing at pangalawang paglaban ng sulfonamide. Ang pangunahing pagkasensitibo sa sulfonamides ay natagpuan sa unang pagtatangka na tratuhin ang mga ito sa isang pasyente sa humigit-kumulang sa bawat ikalimang kaso. Ang dahilan nito ay nananatiling hindi maliwanag. May isang palagay na nauugnay ito sa kawalan o paglabag sa pagtanggap ng mga derivatives ng sulfonyl-m-h: pagkakasala.
Ang pangalawang pagtutol ng sulfonamide ay unti-unting bubuo, pagkatapos ng isang tiyak na tagal ng kanilang matagumpay na paggamit. Ayon kay A.S. Efimova (1984), 40-50% ng mga pasyente, 6-10 taong gulang, na mabisang ginagamot sa mga gamot na sulfo
nilurea, dahil sa pagkawala ng pagiging sensitibo sa kanila, ay inilipat sa insulin therapy. Minsan ang pangalawang pagtutol ng sulfonamide ay bubuo sa loob ng ilang buwan pagkatapos ng pagsisimula ng gamot, ngunit mas madalas pagkatapos ng 3-6 taon. Gayunpaman, kung minsan ang mga pasyente ay epektibong ginagamot sa sulfonylureas ng 15-18 taon.
Sa panitikan, ang tanong ay matagal nang napag-usapan: ang pag-ubos ng mga beta cells ng islet apparatus bilang isang resulta ng kanilang matagal na pagpapasigla hindi ang sanhi ng pangalawang paglaban sa sulfonamides? Ang ilang mga mananaliksik ay naniniwala na ang tulad ng "tunay na huli na paglaban ng sulfanilamide" ay posible at nangyayari lamang sa 4% ng mga pasyente na si Mehnert H., 1980. VV. Poltorak, A. I. Gladkikh, pagkatapos ng isang masusing pagsusuri ng panitikan ng isyu, natapos nila na ang nakakumbinsi na ebidensya ay naubos. ang epekto ng sulfonylurea sa beta-cell apparatus ay hindi umiiral.
Ang pag-aaral ng mga tiyak na kaso ng paglaban ng sulfonamide sa bawat oras ay nagpapakita ng maraming mga makabuluhang mga bahid sa samahan ng paggamot (hindi tamang pagpapasiya ng mga indikasyon, hindi sapat na pagpili ng gamot o dosis nito, paglabag sa diyeta, iregularidad sa pagkuha ng gamot, atbp.). Sa mga pasyente na may malapit na kasaysayan, ang mga pinsala sa kaisipan, mga nakakahawang sakit na nag-aambag sa kabiguan ng kabayaran sa diabetes. Kapansin-pansin din na sa pagbuo ng paglaban sa gamot, pagpapataas ng dosis nito o pagpapalit nito sa isa pa, mas malakas na isa, madalas na nagiging epektibo. Ang ilang mga mananaliksik ay naniniwala na ang pangalawang pagkasensitibo sa mga gamot na sulfonylurea ay dapat isaalang-alang bilang isang resulta ng pag-unlad ng diyabetis dahil sa hindi magandang kabayaran (V. Baranov, 1977. Upang maiwasan o hindi bababa sa pagkaantala ng pagbuo ng paglaban ng sulfonamide, maraming mga panuntunan ang dapat sundin, na tatalakayin sa ibaba (tingnan ang p. 149).
Noong 1970-1971 mga ulat mula sa pangkat ng diyabetis ng University ng 12 US na mga kolehiyo tungkol sa isa pang komplikasyon ng sulfanyl amidotherapy. Ang mga datos na ito ay pinag-uusapan pa rin at nagkomento ng mga diabetologist mula sa iba't ibang mga bansa. Sa gawain ng mga mananaliksik ng Amerikano, ipinakita na ang mga pasyente na ginagamot ng tolbutamide ay namatay ng coronary heart disease na mas madalas kaysa sa mga taong tumanggap ng insulin o placebo na pinagsama sa isang diyeta bilang antidiabetic therapy. Ang mga may-akda ay nakumpirma na natapos na ang paghahanda ng sulfonylurea
dami ng namamatay sa mga pasyente na may diabetes mula sa pinsala sa cardiovascular system.
Ang isang mas malapit na pagsusuri sa mga materyales na ito na isiniwalat sa pag-aaral sa gayon makabuluhang mga depekto sa pamamaraan na nagdulot ng tiwala sa karamihan ng mga endocrinologist ang mga resulta at konklusyon. Una sa lahat, hindi kanais-nais na ang lahat ng mga pasyente ay binigyan ng parehong dosis ng tolbutamide - 1.5 g. Ang Tolbutamide ay ginamit upang gamutin ang mga pasyente na may diyabetis na magkakaiba-iba ang kalubhaan, na may borderline at kahit na mga normal na mga pagsubok sa pagsubok ng glucose sa glucose. Ang mga may-akda ay hindi nakamit ang normalisasyon ng metabolismo ng karbohidrat at lipid, at ito ang pinakamahalagang kondisyon kung saan maaaring matagumpay ang antidiabetic therapy at magkaroon ng isang kapaki-pakinabang na epekto sa ebolusyon ng diabetes na angiopathy. Ang epekto ng iba't ibang mga rehimeng therapeutic sa estado ng cardiovascular system ay maaaring ihambing lamang kapag ang bawat isa sa kanila ay nagbibigay ng maaasahang at matatag na kabayaran para sa diyabetis. Binubuo ang inihambing na mga grupo ng mga pasyente, hindi pinansin ng mga may-akda ang mga pagkakaiba sa predisposisyon sa IHD ng mga kalalakihan at kababaihan, ay hindi isinasaalang-alang ang pagkakaroon ng mga kadahilanan ng peligro, inireseta ang insulin sa parehong dosis, atbp.
Sa mga gawa ng mga domestic na may-akda, ipinakita na ang kawalan ng kabayaran sa diyabetis ay hindi mahalaga para sa pag-unlad ng vascular pathology, anuman ang tinatanggap na pagbaba ng asukal.Kung ang kabayaran para sa metabolic disorder ay ipinagkakaloob, kung gayon ang mga pagkakaiba-iba sa dalas ng diabetes na angiopathy na may sulfanilamide therapy at paggamot ng insulin ay hindi maaaring makita. Walang dahilan upang pag-usapan ang tungkol sa pag-usad ng coronary heart disease bilang isang komplikasyon ng sulfanilamidotherapy ng diabetes mellitus.
Kabilang sa kasalukuyang ginagamit na gamot na nagpapababa ng asukal sa seryeng sulfonylurea, ang mga henerasyong ako at II ay nakikilala. Ang Sulfanilamides ng unang henerasyon ay nagsimulang magamit mula noong 1955; ang kanilang epektibong dosis ay kinakalkula sa mga decigram. Ang mga ito ay tolbutamide, carbamide, chlorpropamide. Ang mga paghahanda ng henerasyon P ay synthesized mamaya; ginamit na ito mula pa noong 1966. Mas epektibo at hindi gaanong nakakalason. Ang glibenclamide, glurenorm, predian ay inireseta sa mga dosis ng maraming milligram o sampu-sampung milligrams (Talahanayan 9).
Ang Butamide - 1 "1- (para-Methylbenzenesulfonyl) -M'-n-butylurea ay isang gamot na may hindi bababa sa aktibidad na hypo-glycemic, ngunit din ang pinakamababang toxicity sa mga henerasyong sulfonamides I. Ganap
Talahanayan 9 Mga katangian ng Pharmacotherapeutic ng pinaka ginagamit na gamot na sulfa na may simula ng pagkilos pagkatapos ng 1/2 hanggang 1 oras
Pinakamataas na pagkilos, h
Tagal ng pagkilos, h
Pinakamataas na pang-araw-araw na dosis
Mga tuntunin ng buong pagpapakita ng epekto
Pagpapanatili ng dosis, g
Butamide, diabetes, hanggang sa
lipol, orabet, orinaza,
Oberben, Rastinon, makapal
isoral, imbentaryo, isoral,
sumulat, sumigaw, talento
walang kilos na antibacterial. Dahil sa mabilis na pagsipsip nito, nagsisimula itong magsagawa ng isang hypoglycemic effect 1 oras pagkatapos ng administrasyon, ang pinakadakilang epekto ay sinusunod sa pagitan ng ika-5 at ika-7 na oras, sa ilang mga pasyente - sa pagitan ng ika-4 at ika-8 na oras. Tagal ng pagkilos - hindi hihigit sa 12 oras. Ginagawa ito sa USSR sa mga tablet na 0.5 at 0.25 g (sa isang pakete ng 50 tablet).
Mayroong dalawang mga scheme para sa paggamit ng butamide V. G. Baranov (1977) ay inirerekumenda na italaga ito ng 2 beses sa isang araw 1 oras bago kumain kasama ang agwat ng 10-12 oras (umaga at gabi). Ang paunang solong dosis ay pamantayan - 1 g (araw-araw 2 g). Ang pagtaas ng dosis ay hindi mapahusay ang epekto ng gamot, ngunit pinapataas ang panganib ng mga epekto. Karaniwan, ang epekto ay napansin sa pamamagitan ng pagbabawas ng glycemia at glucosuria na sa unang linggo ng paggamot, ngunit posible na sa wakas ay suriin ang epekto ng pagbaba ng asukal lamang pagkatapos ng 2-3 linggo. Ibinigay na ang normoglycemia at aglucosuria ay nakamit pagkatapos ng panahong ito, ang dosis ng gabi ay nabawasan sa 0.5 g, at pagkatapos ng isa pang 2-3 linggo, ang dosis ay nahati at umaga. Kung kinakailangan (ang hitsura ng mga kondisyon ng hypoglycemic), ang dosis ng pagpapanatili ay maaaring maging mas mababa (0.5 g sa umaga at 0.25 g sa gabi o 0.25 g 2 beses sa isang araw).
Itinuturing ng karamihan sa mga diabetologist na makatwiran upang simulan ang paggamot sa butamide na may 0.5 g 2-3 beses sa isang araw kaagad pagkatapos kumain. Kung ang dosis na ito ay hindi sapat, maaari itong madagdagan sa loob ng ilang araw, dalhin ito hanggang sa 2.0-2.5 g / araw at kahit hanggang sa 3 g / araw. Matapos ang 10-14 araw, ang dosis ay unti-unting nabawasan.Ang dosis ng pagpapanatili ay maaaring mag-iba mula sa 0.25 g hanggang 1 g, kung minsan hanggang sa 1.5 g.
Kapag ang paglilipat ng isang pasyente na may NIDDM mula sa insulin therapy sa sulfanilamide therapy, ipinapalagay na ang isang kumpletong kapalit ng insulin na may butamide ay magagawa kung ang dosis nito sa mga indibidwal na may timbang ng katawan na malapit sa ideal ay hindi lalampas sa 20-30 PIECES Humigit-kumulang na 0.5-1 ay kinakailangan upang palitan ang 10 PIECES ng insulin g butamide. Mas mainam na baguhin ang gamot nang unti-unti. Inireseta ang Butamide laban sa background ng nakaraang dosis ng insulin at, tinitiyak lamang ang pagiging epektibo nito, ang dosis ng insulin ay nabawasan ng 6-10 IU / araw.
Cyclamide - N- (na / "a-methylbenzenesulfonyl) - N 1 -cyclohexylurea. Ang gamot sa pamamagitan ng parmasyutiko at parmasyutiko na mga katangian ay malapit sa butamide, ngunit medyo mas aktibo ito. Ginagamit ito sa mga dosis na hindi hihigit sa 1.5 g / araw. Ang mga regimen ng paggamot ay pareho sa para sa butamide. Ginagawa ito sa USSR sa mga tablet na 0.25 g, sa isang pakete ng 20 tablet.
Chlocyclamide - 1 ' l/ g— h pagkatapos ng pangangasiwa, isang maximum na 2-4 na oras. Ang tagal ng pagkilos ay nasa average ng halos 24 na oras, kung minsan mas mahaba (na kung saan ang posibilidad ng pagsasama at pagbuo ng mga kondisyon ng hypoglycemic ay nauugnay), kung minsan mas mababa (ang hyperglycemia ay nangyayari sa gabi at sa umaga ng susunod na araw).
Ang gamot ay kinukuha ng 1 oras bawat araw, bago mag-almusal, mas madalas
pagkatapos ng agahan. Ang paunang dosis ng 0.25 o 0.5 g, depende sa antas ng glycemia.Sa isang maikling panahon, ang dosis ay maaaring tumaas sa 0.75 g, ngunit pagkatapos ay nahahati ito sa 2 dosis - sa agahan at sa tanghalian. Ang maximum na epekto ay minsan natagpuan 2-3 linggo pagkatapos ng pagsisimula ng paggamot, pagkatapos ay ang dosis ay nabawasan sa isang pagpapanatili (mula sa 0.125 g hanggang 0.5 g).
Kung ang pag-alis ng chlorpropamide mula sa katawan ay pinabilis, iyon ay, kung sa pagtatapos ng araw ang epekto ng pagbaba ng asukal ay kapansin-pansin na humina, kung gayon ang pag-inom ng umaga ng gamot ay pinagsama sa pag-inom ng gabi ng butamide o bucarban. Na may mataas na sensitivity sa chlorpropamide, kapag ang compensating dosis ay hindi lalampas sa 0.25 g, maaari mong subukang lumipat sa pagkuha ng mas kaunting aktibong gamot ng ika-1 henerasyon. Sa pangkalahatan, ang chlorpropamide ay pinakamahusay na ginagamit para sa pangunahing o pangalawang paglaban sa butamide, cyclamide, at bukarban.
Ang Chlorpropamide, tulad ng nabanggit na mga ahente, ay maaaring magamit sa pagsasama sa mga paghahanda ng insulin at biguanides. Ang pagpapalit ng insulin therapy na may chlorpropamide, ipinapalagay na humigit-kumulang na 0.25 g ng chlorpropamide ay katumbas ng 20 na yunit ng insulin.
Ang Chlorpropamide ay magagamit sa USSR sa mga tablet na 0.25 g, sa isang pakete ng 20 tablet.
Maninyl - 1 ^ -SH2- (5-Chloro-2-methoxybenzamido) ethyl phenylsulfonyl> -M'-cyclohexylurea. Ang gamot ay II henerasyon. Ang isa sa mga indikasyon para sa paggamit nito ay pangunahing at pangalawang pagtutol sa mga gamot ng ika-1 henerasyon.
Nagsisimula itong kumilos ng 1 oras pagkatapos ng administrasyon, ang maximum na epekto ay sa pagitan ng ika-4 at ika-8 na oras. Ito ay pinaniniwalaan na ang mannilol ay isang pang-araw-araw na gamot na kumikilos, sa katunayan, tila, ang tagal ng epekto ng pagbaba ng asukal nito ay bahagyang mas mababa sa -18-20 na oras, at ayon sa mga ideya ng mga indibidwal na may-akda, hindi lalampas sa 12 oras.
Ang Maninil ay kinukuha sa umaga, kaagad pagkatapos ng agahan, na nagsisimula sa 1/2 hanggang 1 tablet bawat araw. Sa hindi sapat na epekto, ang dosis ay nadagdagan sa pamamagitan ng pagdaragdag ng 1 bawat 5-7 araw/2 tabletas. Ang maximum na dosis ay 3 tablet (15 mg / araw). Ang pang-araw-araw na dosis, kung hindi ito mas mataas kaysa sa 10 mg, ay maaaring makuha sa 1 o 2 (umaga at gabi) na mga dosis. Kung ito ay 15 mg, pagkatapos ay palaging kinuha nang bahagya (sa agahan at hapunan o tanghalian).
Kung ang monotherapy na may mannil ay hindi nagbibigay ng kabayaran, kung minsan ay pinagsama ito sa mga biguanides o paghahanda ng insulin:
Ang Maninil ay ginawa sa GDR sa mga tablet na 0.005 g, sa isang pakete ng 120 tablet.
Predian - 1-methyl-4-phenylsulfonyl (3) perhydropentane (c) pyrrolyl-21-urea. Ang isang bawal na gamot ay nagpasok kamakailan sa pagsasanay sa klinikal. Pinagsasama ang epekto ng pagbaba ng asukal ng dermatibo ng sulfonylurea ng henerasyong II na may aktibong epekto sa hemostasis. Binabawasan ng Predian ang kakayahan ng mga platelet na magkasama, sa gayon binabawasan ang aktibidad ng link ng platelet ng hemostasis at ang kalubha ng talamak na intravascular micro-hemocoagulation. Ang huli ay nakadikit ng malaking kahalagahan kapwa sa karamdaman ng microcirculation sa diabetes, at sa genesis ng angiopathy ng diabetes. Bilang karagdagan, mayroong katibayan na ang predian ay nag-activate ng fibrinolysis. Ito ay pinaniniwalaan na ang gamot mismo ay nagdadala ng hypoglycemic effect, at ang vasoprotective effect ay nauugnay sa isa sa mga metabolites nito.
Ang Predian ay nagsisimula na kumilos ng 1 oras pagkatapos ng pangangasiwa, ang pinakamataas na epekto ay sinusunod sa pagitan ng ika-4 at ika-8 na oras, ang tagal ng pagkilos ay bahagyang mas mababa sa 20 oras.Ang epekto ng proteksyon na angio ay lumilitaw pagkatapos ng 3 buwan ng paggamot at kahit na mas malinaw pagkatapos ng 6-12 na buwan.
Ang paggamot sa predian ay nagsisimula sa pag-inom ng U2 tablet sa panahon ng agahan. Ang dosis ay unti-unting nadagdagan sa 2-3, isang maximum na 4 na tablet. Ang pang-araw-araw na dosis ay nahahati sa 2, mas madalas sa 3 dosis (halimbawa, 2 tablet sa agahan, 1 tablet sa hapunan).
Ang isang karagdagang pagtaas sa dosis ay hindi mapahusay ang epekto ng pagbaba ng asukal.
Dahil ang kakayahan ng prediana na magkasama ay may isang hypoglycemic at angioprotective na epekto ay natatangi, ang lugar nito sa paggamot ng diyabetis sa iba pang mga derivatives ng sulfonylurea ay hindi pa rin malinaw na tinukoy.
Ang gamot ay magagamit sa SFRY (tinatawag na dia-micron sa Pransya) sa 80 mg tablet, 60 tablet bawat pack.
Glurenorm - 1-cyclohexyl-3-para-2- (3,4-dihydro-7-methoxy-4,4-dimethyl-1,3-dioxo-2 (1H) -isoquinolyl) ethyl! phenyl sulfonyl urea. Ang gamot na Generony II sulfonylurea, na naiiba sa iba pang mga paghahanda ng sulfanilamide sa 5% lamang ng mga metabolito nito ay pinalabas mula sa katawan ng mga bato. Karamihan sa mga ito (95%) ay na-sikreto ng atay sa apdo at tinanggal sa pamamagitan ng mga bituka. Ginagawa nitong glurenorm ang gamot na pinili.
may diabetes lesyon o magkakasamang sakit sa bato.
Ang epekto ng pagbaba ng asukal ay nagsisimula sa 1 oras, umabot sa isang maximum sa loob ng 2-3 oras pagkatapos kumuha ng gamot at tumatagal ng mga 10 oras. Inirerekumenda na kumuha ka ng glurenorm sa simula ng isang pagkain na 1-3 beses sa isang araw. Magsimula ng paggamot sa 1/2 tablet sa umaga, kung kinakailangan, unti-unting taasan ang dosis, pagdaragdag ng 1/2 tablet. Ang karaniwang pang-araw-araw na dosis ay 11 / 2-2 tablet at hindi dapat lumampas sa 90 mt.
Pinahihintulutan ang panandaliang pangangasiwa ng 4 na tablet ng glurenorm.
Magagamit sa SFRY sa 30 mg tablet, sa isang pakete ng 30 tablet.
Ang Minidiab ay N-4-2- (5-MeTHunnipa3iffl-2-Kap6oKCHaMnao) ethylbenzenesulfonyl-g4'-cyclohexylurea. Ang gamot ay II henerasyon, mabilis at ganap na hinihigop sa bituka. Ang simula ng pagpapababa ng asukal sa 1/2 - 1 h pagkatapos ng pangangasiwa, maximum na pagkilos - pagkatapos ng 4-8 na oras, tagal ng pagkilos - 24 na oras
Inirerekomenda ng ilang mga may-akda na simulan ang paggamot sa minidiab na may 1/2 tablet sa umaga, na sinusundan ng isang unti-unting pagtaas ng dosis. Ang iba ay nagrereseta ng isang paunang dosis depende sa paunang glycemia (2.5-10 mg / araw). Ang maximum na pang-araw-araw na dosis ng hanggang sa 4 na tablet, na sumusuporta - 2.5-15 mg. Ang epekto ng gamot ay nagpapakita ng sarili sa loob ng 2 linggo. Ayon sa epekto ng hypoglycemic, ang minidiab ay maihahambing sa glibenclamide.
Ginagawa ito sa Italya sa mga tablet na 0.005 g, sa isang pakete ng 50 tablet.
Ang mga kaso ng diabetes, na pangunahing lumalaban sa pagpapababa ng asukal sa sulfamylamides, pati na rin ang posibilidad na magkaroon ng pangalawang pagkasensitibo sa kanila, nagpapahiwatig na matagal at ang epektibong paggamot na may sulfonylureas ay posible lamang sa ilalim ng mahigpit na pagsunod sa mga sumusunod na kondisyon.
1. Ang Sulfanilamide therapy ay maaaring magamit lamang na may mahigpit na accounting ng mga indikasyon at contraindications dito. Ito ay tumutukoy hindi lamang sa pagpapatunay ng uri ng diyabetis at pagtatasa ng kurso sa klinikal na ito, ngunit din ng isang masusing pag-aaral ng mga magkakasamang sakit, ang gumaganang estado ng mga bato at atay, atbp.
2. Magreseta ng sulfanilamides sa pasyente sa lalong madaling panahon, sa lalong madaling panahon na ang doktor ay kumbinsido sa kakulangan ng pagiging epektibo ng diet therapy. Long umiiral na hindi
Ang hyperglycemia na naayos ng diyeta ay binabawasan ang mga pagkakataon ng tagumpay ng sulfonamide therapy.
3. Ang mga pasyente na may diabetes mellitus ay minsan ay naniniwala na ang sulfanilamide therapy ay nag-aalis ng pangangailangan na mahigpit na sumunod sa isang diyeta, na iniisip na ang negatibong epekto ng mga error sa pagkain sa metabolismo ng karbohidrat ay madaling maalis na may isang labis na tablet ng Uy-1 na gamot. Ito ay ganap na hindi totoo: na may isang magulong diyeta, kabayaran para sa diyabetis na may derivatives ng sulfonylurea ay hindi maaaring maging matatag at palagi.
4. Ang maximum na pagbaba ng asukal ng sulfanilamides ay maaaring maantala, samakatuwid, ang pangwakas na desisyon sa sensitivity o paglaban ng pasyente sa isang partikular na gamot ay dapat gawin nang mas maaga kaysa sa 2 linggo pagkatapos ng pagsisimula ng pamamahala nito. Ang pagtanggi na magpatuloy sa paggamot sa mas maagang petsa, batay sa isang nauna na konklusyon tungkol sa pagiging hindi epektibo nito (na madalas na nangyayari sa pagsasanay), ay hindi makatwiran.
5. Lahat ng mga pasyente ay kailangang makamit ang buong kabayaran para sa diyabetis. Sa anumang kaso ay dapat na maging kontento ang isa sa subcompensation ng mga pagkagambala sa metabolic, tulad ng madalas na ginagawa sa outpatient practice. Kung ang monotherapy na may anumang paghahanda ng sulfonylurea ay hindi nagbibigay ng kumpletong kabayaran, pagkatapos ang iba na may mas matinding hypoglycemic effect ay dapat na agad na masuri.
Ang kakulangan ng epekto ng mga gamot na ito ay isang indikasyon para sa paglipat sa mga pinagsamang regimen ng gamot (sulfonamides at biguanides, sulfonamides at insulin), insulin.
Ang parehong pamamaraan ay inirerekomenda para sa pagbuo ng pangalawang paglaban ng sulfonamide, bagaman ang mga nasabing mga pasyente, dahil sa hindi pagpayag na lumipat sa therapy sa insulin, madalas na patuloy na kumuha ng gamot na naging hindi epektibo sa maraming taon. Ang pananatili sa isang estado ng agnas sa loob ng mahabang panahon (kahit na ang hyperglycemia ay medyo mababa), binabayaran nila ito nang mabilis na pag-unlad ng diabetes na angiopathy. Dapat pansinin na ang napapanahong paglipat ng pasyente sa mga iniksyon ng insulin sa ilang mga kaso ay nagbibigay-daan sa iyo upang maibalik ang pagiging sensitibo sa sulfonamides.
Kung ang maaasahang kabayaran para sa diyabetis ay maaaring makamit sa pamamagitan ng paggamit ng mga dosis ng insulin na hindi hihigit sa 30-40 mga yunit, pagkatapos ay sa pamamagitan ng 3—4 mga buwan, maaari mong subukang bumalik sa sulfonamide therapy.
Ang hypoglycemic effect ng guanidine derivatives ay kilala kahit bago pa matuklasan ang insulin Watanabe, 1918. Gayunpaman, ang mga pagtatangka na gamitin ang mga ito para sa paggamot ng diabetes mellitus ay hindi epektibo dahil sa mataas na toxicity ng ginamit na gamot ng seryeng diguanide (syntalin A at B). Mula lamang noong 1957, nang ang phenethyl biguanide, pagkatapos dimethyl biguanide at butyl biguanide ay unang synthesized, ang pagpapakilala ng pangkat na ito ng mga gamot sa klinikal na kasanayan ay nagsimula.
Ang mekanismo ng pagkilos ng mga biguanides ay ganap na hindi maliwanag. Itinatag na ang mga biguanides, tulad ng derivatives ng sulfonylurea, ay may epekto na hypoglycemic lamang sa pagkakaroon ng endogenous o exogenous na insulin sa katawan. Gayunpaman, hindi tulad ng sulfonamides, ang beta-cell apparatus ng pancreas ay hindi ang punto ng aplikasyon ng kanilang pagkilos: hindi sila nakakaapekto sa pagtatago at paglabas ng insulin.
Ang potensyal ng Biguanides ay ang pagkilos ng insulin, ang pagtaas ng pagkamatagusin ng mga lamad ng selula ng kalamnan para sa glucose, pinadali ang transportasyon nito sa cell, depende sa pagkakaroon ng insulin. Dahil sa pagsugpo ng pagsipsip ng glucose sa pamamagitan ng mga biguanides sa digestive tract, pati na rin ang pagpapasigla ng lipolysis, ang pangangailangan para sa labis na paggawa ng insulin ng pancreas ay bumababa. Bilang isang resulta, ang paunang hyperinsulinemia ng napakataba na pasyente ng NIDDM ay nabawasan. Kaugnay nito, ang pagbawas sa aktibidad ng synthesizing ng insulin at paglabas ng insulin ng mga cell ng islet ay nagdaragdag ng pagbubuklod ng insulin sa mga receptor, bagaman ang bilang ng mga receptor ay tumaas nang malaki kaysa sa sulfanilamidotherapy M. I. Balabolkin et al., 1983. Ayon sa iba pang mga mananaliksik, ang biguanides dagdagan ang halaga ng mga receptor ng insulin sa mga tisyu ng peripheral, nang walang makabuluhang pagbabago ng antas ng insulinemia Trischitta et al., 1983. Tulad ng ipinakita ni Lord et al. (1983), sa ilalim ng impluwensya ng metformin, ang bilang lamang ng mga receptor na may mababang pagkakaugnay sa pagtaas ng insulin.
Pinagbawalan ng Biguanides ang oksihenasyon ng glucose, pinasisigla ang anaerobic glycolysis, na humahantong sa akumulasyon ng labis na pyruvic at lalo na ang lactic acid sa mga tisyu at dugo. Kasabay nito, ang gluconeogenesis sa atay at kalamnan ay hinalo, bukod pa, ayon sa ilang data,
Maraming phenethylbiguanide ang pumipigil sa produksiyon ng glucose lalo na mula sa alanine at glutamic acid, at dimethylbiguanide derivatives mula sa lactate at pyruvate. Itinataguyod ng Biguanides ang glycogenization ng atay, binabawasan ang glycogenolysis, at pinipigilan ang paglusot ng mataba na hepatocyte.
Ang isang tiyak na kabuluhan sa pagsasakatuparan ng hypoglycemic na epekto ng biguanides ay ibinibigay sa pamamagitan ng kanilang kakayahang pigilan ang pagsipsip ng glucose, pati na rin ang mga amino acid at fatty acid sa bituka.
Ang epekto ng biguanides sa taba metabolismo ay ibang-iba mula sa pagkilos ng insulin dito. Pinagbawalan nila ang lipogenesis, na kung saan ay nahayag sa pamamagitan ng pagbawas sa synthesis ng esterified fatty acid, kolesterol, triglycerides at beta-lipoproteins.Ito ay pinaniniwalaan na ang antilipidogenic na epekto ng mga biguanides ay pinagsama sa isang direktang lipolytic na epekto. Mahalaga na, kasama nito, ang mga biguanides ay may mga anorexigenic properties.
Ang kumbinasyon ng mga antilipidogeniko at lipolytic na epekto sa pagsugpo ng pagsipsip ng glucose at fatty acid sa bituka, na may pagbawas sa hyperinsulinemia sa mga napakataba na pasyente ng diabetes, pati na rin ang pagbawas sa kanilang ganang kumain ay napaka-kapaki-pakinabang. Tumutulong ang mga biguanides na mabawasan ang bigat ng katawan, ibalik ang sensitivity ng peripheral na tisyu sa insulin.
Ang Biguanides ay kumikilos sa metabolismo ng protina na anabolic, na nagtataguyod ng transportasyon ng mga amino acid sa cell at ang synthesis ng mga protina mula sa kanila sa ilalim ng impluwensya ng insulin.
Sa iba pang mga kapaki-pakinabang na epekto ng biguanidotherapy, dapat tandaan ang pag-activate ng fibrinolysis, na, kasabay ng normalizing epekto sa mga sakit na metabolismo ng lipid na may diabetes, ay lalong mahalaga sa mga indibidwal na may atherosclerosis, sakit sa coronary heart.
Kapansin-pansin na ang mga biguanides ay nagpapakita ng isang kakayahang nagpapababa ng asukal lamang sa mga pasyente na may diyabetis, at sa mga malusog na tao binabawasan nila ang glycemia lamang na may matagal na gutom.
Mga indikasyon para sa biguanidotherapy. Ang mga Biguanides ay ginagamit upang gamutin ang NIDDM, kapwa bilang monotherapy at kasama ang sulfonamides at paghahanda ng insulin.
Paano sumusunod mula sa ipinakita na mga mekanismo ng pagkilos ng mga biguanides, sa kanilang epekto sa pagbaba ng asukal ay lohikal na makalkula sa NIDDM na may pinapanatili na paggana ng paggawa ng insulin ng pancreas, lalo na kapag ang diyabetis ay pinagsama sa labis na labis na labis na pagpapahiwatig para sa monotherapy
ang mga biguanides ay isang katamtaman na NIDDM sa napakataba (na may timbang ng katawan na 120% perpekto o higit pa) nang walang pagkiling sa ketoacidosis. Inireseta din ang mga Biguanides para sa banayad na diabetes mellitus, lalo na kung ang diet therapy ay hindi tinanggal ang hyperlipidemia. Ang ilang mga may-akda ay gumagamit ng mga biguanides na may kapansanan na pagpapaubaya ng glucose (latent diabetes, ayon sa lumang terminolohiya) sa mga may sapat na gulang at mga bata, isinasaalang-alang ito posible sa ganitong paraan upang maiwasan ang pagbuo ng halata na diyabetes Vasyukova EA, Kasatkina EP, 1975, Baranov V. G. , 1977 Gayunpaman, mula sa punto ng view ng iba pang mga mananaliksik A. Efimov et al., 1983, ang paggamot sa mga biguanides sa pagsasaalang-alang na ito ay walang anumang nakakumbinsi na bentahe sa therapy sa diyeta. Ibinahagi namin ang opinyon na ito.
Ang susunod na indikasyon para sa paggamit ng mga biguanides ay pangunahing o ang pagbuo ng pangalawang paglaban ng sulfonamide, pati na rin ang hindi pagpaparaan sa paghahanda ng sulfonylurea.
Sa pagsasama ng sulfanilamides at paghahanda ng insulin, ang mga biguanides ay ginagamit nang mas madalas kaysa sa anyo ng monotherapy.Ang Sulfanilamides ay idinagdag sa mga biguanides (o vice versa) sa mga pasyente na may NIDDM, kung ang monotherapy na may mga gamot ng isa o ibang grupo ay hindi nagbibigay ng kabayaran o para sa napakataas na dosis na ito ay kinakailangan. Pinapayagan ang kombinasyon ng therapy sa mga naturang kaso na limitado sa mas maliit na dosis na hindi nagiging sanhi ng mga epekto. Para sa isang kumbinasyon ng mga biguanides, sulfanilamides at insulin sa diyabetis na hindi umaasa sa insulin, tingnan ang p. 160
Ganap na ang Biguanides kontraindikado na may ketoacidosis, koma at precomatose na mga kondisyon ng pinagmulan ng diyabetis, pagbubuntis at paggagatas, talamak na impeksyon at paglala ng talamak na nakakahawang sakit at nagpapasiklab, talamak na kirurhiko sakit.
Sa pamamagitan ng pagtaas sa atay, ang mga biguanides ay maaaring inireseta kung ito ay isang pagpapakita ng hepatostatosis ng diabetes. Sa pamamagitan ng dystrophic at nakahahawang-sakit na atay, ang mga nakakalason na epekto ng mga biguanides sa hepatic parenchyma ay posible, na kung saan ay ipinahayag sa isang paglabag sa bile-ruby excretory function (kung minsan hanggang sa nakikitang jaundice) paulit-ulit na hepatitis ang mga ito ay ginagamit nang may pag-iingat, at sa talamak na aktibong hepatitis mas mahusay na huwag magreseta sa kanila
Direktang nakakalason na epekto sa bato at hematopoietic function ng buto ng utak, hindi katulad ng mga derivatives
Biguanide sulfonylureas hindi.Gayunpaman, sa mga sakit ng bato na humahantong sa pagbaba ng glomerular filtration, at lalo na sa pagpapanatili ng mga nakakalason na mga toxin at malubhang anemya, sila ay kontraindikado na may kaugnayan sa panganib ng lactacidemia (tingnan sa ibaba). Ang isang banta sa pagbuo ng lactic acidosis ay nauugnay sa isang pagbabawal sa paggamit ng mga biguanides sa isang bilang ng iba pang mga pathological na kondisyon - mga sakit ng cardiovascular system, na humahantong sa systemic na pagkabigo ng sirkulasyon o organ hypoxia (myocardial infarction, angina pectoris, malubhang sakit sa sirkulasyon sa mga daluyan ng mga mas mababang paa't kamay na may intermittent claudication syndrome at trophic mga pagbabago sa balat), mga sakit sa paghinga na may talamak o talamak na pagkabigo sa paghinga. Sa parehong mga kadahilanan, hindi inirerekomenda na bigyan ang mga biguanide sa mga pasyente na mas matanda sa 60 taong gulang, ang mga taong gumawa ng mabibigat na pisikal na gawain, uminom ng alkohol.Ang isang bilang ng mga gamot ay kilala, ang paggamit ng kung saan sa paggamot na may biguanides ay pinapalala ang pagkahilig sa lactic acidosis. Ito ang mga salicylates, antihistamines, barbiturates, fructose, teturams.
Mga epekto at komplikasyon. Ang pinakakaraniwang epekto ng biguanides ay dyspepsia, na karaniwang nagsisimula sa isang metal na panlasa sa bibig, pag-ilog, sakit. sa tiyan. Maaari itong umunlad, na humahantong sa paulit-ulit na pagsusuka, pagtatae, asthenia ng pasyente. Ang dyastepsia ng gastrointestinal ay nangyayari pagkatapos ng pagtigil ng gamot, pagkatapos nito ay karaniwang posible na magpatuloy sa paggamot na may mas mababang dosis o sa pamamagitan ng paghati sa pang-araw-araw na dosis sa 2-3 dosis.
Ang Biguanides ay hindi isang mataas na allergenic na gamot, ngunit posible ang mga reaksyon ng balat sa kanila. Ang hypoglycemia mula sa paggamot sa mga biguanides ay napakabihirang, bilang isang panuntunan, kapag pinagsama sila sa mga sulfonamide o paghahanda ng insulin.
Kapag ang monotherapy na may biguanides sa mga pasyente na napakataba na may NIDDM, na sabay na tumatanggap ng isang diyeta na may mababang halaga ng enerhiya, ang ketoacidosis ay maaaring mangyari, kadalasan nang walang anumang makabuluhang hyperglycemia. Ito ay pinaniniwalaan na ito ang tinatawag na ketosis ng gutom, na nauugnay sa matinding lipolysis at isang kakulangan ng karbohidrat sa pagkain. Sa kasong ito, ang isang pagtaas ng mga pagkain na naglalaman ng karbohidrat sa diyeta ay nag-aalis ng acetonuria. Kung ang ketoacidosis ay napansin sa isang pasyente na tumatanggap ng mga biguanides nang sabay-sabay sa insulin, kung gayon ito ay isang palatandaan ng isang hindi sapat na dosis ng insulin. Sa pamamagitan ng pagkansela ng mga biguanide at pagdaragdag ng mga dosis ng pinamamahalang pinamamahalaan
simpleng insulin, kinakailangan upang makamit ang patuloy na kabayaran para sa metabolic na kaguluhan at kumpletong pag-aalis ng ketosis.
Ang mga marahas na komplikasyon ng pangmatagalang biguanidotherapy ay kinabibilangan ng Biz-folic kakulangan anemia dahil sa may kapansanan na bituka pagsipsip ng bitamina Bi2 at folic acid
Ang pinaka-nakakapangilabot at mapanganib na komplikasyon ng paggamit ng mga biguanides ay ang akumulasyon ng labis na lactic acid sa dugo at tisyu at ang pagbuo ng lactic acidosis, na unang inilarawan ni Walker, Lintin noong 1959. Ang sitwasyong ito ay nililimitahan ang paggamit ng mga biguanides, na pinilit ang maraming mananaliksik na paliitin ang kanilang mga pahiwatig para sa kanilang layunin nang higit pa.
Ang klinikal na larawan ng lactic acidosis ay walang mga sintomas ng pathognomonic, ang maagang pagsusuri nito ay mahirap at nangangailangan ng pag-verify ng laboratoryo-pag-aaral ng nilalaman ng lactic acid sa dugo, na, sa kasamaang palad, ay magagamit lamang sa mga bihirang mga institusyong medikal. Sa mga malubhang kaso, ang kondisyong ito ay maaaring magresulta sa isang lactacidemic coma (tingnan ang kabanata 7) na may 50% na namamatay.
Ang decompensation ng diabetes ay sinamahan ng isang pagtaas sa suwero ng lactate. Ayon sa datos ng G. G. Baranov at E. G. Gasparyan (1984), ang konsentrasyon ng lactic acid na istatistika ay makabuluhang lumampas sa pamantayan kahit na sa antas ng asukal sa dugo sa itaas 8.25 mmol / l, na may pagtaas ng glycemia, lactacidemia kahit na mas tumataas. Sa pagpapanumbalik ng kabayaran para sa metabolismo ng karbohidrat, ang nilalaman ng lactate ay na-normalize. Gayunpaman, ang GF Limanskaya et al.(1985) sa kalahati ng mga pasyente na may kasiya-siyang glycemia at glucosuria, natagpuan ang isang nadagdagan na nilalaman ng lactate. Ang stimulasyon ng anaerobic glycolysis na may biguanides kung sakaling ang kakulangan ng insulin ay nagpapalubha ng panganib ng labis na akumulasyon ng lactic acid.Ito ay pinaka-katangian ng phenformin, ngunit sa isang mas mababang sukat, butylbiguanide at lalo na dimethylbiguanide. Mapanganib lalo na ang mga Biguanides para sa mga pasyente kung saan ang diabetes ay pinagsama sa iba pang mga pathological na kondisyon na nag-aambag sa pagtaas ng edukasyon o naantala ang paggamit ng lactate
Dahil sa panganib ng labis na akumulasyon ng lactic acid, binibigyan ng limitasyon ng G. Baranov at E. G. Gasparyan (1984) ang mga indikasyon para sa monoterapi ng biguanide lamang sa mga kaso ng banayad at latent na diyabetis, at kahit na may katamtaman na diyabetis, itinuturing na kinakailangan upang pagsamahin ang mga biguanides sa mga gamot na sulfonylurea. Bukod dito, mag-apply-
na may decompensated diabetes, itinuturing silang makatwiran lamang kapag ang pag-aayuno ng glycemia ay mas mababa kaysa sa 8.25 mmol / L. Kung lumampas ito sa antas na ito, maipapayo na makamit ang kabayaran gamit ang ibang rehimen ng gamot at pagkatapos ay maaari itong mapalitan ng mga biguanides o magdagdag ng mga biguanides o sa sulfa
nilamide, o insulin.
Mga paghahanda sa Biguanide. Sa kasalukuyan, ang mga biguanides ng dalawang pangkat, naiiba sa istruktura ng kemikal, ay ginagamit (Talahanayan 10). Ang gamot ng pangatlong pangkat na phenethylbiguanide (magkasingkahulugan ng fenformin, dibotin), na ginamit bago, tulad ng ito ay naka-out, ay may pinakamataas na kakayahan upang pasiglahin ang pagbuo ng lactate sa mga biguanides. Sa mga nagdaang taon, ito ay tinanggal mula sa paggamit.
Glibutide (1-Butyl Biguanide Hydrochloride). Ang simula ng pagkilos ng gamot 1 / 2-1 na oras pagkatapos ng administrasyon, ang tagal ng isang mabisang epekto ng hypoglycemic ay 6-8 na oras.Ang pang-araw-araw na dosis ay nahahati sa 2 o 3 dosis. Upang maiwasan ang mga epekto, simulan ang paggamot sa 1 tablet sa umaga o 2 tablet pagkatapos ng agahan at hapunan. Ang glibutide ay dapat kunin sa dulo ng pagkain o pagkatapos kumain, hugasan ng tubig, nang walang mga nakagagalit na tabletas. Ang ilang mga may-akda ay inireseta ito 30-40 minuto bago kumain upang mapahusay ang epekto ng anorexigenic. Sa ilalim ng kontrol ng glycemia at glucosuria, ang dosis ng glibutide ay nadagdagan ng 1 tablet tuwing 3-4 na araw. Ang maximum na dosis sa isang maikling panahon ay 5-6 tablet. Ang pagiging epektibo ng gamot ay maaaring maaasahan tasahin 10-14 araw pagkatapos ng pagsisimula ng paggamit nito. Ang dosis ng pagpapanatili ay hindi dapat mas mataas kaysa sa 2-3 tablet. Kung lumiliko na hindi sapat upang mabayaran ang diyabetis, pagkatapos ay dapat kang lumipat sa isa pang regimen ng dosis (kapalit ng mga biguanides na may sulfanilamides o isang kombinasyon ng pareho). Sa isang kumbinasyon ng insulin na may adebit, ang dosis ng huli ay 1-2 tablet.
Ang isa pang regimen sa paggamot ay nagsasangkot ng appointment ng 2-3 tablet mula sa simula. Kung maaari, ang dosis ay kasunod na nabawasan.
Ang Glibutide ay ginawa sa USSR, ang analogue adebit ay ginawa sa Hungary sa mga tablet na 0.05 g, 50 tablet sa isang pakete.
Ang Buformin retard (isang kasingkahulugan para sa silubin retard) ay isang matagal na paghahanda ng 1-butylbiguanide hydrochloride na paghahanda. Ang simula ng pagkilos pagkatapos ng 2-3 oras, ang tagal ng 14-16 na oras, na nauugnay sa gamot na inireseta ng 1 tablet 1-2 'beses sa isang araw. Ang tagal ng epekto ng pagbaba ng asukal ay ibinibigay ng mabagal na pagsipsip ng gamot
sa mga bituka. Ang mga pinalalabas na pagpapalaya sa mga biguanides ay mas malamang na magdulot ng dyspepsia at mas mahusay na disimulado ng mga pasyente kaysa sa mga gamot na maikli.
Ang gamot ay magagamit sa GDR sa mga tablet na 0.17 g, sa isang pakete ng 50 tablet.
Glyph Ormin - 1,1-Dimethyl Biguanide Hydrochloride. Ang simula ng pagkilos sa pamamagitan ng Ug-1 h pagkatapos ng pangangasiwa, tagal ng 6-8 na oras.Ang paggamot ay nagsisimula sa isang solong dosis ng 1-2 tablet sa umaga habang o kaagad pagkatapos kumain. Sa hinaharap, ang dosis ay unti-unting nadagdagan sa 2-3 tablet 2-3 beses sa isang araw. Ang isang kumpletong hypoglycemic effect ay ipinakita sa 10-14 araw. Pagpapanatili ng dosis 1-2 tablet 2-3 beses sa isang araw.
Ginagawa ito sa USSR sa mga tablet na 0.25 g, sa isang pakete na 50 tablet.
Dformin retard - 1,1-Dimethylbiguanide hydrochloride. Tulad ng matagal na gamot na butylbigua-nida, ang epekto ng hypoglycemic ay nagsisimula pagkatapos ng 2-3 na oras at tumatagal ng 14-16 na oras pagkatapos ng pangangasiwa. Simulan ang paggamot na may 1 tablet sa umaga, kinuha o o pagkatapos kumain. Kung kinakailangan, dagdagan ang dosis ng 1 tablet bawat isa 3—4 ng araw. Ang maximum na dosis na inireseta para sa isang maikling panahon, 3-4 tablet. Pagpapanatili ng dosis - 1 tablet (sa umaga) o 2 sa agahan at hapunan. Ang pagiging epektibo ng gamot ay nasuri pagkatapos ng 10-14 araw ng paggamot.
Sa pamamagitan ng isang kumbinasyon ng diformin retard na may mga paghahanda ng insulin, ang pang-araw-araw na dosis ay 1-2 tablet. Kung ang pasyente ay tumatanggap ng 40 PIECES ng insulin o mas kaunti, pagkatapos ang kanyang dosis ay nagsisimula na mabawasan mula sa unang araw sa pamamagitan ng 2-4 PIECES bawat ibang araw. Sa isang pang-araw-araw na dosis ng insulin na higit sa 40 mga PIECES, kasama ang appointment ng diformin retard, ang dosis nito ay agad na nabawasan ng 1 / 3-1 / 2, at pagkatapos, kung maaari, patuloy itong mababawasan ng 2-4 PIECES bawat ibang araw Perelygin-A. A. et al., 1984.
Ginagawa ito sa Finland sa 0.5 g tablet, 100 tablet bawat pack.
Inireseta ang therapy ng insulin para sa mahigpit na tinukoy na mga pahiwatig. Sa ilang mga kaso, pinag-uusapan natin ang tungkol sa isang pansamantalang paglipat sa paggamot sa mga paghahanda ng insulin, na sinusundan ng pagbabalik sa nakaraang pamumuhay, sa iba pa - isang permanenteng insulin monotherapy o isang kombinasyon ng mga gamot ay inireseta.
insulin na may mga ahente ng hypoglycemic oral. Sa therapy ng insulin, ang lahat ng mga rekomendasyon sa pagdidiyeta at paghihigpit tungkol sa mga pasyente na may NIDDM ay mananatiling may kaugnayan.
Mga indikasyon. Ang isang ganap at kagyat na indikasyon para sa appointment ng insulin, tulad ng IDDM, ay diabetes ketoacidosis, ang pagbuo ng ketoacidemic, hyper-rosmolar at hyperlactacidemic precoma at koma. Inireseta ang insulin para sa lahat ng mga buntis na may diyabetis, kahit na ang kanilang pangangailangan para sa insulin ay napakaliit, pati na rin para sa buong panahon ng pagpapasuso.
Kinakailangan na lumiko sa paggamot sa insulin kapag ang mga gamot na oral hypoglycemic ay kontraindikado para sa pasyente: na may mga alerdyi sa kanila, malubhang pinsala sa atay at bato, mga kondisyon ng cytopenic. Ang therapy ng insulin ay din isang paraan ng pagpili para sa malubhang mga komplikasyon ng vascular ng diyabetes: yugto III retinopathy, nephroangiopathy na may kapansanan sa pag-andar ng bato, malubhang peripheral neuropathy, atherosclerotic okasyon ng mga mas mababang mga sakit sa paa na may mga pagbabago sa balat ng trophic at pagbabanta ng gangren.
Ang isang pansamantalang paglipat sa paggamot ng insulin ay ipinapayong para sa mga talamak na febrile disease (influenza, talamak na pneumonia, toxicosis ng panganganak sa pagkain, atbp.), Exacerbation ng talamak na impeksyon sa focal (pyelonephritis, cholecystitis, atbp.), Kung kinakailangan, interbensyon sa kirurhiko (tingnan sa ibaba). Minsan kinakailangan na pansamantalang magreseta ng insulin na may kaugnayan sa talamak na hindi nakakahawang sakit (myocardial infarction, talamak na cerebrovascular aksidente) kung nagdudulot sila ng decompensation ng diabetes.
Ang therapy ng insulin ay ipinahiwatig para sa mga pasyente na may pangunahing pagtutol sa sulfonamide, na bumubuo ng 15-20% ng mga taong may bagong nasuri na NIDDM Boden, 1985, kung ang kapalit ng mga sulfonylureas na may biguanides ay hindi epektibo. Bago gumawa ng isang paghuhusga sa pangunahing pagkasensitibo sa mga derivatives ng sulfonylurea, kinakailangan upang matiyak na ang mga pasyente ay sumunod sa mga rekomendasyon sa pagdidiyeta, pati na rin sa kawalan ng anumang kadahilanan na sumusuporta sa pagbulok ng diyabetis (latent pyelonephritis, talamak na suppurative otitis media, sinusitis, atbp.).
Tulad ng nabanggit sa itaas, sa mga pasyente na matagumpay na ginagamot para sa isang tiyak na tagal ng mga paghahanda ng sulfonylurea, ang pangalawang pagtutol sa kanila ay bubuo.
Sa paggamot ng mga pasyente na ito, dahil bumababa ang pagiging sensitibo sa sulfanilamides, kinakailangan na palagiang palitan ang mga gamot na may mas mababang aktibidad ng pagbaba ng asukal sa mas aktibo, isang kombinasyon ng sulfanilamides sa mga biguanides. Kung ang maximum na pinahihintulutang dosis ng sulfonamides (o ang kanilang pagsasama sa mga biguanides) sa panahon ng makatwirang diet therapy na walang impeksyon at iba pang mga nakababahalang impluwensya ay huminto upang magbigay ng buong kabayaran para sa diyabetis, kung gayon ang pasyente ay inireseta ng insulin.Sa sitwasyong ito, mali ang palaging itigil ang mga ahente sa bibig, lalo na sa mga sobrang timbang na mga indibidwal na nangangailangan ng mataas na dosis ng insulin sa lahat ng mga sumunod na kahihinatnan. Sa ilang mga pasyente, ang minimum na dosis ng insulin na kinakailangan upang makamit ang kabayaran sa diabetes ay dapat idagdag sa nakaraang regimen ng gamot. Tulad ng ipinakita ng mga espesyal na pag-aaral, sa mga nasabing kaso, ang basal na antas ng insulin at C-peptide sa dugo ay normal, ngunit ang kapasidad ng reserve cells ng mga beta cells ng islet na pancreatic apparatus ay nabawasan. Ang mga pasyenteng ito ay tinutukoy bilang "kinakailangang subtype ng insulin" ng NIDDM Balabolkin M. I., 1986.
Hindi masasabi na ang pangalawang sulfanilam-resistensya ay tila heterogenous. Sa ilang mga kaso, batay ito sa pagtaas ng kakulangan sa insulin. Sa mga pasyente na ito, mayroong isang progresibong pagbaba sa nilalaman ng C-peptide sa dugo, ang mga antibodies sa islet na ibabaw ng antigens at cytoplasm ay tinutukoy, ang sakit ay tumatagal sa ilang mga tampok na katangian ng IDDM. Sa ganitong mga kaso, kung nakikita ng doktor ang isang kumpletong pagkawala ng epekto ng pagbagsak ng asukal ng sulfonamides, dapat silang mapalitan ng mga paghahanda sa insulin. Ang mga modernong may-akda na si Rendell, 1983, Hsieh et al., 1984 ay inirerekumenda na, kapag pinalitan ang oral na pagbaba ng asukal sa insulin therapy, dapat silang tumuon sa nilalaman ng C-peptide sa dugo, kung maaari. Ang mga mode ng insulin therapy ay pareho sa para sa IDDM.
PAGSUSURI NG DIABETIC ANGIOPATHIES
Ang pangunahing bagay sa paggamot at pag-iwas sa mga angathathies ng diabetes ay ang matatag na kabayaran ng diabetes mellitus anuman ang uri ng klinikal na ito. Ito presupposes, una sa lahat, isang sapat na diyeta, marahil indibidwal. Ang isang makatwirang pagpili ng paghahanda ng insulin ay mahalaga para sa IDDM.
mga ginagawang insulins na maikli. Sa mga kaso ng NIDDM, kung hindi posible na makamit ang kabayaran sa diyeta at ehersisyo, inirerekomenda ang paggamit ng mga gamot na nagpapababa ng asukal sa pangalawang henerasyon. Ang paggamit ng mga biguanides ay dapat magkaroon ng mas mahigpit na mga pahiwatig dahil sa posibilidad ng lactic acidosis.
Sa obserbasyon ng dispensaryo, ang maayos na pagsasanay na pagsasanay ng mga pasyente sa pagpipigil sa sarili ay napakahalaga. Una sa lahat, ito ang pagsasanay ng mga pasyente na may makatwirang dietotherapy, na isinasaalang-alang ang mga gastos sa enerhiya at paggamot sa insulin at oral hypoglycemic na gamot. Maaari mong gamitin ang mga metro ng isang balanseng diyeta, partikular, ang calculator na "Ration" ni Vorobyov, batay sa isang linya ng linya, upang makalkula ang halaga ng enerhiya at komposisyon ng kemikal ng pagkain. Ang konsepto ng isang nakapangangatwiran na diyeta ay dapat hindi lamang may sakit, kundi pati na rin ang mga miyembro ng kanyang pamilya. Sa bahay, ang pasyente ay gumagamit ng mga marka ng tagapagpahiwatig upang matukoy ang glucose (glucoseotest) sa ihi at dugo. Ang pasyente ay dapat na malinaw na sundin ang lahat ng mga reseta ng doktor, magagawang tumpak na mag-dosis at mangasiwa ng insulin, at magkaroon ng kamalayan ng oras ng maximum na epekto nito upang maiwasan ang hypoglycemia bilang isang mahalagang kadahilanan ng peligro para sa mga angathathies ng diabetes.
Ang napakahalaga ay ang pag-normalize ng bigat ng katawan, na nag-aambag sa kabayaran ng diabetes mellitus at sa gayon ang pag-iwas sa mga diabetes na angiopathies.
Ang papel na ginagampanan ng arterial hypertension bilang isang kadahilanan ng peligro para sa mga angathathies ng diabetes ay napatunayan, at samakatuwid ang kontrol sa presyon ng dugo ay isa sa mga mahahalagang kondisyon para sa paggamot at pag-iwas sa mga diabetes na angiopathies.
Ang mga pasyente sa diabetes ay hindi dapat manigarilyo, dahil ang paninigarilyo ay nag-aambag sa pag-unlad at pag-unlad ng angiopathies. Ang isang tiyak na gawain ay dapat isagawa kasama nila sa direksyon na ito.
Ang pagbubuntis ay maaaring maging sanhi ng pag-unlad ng retinopathy at angionephropathy. Ang mga babaeng may diyabetis ay dapat na iingat laban sa pagbubuntis.
Ang isang mahalagang kadahilanan sa pag-iwas sa paa ng diabetes ay permanenteng kalinisan ng balat.Dapat itong isama araw-araw na paghuhugas ng mga paa na may maligamgam na tubig at neutral na sabon at pagkatapos ay punasan ang mga ito, lalo na sa mga fold ng balat at sa mga kama ng kuko. Ipinagbabawal ang mga pasyente na lumakad sa walang sapin. Mahalagang maiwasan ang mga pinsala, kahit na ang pinakamaliit, na magsuot ng komportableng malambot na sapatos: hindi katanggap-tanggap na gumamit ng makulayan ng yodo, puro solusyon ng potassium permanganate, keratolytic plasters nang walang espesyal na pahintulot mula sa isang doktor. Maaari mong i-trim ang mga kuko lamang pagkatapos ng paghuhugas, pag-iwas sa pagbawas at pinsala, maiwasan ang mga pagkasunog at nagyelo, huwag gumamit ng mga mainit na pampainit, huwag gumamit ng mga matulis na bagay upang linisin ang mga subungual na puwang, magsasagawa ng napapanahong paggamot ng mga kuko sa ingrown, nagpapaalab at iba pang mga sugat ng balat ng paa.
sa kaso ng mga pinsala, agad na kumunsulta sa isang doktor, huwag makisali sa paggamot sa sarili ng mga mais at mais.
Mahalaga sa pag-iwas sa mga diabetes na angiopathies ay ang paggamot ng mga nakakahawang sakit at magkakasamang mga sakit na nag-aambag sa agnas ng diabetes.
Sa proseso ng pagsubaybay sa mga pasyente, kinakailangan upang subaybayan ang mga tagapagpahiwatig ng platelet at pulang pagsasama-sama ng selula ng dugo, na direktang nauugnay sa pagbuo ng mga angiopathies ng diabetes.
Sa paggamot ng mga diabetes na angiopathies, ang paggamit ng angioprotectors (etamsilate, dicinone, dobesilate, doxium, trental, divascan, parmidin, prodectin), anabolic steroid (nerobol, retabolil, methandrostenolone, silabolil), hypocholesterolemic na gamot (clofibonib, nikotinic acid (nicoshpan, pagsunod, teonikol), bitamina (ascorutin, B bitamina, retinol), pati na rin ang mga halamang panggamot (camel thorn - lagohilus, eleutherococcus, blueberry leaf, nettle).
Ang paggamot sa mga gamot na ito, tulad ng ipinakita ng karanasan ng IEEiHG ng Academy of Medical Sciences ng USSR, ay lubos na epektibo laban sa maraming mga klinikal na pagpapakita ng mga diabetes na angiopathies. Gayunpaman, dapat itong isagawa lalo na sa mga kondisyon ng kabayaran sa diabetes. Ang kanilang paggamit ay nagbibigay-daan sa amin upang makamit hindi lamang isang pagpapabuti sa ophthalmoscopic fundus picture (pagbabawas ng edema, pagdurugo,
exudates), ngunit din ang pagtaas ng visual acuity Mazowieckiy A. G., 1983, 1984. Gayunpaman, ang paggamit ng mga gamot na ito ay dapat na pangmatagalan, kurso at maingat na kinokontrol. Kung ang non-proliferative na diyabetis retinopathy ay sinamahan ng retinal edema o malubhang at mabilis na pag-unlad ng exudation, maaari nating isipin ang tungkol sa mga indikasyon para sa photocoagulation.
Sa proliferative at preproliferative retinopathy, ang photocoagulation ay ginagamit nang mas malawak at, ayon sa ilang mga mananaliksik, ay halos ang epektibong paraan ng paggamot. Mga indikasyon para sa laser photocoagulation (karaniwang isang argon o xenon laser ay ginagamit): 1) katamtaman o malubhang neovascularization sa optic disc, 2) katamtaman o malubhang neovascularization sa ibang mga bahagi ng retina na nauugnay sa preretinal hemorrhages o vitreous hemorrhages, 3) optic nerve disc na may vitreous hemorrhage o preretinal hemorrhage. Gayunpaman, ang pag-photocoagulation ng laser ay maaari ring maisagawa kapag kinakailangan upang maantala ang pag-usad ng retinopathy ng diyabetis, kadalasan sa yugto ng preproliferative retinopathy. Gayunpaman, sa ilang mga kaso, ang pagpapatupad nito ay maipapayo din sa mga naunang yugto. Ang isang kinakailangang kondisyon para sa laser photocoagulation ay ang fluorescence angiography, na nagbibigay-daan upang matukoy ang mga vascular disorder sa retina, ang kanilang lokalisasyon at kalubhaan. Ang Fluorescence angiography ng retina ay nagtatatag ng maagang vascularization ng retina at sa gayon ay tinutukoy ang mga indikasyon para sa laser photocoagulation.
Sa mga diskarte sa laser sa mga nakaraang taon, ang panretinal photocoagulation Esperance, 1978, pati na rin ang lokal o focal photocoagulation, ay ginagamit nang mas madalas.Ang parehong uri ng mga ginamit na laser ay nagdudulot ng pagkasunog sa antas ng retinal pigment epithelium at pagkasira ng retina at bahagi ng choroidal membrane sa lugar nito. Sa una, ang site ng paso ay mukhang isang puting tuldok, pagkatapos ng ilang linggo na ito ay naging pigment. Sa karamihan ng mga kaso, mayroong isang reverse development ng mga vessel ng dugo at isang pagpapabuti sa suplay ng dugo sa retina. Ang mga side effects ng photocoagulation kapag inilalapat ang panretinal technique ay isang pagbawas sa mga visual na larangan at pangalawang pagbawas sa paningin sa gabi bilang isang resulta ng pagkasira ng peripheral photoreceptors. Ang mga epekto na ito ay hindi gaanong binibigkas kapag gumagamit ng isang argon laser.
Sa vitreous hemorrhages at retinal detachment, ginamit ang vitrectomy sa mga nagdaang taon, na binubuo sa pag-alis ng vitreous body at pinapalitan ito ng isang isotonic sodium chloride solution. Ang mga indikasyon para sa vitrectomy ay ulap ng vitreous body bilang isang resulta ng pagdurugo sa parehong mga mata, pag-ulap ng vitreous body bilang isang resulta ng pagdurugo sa isang mata na may matalim na pagbawas sa visual acuity sa iba pa, retinal detachment na kinasasangkutan ng macular area ng retina, madalas na paulit-ulit na pagdurugo sa vitreous na katawan. Ang karanasan ng naturang operasyon ay nagpapakita ng posibilidad ng pagtaas ng visual acuity, ngunit kinakailangan upang pag-aralan ang mga pangmatagalang resulta.
Ang paggamot ng diabetes naionionropropathy ay batay din lalo na sa kabayaran para sa diyabetis. Mahalaga na mapanatili ang patuloy na kabayaran sa lahat ng mga yugto ng diabetes na nephropathy. Ang yugto ng nephrotic ay may mga tampok na nauugnay sa pagtaas ng sensitivity sa insulin. Mayroong pagbaba ng glucose sa dugo, isang pagbawas sa pangangailangan ng insulin. Ito ay dahil sa isang pagbawas sa pagkasira ng insulin sa mga bato, isang pagbawas sa mga proseso ng pagbuo ng glucose sa atay. Sa kauna-unahang pagkakataon tulad ng isang pagpapabuti sa metabolismo ng karbohidrat ay inilarawan ng Zubrod (Zubrod-Dan phenomenon). Kasabay nito, sa panahon ng paggamot ng mga pasyente na may diyabetis na may Zubrod-Dan na kababalaghan, ang insulin ay hindi dapat ganap na iurong. Sa mga nasabing kaso, ang inireseta ng insulin sa mga praksiyon, karaniwang isang gamot na panandaliang kumikilos.
Ang isang mahalagang sangkap ng paggamot ng diabetes nephropathy ay diyeta. Mas maaga ito ay magiging kaugalian na limitahan ang nilalaman ng protina sa diyeta ng mga pasyente na may diabetes na nephropathy habang pinapanatili ang sapat na halaga ng enerhiya ng pagkain.Kaya, itinuturing ng mga Amerikanong pasyente na kinakailangan na mabawasan ang nilalaman nito sa 30-50 g / araw. Kasabay nito, inirerekumenda na limitahan ang pagpapakilala ng likido sa 1200-1500 ml / araw. Ang paghihigpit sa protina ay batay sa katotohanan na ang pag-convert ng 1 g ng protina ay nagdaragdag ng nilalaman ng urea ng dugo ng 0.3 g. Ang minimum na antas ng protina kung saan ang isang may sapat na gulang ay maaaring mapanatili ang isang basal na antas ng metabolismo ng urea at ang konsentrasyon nito sa dugo ay nananatiling malapit sa normal ay 0.3 g / (kg-day), tumutugma ito sa 21 g para sa isang taong may bigat ng 70 kg. Gayunpaman, ang pagkawala ng protina na may pare-pareho ang proteinuria ay humahantong sa hypoalbuminemia at kakulangan sa protina, at mas malinaw na anemia ay natagpuan din. Kaugnay nito, dapat isaalang-alang ang paghihigpit sa protina
maingat. Hindi kinakailangan ang paghihigpit sa protina kung ang dugo ng urea ay hindi mas mataas kaysa sa 25 mmol / L (150 mg%). Dapat ding pansinin na may protina na sodium chloride ay pumapasok sa katawan ng pasyente. Dahil sa katotohanan na sa diyeta ng pasyente sa pre-nephrotic at nephrotic na yugto ng nephropathy ng diabetes ay hindi dapat higit sa 2 g ng sodium klorida bawat araw, ang paghihigpit ng protina sa isang tiyak na lawak ay nangangahulugan din ng paghihigpit sa asin. Ang paggamot ng edema ay isinasagawa hindi lamang sa pamamagitan ng paglilimita ng asin at protina, kundi pati na rin sa pamamagitan ng paggamit ng diuretics (furosemide, paghahanda ng ethacrylic acid, brinaldix). Ang mga malalaking dosis ng diuretics ay bihirang ginagamit, tanging may lumalaban na edema. Ang pag-aalis ng sodium sa ihi ay maaaring maglingkod bilang isang tagapagpahiwatig ng pagiging epektibo ng saluretics at ang posibleng pagwawasto ng kanilang dosis.Ang Furosemide ay karaniwang inireseta sa isang dosis ng 40 mg 2-3 beses sa isang araw hanggang 500 mg 2 beses sa isang araw na may lumalaban na edema sa ilalim ng kontrol ng pag-aalis ng sodium sa ihi. Kadalasan kailangan mong baguhin ang mga gamot. Kasabay ng diuretics, infusions at decoctions ng mga halamang gamot na ginagamit (bearberry, juniper fruit, field horsetail, orthosiphon, lingonberry leaf). Kapaki-pakinabang din na gamitin ang gamot na lespinephril, na nakuha mula sa mga tangkay at dahon ng isang leguminous na halaman ng capillary lespedesa at ginawa sa anyo ng isang alkohol na solusyon o lyophilized extract para sa iniksyon. Nagbibigay ito ng isang diuretic na epekto, at bilang karagdagan, binabawasan ang azotemia.
Ang paggamot ng arterial hypertension ay isinasagawa gamit ang mga modernong lubos na aktibong gamot na antihypertensive. Ang paggamot ng hypertension ay ipinahiwatig para sa diastolic na presyon ng dugo sa itaas ng 95 mm Hg. Art. at systolic sa itaas 160 mm Hg. Art.
Maipapayo na gumamit ng angioprotectors (trental, prodectics, dicinone, doxium). Sa ilang mga kaso, pinapabuti nila ang creatinine at residual nitrogen, bawasan ang proteinuria. Ang mga pasyente na may diabetes nephropathy, lalo na sa mga pre-nephrotic at nephrotic na yugto, madalas na nagkakaroon ng pagkabigo sa puso, at samakatuwid ay kinakailangan ang paggamit ng mga glycosides ng cardiac.
Sa kaso ng anemia, ipinapahiwatig ang paghahanda ng iron, pagsasalin ng dugo o mga pulang selula ng dugo. Sa lahat ng mga kaso, kapaki-pakinabang na magreseta ng mga bitamina.
Ang paggamot sa nephropathy ng diabetes ay dapat na kumpleto at nangangailangan ng isang mahusay na pag-unawa sa kalagayan ng pasyente mula sa doktor.
Ang paggamit ng mga gamot na oral hypoglycemic (maliban sa glurenorm, na excreted sa pamamagitan ng mga bituka
nick) ay kontraindikado dahil sa posibilidad ng kanilang pagsasama at pagbuo ng malubhang hypoglycemia.
Sa mga kaso ng pagkabigo sa paggamot at pagtaas ng pagkabigo sa bato, ang mga pasyente ay sumasailalim sa peritoneal dialysis. Ang paglilipat sa bato para sa mga pasyente na may diabetes nephropathy ay nauugnay sa makabuluhang mga paghihirap. Ang average na pag-asa sa buhay ng mga pasyente na may transplanted na bato ay nag-iiba, ayon sa isang bilang ng mga dayuhang klinika, mula 6 hanggang 30 buwan. Gayunpaman, ang pagbuo ng mga pamamaraan ng dialysis at paglipat ay nagpapatuloy at nagbibigay ng pag-asa para sa tagumpay.
Tungkol sa mga sintomas
Sa isyu ng isang mas matagumpay na pag-unawa sa anumang sakit, mayroong isang malinaw na pagkilala sa lahat ng mga sintomas nito. Ginagawa nitong posible hindi lamang sa isang maagang yugto upang ihinto ang anumang karamdaman, sa partikular na diabetes mellitus, ngunit upang mas maintindihan din ang likas na katangian nito. Kaya, ano ang mga pangunahing sintomas ng diabetes ng type 1, na naiiba sa pag-asa sa insulin at may tulong ba ng abukado?
Ang mga palatanda na ito ay ang mga sumusunod:
- pakiramdam ng pagkatuyo sa bibig at uhaw,
- makabuluhang polyuria at pagbaba sa index ng katawan,
- kahinaan at nabawasan ang kakayahang magtrabaho,
- nadagdagan ang gana
- nangangati sa balat at sa perineum, kung saan hindi mai-save ang abukado.
Ang ilan ay nagreklamo din ng mga sintomas tulad ng pyoderma at furunculosis. Ang pananakit ng ulo, mga pagkagambala sa pagtulog, isang mataas na antas ng inis, sakit sa lugar ng mga kalamnan ng puso at guya ay madalas na sinusunod. Dahil sa pagbaba ng kaligtasan sa sakit at ang kakayahang pigilan ang mga impeksyon, ang ganitong uri ng diyabetis ay madalas na bubuo ng tuberkulosis, nagpapaalab na sakit ng bato at mga kaugnay na mga landas. Pinag-uusapan namin ang tungkol sa pyelitis at pyelonephritis. Ang kondisyong ito ay nailalarawan sa pamamagitan ng ang katunayan na ang isang nadagdagan na ratio ng glucose ay lumilitaw sa dugo, at sa ihi, sa kabaligtaran, glucosuria.
Sa pamamagitan ng oras na diabetes, na nakasalalay sa insulin, ay nakilala, maraming mga pancreatic beta cells ay hindi maibabalik.
Ito ang mga sintomas ng ipinakita na sakit, na nagpapahiwatig na ang uri ng 1 diabetes ay nakabuo na.
Mga sanhi at tampok ng diabetes na nakasalalay sa diabetes mellitus
Para sa paggamot ng mga kasukasuan, matagumpay na ginamit ng aming mga mambabasa ang DiabeNot. Pagkakita ng katanyagan ng produktong ito, nagpasya kaming mag-alok ito sa iyong pansin.
Bagaman ang mga paghahanda ng insulin ay paminsan-minsan ay inireseta para sa mga pasyente na may type 2 diabetes, ang mga doktor ay tradisyonal na tinatawag na type 1 diabetes na umaasa sa insulin, dahil ang sakit na ito sa katawan ay huminto upang makagawa ng sariling insulin. Sa pancreas ng mga taong nasuri na may diyabetis na nakasalalay sa insulin mellitus, halos walang mga cell na naiwan upang makagawa ng hormon na ito ng protina.
Ang isang diagnosis ng type 2 diabetes mellitus ay nangangahulugan na ang pancreas ay gumagawa ng insulin, ngunit alinman ito ay mas mababa sa kinakailangan o ang mga cells sa katawan ay kulang ng isang normal na halaga ng hormon. Ang metabolismo sa type 2 diabetes ay madalas na natulungan lamang sa isang diyeta at napiling maayos na pisikal na aktibidad, at ang insulin ay hindi kinakailangan para sa mga naturang pasyente. Samakatuwid, pinaniniwalaan na ang diyabetis 2 ay hindi-diabetes na nakasalalay sa diabetes mellitus. Kung kailangan mong magreseta ng insulin, sinabi nila na ang diabetes 2 ay naging umaasa sa insulin. Ngunit hindi ito nangyayari sa lahat ng mga pasyente.
Ang Type 1 na diabetes mellitus ay mabilis na bubuo, kadalasan sa maagang pagkabata o sa mga kabataan, samakatuwid ang iba pang pangalan ay "juvenile". Maaari mong ganap na pagalingin ito sa pamamagitan lamang ng paglipat ng pancreas sa pasyente, ngunit pagkatapos ng naturang operasyon ang mga tao ay kailangang uminom ng mga gamot sa buong buhay nila upang sugpuin ang kaligtasan sa sakit upang hindi ito mapunit. Ang pangangasiwa ng insulin sa pamamagitan ng iniksyon ay may mas maliit na epekto sa kalusugan, at may wastong therapy sa insulin, ang mga diabetes na may type 1 diabetes ay maaaring humantong sa parehong pamumuhay tulad ng malulusog na tao.
Arthropathy bilang isang komplikasyon
Ang arthropathy sa diyabetis ay nangyayari sa katawan ng pasyente na may matinding porma ng pinagbabatayan na patolohiya, madalas na ang pagpapakita ng komplikasyon ay nangyayari sa isang batang edad na 25-30 taon. Sa kawalan ng isang sistematikong paggamot ng diabetes, ang arthropathy ng diabetes ay maaaring umunlad sa katawan ng pasyente 5-8 taon lamang pagkatapos ng pagpapakita ng pinagbabatayan na patolohiya.
Sa may kapansanan na metabolismo ng karbohidrat, na kung saan ay kasama ng diyabetis, pagsasama-sama ng maraming mga sistema sa katawan ay nagsisimula, kabilang ang buto at kalamnan ng neuromuscular. Ang patolohiya ng buto ay nagsisimula upang mabuo batay sa acidosis at ang proseso ng pagpapahusay ng paggawa ng mga asing-gamot ng calcium mula sa katawan ng tao.
Dahil sa ang katunayan na ang arthropathy ay nangyayari bilang isang komplikasyon ng napakabigat na anyo ng diabetes, ang buong paggamot ng komplikasyon ay dapat na mahigpit na kontrolado ng isang endocrinologist. Ang mga pamamaraan ng therapeutic ay kinakailangang kasama ang parehong therapy sa insulin at ang paggamit ng mga gamot na anti-namumula.
Tungkol sa mga kadahilanan
Hindi gaanong kawili-wili at mahalaga ay ang tanong kung ano ang eksaktong nagtutulak sa pag-unlad sa mga diyabetis ng isang anyo ng sakit na may pag-asa sa insulin. Una sa lahat, dapat tandaan ang isang genetic predisposition. Ito ay isang kadahilanan ng pangunahing pagkakasunud-sunod, na sa maraming paraan ay talagang susi. Gayundin, ang pagbuo ng ganitong uri ng sakit ay naiimpluwensyahan ng maraming mga kadahilanan sa kapaligiran.
Ito ay ang mga ito ay may isang tiyak na epekto sa katotohanan na sa mga taong may kahit na ang pinaka-malayong genetic predisposition, ang dependence ng hormone ay ganap na naipakita. Bilang karagdagan, ang ilang mga sintomas ay nagpapahiwatig na ang nakakahawa at mga problema sa virus ay maaaring maging isang nakakaakit na kadahilanan.
Ang posibilidad ng pagbuo ng type 1 diabetes sa mga bata, kapag ang sakit na ito ay nakikilala sa ibang tao mula sa isang miyembro ng pamilya ng pangunahing antas ng pagkamag-anak, lima lamang sa 10%. Ang pagkakaroon ng diabetes mellitus na independiyenteng ng insulin sa mga magulang ay nagbibigay ng posibilidad na makita ang diyabetis na nakasalalay sa diabetes mellitus sa mga bata.
Sa gayon, ligtas na sabihin na ang virus na maaaring makahawa sa isang beta cell ay sa maraming mga kaso ang provoke factor sa kapaligiran. Ang ganitong mga impeksyon ay maaaring mag-trigger ng pagbuo ng sakit sa sumusunod na dalawang paraan:
- bilang resulta ng aktibong pagkawasak at pamamaga ng mga islet sa pancreas,
- bilang isang resulta ng pagpapahina ng mga tugon ng immune sa pangkalahatan.
Kaya, kinakailangang bigyang pansin ang lahat ng mga sintomas na lumabas upang makayanan ang ganitong uri ng sakit sa lalong madaling panahon.
Sa isang mabagal na kurso ng sakit, ang hitsura ng mga tukoy na antibodies sa mga selula ng islet-type sa panahon na ang ratio ng glucose ng dugo ay hindi pa rin sa itaas ng ipinahiwatig na pamantayan ay dapat isaalang-alang ang pinakaunang sintomas ng mga pagbabago.
Pagkatapos nito, nagsisimula ang susunod na yugto, kung saan ang tanging paglilipat sa mga tuntunin ng metabolismo ay dapat isaalang-alang na isang makabuluhang pagbaba sa pagtitiis ng asukal, ngunit ang ratio ng glucose sa dugo sa isang walang laman na tiyan ay nananatiling optimal pa rin.
Sa susunod - ang ikatlong yugto - malubhang hyperglycemia form sa isang walang laman na tiyan, ngunit ang ketosis ay hindi pa rin sinusunod.
Mula sa isang medikal na pananaw, ang mga pagpapakita na ito ay katibayan ng di-dependensya na diabetes mellitus. Matapos ang pagpasa ng isang tiyak na tagal ng oras sa mga nakababahalang sitwasyon, maaaring magkaroon ng isang pag-asa sa hormone ng hormone at tiyak na ketoacidosis. Sa karamihan ng mga pasyente na may diyabetis na walang pag-asa sa insulin at labis na katabaan, ang isang hindi mapanghimasok na yugto ng autoimmune ng sakit ay maaaring mabuo. Kasabay nito, ang mga antibodies ay nakakaranas ng isang paglabag sa pagtatago kahit bago ang beta cell ay pisikal na nasira. Sa oras na ang sakit ay maliwanag na, isang makabuluhang halaga ng mga cell na gumagawa ng insulin ay nasa isang nawasak na estado.
Kaya, hindi bababa sa tatlong yugto ay maaaring makilala, na nagpapahiwatig na ang pagbuo ng pag-asa sa insulin ay nangyayari. Mahalagang isaalang-alang na sa maraming mga sitwasyon nangyayari ito sa iba't ibang mga paraan, at samakatuwid imposible na matukoy ang isang 100% na pag-asa sa anumang mga kadahilanan at pagpapakita.
Tungkol sa therapy sa insulin
Ang tanging at epektibong pamamaraan ng paggamot sa kasalukuyang kaso ay dapat isaalang-alang na therapy sa insulin, na mayroon ding sariling mga tiyak na patakaran. Una sa lahat, kailangan mong malinaw na matukoy ang pangangailangan sa bawat araw sa ratio ng mga calorie. Ginagawa ito batay sa bigat ng katawan, sa loob kung saan kinakalkula ang kinakailangang ratio ng mga karbohidrat, taba at protina. Ang isang tiyak na diyeta ay binuo, isinasaalang-alang ang sistema ng mga katumbas sa balangkas ng pagkain at nutrisyon para sa mga matatanda, habang binabawasan ang ratio ng mga calorie mula sa dami mismo ay kinakailangan.
Ang papel ng diyeta sa paggamot ng mga pasyente ay nakasalalay sa uri ng karamdaman.
Kaya, para sa mga may diyabetis at tumatanggap ng insulin, kinakailangan na ipamahagi ang mga calorie upang maiwasan ang hypoglycemia.
Ang hormon ay kinakailangan ng lahat na nakaranas ng type 1 na diyabetis, ngunit kahit na sa pagpapakilala ng karaniwang insulin, magiging may problemang mapanatili ang ratio ng glucose sa dugo sa buong araw.
Ang sumusunod na mga regimen ng insulin therapy ay binuo:
- pamantayan
- maraming mga iniksyon sa ilalim ng balat,
- patuloy na pagbubuhos ng insulin sa ilalim ng balat.
Mayroon ding ilang iba't ibang mga uri ng insulin, na nag-iiba sa antas ng tagal: mabilis na pagkakalantad, na average na tagal ng pagkakalantad, na tumatagal kahit na mas mahaba. Mahalaga na bago ang matagal na aktibidad sa pisikal na eroplano, nabawasan ang dosis ng hormone.
Sa ngayon, tulad ng ipinapakita sa kasanayan, ang karamihan sa mga diabetes ay nakapag-iisa na kontrolin ang kanilang kondisyon sa mga tuntunin ng insulin. Iniksyon nila ang kanilang sarili, inaayos ang kondisyon. Kaya, ang espesyalista ay nakikibahagi lamang sa appointment at pana-panahong pagsubaybay sa antas ng hormone. Gayunpaman, sa ilang mga kaso, kapag ang isang tao ay hindi magagawa ito sa kanyang sarili, kinakailangan ang karagdagang suporta.
Pag-asa sa diyabetis sa diyabetis - ang unang uri ng sakit - ay higit pa sa isang seryosong problema na nangangailangan ng pinakamabilis at pinaka-kwalipikadong solusyon. Sa koneksyon na ito, dapat mong tandaan ang tungkol sa lahat ng mga sintomas na pumupukaw sa hindi pangkaraniwang bagay na ito at alalahanin na maaaring magkaroon ng iba't ibang mga kadahilanan na magiging isang katalista para sa pagbuo at pag-unlad ng pag-asa sa hormon.
Paano hindi makaligtaan ang mga sintomas ng diabetes
Kung ang unang 1 diabetes ay unang lumitaw sa isang bata o kabataan, ang mga sintomas ng sakit ay hindi madaling sineseryoso. Halimbawa, sa init ng tag-init, hindi lahat ng mga magulang ay binibigyang pansin ang katotohanan na ang sanggol ay palaging nauuhaw. Ang nadagdagang pagkapagod at kapansanan sa visual, lalo na sa mga mag-aaral hanggang grade 2 at mga mag-aaral sa high school, ay madalas na maiugnay sa pagtaas ng pag-load, at pagbaba ng timbang sa pag-aayos ng hormonal, sobrang paggawa, atbp.
Kung ang nakababahala na mga sintomas ng pagsisimula ng type 1 diabetes napansin, sa ilang mga tao ang biglaang pag-sign ng sakit ay biglaang ketoacidosis. Sa una ito ay kahawig ng pagkalason: mayroong pagduduwal, pagsusuka, kung minsan ay sakit ng tiyan. Ngunit hindi tulad ng pagkalason sa pagkain, na may ketoacidosis ay may gana itong matulog o malito ang kamalayan. Ang pangunahing sintomas nito ay ang paghinga ng acetone. Ang Ketoacidosis ay maaari ring maganap sa type 2 diabetes, ngunit alam ng mga pasyente at kanilang kamag-anak kung paano nangyari ito. Sa unang pagpapakita ng type 1 diabetes, maaaring hindi inaasahan, at ito ay mas mapanganib.
Ang kahulugan at mga prinsipyo ng therapy sa insulin
Ang mga prinsipyo ng therapy sa insulin ay napaka-simple. Sa isang malusog na tao, ang pancreas pagkatapos ng pagkain ay nagbibigay ng kinakailangang bahagi ng insulin sa dugo, ang mga cell ay sumisipsip ng glucose mula sa dugo, at ang antas nito ay bumababa. Sa mga taong may type 1 diabetes at type 2 diabetes, ang mekanismo na ito ay nasira, bagaman sa iba't ibang mga kadahilanan, at dapat itong simulahin nang manu-mano. Upang piliin ang kinakailangang dosis ng hormone, kailangan mong malaman kung gaano karaming mga karbohidrat ang nakukuha namin sa iba't ibang mga produkto, at kung magkano ang kinakailangan ng insulin upang maproseso ang mga ito.
Ang calorie na nilalaman ng pagkain ay hindi nauugnay sa kung gaano karaming mga karbohidrat ang nasa loob nito, samakatuwid, ang mga calories ay dapat mabibilang lamang kung ang uri 1 o type 2 na diyabetis ay sinamahan ng labis na timbang. Hindi tulad ng mga may type 2 na di-insulin-dependant na diabetes mellitus, ang isang diyabetis ay hindi palaging kinakailangan na may type 1 diabetes.
Sa pamamagitan ng pagkontrol sa antas ng asukal sa dugo at pagpili ng tamang dosis ng insulin, ang isang diyabetis ay maaaring kumain tulad ng malusog na tao. Gayunpaman, dapat niyang malaman na walang isang tamang tamang regimen ng insulin para sa lahat na nasuri na may diyabetis. Ang antas ng glucose sa iba't ibang mga tao ay nag-iiba depende sa oras ng araw at oras ng taon, sa pisikal na aktibidad ng isang tao, maaari itong magbago sa pagtaas ng temperatura, halimbawa, na may isang sipon.
Iyon ang dahilan kung bakit ang bawat pasyente na may type 1 diabetes ay dapat nakapag-iisa na matukoy ang antas ng asukal sa kanilang dugo at kalkulahin ang dosis ng insulin. Ang isang talaarawan sa pagmamasid sa sarili ay kinakailangan din para sa mga taong may type 2 diabetes na hindi iniksyon ang insulin. Mas mahaba ang oras ng pagmamasid, mas madali para sa pasyente na isaalang-alang ang lahat ng mga tampok ng kanyang sakit. Ang talaarawan ay tumutulong sa kanila na makontrol ang kanilang diyeta, pamumuhay, at hindi makaligtaan ang sandali kung ang diyabetis na hindi umaasa sa insulin ay maaaring maging type 2 na diyabetis na umaasa sa insulin.
Alin ang insulin ay mas mahusay?
Sa type 1 diabetes at type 2 diabetes, tatlong uri ng mga pancreatic hormones ang ginagamit: tao, bovine at porcine (malapit ito sa tao). Imposibleng sabihin kung alin ang "mas mahusay" at alin ang angkop para sa isang partikular na pasyente. Ang pagiging epektibo ng therapy sa insulin ay madalas na hindi nakasalalay sa pinagmulan ng hormone, ngunit sa tamang dosis. Tanging ang insulin ng tao ay inireseta:
- mga bata na unang nasuri na may type 1 diabetes,
- buntis
- mga taong immune sa porcine at bovine pancreatic hormones,
- ang mga may kumplikadong diabetes mellitus.
Sa pamamagitan ng tagal ng pagkilos ng mga insulins ay "maikli", katamtaman at mahabang pagkilos.Ang mga maiikling (Humalog, Actropid, Iletin P Homorap, Insulrap, atbp.) Ay nagsisimulang magtrabaho ng 15-30 minuto pagkatapos ng iniksyon, at ang epekto nito ay nagtatapos pagkatapos ng 4-6 na oras, depende sa dosis. Ang isang iniksyon ay ginagawa tuwing oras bago kumain, at bilang karagdagan kung ang asukal sa dugo ay tumataas sa itaas ng normal. Karaniwan, ang mga taong may diyagnosis ng type 1 diabetes ay palaging may mga doser para sa labis na mga iniksyon.

Ang mga insulins na katamtaman na kumikilos (Semilong, Semilent MS at NM) ay "lumiko" pagkatapos ng isa at kalahati hanggang dalawang oras, ang rurok ng kanilang pagkilos ay naganap pagkatapos ng 4-5 na oras. Maginhawa silang ginagamit, halimbawa, para sa mga may agahan hindi sa bahay ngunit sa trabaho, ngunit hindi nais na magbigay ng isang iniksyon. Halimbawa, kung gumawa ka ng isang iniksyon sa bahay sa alas otso ng umaga, pagkatapos ay kailangan mong mag-almusal nang hindi lalampas sa tanghali.
Ngunit tandaan na kung hindi ka kumain sa oras, ang iyong asukal sa dugo ay mahuhulog nang matalim, at kung mayroong higit na karbohidrat sa iyong agahan kaysa sa karaniwan, babangon ito, at kakailanganin mong "i-pin up" ang maikling insulin. Samakatuwid, inirerekomenda lamang ang medium-acting hormone sa mga maaaring kumain sa bahay nang sabay at alam kung ano ang magiging mga produktong ito.
Ang Long-acting pancreatic hormone (Iletin PN, Protofan, Monotard MS at NM, Lente, Humulin N, Homofan, atbp.) Ay nagsisimulang kumilos pagkatapos ng 3-4 na oras, para sa ilang oras na ang antas ng dugo ay nananatiling pare-pareho, ang kabuuang tagal ng pagkilos ay 14-16 na oras . Sa type 1 diabetes, ang mga insulins na ito ay madalas na iniksyon ng dalawang beses sa isang araw upang ang mga cell ay maaaring sumipsip ng glucose, na ang atay ay gumagawa ng anuman ang pagkain.
Kailan at saan ang mga iniksyon ng insulin
Ang Type 1 na diyabetis na umaasa sa diyabetis ay binayaran ng iba't ibang mga kumbinasyon ng mga kumbinasyon ng insulin na may iba't ibang tagal ng pagkilos. Ang layunin ng lahat ng mga scheme na ito ay tularan ang paggana ng isang malusog na pancreas nang tumpak hangga't maaari. Samakatuwid, nakasalalay sila sa mga kalagayan ng buhay ng pasyente at ang regimen ng kanyang panahon, sa mga naaayon na sakit, sa edad at marami pa. Ang pinakakaraniwang pamamaraan ng nutrisyon ay ang mga sumusunod: sa umaga ay nag-iniksyon sila ng "maikli" at "mahaba" na hormone ng pancreas, bago ang hapunan - "maikli" lamang, at bago matulog - "mahaba" lamang. Ang pamamaraan ay maaaring magkakaiba: halimbawa, sa umaga at gabi ito ay "mahaba", bago ang anumang pagkain sa araw - "maikli".
Ang anumang insulin sa diyabetis 1 at diabetes 2 ay pinamamahalaan sa maraming mga lugar sa katawan. Sinaksak nila siya sa balat ng tiyan, sa ilalim ng scapula, sa balat sa labas ng hita, sa puwit, sa balikat. Para sa pag-iniksyon sa tiyan, halos ang buong ibabaw nito ay ginagamit. Ang mga iniksyon ay hindi ginagawa lamang sa lugar sa kahabaan ng midline ng tiyan (ang lapad ng hindi nabalangkas na strip ng balat ay 3-4 sentimetro). Ito ay kinakailangan upang prick, alternating sa kanan at kaliwang panig ng tiyan, ang distansya sa pagitan ng mga puntos ng iniksyon ay tungkol sa 4 sentimetro.
Kung saan kukuha ng iniksyon ay depende sa uri ng insulin at antas ng asukal sa dugo, dahil ito ay nasisipsip mula sa iba't ibang mga punto ng iniksyon sa iba't ibang bilis. Kaya, "maikli" ay kanais-nais na masaksak sa tiyan, dahil mula dito mabilis itong napasok sa dugo, at "mahaba" - sa hita o balikat, mula kung saan ito ay hinihigop ng mas mabagal. Kung nag-apply ka ng isang mainit na pagpainit pad sa site ng iniksyon, ang "mabagal" ay sumisipsip nang mas mabilis. Ang tagal ng hormone ay hindi magbabago.
Ang isang bomba ng insulin ay tumutulong na gawing mas madali ang buhay para sa mga nakatira na may diagnosis ng type 1 diabetes mellitus o type 2 diabetes mellitus. Binubuo ito ng isang electronic unit, isang reservoir na may insulin, isang tubo at isang karayom na nakalakip sa ilalim ng balat. Ang mga may sapat na gulang na pasyente ay maaaring magprograma nito sa kanilang sarili, para sa mga bata ang programa ng doktor sa bomba. Ang bomba ay patuloy na naghahatid ng insulin sa dugo, na ginagaya ang normal na paggana ng pancreas.
Paano matutong mabuhay kasama ang diyabetis
Ang diyabetis, lalo na ang type 1 diabetes, ay madalas na tinatawag na hindi isang sakit, ngunit isang paraan ng pamumuhay. Mahirap para sa mga taong nagkakaroon ng diabetes 2 sa pagtanda o pagtanda upang baguhin ang kanilang mga gawi, pang-araw-araw na gawain, o sumuko ng ilang mga pagkain. Ngunit ang mga may sakit mula sa pagkabata at ginamit upang patuloy na masukat ang asukal sa dugo, bilangin ang XE at bigyang pansin ang pinaka "menor de edad" na mga nakababahala na sintomas ay maaaring mabuhay halos kapareho ng paraan ng mga taong walang diyabetis.
Sa pamamagitan ng pagsubaybay sa antas ng asukal sa dugo at pagtatala ng mga resulta, ang bawat tao ay matutukoy kung kailan mas mataas ang tagapagpahiwatig na ito at kung ito ay mas mababa, at kung ano ang nakasalalay sa kanya.Halimbawa, sa ilang mga kababaihan, bilang karagdagan sa umaga at pana-panahong pagbagu-bago, nag-iiba ito depende sa mga araw ng buwanang siklo, sa iba pa maaari itong "tumalon" na may matagal na pagkapagod, sobrang trabaho, kawalan ng tulog, atbp. ng kanyang katawan at sa oras ay namamahala upang madagdagan o bawasan ang dosis ng insulin.
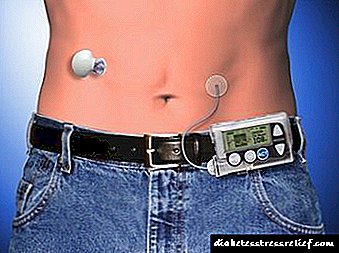
Ang isang paraan upang makontrol ang mga antas ng glucose ng dugo ay dosed pisikal na aktibidad. Ang pagpapalabas ng pisikal na edukasyon ay nakakatulong upang mabawasan ang mga dosis ng insulin sa unang uri, at para sa mga na bumuo ng type 2 diabetes mellitus, magagawa nila nang walang mga iniksyon na mas mahaba at kung minsan ay kanselahin ang inireseta na therapy sa insulin.
Ehersisyo para sa diyabetis
Ang diabetes mellitus ay isa sa mga "pinakalumang" mga sakit na kilala sa mga tao, ngunit ang artipisyal na insulin ay lumitaw mga 80 taon na ang nakalilipas. Ang diyeta at pag-eehersisyo ay nakatulong sa mga tao na babaan ang kanilang asukal sa dugo sa type 1 diabetes at type 2 diabetes sa mga pre-insulin beses. Kapag nag-load kami ng aming mga kalamnan, nagsisimula silang gumastos ng enerhiya. Ngunit nakakakuha ito ng katawan mula sa glucose! Sa panahon ng operasyon, ang kalamnan ay sumipsip ng 50-70 beses na mas maraming glucose kaysa sa pamamahinga, kaya ang antas ng asukal sa dugo ay bumababa nang walang gamot. Ang ilang mga tao, salamat sa pisikal na edukasyon, binabawasan ang kanilang pang-araw-araw na kinakailangan sa insulin ng 20-30%.
Ang type 2 diabetes ay mas madaling kapitan sa pisikal na bigay. Sa sobrang timbang na mga tao, na madalas na nangyayari sa mga pasyente na may type 1 diabetes at type 2 diabetes, ang mga antas ng asukal sa dugo at presyon ng dugo ay normalize pagkatapos ng 40-45 minuto ng ehersisyo. Bilang karagdagan sa katotohanan na ang dosed na pisikal na edukasyon ay nakakatulong upang mapigilan ang diyabetes, ang mga ehersisyo ay nagpapalusog sa puso at baga na may dugo at oxygen, at mga vessel vessel.
Ang pagsasanay ay hindi dapat masyadong mabigat, at anong uri ng pag-load ang pinapayagan mong suriin sa iyong doktor. Maaaring maisagawa ang banayad na pagsasanay kahit para sa mga may kumplikadong uri ng 2 diabetes mellitus o malubhang uri 1 diabetes mellitus. Sapat na gawin ang halos isang oras sa isang araw, at kung ito ay isang oras na pagsasanay, dalawang kalahating oras o apat na pisikal na pahinga ng 15 minuto, nakasalalay sa iyong pamumuhay, pamumuhay at mga pagkakataon.
Maaari kang makahanap ng oras para sa iyong sarili kahit na ikaw ay isang abalang tao. Ang bawat isa ay maaaring gumawa ng gymnastics sa umaga sa loob ng 10 minuto, hindi bababa sa kalahati ng kalsada upang gumana, maglakad, bumaba sa hagdan nang walang elevator, at paminsan-minsan ay umalis sa talahanayan ng trabaho upang yumuko at maglupasay. Sa gabi, ngunit hindi bago matulog, ipinapayo na makisali sa mas mahaba - 20-25 minuto.
Diabetes at ang propesyon
Ang Type 1 na diabetes mellitus o hindi inaasahang diyabetis 2 kung minsan ay hindi pinapayagan ang mga kabataan na pumili ng isa o ibang propesyon, habang pinalitan ng mga may sapat na gulang at nakatatanda ang kanilang pamumuhay. Huwag maliitin ang diyabetis. Ngunit ang "pagtatapos ng" isang buong buhay at propesyonal na karera para sa karamihan ng mga taong may sakit na ito ay hindi rin kinakailangan!
Sa type 1 diabetes at kumplikadong type 2 diabetes, hindi ka maaaring pumili ng mga propesyon na nangangailangan ng lubos na konsentrasyon ng pansin, isang matalim na pagbabago sa mental at pisikal na stress. Ito ay hindi lamang ang propesyon ng driver, pilot, siruhano, ngunit gumagana din sa conveyor. Ang sakit na ginagamit mo upang makontrol ay maaaring maging sanhi ng isang matalim na pagtalon sa asukal sa dugo at pagkawala ng malay. Ang isa pang panuntunan para sa mga may diyabetis: dapat silang palaging magkaroon ng pagkakataon na mag-iniksyon ng insulin, kumuha ng mga tabletas, kumakain nang maayos sa oras, kaya hindi kinikilala ng diabetes ang obertaym at paglilipat ng trabaho, kahit na kailangan mong lumabas sa araw at hindi sa isang paglipat sa gabi.
Ang mga paglalakbay sa negosyo ay kontraindikado din: ang pagbabago ng mga zone ng oras ay nangangailangan ng "pagwawasto" sa karaniwang mga dosis ng insulin (sa panahon ng isang paglipad mula sa silangan hanggang kanluran, ang araw ay tumatagal). At sa banayad na anyo ng diyabetis, hindi ka maaaring gumana sa ilalim ng lupa at sa "mainit" na workshop. At kung ang type 1 na diabetes mellitus o diabetes na type 2 na nakasalalay sa insulin, ay maaari kang gumana lamang sa bahay.
Mga pamamaraan at paraan ng paggamot ng path I type
Sa isang kakulangan ng insulin sa katawan sa mga pasyente na may unang uri ng diabetes, kinakailangan na gamitin ito para sa buhay sa anyo ng mga intramuscular injection. Gayunpaman, sa kabila ng muling pagdadagdag ng mga reserbang ng hormon na ito, ang metabolismo ng selula ay nananatiling may kapansanan, kaya ang pamumuhay ng pasyente kasama ang patolohiya na ito ay dapat magbago para sa natitirang bahagi ng kanyang buhay.
Sa mundo ng high-tech ngayon, ang pag-aalaga sa mga pasyente na may diyabetis ay nagiging mas madali. Halimbawa, mula noong 2016, ang isang lens na may mga sensor ng Google ay tumutulong sa mga pasyente upang masukat ang glucose sa lacrimal fluid. Sa kasong ito, sa kaso ng maximum na katanggap-tanggap na antas sa tulad ng isang lens, mga espesyal na LED bombilya glow, inaalam ang pasyente tungkol sa oras para sa susunod na iniksyon ng insulin. O kaya, upang awtomatikong i-iniksyon ang nawawalang insulin sa dugo, ang mga siyentipiko ng Switzerland ay nag-imbento ng isang bomba, ang pag-andar ng kung saan makabuluhang pinagaan ang buhay ng mga diabetes.
Ang pangunahing pamamaraan para sa paggamot ng type 1 diabetes mellitus ay ang therapy na kapalit ng insulin. Ang pinakamahusay na isinasaalang-alang ang mga regimen ng paggamot na bumawi sa metabolismo ng karbohidrat at sa parehong oras ay nagpapabuti sa kalidad ng buhay ng pasyente. Ang pangunahing layunin ng therapy sa insulin para sa uri ng patolohiya ng 1 ay ang pagkakalapit nito sa mga epekto ng endogenous na insulin ng tao. Ang pinakamahusay na regimen sa paggamot ay ang mga ganap na gayahin ang physiological pagtatago ng hormon na ito sa katawan ng tao sa pamamagitan ng mga beta cells ng pancreas. Upang makamit ang isang katulad na epekto, ang mga genetically engineered na inihanda ng insulin ay ginagamit sa anyo ng isang kumbinasyon ng mga matagal na gamot at mga panandaliang gamot.
Masidhi ang therapy sa insulin na pinagsama sa mga modernong makabagong pamamaraan ng pangangasiwa ng droga ay nagbibigay-daan sa mga pasyente sa buong araw na malinaw na malaman kung kailan kailangan ng pangasiwaan ng katawan ang isa o ibang gamot na kapalit ng insulin at sa anong porma (maikli o matagal). Karaniwan sa umaga, ang pagpapakilala ng matagal na insulin sa katawan ay kinakailangan, at pagkatapos ng bawat pagkain, sa pamamagitan ng pagkakatulad sa mga proseso ng physiological, ang dosis ng hormon ay pupunan ng mga gamot.
Mga tampok ng paggamot ng uri II patolohiya
Ang pinakamahalagang kadahilanan sa paggamot ng type 2 diabetes ay diyeta at ehersisyo. Gayunpaman, ang tagal ng epekto ng pagtagumpayan ng hyperglycemia ay dahil lamang sa isang kumbinasyon ng mga salik na ito at gamot. Ang mga unang yugto ng type 2 diabetes ay nagsasangkot sa paggamit ng mga gamot na metformin, na naaprubahan sa halos lahat ng mga bansa sa mundo para sa paggamot ng diabetes. Dagdag pa, sa pag-unlad ng sakit, madalas na inireseta ng mga doktor ang mga gamot na sulfonylurea sa kanilang mga pasyente, ang pangunahing mekanismo ng pagkilos na kung saan ay upang ma-activate ang pagtatago ng insulin. Ang mga paghahanda ng sulfonylurea ay maaaring magbigkis sa mga receptor na matatagpuan sa ibabaw ng mga selula ng pancreatic beta. Ang paggamot sa naturang mga gamot ay nagsisimula sa mga maliliit na dosis at unti-unting taasan ang mga ito ng 1 oras bawat linggo na may pangangailangan sa therapeutic. Sa binibigkas na toxicity ng glucose sa mga pasyente, ang mga naturang gamot ay agad na inireseta sa kanila sa maximum na dosis, at kapag ang sakit ay nabayaran, ang dosis ay unti-unting nabawasan.
Ang susunod na pangkat ng mga gamot na inireseta para sa mga pasyente na may pag-unlad ng type 2 diabetes mellitus ay mga glitazones o thiazolidinediones, na maaaring mabawasan ang resistensya ng insulin sa pamamagitan ng pagdaragdag ng bilang ng mga transporter ng glucose at pagdaragdag ng kakayahan ng mga tisyu upang magamit ang glucose, pati na rin ang pagbabawas ng dami ng mga fatty acid, triglycerides sa dugo, at pag-iwas sa function ng atay pagpaparami ng glucose. Ang mga gamot na Thiazolidinedione ay may kapaki-pakinabang na epekto sa pangkalahatang kondisyon ng mga pasyente na may type 2 diabetes.
Gayundin, bilang karagdagan sa mga pangkat ng mga gamot sa itaas, sa paggamot ng sakit na ito, ginagamit ng mga espesyalista ang mga grupo ng mga gamot tulad ng:
- Mga Clinic
- mga inhibitor ng alpha glucosidase
- incretinomimetics
- dipeptidyl peptidase-IV inhibitor.
Ang mga ahente ng hypoglycemic ay hindi palaging makakatulong upang malutas ang problema ng pagpapanatili ng antas ng glycemia sa tamang balangkas. Ang pinakamahusay na therapy ng kumbinasyon para sa diyabetis ng pangalawang uri ay napatunayan ang sarili, kung saan ang mga gamot na oral hypoglycemic na pinagsama sa mga gamot na kapalit ng insulin, kapag ginamit sa unang 6 na taon ng sakit, maiwasan ang pagbuo ng mga malubhang komplikasyon. Ang pinakamataas na kontrol ng hypoglycemia ay maaaring sundin sa kaso ng paglipat sa insulin therapy na may pag-stabilize ng mga beta cells.
Ayon sa mga obserbasyong medikal, sa hindi epektibo ng mga ahente ng hypoglycemic sa pangalawang uri ng diyabetis, dapat na magsimula kaagad ang insulin therapy. Sa gayon, maaari mong i-neutralize ang karamihan sa mga side effects na sanhi ng mataas na dosis ng mga gamot na nagpapababa ng asukal, at bawasan ang glucose sa dugo.
Dahil sa pagbaba ng aktibidad ng beta-cell sa panahon ng monotherapy ng type 2 diabetes mellitus, mas maaga o lahat ng mga pasyente na nagdurusa sa sakit na lumipat sa kumbinasyon ng paggamot. Ang mga regimen ng paggamot ng kumbinasyon na gumagamit ng metformin at sulfonylurea o exenatide at sulfonylurea ay itinuturing na pinaka-epektibo. Gayunpaman, ang pinakamahusay na kumbinasyon ngayon ay kinikilala bilang isang tambalan ng metformin at insulin. Sa kasong ito, ang minimum na dosis ng mga gamot ay pumipigil sa paglitaw ng mga side effects, na kung saan ay din ng isang plus ng pinagsamang paggamot.
Mga tampok ng therapy sa panahon ng pagbubuntis
Sa mundo araw-araw mayroong higit at maraming mga buntis na mga pasyente na may gestational diabetes. Ang gestational diabetes mellitus ay isang pathological na kondisyon ng hindi pagpaparaan ng glucose, dahil sa kung saan ang antas ng asukal sa dugo ay tumaas, na unang nangyayari sa isang babae sa panahon ng gestation. Karaniwan ang kondisyong ito ay umalis sa sarili nito pagkatapos manganak. Para sa paggamot sa panahon ng pagpapakita ng mga sintomas, inirerekumenda na baguhin ang pamumuhay, sumunod sa isang diyeta at maglaan ng mas maraming oras sa kinakailangang pisikal na aktibidad. Ang ilang mga buntis na kababaihan ay inireseta ng oral antidiabetic na gamot, sa partikular na glibenclamide at metformin, na isang kahalili at inaprubahan para magamit sa panahon ng pagbubuntis kasama ang insulin upang makontrol ang mga antas ng glucose.
Sa panahon ng pagbubuntis na may diyabetis, kinakailangan upang malaman na nakapag-iisa na makontrol ang glycemia upang maiwasto ito sa isang napapanahong paraan. Sa karamihan ng mga kaso, sapat ang diyeta. Ang mga prinsipyo ng diet therapy ay nangangahulugang sa kasong ito ang pagkasira ng pang-araw-araw na diyeta sa pagkain na naglalaman ng 35-40% na karbohidrat, 35-40% fats at 20-25% protina. Sa pagkakaroon ng labis na timbang, ang caloric na halaga ng pagkain ay hindi dapat lumampas sa hangganan ng 25 kilocalories bawat kilo ng timbang ng katawan, at may normal na timbang, dapat ito sa loob ng 30-35 kilocalories bawat kilo. Sa kasong ito, ang pagbaba sa nilalaman ng calorie ay dapat mangyari nang maayos, nang walang matalim na mga jerks.
Ang mga matatamis (madaling natutunaw na karbohidrat) ay hindi pinapayagan sa menu ng buntis para sa gestational diabetes, ang mga taba na natupok ay nabawasan, at ang dami ng hibla at protina ay nadagdagan sa isa at kalahating gramo bawat kilo ng timbang ng katawan.
Sa kawalan ng positibong dinamika sa antas ng glycemia sa panahon ng diet therapy, ang mga pasyente ay inireseta ng insulin therapy hanggang sa na ang dumadalo na manggagamot ay palaging nagbabalik at nag-aayos.
Paano babaan ang asukal sa bahay
Mayroong maraming mga patakaran para sa pagbaba ng iyong glucose sa dugo sa bahay. Kinakailangan na bumili ng isang na-import na glucometer, suriin ito para sa kawastuhan at patuloy na sukatin ang asukal upang matukoy kung paano ito kumikilos sa buong araw. Mula sa anong oras ng araw ang antas ng glucose sa dugo ng pasyente na higit sa lahat ay nakasalalay sa paggamot, diyeta at katanggap-tanggap na pisikal na aktibidad.
Mahalagang tandaan na mas mababa ang antas ng mga karbohidrat sa pagkain na natupok, mas mabisa ang diyeta na ayusin ang antas ng asukal. Samakatuwid, kahit na inireseta ng doktor ang isang balanseng diyeta, maaari mong bawasan ang dami ng mga karbohidrat kahit na dito. Hindi ito papalala sa kurso ng diyabetis at makakatulong upang maibalik nang maayos ang tamang antas ng glucose. Ang layunin ng kontrol ng asukal sa dugo sa bahay ay upang makamit ang isang palaging antas ng tagapagpahiwatig na ito sa saklaw ng 4.0-5.5 mmol bawat litro. Sa kawalan ng pagiging epektibo sa bagay na ito ng diyeta, ang metformin sa anyo ng Glucofage o Siofor para sa labis na timbang na mga pasyente ay konektado. Sa pagiging manipis, ang mga naturang gamot ay hindi gagana, hindi nila maaaring maubos.
Mahalagang ayusin ang insulin na ginawa sa katawan, upang madagdagan ang pisikal na aktibidad. Ang pinaka-epektibo para sa diabetes ay ang pag-jogging, paglalakad, paglangoy. Ang pagsasanay sa lakas ay maaaring makinabang sa pangkalahatang kalusugan, ngunit hindi sila magkakaroon ng epekto sa diyabetis.
Ang mga iniksyon ng insulin ay isang lifesaver para sa mga pasyente na may diabetes na sinubukan na ang lahat ng mga gamot, ngunit hindi nila dinala ang wastong epekto. Kung sumunod ka sa isang diyeta, karampatang pisikal na aktibidad at paggamit ng metformin, ang dosis ng insulin, bilang isang panuntunan, ay kinakailangan sa pinakadulo.
Posible bang ganap na mabawi
Ang anumang diabetes ay palaging nagtataka kung posible na ganap na mapupuksa ang patolohiya na lumitaw. Gayunpaman, ang mga doktor ay hindi maipalabas - ang type 2 na diabetes mellitus ay isang talamak na patolohiya na nananatili sa katawan sa buong buhay at maaaring mapalala o mapunta sa kapatawaran. Upang patuloy na mapanatili ang kabayaran para sa sakit, dapat mong sundin ang lahat ng mga rekomendasyon ng doktor at kunin ang mga kinakailangang gamot. Kung hihinto ka lamang sa paggamit ng mga gamot, ang patolohiya ay maaaring magsimulang mag-unlad nang mabilis, na nagiging sanhi ng maraming mga komplikasyon na kahanay. Samakatuwid, dapat kang maging maingat kung ang ilang klinika ng alternatibong gamot ay nag-aalok ng isang kumpletong lunas para sa diabetes sa pamamagitan ng mga pamamaraan:
- paglilinis mula sa mga lason sa katawan,
- mga panginginig ng boses ng mga hindi naaangkop na aparato,
- gamot sa halamang gamot na walang paggamit ng mga gamot na parmasyutiko at iniksyon ng insulin,
- epekto ng enerhiya sa hindi malay,
- may suot na medalyon at espesyal na damit.
Mahalagang maunawaan na ang mga unang yugto ng patolohiya ng pangalawang uri ay talagang madaling kabayaran ng isang karampatang diyeta at pisikal na aktibidad, ngunit hindi ito nangangahulugang ang pasyente ay ganap na gumaling. Sa mga susunod na yugto ng sakit, ang pagpapahinto ng mga gamot ay nakamamatay lamang, dahil kapwa ang sakit mismo at maraming mapanganib na komplikasyon ay maaaring umunlad. Samakatuwid, ang phytotherapy at sports ay maaaring talagang maging madali, ngunit kung gagamitin mo ang mga ito bilang suplemento sa insulin therapy at pangunahing paggamot.
Ang pangunahing diabetes mellitus ng 1 o 2 na uri ay hindi maaaring pagalingin, ngunit ang paggamit ng iba't ibang mga pamamaraan posible na mapupuksa ang pasyente ng mga sintomas ng sakit, mapanatili ang metabolismo sa kanyang katawan nang mahabang panahon, maiwasan ang paglitaw ng mga komplikasyon at pagbutihin ang kalidad ng buhay ng pasyente. Sa kasong ito, ang gamot sa sarili sa kasong ito ay mahigpit na ipinagbabawal. Kung sinimulan mong suriin at gamutin nang napapanahong paraan, ang tanong na mapupuksa ang diyabetis ay titigil sa pag-aalala sa pasyente, dahil ang kanyang buhay na may sakit na ito ay hindi magiging mahirap sa anumang kahulugan.
Ang mga kahihinatnan ng hindi ginagamot
Kung ang diyabetis ay hindi ginagamot, ang malubhang mga pathology sa sariling kalusugan ay maaaring asahan, sa kabila ng katotohanan na ang diyabetis mismo ay hindi nagpapahiwatig ng isang direktang banta sa buhay ng tao. Ang hindi nabagong patolohiya ay nagdudulot ng maraming malubhang komplikasyon na maaaring makaapekto sa ganap na anumang mga sistema at organo sa katawan. Ang hindi pagpapansin sa mga pamamaraan ng therapeutic ay maaaring humantong sa kapansanan, at maging sa kamatayan.Iyon ang dahilan kung bakit ang diyabetis ay popular na tinutukoy bilang "tahimik na pumatay" - isang sakit ay maaaring hindi halos magpakita ng sarili at hindi makagambala sa isang tao sa anumang paraan, ngunit maghimok ng isang pag-unlad ng mga komplikasyon na hindi kaayon sa buhay.
Noong 2007, nagsagawa ang isang siyentipiko ng isang pag-aaral na nagpakita kung paano nakakaapekto ang diyabetis sa buhay at kalusugan ng mga tao alinsunod sa kasarian. Ito ay para sa mga kababaihan ang patolohiya na ito ay mas mapanganib. Ang pagbaba ng pag-asa sa buhay sa mga lalaki na may diyabetis ay nasa average na 7 taon, habang sa mga kababaihan ang figure na ito ay lumampas sa 8 taon. Ang pag-unlad ng mga pathology ng cardiovascular dahil sa diyabetis sa mga kalalakihan ay nangyayari nang mas madalas 2-3 beses, at sa mga kababaihan ng 6 na beses nang mas madalas. Bukod dito, ito ay sakit sa cardiovascular na sanhi ng pagkamatay ng maraming mga diabetes.
Ang sakit sa asukal at depressive syndrome ay malapit na nauugnay sa isang batang edad. Ang dalawang kundisyong ito sa kumplikadong madalas ay nagtutulak sa mga kabataan sa walang ingat na mga aksyon, samakatuwid, kapag nagpapakilala sa isang maagang patolohiya, mabuti na regular na regular na makatanggap ng payo sa sikolohikal.
Sa pangkalahatan, sa kawalan ng kinakailangang kinakailangang therapy sa diyabetis, ang sakit ay madaling mapalala, magdulot ng mga komplikasyon, pukawin ang kapansanan at maging ang kamatayan.
Papasok na manggagamot
Ang isang manggagamot o isang doktor ng pamilya (pangkalahatang practitioner) ay maaaring mag-diagnose ng diyabetes sa isang pasyente o ipinapalagay ang pagkakaroon ng patolohiya na ito. Sa kaunting pag-sign ng sakit, ang pasyente ay itinalaga ng naaangkop na mga pagsusuri, at ayon sa kanilang mga resulta, ang pasyente ay tinukoy para sa konsulta sa isang endocrinologist. Kung ang diyabetis ay nakumpirma, pagkatapos ang pasyente sa endocrinology ay ilagay sa isang permanenteng talaan.
Ito ang endocrinologist na nakakahanap ng pinakamainam na solusyon para sa isang partikular na pasyente upang piliin at ayusin ang antas ng mga hormone at asukal sa dugo. Ang espesyalista ay nagsasagawa ng mga pag-aaral na nagpapakilala sa pagkakaroon ng mga problema sa pag-andar ng endocrine system, sinusuri ang mga pathologies, pinipili ang paggamot, at tinanggal ang mga negatibong sintomas. Kadalasan, ang mga pondo ay napili upang ayusin ang balanse ng hormonal sa katawan, ibalik ang metabolismo, alisin ang endocrine factor na naghihimok sa kawalan ng katabaan, at iba pa. Batay sa mga resulta ng mga pag-aaral, ginawa ang isang tumpak na diagnosis, napili ang isang diyeta at mga tiyak na gamot.
Mga Sanatoriums para sa mga pasyente na may diyabetis
Ngayon, ang mga pasyente na may diabetes ay mabisang ginagamot at naibalik sa mga dalubhasang dalubhasang institusyon na idinisenyo upang harapin ang mga problema sa sistema ng pagtunaw. Gayunpaman, ang mga diabetes ay madalas na nangangailangan ng paggamot sa spa para sa iba pang mga pathology na nauugnay sa diyabetis. Samakatuwid, sa batayan ng karamihan sa mga sanatorium sa Russia, mayroong isang espesyal na "Diabetes Management School" na nagtuturo sa mga pasyente ng anumang dalubhasang institusyong pangangalaga sa kalusugan na nakapag-iisa na masubaybayan ang kanilang kondisyon sa oras ng kanilang paggaling, upang pumili ng mga pagkaing pandiyeta at pisikal na aktibidad, na ibinigay ang kasaysayan ng diyabetis.
Ang pinakatanyag para sa mga diyabetis ay ang mga Russian resort sa Altai, Krasnodar Territory, Essentuki, Pyatigorsk, Goryachiy Klyuch, Zheleznovodsk, Kislovodsk at iba pa.
Ang pangunahing mga kadahilanan sa pagpapagaling ng resort ng Belokurikha sa Teritoryo ng Altai ay ang pagpapagaling ng putik, tubig sa mineral at isang klima ng pagpapagaling. Dito, ang mga pasyente ay inaalok therapy na may nitric siliceous mababang-mineralized bicarbonate-sulphate sodium medyo radon thermal na tubig na may silicic acid sa komposisyon. Dito, iminungkahi na ang mga pasyente ay gumamit ng mababang-mineralized sulfate-chloride magnesium-calcium-sodium medical-table na tubig mula sa deposito ng Berezovsky, na mayaman ang Altai Teritoryo, bilang isang inuming paggamot.
Sa pinakamahusay na balneological resort ng Russia sa Anapa (Krasnodar Teritoryo), maraming mga kapaki-pakinabang na mineral na tubig ang natagpuan na parehong ginagamit para sa panloob at panlabas na paggamit.Sa buong Kuban ay hindi masyadong maraming mga deposito ng mineral na tubig para sa panlabas na paggamit. Ngunit ang pinakamahalaga ay ang mga tubig ng domestic na paggamit, ang deposito na kung saan ay direkta sa loob ng lungsod ng Anapa. Dito, ang mga pasyente ay maaaring gamutin ng dalawang uri ng tubig - mababa-nitrogen mineralized (3.2-4.9 gramo bawat litro) hydrocarbonate-chloride-sulfate at sulfate-hydrocarbonate-chloride sodium, neutral sa alkaline na komposisyon. Gayundin, ang mga mineral na tubig ng mga mapagkukunan ng Semigorsk ng mataas na nilalaman ng gas ay naihatid araw-araw sa mga resort ng Anapa. Ito ang nitrogen-carbon dioxide-methane water, sodium chloride-hydrocarbonate iodine-naglalaman ng isang mahina na alkalina na PH na 7.6 at isang antas ng mineralization na 10-11 gramo bawat litro.
Ang Goryachiy Klyuch ay ang tanging Russian resort kung saan maaari mong matugunan ang isang kumbinasyon ng mineral na tubig mula sa Essentuki at hydrogen sulfide bath, kung saan ang hydrogen sulfide chloride-hydrocarbonate calcium-sodium thermal mineral water ng mainit na bukal na may temperatura na hanggang 60 degree ay ginagamit dito. Ang mga mas mababang temperatura ng naturang tubig ay ginagamit para sa pag-inom ng paggamot ng iba't ibang mga pathologies ng gastrointestinal tract.
Sa resort ng Zheleznovodsk, ang therapy ay isinasagawa nang walang mga analogues sa mundo ng "Slavyanovskaya" at "Smirnovskaya" na tubig, na kapaki-pakinabang para sa sistema ng pagtunaw sa kabuuan, para sa mga pathologies ng bato, urinary tract at para sa mga andrological na sakit. Ginagamot nila ang mga pasyente ng diabetes na nagdurusa mula sa mga magkakasamang sakit ng mga organo ng gastrointestinal tract, musculoskeletal tissue, ENT organo, mga sakit na ginekologiko.
Ang mga mapagkukunan ng resort ng Essentuki ay mineral na tubig ng isang salt-alkalina na likas na katangian - kilala sa lahat ng Essentuki №17 at Essentuki №4. Sa batayan ng Kalinin sanatorium, kung saan matagumpay na ginagamot ang diyabetis sa loob ng 10 taon, ngayon ang Center para sa rehabilitasyon ng mga pasyente na may diyabetis na may likas na mga kadahilanan ay gumagana. Dito, ang mga pasyente ay ginagabayan at sinusubaybayan ng mga propesor ng endocrinology, mga doktor ng agham sa larangan ng endocrinology. Narito ang diyabetis ay ginagamot sa halos lahat ng mga gumaganang sanatoriums.
Ang Kislovodsk ay isang tanyag na resort ng mga narzans.
Ang lahat ng mga ito ay may pagkakapareho at ginagamit para sa balneotherapy. Ang pinaka-epektibo para sa diyabetis ay ang Dolomite narzan, na nagpapabuti sa mga proseso ng metabolic, nagpapabuti sa pag-ihi at pag-aalis ng mga basura na basura, pati na rin ang Sulphate narzan, na nagpapataas ng pagtatago ng o ukol sa sikmura, nagpapabuti ng pantunaw at pag-andar ng choleretic atay, binabawasan ang utong at nagpapabuti ng pagpapaandar ng bituka. Sa Kislovodsk resort, ang mga pasyente ng diabetes na magkakasunod na mga pathology ng musculoskeletal system, sistema ng sirkulasyon at sistema ng pagtunaw ay ginagamot.
Mahigit sa 40 mga pangalan ng mga mapagkukunan ng Pyatigorsk na pinagsama ang halos lahat ng kilalang mga uri ng mineral na tubig ng mundo. Dito, ipinakita upang gamutin ang mga pasyente na may diyabetis, ang kasaysayan kung saan kumplikado ng hepatic, gastric, mga pathologies ng bituka, mga sakit ng peripheral nervous system, vascular pathologies ng mas mababang mga paa't kamay, mga sakit na musculoskeletal, mga pathologies ng balat, endocrine system, mga trabaho sa trabaho at iba pa.
Ang mga gamot na pancreatic upang madagdagan ang dami ng insulin
Uri ng 2 tabletas na tabletas ng diabetes 1
| Maninil | Diabeton | Glurenorm | Amaril |
| Aksyon: bilang tugon sa gamot, inilalabas ng pancreas ang maximum na bahagi ng insulin na kinakailangan para sa pagsipsip ng glucose na pinalamanan ng pagkain | Mayroon itong mas banayad na epekto kaysa kay Maninil. Pinoprotektahan ang mga daluyan ng dugo, aktibo sa unang yugto ng pagtatago ng hormone | Pinasisigla ang pagbuo ng insulin, ang mga hypoglycemic effects ay bubuo ng isang oras pagkatapos kumain. Inireseta ito para sa paggamot ng type 2 diabetes sa matatanda. Maaaring inireseta para sa sakit sa bato | Isang mabisang lunas para sa diyabetis ng pinakabagong henerasyon.Ito ay may matagal na epekto. Binabawasan ang panganib ng hypoglycemia. |
| Ang epekto: maaaring maging sanhi ng isang reaksiyong alerdyi | Marami itong masamang reaksyon: hypoglycemia, sakit ng ulo, nabawasan ang span ng pansin, naantala ang reaksyon, depression, pagkawala ng pagpipigil sa sarili | Mga side effects: leukopenia, thrombocytopenia, sakit ng ulo, pagkahilo, pag-aantok, pagkapagod, cardiovascular failure | Mga epekto: hypoglycemic reaksyon |
| Contraindicated sa pagbubuntis, mga bata, type 1 diabetes, pagkabigo sa atay | Contraindicated sa paggagatas, atay at sakit sa bato | Contraindicated sa unang uri ng sakit | Contraindicated sa unang uri ng sakit |
Ang pagpapabuti ng mga gamot
Ang mga paghahanda para sa paggamot ng type 2 diabetes mellitus ay hindi nakakaapekto sa pancreas mismo, ngunit kumikilos ito upang mapahusay ang aktibidad ng insulin, bawasan ang pagsipsip ng glucose, taba mula sa mga bituka, at tinitiyak ang mahusay na pagsipsip ng asukal ng mga cell. Pinipigilan ng mga gamot para sa diabetes ang hypoglycemia, naglalaman ng metformin.
| Siofor | Metformin (Glucophage) |
| Ang mga tablet para sa diabetes mellitus 2 ay umayos, mas mababang antas ng asukal sa dugo, ay idinisenyo upang ayusin ang mga antas ng asukal sa dugo. Mag-ambag sa pagbaba ng timbang, labanan ang labis na katabaan | Ang mga epektibong tabletas na nagpapababa ng asukal ay inireseta para sa napakataba na mga pasyente, may sapat na gulang at bata, kasama ang insulin |
| Contraindications: Siofor type 2 na gamot sa diyabetis ay hindi inireseta para sa mga pasyente na may diabetes na sakit sa paa, hypoglycemia, pagbubuntis, talamak na alkoholismo, at indibidwal na hindi pagpaparaan | Ang pangunahing kontraindikasyon para sa diyabetis: kabiguan sa bato at atay, pagkabigo sa diabetes, ketoacidosis, malubhang impeksyon, hypersensitivity, pagkabigo sa puso, atake sa puso |
| Mga epekto: sa simula ng paggamot ng type 2 diabetes, ang isang metal na panlasa ay naramdaman sa bibig, pagkawala ng gana sa pagkain, sakit sa tiyan, pagduduwal, pagsusuka ay posible | Mga epekto: Kadalasan mayroong paglabag sa aktibidad ng pagtunaw, na maaaring pumasa nang kusang |
Ang mga gamot na nakakaapekto sa pagsipsip ng glucose
Ang mga gamot na nagpapababa ng asukal para sa type 2 diabetes ay nag-regulate sa proseso ng pagsipsip ng glucose, bawasan ang antas ng glucose na nabuo sa panahon ng pagkasira ng pagkain. Ang mga gamot para sa type 2 diabetes ay may mga epekto: ang mga tablet na gamot ay nagdudulot ng pag-unlad ng cholecystitis, dysbiosis, nagpapaalab na proseso sa tiyan at mga bituka.
Uri ng 2 tabletas na tabletas ng diabetes 3
| Acarbose | Glucobay |
| Mayroon itong hypoglycemic effect, epektibo sa paggamot ng type 2 diabetes | Binabawasan ang asukal pagkatapos kumain. Ang mga tablet na nagpapababa ng asukal ay inireseta bilang isang karagdagang tool, sa parehong oras bilang isang diyeta |
| 1. Mga Contraindikasyon: cirrhosis, ketoacidosis, pagbubuntis, paggagatas, patolohiya ng digestive tract, kidney pathology | Contraindications: mga sakit sa bituka, pagbubuntis, pagpapakain sa suso |
| Mga side effects: diarrhea, flatulence | Mga epekto: flatulence, sakit sa tiyan |

Para sa paggamot ng mga kasukasuan, matagumpay na ginamit ng aming mga mambabasa ang DiabeNot. Pagkakita ng katanyagan ng produktong ito, nagpasya kaming mag-alok ito sa iyong pansin.
Mga gamot na pinagsama
Uri ng 2 tabletas na tabletas ng diabetes 4: Amari, Glibomet, Yanumet. Ang mga pinagsamang tablet ay nagbabawas ng resistensya ng insulin, pinasisigla ang pagbuo ng insulin.
| Amaril | Glibomet | Janumet |
| Pinasisigla nito ang pagtatago ng insulin mula sa mga beta cells ng pancreas. Dagdagan ang pagiging sensitibo ng adipose at kalamnan tissue sa pagkilos ng insulin | Magtalaga ng hindi epektibong therapy sa diyeta at paggamot sa mga gamot na hypoglycemic | Tumutulong sa pagkontrol sa hypoglycemia sa type 2 diabetes (upang hindi tumaas ang asukal). Ang gamot laban sa diyabetis ay nagpapabuti sa mga epekto ng diyeta, ehersisyo |

Diabetes mellitus sa katandaan
Anong mga tabletas ang inireseta para sa type 2 diabetes sa matatanda? Sa type 2 diabetes, upang ang asukal ay hindi tumaas, ang mga gamot na naglalaman ng metformin ay inireseta.
- ang sakit ay pasanin ng iba't ibang mga pathologies na naipon ng panahong ito,
- ang mga problemang pampinansyal ng mga pensiyonado ay hindi pinapayagan silang ganap na gamutin,
- ang mga sintomas ng type 2 diabetes ay maskado ng iba pang mga pathologies,
- madalas na napag-alaman ng pasyente na siya ay nagkakaroon ng sakit kapag tumatakbo na.
Mahalaga: Upang hindi makaligtaan ang simula ng sakit, simula sa 45-55 taong gulang, kailangan mong pana-panahong magbigay ng dugo para sa asukal. Ang uri ng 2 diabetes ay mapanganib para sa kalusugan na may isang host ng mga komplikasyon - mga cardiovascular pathologies, patolohiya ng mga bato, atay, pagkabulag, pagbutas ng mga limbs.
Nakakatulong ba ang mga tabletas ng diabetes?
Ang mga parmasyutiko na nagbibiro ay nagsasabing ang mga diabetes ay maaaring kumain ng anuman, ang pangunahing bagay ay ang uminom ng mahusay na mga tabletas para sa diyabetis 2. Ngunit kailangan mong tandaan na hindi, kahit na ang pinakamahusay na gamot para sa type 2 diabetes ay magbibigay ng kaluwagan kung hindi ka sumunod sa isang diyeta . Kung kumain ka ng ipinagbabawal, junk food sa lahat ng oras, maaari mong alisan ng tubig ang pancreas - walang listahan ng mga gamot na makakatulong, kakailanganin mong uminom hindi lamang mga tablet, kundi pati na rin mag-iniksyon ng insulin.
Maraming mga modernong gamot sa diyabetis ay may maraming mga epekto at contraindications, nadaragdagan ang namamatay, kaya kailangan mong maingat na pumili ng mga gamot para sa diabetes. Ang pinakamahusay na lunas ay Metformin. Sinabi ng mga tao na wala nang mas epektibo, mas mabisang gamot.
Forsiga: kalamangan at kahinaan
Ang Forsiga ay ang pinakabagong gamot para sa diyabetis. Pinasisigla ng gamot ang pag-aalis ng glucose sa ihi. Ito ay pinaniniwalaan na ang paggamot sa mga tablet ng Forsig ay may mas maraming mga contraindications kaysa sa mga indikasyon - maaari itong maging sanhi ng mga impeksyon sa ihi, na kung saan ang pagkabigo sa bato ay maaaring umunlad.
Sa Internet maaari kang makahanap ng mga pagsusuri sa laudatory tungkol sa ilang mga gamot laban sa diyabetis, na nangangako ng isang mabilis na lunas. Huwag paniwalaan ang mga naturang pahayag. Ngayon walang mga ganyang gamot na maaaring pagalingin ang patolohiya ng pancreas. Samakatuwid, magtiwala sa opisyal na gamot nang higit pa.
Ang pagbaba ng asukal sa produktong herbal
Anong mga gamot ang inireseta ng isang doktor mula sa natural na sangkap ng pinagmulan ng halaman? Maaaring inirerekumenda ng doktor na ang mga pasyente sa mga unang yugto ng sakit ay walang mga gamot sa diabetes, ngunit ang mga biological supplement. Sa type 2 diabetes, upang maiwasan ang pagtaas ng asukal, inirerekumenda na kumuha ng Insulin. Pinasisigla ng insulin ang pagtatago ng insulin, gawing normal ang mga proseso ng metaboliko. Ang matatag, pangmatagalang paggamit ng gamot ay nagpapabuti sa kundisyon ng pasyente, binabawasan ang asukal sa dugo.

Konklusyon
Ang diyeta, pisikal na aktibidad at gamot laban sa diyabetis ay ang tatlong haligi ng pagpapanatili ng kalusugan, na pumipigil sa mga komplikasyon, at isang mahaba, pagtupad sa buhay. Upang makamit ang isang therapeutic effect at maiwasan ang mga komplikasyon, ang mga gamot ay dapat na inireseta lamang ng isang endocrinologist. Mga gamot na inireseta.
Mga Gamot sa Diabetes: Isang Pagsusuri sa Gamot sa Diabetic
Ang mga gamot ay nasa ikatlong yugto sa paggamot ng type 2 diabetes. Ang unang dalawang yugto ay nangangahulugang isang diyeta na may mababang karot at pisikal na aktibidad. Kapag hindi na nila makaya, ginagamit ang mga tablet.
Ngunit nangyayari na ang mga tablet ay hindi epektibo, sa kasong ito, ang pasyente ay inireseta ng mga iniksyon ng insulin. Pag-usapan natin nang mas detalyado tungkol sa kung anong listahan ng mga gamot ang maaaring ibigay ngayon para sa mga may diyabetis.
Mga Grupo ng Gamot sa Diabetes
Ayon sa kanilang aksyon, ang mga gamot sa diyabetis ay nahahati sa dalawang grupo:
- Ang mga gamot na nagpapataas ng pagiging sensitibo ng mga cell sa insulin insulin.
- Ang mga gamot na gamot na nagpapasigla sa pancreas upang madagdagan ang dami ng paggawa ng insulin.
 Mula noong kalagitnaan ng 2000s, ang mga bagong gamot para sa diyabetis ay pinakawalan, na kasama ang mga gamot na may iba't ibang mga epekto, kaya kahit papaano ay imposibleng pagsamahin pa sila. Habang ang mga ito ay dalawang pangkat ng mga gamot na may aktibidad ng incretin, ngunit, sigurado, ang iba ay lilitaw sa paglipas ng panahon.
Mula noong kalagitnaan ng 2000s, ang mga bagong gamot para sa diyabetis ay pinakawalan, na kasama ang mga gamot na may iba't ibang mga epekto, kaya kahit papaano ay imposibleng pagsamahin pa sila. Habang ang mga ito ay dalawang pangkat ng mga gamot na may aktibidad ng incretin, ngunit, sigurado, ang iba ay lilitaw sa paglipas ng panahon.
Mayroong mga tablet tulad ng acarbose (glucobai), hinaharangan nila ang pagsipsip ng glucose sa digestive tract, ngunit madalas na nagiging sanhi ng mga digestive upets. Ngunit kung ang pasyente ay sumusunod sa isang diyeta na may mababang karot, kung gayon ang pangangailangan para sa gamot na ito ay karaniwang nawawala.
Kung ang pasyente ay hindi makayanan ang mga pag-atake ng gutom at hindi maaaring sumunod sa isang diyeta na may mababang karot, dapat siyang uminom ng mga gamot sa diyabetis, kung saan maaari mong kontrolin ang iyong gana. Mula sa glucobaia, ang isang espesyal na epekto ay hindi sinusunod, samakatuwid, ang karagdagang talakayan tungkol dito ay hindi makatuwiran. Sa ibaba ay isang listahan ng mga tabletas.
Mga tabletas ng diabetes
Ang mga tabletas na diabetes na ito ay pinakapopular ngayon, pinasisigla nila ang mga pancreas na may mga beta cells.
Tulad ng nakaraang gamot, pinasisigla nito ang mga pancreas na may mga beta cells, ngunit mas mababa sa una sa lakas. Gayunpaman, ang diyabetis ay nagtataguyod ng isang natural na pagtaas ng insulin ng dugo.
Ang gamot na may diyabetis na ito ay ginagamit ng mga pasyente na may mga komplikasyon sa bato o iba pang mga magkakasamang sakit.
Ang gamot ay kabilang sa isang bagong henerasyon ng mga gamot. Ang epekto nito ay nauugnay sa pagpapasigla ng pagpapakawala ng hormon ng hormone mula sa mga beta cells ng glandula. Ang Amaryl ay madalas na ginagamit sa pagsasama sa insulin.
Ano ang therapy sa insulin?
Ang diyabetes mellitus type 1 at 2 ay tumutukoy sa mga sakit na metaboliko, kaya ang epekto ng mga gamot, una sa lahat, ay dapat na naglalayong dalhin sa normal ang mga proseso ng metabolic sa katawan.
 Dahil sa ang katunayan na ang sanhi ng type 1 diabetes ay ang pagkamatay ng mga beta cells na gumagawa ng insulin, ang hormon na ito ay dapat ibigay mula sa labas. Ang daloy ng insulin sa katawan ay maaaring matiyak sa pamamagitan ng iniksyon o sa pamamagitan ng paggamit sa isang pump ng insulin. Sa diyabetis na umaasa sa insulin, sa kasamaang palad, walang alternatibo sa paggamot sa insulin.
Dahil sa ang katunayan na ang sanhi ng type 1 diabetes ay ang pagkamatay ng mga beta cells na gumagawa ng insulin, ang hormon na ito ay dapat ibigay mula sa labas. Ang daloy ng insulin sa katawan ay maaaring matiyak sa pamamagitan ng iniksyon o sa pamamagitan ng paggamit sa isang pump ng insulin. Sa diyabetis na umaasa sa insulin, sa kasamaang palad, walang alternatibo sa paggamot sa insulin.
Para sa paggamot ng type 2 diabetes, inireseta ng mga doktor ang iba't ibang mga gamot na makakatulong sa pagbaba ng asukal sa dugo. Hindi na kailangang uminom ng insulin sa pangkat na ito ng mga diabetes.
Uri ng 2 gamot na diabetes
Ang mga uri ng 2 gamot na diabetes ay maaaring nahahati sa maraming mga kategorya. Bagaman kinakailangan agad na gumawa ng isang reserbasyon na walang ganap na lunas para sa diyabetis. Sa maraming paraan, ang tagumpay ng paggamot sa diyabetis ay nakasalalay sa:
- mula sa pagiging handa ng pasyente hanggang sa matigas na labanan ang sakit,
- mula sa pamumuhay ng pasyente.
Kung ang pisikal na aktibidad at diyeta ay hindi nagbunga ng mga positibong resulta, inireseta ng isang espesyalista ang mga gamot para sa diyabetis, na nahahati sa ilang mga klase. Ang isang doktor ay maaaring magreseta ng isang gamot o isang kombinasyon ng mga gamot na kabilang sa iba't ibang klase.
Sa mga unang yugto ng diyabetes, ang mga inhibitor ng a-glucosidase ay napaka-epektibo, nakakatulong sila na mabawasan ang pagsipsip ng bituka ng bituka. Ang mga derivatives ng sulfonylureas ay inireseta, bilang isang panuntunan, kapag kinakailangan upang pukawin ang pagtatago ng insulin ng mga beta cells.
Ngunit ang mga gamot na ito ay may isang bilang ng mga contraindications, na kinabibilangan ng:
- operasyon sa tiyan
- pancreatic diabetes mellitus o diabetes type
- pagbubuntis at paggagatas,
- pinsala
- nakakahawang sakit
- lahat ng uri ng mga pagpapakita ng alerdyi.
Kung ang dugo ng pasyente ay sapat na mayaman sa insulin, maaaring magreseta ng endocrinologist ang pasyente na kumuha ng mga gamot na biguanide group. Ang mga gamot na diabetes ay hindi pinasisigla ang paggawa ng insulin, ngunit pinapahusay ang epekto nito sa mga peripheral na tisyu.
Binabawasan ng Biguanides ang paggawa ng glucose sa atay, ang pagsipsip ng mga bituka, pinipigilan ang ganang kumain. Ngunit kapag hinirang ang mga ito, dapat na isaalang-alang ang isang iba't ibang mga contraindications:
- estado ng hypoxia
- may kapansanan sa bato na pag-andar,
- talamak na mga komplikasyon sa diabetes, atbp
Ang paggamit ng mga pandagdag sa pandiyeta para sa type 2 diabetes
 Ang pagkuha ng mga tabletas na nagpapababa ng asukal sa dugo sa diyabetes ay hindi maiiwasan. Samakatuwid, ang pasyente ay kailangang makarating sa mga tuntunin sa katotohanan na ang pang-araw-araw na paggamit ng mga gamot ay hindi maaaring hindi masira ang tiyan, atay at dugo.
Ang pagkuha ng mga tabletas na nagpapababa ng asukal sa dugo sa diyabetes ay hindi maiiwasan. Samakatuwid, ang pasyente ay kailangang makarating sa mga tuntunin sa katotohanan na ang pang-araw-araw na paggamit ng mga gamot ay hindi maaaring hindi masira ang tiyan, atay at dugo.
Ngunit mayroon pa ring pagkakataon na ayusin ang dosis ng kimikong antidiabetic, kung pinagkatiwalaan mo ang pagpapaandar ng pagbabawas ng asukal sa natural na paraan. Siyempre, ang mga pag-aalala sa uri ng 2 na hindi umaasa-sa diyabetis na diyabetes. Narito kinakailangan na gumamit ng isang blood glucose meter circuit TC, halimbawa.
Sa maraming mga kaso, maaaring madagdagan ng doktor ang therapy na may diyeta sa pamamagitan ng pagkuha ng mga pandagdag sa pandiyeta (pandagdag sa pandiyeta), na makakatulong upang mabawasan ang antas ng glucose sa dugo. Ang mga taong isaalang-alang ang mga pandagdag sa pandiyeta na gamot para sa diyabetis ay nagkakamali.
Tulad ng nabanggit sa itaas, wala pang isang daang porsyento na gumagamot para sa sakit na ito. Gayunpaman, ang mga pandagdag sa pandiyeta ay may mga natural na sangkap lamang, na sa kumplikadong paggamot ng uri ng 2 diabetes ay may napaka nasasalat na epekto.
Halimbawa, ang "Insulat" ay isang pandagdag sa pandiyeta, na:
- Binabawasan nito ang konsentrasyon ng glucose sa dugo sa pamamagitan ng pagbawas ng pagsipsip ng bituka nito.
- Nagpapabuti ng mga proseso ng metabolohiko.
- Pinasisigla ang pagtatago ng pancreas.
- Tumutulong na mabawasan ang timbang at gawing normal ang mga proseso ng metabolic.
Ang mga suplemento ay maaaring inireseta bilang isang solong gamot para sa pag-iwas sa uri ng 2 diabetes, at maaaring maging isang sangkap sa isang komplikadong pamamaraan ng therapeutic. Sa matagal na paggamit ng "Insulate" sa mga pasyente mayroong isang matatag na pagbaba sa glycemic index.
Sa mahigpit na pagsunod sa dietary supplement regimen at diyeta, ang posibilidad ng antas ng asukal sa dugo na papalapit sa mga tagapagpahiwatig na hindi diabetes.
Antas ng mataas na asukal
| Sa isang walang laman na tiyan | 5.0-6.0 mmol / L. |
| 2 oras pagkatapos kumain | 7.5-8.0 mmol / L. |
| Bago matulog | 6.0-7.0 mmol / L. |
Kailangan para sa mga iniksyon ng insulin
Karaniwan, kung ang karanasan ng diabetes ay lumampas sa 5-10 taon, ang diyeta at pag-inom ng mga gamot ay hindi sapat. Mayroon nang permanenteng o pansamantalang therapy ng insulin. Ngunit ang doktor ay maaaring magreseta ng insulin nang mas maaga kung ang iba pang mga pamamaraan ay hindi maaaring iwasto ang pagtaas ng antas ng glucose sa dugo.
Ang insulin, bilang isang paggamot para sa type 2 diabetes, ay dati nang nakita bilang isang huling paraan. Ngayon, ang mga doktor ay sumunod sa kabaligtaran na pananaw.
 Noong nakaraan, ang karamihan sa mga pasyente na may kamalayan sa diyeta na umiinom ng mga gamot sa diyabetis ay may isang mataas na glycemic index sa loob ng mahabang panahon, na nagdulot ng isang malubhang panganib sa buhay, at sa oras ng pangangasiwa ng insulin, ang mga pasyente ay nagkaroon ng malubhang komplikasyon sa diyabetis.
Noong nakaraan, ang karamihan sa mga pasyente na may kamalayan sa diyeta na umiinom ng mga gamot sa diyabetis ay may isang mataas na glycemic index sa loob ng mahabang panahon, na nagdulot ng isang malubhang panganib sa buhay, at sa oras ng pangangasiwa ng insulin, ang mga pasyente ay nagkaroon ng malubhang komplikasyon sa diyabetis.
Ang modernong kasanayan para sa paggamot ng diabetes ay nagpakita na ang insulin ay isa sa mga gamot na makakatulong na mabawasan ang asukal. Ang pagkakaiba nito mula sa mga tablet ay nasa pamamaraan lamang ng pangangasiwa (iniksyon) at isang mataas na presyo.
Sa mga pasyente na may type 2 diabetes, 30-40% ng mga pasyente ang nangangailangan ng insulin therapy. Kailan at kung ano ang dapat simulan ang therapy ng insulin ay maaari lamang matukoy ng isang endocrinologist, dahil ang lahat ay nakasalalay sa pagkatao ng katawan.
Maaari ba akong mabuhay nang may ganap na diyabetis?
Ngayon, ang isang diyabetis ay may bawat pagkakataon upang maiwasan ang pagbuo ng iba't ibang mga komplikasyon at mapanatili ang isang mataas na kalidad ng buhay. Ang mga pasyente ay magagamit na gamot ng synthetic at herbal na pinagmulan, paghahanda ng insulin, ahente ng pagpipigil sa sarili at iba't ibang mga pamamaraan ng pangangasiwa.
Bilang karagdagan, ang "mga paaralan ng diabetes" ay binuksan, na nagturo sa mga taong may diyabetis at kanilang mga pamilya. Ang gawain ay naglalayong tiyakin na ang pasyente ay alam hangga't maaari tungkol sa kanyang sakit at magagawang makaya ito nang nakapag-iisa, habang pinapanatili ang kasiyahan ng ordinaryong buhay.
Ang pangunahing problema na naglilimita ng mga paraan upang mas mababa ang asukal ay ang posibilidad ng hypoglycemia. Samakatuwid, para sa ilang mga pasyente inirerekumenda na mapanatili ang glycemia sa isang mas mataas na antas, hanggang sa 11 mmol / l sa araw.Ang pag-iingat na ito ay makakatulong na maiwasan ang labis na asukal sa pagkahulog.
Sa karamihan ng mga kaso, ang takot sa hypoglycemia ay pinalaki at hindi makatwiran, ngunit ang antas ng asukal na dapat maiwasan ang madalas na tumataas sa 10-15 mmol / l sa panahon ng araw, na lubhang mapanganib.

 Ang hormone ay nagsisimulang kumilos ng 10-15 minuto pagkatapos ng iniksyon, ang maximum na epekto ay naramdaman pagkatapos ng isang oras. Upang mabawasan ang sakit, ang isang iniksyon ay pinakamahusay na ginagawa sa crease ng balat malapit sa mga gilid.
Ang hormone ay nagsisimulang kumilos ng 10-15 minuto pagkatapos ng iniksyon, ang maximum na epekto ay naramdaman pagkatapos ng isang oras. Upang mabawasan ang sakit, ang isang iniksyon ay pinakamahusay na ginagawa sa crease ng balat malapit sa mga gilid.