Paano gamitin ang tao na insulin para sa diabetes
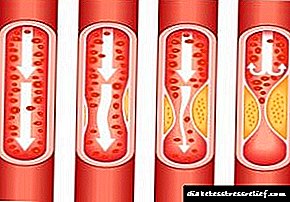
Aksyon sa bukid. Paghahanda ng maikli na kumikilos na insulin. Nakikipag-ugnay sa isang tiyak na receptor sa panlabas na lamad ng mga cell, ay bumubuo ng isang complex ng receptor ng insulin. Sa pamamagitan ng pagdaragdag ng synthesis ng cAMP (sa mga cell cells at atay cells) o direktang tumusok sa cell (kalamnan), ang komplikadong receptor ng insulin ay nagpapasigla sa mga proseso ng intracellular, kabilang ang synthesis ng isang bilang ng mga pangunahing enzymes (hexokinase, pyruvate kinase, glycogen synthetase, atbp.). Ang pagbaba ng glucose sa dugo ay sanhi ng pagtaas ng intracellular transportasyon, pagtaas ng pagsipsip at assimilation ng mga tisyu, pagpapasigla ng lipogenesis, glycogenogenesis, synthesis ng protina, isang pagbawas sa rate ng produksiyon ng glucose ng atay (pagbawas sa pagbagsak ng glycogen), atbp Pagkatapos ng s / c injection, ang epekto ay nangyayari sa loob ng 20-30 min, umabot sa isang maximum pagkatapos ng 1-3 na oras at tumatagal, depende sa dosis, 5-8 na oras.Ang tagal ng gamot ay nakasalalay sa dosis, pamamaraan, lugar ng pangangasiwa at may makabuluhang mga indibidwal na katangian.
Mga Pharmacokinetics Ang pagkumpleto ng pagsipsip ay nakasalalay sa pamamaraan ng pangangasiwa (s / c, i / m), ang lugar ng pangangasiwa (tiyan, hita, puwit), dosis, konsentrasyon ng insulin sa gamot, atbp. Ito ay ipinamamahagi nang hindi pantay sa mga tisyu. Hindi nito tinatawid ang hadlang sa placental at sa gatas ng suso. Nawasak ito ng insulinase, pangunahin sa atay at bato. T 1/2 - mula sa ilang hanggang 10 minuto. Ito ay pinalabas ng mga bato (30-80%).
Mga indikasyon. Type 1 diabetes mellitus, type 2 diabetes mellitus: yugto ng pagtutol sa oral hypoglycemic na gamot, bahagyang paglaban sa oral hypoglycemic na gamot (kombinasyon ng therapy), diabetes ketoacidosis, ketoacidotic at hyperosmolar coma, diabetes mellitus na naganap sa panahon ng pagbubuntis (kung hindi epektibo para sa therapy sa diyeta) pansamantalang paggamit sa mga pasyente na may diabetes mellitus laban sa mga impeksyon na sinamahan ng mataas na lagnat, na may paparating na operasyon ng operasyon, pinsala, panganganak, at paglabag sa ene sangkap bago magpatuloy sa paggamot matagal paghahanda insulin.
Contraindications Ang pagiging hypersensitive, hypoglycemia.
Dosis Ang dosis at ruta ng pangangasiwa ng gamot ay tinutukoy nang paisa-isa sa bawat kaso batay sa nilalaman ng glucose sa dugo bago kumain at 1-2 oras pagkatapos kumain, at depende din sa antas ng glucosuria at mga katangian ng kurso ng sakit.
Ang gamot ay pinamamahalaan s / c, in / m, in / in, 15-30 minuto bago kumain. Ang pinaka-karaniwang ruta ng pangangasiwa ay sc. Sa diabetes ketoacidosis, diabetes koma, sa panahon ng interbensyon sa kirurhiko - sa / sa at / m.
Sa monotherapy, ang dalas ng pangangasiwa ay karaniwang 3 beses sa isang araw (kung kinakailangan, hanggang sa 5-6 beses sa isang araw), binabago ang site ng iniksyon tuwing maiwasan ang pag-unlad ng lipodystrophy (pagkasayang o hypertrophy ng subcutaneous fat).
Ang average na araw-araw na dosis ay 30-40 IU, sa mga bata - 8 IU, pagkatapos ay sa average na pang-araw-araw na dosis - 0.5-1 IU / kg o 30-40 IU 1-3 beses sa isang araw, kung kinakailangan - 5-6 beses sa isang araw . Sa isang pang-araw-araw na dosis na lumampas sa 0.6 U / kg, ang insulin ay dapat ibigay sa anyo ng 2 o higit pang mga iniksyon sa iba't ibang lugar ng katawan.
Posible na pagsamahin ang mga pang-kilos na insulins.
Ang solusyon ng insulin ay nakolekta mula sa vial sa pamamagitan ng pagbubutas gamit ang isang sterile syringe karayom ng isang goma stopper na tinanggal pagkatapos alisin ang aluminyo cap na may etanol.
Epekto. Mga reaksyon ng allergy (urticaria, angioedema - lagnat, igsi ng paghinga, nabawasan ang presyon ng dugo),
hypoglycemia (kabag ng balat, nadagdagan ang pagpapawis, pagpapawis, palpitations, panginginig, gutom, pagkabalisa, pagkabalisa, paresthesias sa bibig, sakit ng ulo, pag-aantok, hindi pagkakatulog, takot, nalulumbay na pakiramdam, pagkamayamutin, hindi pangkaraniwang pag-uugali, kawalan ng kilusan, pananalita at mga karamdaman sa pagsasalita at pangitain), hypoglycemic coma,
hyperglycemia at diabetes acidosis (sa mga mababang dosis, paglaktaw ng mga iniksyon, hindi magandang diyeta, laban sa isang background ng lagnat at impeksyon): antok, uhaw, nabawasan ang gana sa pagkain, pag-flush ng mukha).
may malay na kamalayan (hanggang sa pag-unlad ng precomatose at coma),
lumilipas visual na kahinaan (karaniwang sa simula ng therapy),
immunological cross-reaksyon sa insulin ng tao, isang pagtaas sa titer ng mga anti-insulin antibodies, na sinundan ng pagtaas ng glycemia,
hyperemia, nangangati at lipodystrophy (pagkasayang o hypertrophy ng subcutaneous fat) sa site ng iniksyon.
Sa simula ng paggamot - pamamaga at may kapansanan na pagwawasto (pansamantala at nawawala sa patuloy na paggamot).
Sobrang dosis. Mga Sintomas: hypoglycemia (kahinaan, "malamig" na pawis, kabag ng balat, palpitations, panginginig, pagkabagabag, gutom, paresthesia sa mga kamay, binti, labi, dila, sakit ng ulo), hypoglycemic coma, kombulsyon.
Paggamot: ang pasyente ay maaaring matanggal ang banayad na hypoglycemia sa kanyang sarili sa pamamagitan ng ingesting asukal o mga pagkaing mayaman sa madaling natutunaw na karbohidrat.
Subcutaneous, i / m o iv injected glucagon o iv hypertonic dextrose solution. Sa pagbuo ng isang hypoglycemic coma, 20-40 ml (hanggang sa 100 ml) ng isang 40% na dextrose solution ay na-injected intravenously sa isang stream papunta sa pasyente hanggang sa ang pasyente ay lumabas sa isang pagkawala ng malay.
Pakikipag-ugnay. Hindi naaayon sa parmasyutiko ang mga solusyon sa iba pang mga gamot.
Ang epekto ng hypoglycemic ay pinahusay ng sulfonamides (kasama ang oral hypoglycemic na gamot, sulfonamides), MAO inhibitors (kabilang ang furazolidone, procarbazine, selegiline), carbonic anhydrase inhibitors, ACE inhibitors, NSAIDs (kasama ang salicylates), anabolic (kabilang ang stanozolol, oxandrolone, methandrostenolone), androgens, bromocriptine, tetracyclines, clofibrate, ketoconazole, mebendazole, theophylline, cyclophosphamide, fenfluramine, Li + paghahanda, pyridoxine, quinidine, quinine, chloroquin,
Hypoglycemic epekto ng kapansanan glucagon, paglago hormone, corticosteroids, bibig Contraceptive, estrogens, thiazide at loop diuretics, BCCI, teroydeo hormones, ang heparin, sulfinpyrazone, sympathomimetics, danazol, tricyclics, clonidine, kaltsyum antagonists, diazoxide, morphine, marijuana, nikotina, phenytoin, epinephrine, mga blockers ng H 1 histamine receptors.
Ang mga beta-blockers, reserpine, octreotide, pentamidine ay kapwa maaaring mapahusay at mapahina ang hypoglycemic na epekto ng insulin.
Espesyal na mga tagubilin. Bago kumuha ng insulin mula sa vial, kinakailangan upang suriin ang transparency ng solusyon. Kapag lumitaw ang mga banyagang katawan, maulap o pag-ulan ng isang sangkap sa baso ng vial, hindi magagamit ang gamot.
Ang temperatura ng pinangangasiwaan na insulin ay dapat na nasa temperatura ng silid. Ang dosis ng insulin ay dapat na nababagay sa mga kaso ng mga nakakahawang sakit, kung sakaling may disfunction ng teroydeo glandula, sakit ni Addison, hypopituitarism, talamak na kabiguan ng bato at talamak na diabetes mellitus sa mga taong mahigit sa 65 taong gulang.
Ang mga sanhi ng hypoglycemia ay maaaring: isang labis na dosis ng insulin, isang kapalit ng gamot, paglaktaw ng pagkain, pagsusuka, pagtatae, pisikal na pagkapagod, mga sakit na nagbabawas ng pangangailangan sa insulin (mga advanced na sakit ng bato at atay, pati na rin hypofunction ng adrenal cortex, pituitary o thyroid gland), isang pagbabago ng lugar mga iniksyon (halimbawa, balat sa tiyan, balikat, hita), pati na rin ang pakikipag-ugnay sa iba pang mga gamot. Posible na mabawasan ang konsentrasyon ng glucose sa dugo kapag naglilipat ng isang pasyente mula sa insulin ng hayop hanggang sa insulin ng tao.
Ang paglipat ng pasyente sa insulin ng tao ay dapat na palaging medikal na makatwiran at isinasagawa lamang sa ilalim ng pangangasiwa ng isang manggagamot. Ang pagkahilig na bumuo ng hypoglycemia ay maaaring makapinsala sa kakayahan ng mga pasyente na aktibong lumahok sa trapiko, pati na rin sa pagpapanatili ng mga makina at mekanismo.
Ang mga pasyente na may diyabetis ay maaaring ihinto ang bahagyang hypoglycemia na naramdaman nila sa pamamagitan ng pagkain ng asukal o mga pagkaing mataas sa karbohidrat (inirerekumenda na laging may 20% ng asukal sa iyo). Kinakailangan na ipaalam sa dumadalo ang manggagamot tungkol sa inilipat na hypoglycemia upang malutas ang isyu ng pangangailangan para sa pagwawasto ng paggamot.
Sa paggamot ng maikling pagkilos ng insulin sa mga nakahiwalay na kaso, posible ang isang pagbawas o pagtaas sa dami ng adipose tissue (lipodystrophy) sa lugar ng iniksyon. Ang mga hindi pangkaraniwang bagay na ito ay higit na maiiwasan sa pamamagitan ng patuloy na pagbabago ng site ng iniksyon. Sa panahon ng pagbubuntis, kinakailangang isaalang-alang ang pagbaba (I trimester) o isang pagtaas (II-III trimesters) ng mga kinakailangan sa insulin. Sa panahon at kaagad pagkatapos ng kapanganakan, ang mga kinakailangan sa insulin ay maaaring bumagsak nang malaki. Sa panahon ng paggagatas, kinakailangan ang pang-araw-araw na pagsubaybay sa loob ng maraming buwan (hanggang sa ang pangangailangan ng insulin ay nagpapatatag).
Ang perpektong antas ng hormonal ay ang batayan para sa buong pag-unlad ng katawan ng tao. Ang isa sa mga pangunahing hormone sa katawan ng tao ay ang insulin. Ang kakulangan o labis nito ay humantong sa negatibong mga kahihinatnan. Ang diabetes mellitus at hypoglycemia ay dalawang labis na labis na labis na nagiging hindi kanais-nais na mga kasama ng katawan ng tao, na hindi pinapansin ang impormasyon tungkol sa kung ano ang insulin at kung ano ang dapat na antas nito.
Ang hormon ng hormon
Ang karangalan sa paglikha ng mga unang gawa na naglatag ng landas sa pagtuklas ng hormon ay kabilang sa siyentipikong Russian na si Leonid Sobolev, na noong 1900 na iminungkahi gamit ang pancreas upang makakuha ng isang gamot na antidiabetic at nagbigay ng konsepto kung ano ang insulin. Mahigit sa 20 taon ang ginugol sa karagdagang pananaliksik, at pagkatapos ng 1923 nagsimula ang paggawa ng industriya ng insulin. Ngayon, ang hormon ay mahusay na pinag-aralan ng agham. Nakikilahok siya sa pagkasira ng mga karbohidrat, na responsable para sa metabolismo at synt synthes.
Aling organ ang gumagawa ng insulin
Ang mga pancreas, kung saan matatagpuan ang mga conglomerates ng mga B-cells, na kilala sa siyentipikong mundo bilang mga islet ng Lawrence o mga pancreatic na mga pulo, ay nagsisilbing organ na gumagawa ng insulin. Ang tiyak na gravity ng mga cell ay maliit at binubuo lamang ng 3% ng kabuuang masa ng pancreas. Ang paggawa ng insulin sa pamamagitan ng mga beta cells ay nangyayari, isang subtype ng proinsulin ay na-sikreto ng hormone.
Ano ang subtype ng insulin ay hindi ganap na kilala. Ang hormon mismo, bago kumuha ng pangwakas na anyo, ay pumapasok sa Golgi cell complex, kung saan ito ay na-finalize sa estado ng isang buong hormon. Nagtatapos ang proseso kapag ang hormone ay inilalagay sa mga espesyal na butil ng pancreas, kung saan ito nakaimbak hanggang sa kumuha ang isang tao ng pagkain. Ang mapagkukunan ng mga B-cells ay limitado at mabilis na maubos kapag inaabuso ng isang tao ang mga simpleng pagkain na karbohidrat, na siyang sanhi ng diyabetis.
Ano ang hormone ng hormone - ito ang pinakamahalagang metabolic regulator. Kung wala ito, ang glucose ay pumapasok sa katawan sa pamamagitan ng pagkain ay hindi makakapasok sa cell. Ang hormon ay nagdaragdag ng pagkamatagusin ng mga lamad ng cell, bilang isang resulta ng kung saan ang glucose ay nasisipsip sa katawan ng cell. Kasabay nito, ang hormone ay nagtataguyod ng pagbabalik ng glucose sa glycogen, isang polysaccharide na naglalaman ng isang supply ng enerhiya na ginagamit ng katawan ng tao kung kinakailangan.
Ang mga pag-andar ng insulin ay magkakaiba. Nagbibigay ito ng function ng cell ng kalamnan, na nakakaapekto sa mga proseso ng protina at metabolismo ng taba. Ginagampanan ng hormon ang papel ng isang impormante ng utak, na, ayon sa mga receptor, ay natutukoy ang pangangailangan para sa mabilis na karbohidrat: kung mayroong maraming ito, ang utak ay nagtatapos na ang mga cell ay gutom at dapat na nilikha ang mga reserba. Ang epekto ng insulin sa katawan:
- Pinipigilan nito ang mahahalagang amino acid mula sa pagkabagsak sa mga simpleng sugars.
- Nagpapabuti ng synthesis ng protina - ang pundasyon ng buhay.
- Hindi pinapayagan ang mga protina sa mga kalamnan na mawala, pinipigilan ang pagkasayang ng kalamnan - anabolikong epekto.
- Nililimitahan nito ang akumulasyon ng mga ketone na katawan, isang labis na halaga kung saan nakamamatay sa mga tao.
- Itinataguyod ang transportasyon ng potassium at magnesium ion.
Ang papel ng insulin sa katawan ng tao
Ang isang kakulangan sa hormon ay nauugnay sa isang sakit na tinatawag na diabetes. Ang mga nagdurusa sa sakit na ito ay pinipilit na regular na mag-iniksyon ng mga karagdagang dosis ng insulin sa dugo. Ang iba pang matindi ay isang labis sa hormon, hypoglycemia. Ang sakit na ito ay humahantong sa isang pagtaas ng presyon ng dugo at pagbaba sa vascular elasticity. Dagdagan ang pagtaas ng pagtatago ng insulin ng hormon glucagon na ginawa ng mga alpha cells ng mga pancreatic islets ng Langerhans.
Ang tissue na umaasa sa insulin
Pinasisigla ng insulin ang paggawa ng protina sa mga kalamnan, nang walang kung saan ang kalamnan tissue ay hindi magagawang bumuo. Ang pagbuo ng adipose tissue, na karaniwang gumaganap ng mga mahahalagang pag-andar, ay imposible nang walang isang hormone. Ang mga pasyente na nagsimula ng diabetes ay nahaharap sa ketoacidosis, isang anyo ng metabolic disorder kung saan nangyayari ang pagkabigla ng intracellular.
Insulin ng dugo
Ang mga pag-andar ng insulin ay kasama ang pagsuporta sa tamang dami ng glucose sa dugo, na kinokontrol ang metabolismo ng mga taba at protina, binabago ang mga sustansya sa mass ng kalamnan. Sa isang normal na antas ng bagay, ang sumusunod ay nangyayari:
- synthesis ng protina para sa pagbuo ng kalamnan,
- ang balanse ng metabolismo at catabolism ay pinananatili,
- pinasisigla ang synthesis ng glycogen, na nagdaragdag ng pagbabata at pagbabagong-buhay ng mga cell ng kalamnan,
- ang mga amino acid, glucose, potassium ay pumapasok sa mga cell.

Sinusukat ang konsentrasyon ng insulin sa µU / ml (0.04082 mg ng mala-kristal na sangkap ay kinuha bilang isang yunit). Ang mga malulusog na tao ay may isang tagapagpahiwatig na katumbas ng 3-25 sa naturang mga yunit. Para sa mga bata, pinahihintulutan ang isang pagbaba sa 3-20 μU / ml. Sa mga buntis na kababaihan, ang pamantayan ay naiiba - 6-27 mkU / ml, sa mga matatandang mahigit sa 60 na tagapagpahiwatig na ito ay 6-35. Ang isang pagbabago sa pamantayan ay nagpapahiwatig ng pagkakaroon ng mga malubhang sakit.
Nakatayo
Ang pangmatagalang labis sa normal na antas ng insulin ay nagbabanta sa mga hindi maibabalik na pagbabago sa pathological. Ang kondisyong ito ay nangyayari dahil sa isang pagbaba ng mga antas ng asukal. Maaari mong maunawaan ang labis na konsentrasyon ng insulin sa pamamagitan ng mga palatandaan: panginginig, pagpapawis, palpitations, biglaang pag-atake ng gutom, pagduduwal, malabo, koma. Ang mga sumusunod na tagapagpahiwatig ay nakakaapekto sa pagtaas ng mga antas ng hormone:
- matinding pisikal na aktibidad,
- talamak na stress
- sakit ng atay at pancreas,
- labis na katabaan
- paglabag sa paglaban ng mga cell sa karbohidrat,
- polycystic ovary,
- kabiguan ng pituitary gland function,
- cancer at benign tumors ng adrenal gland.
Ibinaba
Ang pagbawas sa konsentrasyon ng insulin ay nangyayari dahil sa stress, matinding pisikal na bigay, pagkapagod ng nerbiyos, araw-araw na pagkonsumo ng isang malaking halaga ng pino na karbohidrat. Pinipigilan ng kakulangan ng insulin ang daloy ng glucose, pinatataas ang konsentrasyon nito. Bilang isang resulta, mayroong isang malakas na pagkauhaw, pagkabalisa, biglaang pag-atake ng gutom, pagkamayamutin, at madalas na pag-ihi. Dahil sa mga katulad na sintomas ng mababa at mataas na insulin, ang diagnosis ay isinasagawa ng mga espesyal na pag-aaral.
Ano ang ginawa ng insulin para sa mga diabetes
Ang isyu ng mga hilaw na materyales para sa paggawa ng hormone ay nakakaaliw sa maraming mga pasyente. Ang insulin sa katawan ng tao ay ginawa ng pancreas, at ang mga sumusunod na uri ay nakuha ng artipisyal:
- Baboy o bovine - ng pinagmulan ng hayop. Para sa paggawa ng mga ginagamit na pancreas ng mga hayop. Ang paghahanda ng mga baboy na materyales ay naglalaman ng proinsulin, na hindi maaaring paghiwalayin, nagiging mapagkukunan ng mga reaksiyong alerdyi.
- Binago ang Biosynthetic o baboy - isang paghahanda ng semi-synthetic ay nakuha sa pamamagitan ng pagpapalit ng mga amino acid. Kabilang sa mga pakinabang ay ang pagkakatugma sa katawan ng tao at ang kawalan ng mga alerdyi. Mga Kakulangan - kakulangan ng hilaw na materyales, pagiging kumplikado ng trabaho, mataas na gastos.
- Ang genetic engineering recombinant - ito ay tinatawag na "insulin ng tao" sa ibang paraan, sapagkat ito ay ganap na magkapareho sa natural na hormone. Ang sangkap ay ginawa ng mga enzymes ng lebadura na mga strain at genetically na nabago E. coli.

Mga tagubilin para sa paggamit ng insulin
Ang mga pag-andar ng insulin ay napakahalaga para sa katawan ng tao. Kung ikaw ay isang diyabetis, pagkatapos ay mayroon kang isang referral mula sa isang doktor at isang reseta ayon sa kung saan ang gamot ay binibigyan nang walang bayad sa mga parmasya o ospital. Sa kaso ng kagyat na pangangailangan maaari itong mabili nang walang reseta, ngunit dapat sundin ang dosis. Upang maiwasan ang labis na dosis, basahin ang mga tagubilin para sa paggamit ng insulin.
Mga indikasyon para magamit
Ayon sa mga tagubilin na nakapaloob sa bawat pakete ng paghahanda ng insulin, ang mga indikasyon para sa paggamit nito ay type 1 diabetes mellitus (tinatawag din na umaasa sa insulin) at, sa ilang mga kaso, type 2 diabetes mellitus (hindi umaasa-sa-insulin). Ang mga naturang kadahilanan ay kasama ang hindi pagpaparaan sa oral hypoglycemic agents, ang pagbuo ng ketosis.
Pangangasiwa ng insulin
Inireseta ng doktor ang gamot pagkatapos ng diagnosis at mga pagsusuri sa dugo. Para sa paggamot ng diyabetis gumamit ng mga gamot ng iba't ibang mga tagal ng pagkilos: maikli at mahaba. Ang pagpili ay nakasalalay sa kalubhaan ng kurso ng sakit, kondisyon ng pasyente, ang bilis ng pagsisimula ng pagkilos ng gamot:
- Ang paghahanda ng maikli na kilos ay inilaan para sa pang-ilalim ng lupa, intravenous o intramuscular administration. Mayroon itong isang mabilis, maikli, pagbaba ng asukal na epekto, pinamamahalaan ito ng 15-20 minuto bago kumain ng maraming beses / araw. Ang epekto ay nangyayari sa kalahating oras, isang maximum - sa dalawang oras, mga anim na oras lamang.
- Ang mahaba o matagal na pagkilos - ay may epekto na tumatagal ng 10-36 na oras, maaaring mabawasan ang pang-araw-araw na bilang ng mga iniksyon. Ang mga suspensyon ay pinangangasiwaan ng intramuscularly o subcutaneously, ngunit hindi intravenously.
Ginagamit ang mga syringes upang mapadali ang pagpasok at pagsunod sa dosis. Ang isang dibisyon ay tumutugma sa isang tiyak na bilang ng mga yunit. Mga panuntunan para sa therapy sa insulin:
- panatilihin ang mga paghahanda sa ref, at ang mga nagsimula sa temperatura ng silid, magpainit ng produkto bago ito ipasok, dahil ang cool ay mahina,
- mas mahusay na mag-iniksyon ng isang maikling kumikilos na hormone sa ilalim ng balat ng tiyan - na-injected sa hita o sa itaas ng puwit na kumikilos nang mas mabagal, kahit na mas masahol - sa balikat,
- ang gamot na pangmatagalang gamot ay iniksyon sa kaliwa o kanang hita,
- gawin ang bawat iniksyon sa ibang zone,
- na may mga iniksyon ng insulin, makuha ang buong lugar ng bahagi ng katawan - upang maiwasan mo ang pagkahilo at seal
- bumalik mula sa huling iniksyon ng hindi bababa sa 2 cm,
- huwag gamutin ang balat sa alkohol, sinisira nito ang insulin,
- kung ang likido ay dumadaloy, ang karayom ay naipasok nang hindi tama - kailangan mong hawakan ito sa isang anggulo ng 45-60 degree.

Mga epekto
Sa pangangasiwa ng mga gamot ng subcutaneous, posible ang pagbuo ng lipodystrophy sa site ng iniksyon. Napakabihirang, ngunit mayroong ang hitsura ng mga reaksiyong alerdyi. Kung nangyari ang mga ito, kinakailangan ang sintomas ng therapy at isang kapalit na ahente. Ang mga kontraindikasyon para sa pagpasok ay:
- talamak na hepatitis, cirrhosis, jaundice, pancreatitis,
- nephritis, urolithiasis,
- nabulok na mga depekto sa puso.
Presyo ng insulin
Ang halaga ng insulin ay nakasalalay sa uri ng tagagawa, uri ng gamot (maikli / mahabang tagal ng pagkilos, feedstock) at ang dami ng packaging. Ang presyo ng 50 ML ng gamot na Insulinum ay humigit-kumulang na 150 rubles sa Moscow at St. Insuman na may isang syringe pen - 1200, ang suspensyon na Protafan ay may presyo na halos 930 rubles. Ang antas ng parmasya ay nakakaapekto din sa kung magkano ang gastos sa insulin.
Matapos makuha ang lubos na purified insulin, ang tanong ay lumitaw tungkol sa immunogenicity ng mga species ng insulin. Sa proseso ng paglalapat ng mga pamamaraan para sa pagtukoy ng dami ng insulin sa dugo, napansin ang mga antibodies sa insulin. Ipinakita ng mga pag-aaral na ang mga pasyente na gumagamit ng pinagsamang bovine / porcine insulin ay may higit na mga antibodies kaysa sa paggamit lamang ng porcine insulin.
Ang mga antibodies na ito ay maaaring maging nagbubuklod ng insulin, na maaaring maging sanhi ng paglaban sa insulin, at may kusang paglabas ng insulin, hindi motivasyong hypoglycemia. Dumating na ang oras upang palitan ang insulin ng bovine sa baboy, ngunit ang mga pasyente sa ilang mga bansa ay tumanggi na gumamit ng insulin ng baboy sa mga kadahilanang pangrelihiyon.
Ang problemang ito ay naging batayan para sa pagpapaunlad ng "insulin ng tao." Noong 1963, ang panahon ng "tao na tao" ay nagsimula pagkatapos ng pagkuha ng Mirsky sa mga kasamahan ng insulin mula sa pancreas ng isang tao na bangkay, at mula noong 1974, pagkatapos ng pagkakatuklas ng synthesis ng kemikal mula sa mga amino acid, lumilitaw ang posibilidad ng kumpletong kemikal na synthesis ng molekula ng tao na insulin.
Noong 1979-1981 Ang teknolohiya ng Biosynthetic DNA at isang semi-synthetic pathway para sa paggawa ng insulin sa pamamagitan ng pagpapalit ng enzyme ng isang amino acid sa isang molekula (Markussen) ay binuo. Ang Semi-synthetic na tao ng tao ay ginawa mula sa baboy, ang tamang pangalan ay binago ng enzyme na baboy na insulin. Sa kasalukuyan bihirang ginagamit.
Ang pagkakasunud-sunod ng amino acid sa molekula ng porcine at insulin ng tao ay magkapareho, maliban sa pangwakas na amino acid ng B chain: sa porcine insulin - alanine, sa tao - threonine. Ang pamamaraan na semi-synthetic ay ang catalytic cleavage ng alanine at kapalit ng threonine. Sa huling dekada, ang semi-synthetic na pamamaraan ng paggawa ng insulin ay halos napalitan ng isang biosynthetic. Ang pamamaraan ng biosynthetic (genetic engineering) para sa paggawa ng insulin ng tao ay ang proseso ng pagbabago ng naka-encode na namamana na impormasyon ng mga buhay na microorganism para sa synthesis ng mga dayuhang protina.
Ang biosynthetic na tao ng insulin ay ginawa gamit ang teknolohiyang DNA ng recombinant.
Mayroong dalawang pangunahing pamamaraan.
1. Paghiwalayin ang synthesis gamit ang geneticallymodised bacteria.
2. Mula sa proinsulin synthesized ng isang genetically mabago na bakterya.
Ang Phenol o metacresol ay ginagamit bilang isang pang-imbak para sa pagpapanatili ng antimicrobial state of insulins para sa mga maikling insulins at isophanes, at paraben (methyl parahydroxybenzoate) ay ginagamit para sa mga Lente type insulins. Depende sa likas na katangian ng kurso ng diyabetis, ang therapy ng insulin ay ipinahiwatig sa humigit-kumulang 30-35% ng mga pasyente. Ito ang mga pasyente na may type 1 diabetes, na bumubuo ng 10-15% ng lahat ng mga pasyente na may diabetes, pati na rin ang mga pasyente na may type 2 diabetes mellitus subtype, na bumubuo ng 15-25% ng lahat ng mga pasyente na may type 2 diabetes.
Sa ngayon, ang therapy ng insulin ay nananatiling tanging paraan ng pathogenetic na nagpapanatili ng buhay at kakayahang magtrabaho para sa mga pasyente na may type 1 diabetes.
Samakatuwid, ang therapy sa insulin ay nananatiling habang-buhay, na, siyempre, ay lumilikha ng ilang mga paghihirap para sa pasyente dahil sa pangangailangan na mapanatili ang isang estado ng metabolismo ng karbohidrat na malapit sa na ng isang malusog na tao. Walang alternatibo sa therapy ng kapalit ng subcutaneous, bagaman ito ay imitasyon lamang ng mga epekto sa physiological ng insulin. Sa ilalim ng normal na mga kondisyon, ang insulin ay pumasok agad sa portal vein system, pagkatapos ay sa atay, kung saan ito ay kalahati na hindi aktibo, ang natitira ay nasa periphery. Ang lahat ng ito ay nangyayari nang napakabilis na ang antas ng glycemia ay maaaring mapanatili sa isang medyo makitid na saklaw kahit na pagkatapos kumain. Ang isang magkakaibang landas ay sinusunod para sa iniksyon na insulin sa ilalim ng balat: huli na ito sa agos ng dugo at kahit na higit pa sa atay, pagkatapos kung saan ang konsentrasyon ng insulin sa dugo ay nananatiling hindi nadagdagan ng pang-sikolohiya sa mahabang panahon. Ngunit ang modernong diskarte at taktika ng insulin therapy ay ginagawang posible upang gawing malapit sa normal ang pamumuhay ng mga pasyente na may type na diabetes. Magagawa lamang ito sa pamamagitan ng pagtuturo sa mga pasyente na may diyabetis.
Ang pangangailangan na mag-aplay ng mga programa sa pagsasanay para sa diabetes ay matagal nang kinikilala. Maaga noong 1925, ang isa sa mga payunir ng insulin therapy, na si E. Joslin, ay nagturo sa mga pasyente kung ano ang kanilang itinuturing na pangunahing bagay para sa tagumpay ng paggamot: araw-araw na triple determinasyon ng glycosuria at isang pagbabago sa dosis ng insulin batay sa data na nakuha. Bihira ang pangangailangan para sa paggamot ng inpatient. Ngunit sa pagdating ng mga mahabang paghahanda ng insulin, ang pag-unlad ng therapy sa insulin ay nagpunta sa ibang paraan. Ang mga pasyente ay ipinagbabawal na nakapag-iisa na baguhin ang dosis ng insulin, iniksyon nila ang matagal na kumikilos na insulin lamang ng 1 oras bawat araw, at sa loob ng maraming taon kinailangan nilang makalimutan ang tungkol sa normal na nutrisyon, na napagdugangan ang pagtaas ng panganib ng hypoglycemia at ang pangangailangan para sa madalas na pag-ospital.
Sa pagsisimula ng 80s, ang mga diabetesologist ay lubos na nalinis ang paghahanda ng insulin, insulin ng tao, pinabuting paraan para sa pangangasiwa ng insulin (disposable insulin syringes at pen syringes), at mga pamamaraan para sa ekspresyong pagsusuri ng glycemia at glycosuria gamit ang mga pagsubok sa pagsubok. Taliwas sa mga inaasahan, ang kanilang paggamit nag-iisa ay hindi humantong sa isang pagbawas sa bilang ng mga huling komplikasyon ng diabetes at isang patuloy na pagpapabuti sa kabayaran ng metabolismo ng karbohidrat. Ayon sa magkakaisang pagtatapos ng mga eksperto, ang isang bagong diskarte ay kinakailangan na magpapahintulot sa epektibong pamamahala ng kumplikadong sakit na talamak na ito sa pamamagitan ng pagsangkot sa pasyente mismo sa aktibong kontrol ng diyabetis at paggamot nito. Sa kasalukuyan, ang salitang "therapeutic education" ay opisyal na kinikilala ng World Health Organization, at ito ay isang mahalagang bahagi ng paggamot ng anumang uri ng diabetes. Kaugnay sa mga pasyente na may type 1 diabetes, pangunahing nangangahulugan ito na ang pasyente ay dapat maging isang karampatang therapist ng insulin.
Ang mga layunin ng therapy sa insulin sa mga pasyente na may type 1 diabetes:
1) upang gawing normal ang metabolismo ng glucose (sa isip, upang gawing normal ang glucose ng dugo sa pag-aayuno, upang maiwasan ang labis na pagtaas nito, hyperglycemia, glycosuria at hypoglycemia pagkatapos kumain, kasiya-siya - upang maalis ang mga klinikal na sintomas ng diyabetis, ketosis, labis na hyperglycemia, binibigkas, madalas na nangyayari o undiagnosed hypoglycemia)
2) i-optimize ang diyeta at mapanatili ang isang normal na timbang ng katawan ng pasyente,
3) gawing normal ang metabolismo ng taba (sa mga tuntunin ng kabuuang kolesterol, L PNP, L PVP, triglycerides, sa suwero ng dugo),
4) pagbutihin ang kalidad ng buhay at makamit ang isang normal at libreng pamumuhay ng pasyente,
5) upang maiwasan ang pag-unlad o mabawasan ang mga komplikasyon ng vascular at neurological ng diabetes.
Ang pancreas ng tao, dahil sa iba't ibang mga kadahilanan, ay madalas na hindi makagawa ng insulin. Pagkatapos ay kailangan mong gumamit ng inhinyero na inhinyero ng insulin, na pumapalit sa insulin ng tao.
Ang anyo ng tao ng insulin ay nakuha alinman sa synthesis ng Escherichia coli, o mula sa porcine insulin sa pamamagitan ng pagpapalit ng isang amino acid.
Upang gayahin ang normal na paggana ng pancreas ng tao, isinasagawa ang mga iniksyon sa insulin. Ang uri ng insulin ay pinili batay sa uri ng sakit at kagalingan ng pasyente. Ang insulin ay maaaring ibigay nang intravenously o intramuscularly. Para sa panghabambuhay at pangmatagalang therapy, ang mga subcutaneous injections ay madalas na ginagamit.
Mga tampok ng insulin
Ang insulin na nakasalalay sa diabetes mellitus diabetes ay nangangailangan ng buong buhay na paggamot. Ang buhay ng isang tao ay nakasalalay sa pagkakaroon ng insulin. Ang sakit ay kinikilala bilang isang hindi nakikipanayam na epidemya at nasa ikatlo sa mga tuntunin ng laganap sa mundo.
Sa kauna-unahang pagkakataon, ang insulin ay nilikha mula sa pancreas ng aso. Makalipas ang isang taon, ang gamot ay ipinakilala sa malawakang paggamit. Matapos ang 40 taon, naging posible upang synthesize ang hormone sa isang kemikal na paraan.
Pagkaraan ng ilang oras, ang mga uri ng insulin na may mataas na antas ng paglilinis ay naimbento. Ang trabaho ay isinasagawa rin upang synthesize ang insulin ng tao. Mula noong 1983, ang hormone na ito ay nagsimulang mailabas sa isang pang-industriya scale.
Noong nakaraan, ang diyabetis ay ginagamot sa mga gamot na gawa sa mga hayop. Ngayon ang mga naturang gamot ay ipinagbabawal. Sa mga parmasya, maaari ka lamang bumili ng genetic engineering tool, ang paglikha ng mga gamot na ito ay batay sa paglipat ng isang produkto ng gene sa cell ng isang microorganism.
Para sa layuning ito, ginagamit ang lebadura o isang di-pathogen na uri ng bakterya ng E. coli. Bilang isang resulta, ang mga microorganism ay nagsisimula upang makabuo ng hormon ng hormone para sa mga tao.
Ang modernong insulin na gamot ay naiiba:
- oras ng pagkakalantad, may mga maikling, ultrashort at mga pang-kilos na insulins,
- pagkakasunud-sunod ng amino acid.
Mayroon ding mga pinagsamang gamot na tinatawag na mix. Sa komposisyon ng naturang mga pondo mayroong isang mahabang pagkilos at maikling pagkilos ng insulin.
Ang pagkuha ng insulin ay maaaring ipahiwatig sa mga diagnosis tulad ng:
- Lactic acid, diabetes at hypersmolar coma,
- Type 1 diabetes diabetes diabetes
- Sa mga impeksyon, kirurhiko interbensyon, exacerbations ng talamak sakit,
- Diabetic nephropathy at / o may kapansanan sa atay function, pagbubuntis at panganganak.
- Uri ng 2 diabetes mellitus na may resistensya sa mga ahente ng antidiabetic oral,
- Mga sugat sa dystrophic,
- Malubhang asthenization sa iba't ibang mga pathologies,
- Mahabang nakakahawang proseso.
Tagal ng Insulin
Sa pamamagitan ng tagal at mekanismo ng pagkilos, ang insulin ay nakikilala:
- ultrashort
- maikli
- tagal ng katamtaman
- matagal na pagkilos.
Ang mga insulins ng Ultrashort ay kumilos kaagad pagkatapos ng iniksyon. Ang maximum na epekto ay nakamit pagkatapos ng isang oras at kalahati.
Ang tagal ng pagkilos ay umabot ng 4 na oras. Ang ganitong uri ng insulin ay maaaring ibigay sa alinman bago kumain o kaagad pagkatapos kumain. Ang pagkuha ng insulin na ito ay hindi nangangailangan ng mga paghinto sa pagitan ng iniksyon at pagkain.
Ang ultrashort insulin ay hindi nangangailangan ng karagdagang paggamit ng pagkain sa rurok ng pagkilos, na mas maginhawa kaysa sa iba pang mga uri. Ang nasabing insulin ay kasama ang:
Ang mga maiikling insulins ay nagsisimulang kumilos pagkatapos ng kalahating oras. Ang rurok ng pagkilos ay nagsisimula pagkatapos ng 3 oras. Ang aksyon ay tumatagal ng humigit-kumulang 5 oras. Ang ganitong uri ng insulin ay ibinibigay bago kumain, kailangan mong mapanatili ang isang pag-pause sa pagitan ng iniksyon at pagkain. Ang pagkain ay pinapayagan pagkatapos ng 15 minuto.
Gamit ang maikling-kumikilos na insulin, kailangan mong magkaroon ng meryenda ng ilang oras pagkatapos ng iniksyon. Ang oras ng pagkain ay dapat na magkakasabay sa oras ng rurok na aksyon ng hormon. Ang mga maiikling insulins ay:
- Regular ang Himulin,
- Actrapid
- Monodar (K50, K30, K15),
- Insuman Rapid,
- Humodar at iba pa.
Ang mga medium na tagal ng mga insulin ay mga gamot na ang tagal ng pagkilos ay 12-16 na oras. Sa type 1 diabetes, ang insulin ng tao ay ginagamit bilang background o basal. Minsan kailangan mong gumawa ng mga iniksyon 2 o 3 beses sa isang araw sa umaga at gabi na may pagitan ng 12 oras.
Ang nasabing insulin ay nagsisimula upang gumana pagkatapos ng 1-3 na oras, na umaabot sa isang rurok pagkatapos ng 4-8 na oras. Ang tagal ay 12-16 na oras. Ang mga gamot na daluyan ng tagal ay kasama ang:
- Humodar br
- Protafan
- Humulin NPH,
- Novomiks.
- Insuman Bazal.
Ang mga pang-kilos na insulins ay background o basal na insulin. Maaaring kailanganin ng isang tao ng isa o dalawang iniksyon bawat araw. Ginagamit ang mga ito sa paggamot ng type 2 diabetes.
Ang mga gamot ay nailalarawan sa pinagsama-samang epekto. Ang epekto ng dosis ay pinalaki pagkatapos ng 2-3 araw. Ang mga pang-kilos na insulins ay gumagana ng 4-6 na oras pagkatapos ng iniksyon. Ang kanilang pagkilos ng rurok ay nangyayari sa 11-14 na oras, ang aksyon mismo ay tumatagal ng halos isang araw.
Kabilang sa mga gamot na ito, mayroong mga insulins na walang rurok na pagkilos. Ang ganitong mga pondo ay kumikilos nang malumanay at para sa pinaka-bahagi ay gayahin ang epekto ng natural na hormon sa isang malusog na tao.
Kabilang sa mga insulins na ito ang:
- Lantus
- Monodar Long,
- Monodar ultralong,
- Ultralente
- Ultralong,
- Humulin L at iba pa,
- Lantus
- Levemir.
Mahalagang mga tagubilin para sa paggamit
Ang mga kababaihan na may diyabetis ay dapat ipaalam sa kanilang tagapagbigay ng pangangalaga sa kalusugan tungkol sa pagpaplano o pagsisimula ng pagbubuntis. Ang kategoryang ito ng mga kababaihan na madalas na may paggagatas ay nangangailangan ng pagbabago sa dosis, pati na rin ang nutrisyon sa pagkain.
Pag-aaral ng toxicity ng mga paghahanda ng insulin, ang mga siyentipiko ay hindi nakahanap ng isang mutagenic na epekto.
Ito ay nagkakahalaga na tandaan na ang pangangailangan para sa isang hormone ay maaaring bumaba kung ang isang tao ay may kabiguan sa bato.Ang isang tao ay maaaring ilipat sa ibang uri ng insulin o sa isang gamot na may ibang pangalan ng tatak lamang sa ilalim ng malapit na pangangasiwa ng medikal.
Ang dosis ay dapat ayusin kung ang aktibidad ng insulin, uri o species nito, ay nagbago. Ang pangangailangan para sa insulin ay maaaring bumaba sa mga sumusunod na sakit:
- Hindi sapat na pag-andar ng adrenal, thyroid gland o pituitary gland,
- Ang pagkabigo sa Hepatic at bato.
Sa emosyonal na stress o ilang mga sakit, ang pangangailangan para sa insulin ay nagdaragdag. Ang pagbabago sa dosis ay kinakailangan din sa pagtaas ng pisikal na bigay.
Ang mga simtomas ng hypoglycemia, kung ang tao ay pinamamahalaan, ay maaaring hindi gaanong binibigkas o naiiba sa na kung saan ay kasama ang pagpapakilala ng insulin na pinagmulan ng hayop.
Sa normalisasyon ng asukal sa dugo, halimbawa, bilang isang resulta ng masinsinang paggamot sa insulin, ang lahat o ilang mga pagpapakita ng hypoglycemia ay maaaring mawala, tungkol sa kung saan dapat ipagbigay-alam ang mga tao.
Ang mga hudyat ng hypoglycemia ay maaaring magbago o maging banayad sa matagal na paggamot sa diyabetis o sa paggamit ng mga beta-blockers.
Ang isang lokal na reaksyon ng alerdyi ay maaaring sanhi ng mga kadahilanan na hindi nauugnay sa epekto ng gamot, halimbawa, pangangati ng balat na may mga kemikal o hindi tamang iniksyon.
Sa ilang mga kaso, ang pagbuo ng isang palaging reaksiyong alerdyi, kinakailangan ang agarang therapy. Ang desensitization o pagbabago ng insulin ay maaari ding kinakailangan.
Sa hypoglycemia sa mga tao, ang konsentrasyon ng atensyon at ang bilis ng reaksyon ng psychomotor ay maaaring bumaba. Maaari itong mapanganib sa mga kaso kung saan mahalaga ang mga pagpapaandar na ito. Ang isang halimbawa ay ang pagmamaneho ng kotse o iba't ibang mga mekanismo.
Napakahalaga nito para sa mga taong walang mga sintomas na hindi nai-compress, na kung saan ay isang harbinger ng hypoglycemia. Sa mga kasong ito, ang dumadating na manggagamot ay kailangang masuri ang pangangailangan para sa pagmamaneho sa sarili ng pasyente. Ang video sa artikulong ito ay pag-uusapan ang tungkol sa mga uri ng insulin.
Ang insulin ng tao ay tumutukoy sa mga hormone na bumubuo sa pancreas. Ginagamit ito upang gamutin ang diabetes. Upang gayahin ang normal na aktibidad ng pancreas, ang pasyente ay iniksyon ng insulin:
- maikling epekto
- patuloy na impluwensya
- average na tagal ng pagkilos.
Ang uri ng gamot ay natutukoy batay sa kagalingan ng pasyente at ang uri ng sakit.
Mga uri ng insulin
Ang insulin ay unang ginawa mula sa pancreas ng mga aso. Makalipas ang isang taon, inilagay na ang hormone sa praktikal na paggamit. Lumipas ang isa pang 40 taon, at posible na synthesize ang chemically na insulin.
Pagkaraan ng ilang oras, ginawa ang mataas na mga produkto ng paglilinis. Matapos ang ilang higit pang mga taon, sinimulan ng mga espesyalista ang pagbuo ng synthesis ng insulin ng tao. Mula noong 1983, ang insulin ay nagsimulang magawa sa isang pang-industriya scale.
15 taon na ang nakararaan, ang diyabetis ay ginagamot sa mga produktong gawa sa mga hayop. Ngayon, bawal na. Sa mga parmasya, maaari ka lamang makahanap ng mga paghahanda ng genetic engineering, ang paggawa ng mga pondong ito ay batay sa paglipat ng isang produkto ng gene sa cell ng isang microorganism.
Para sa layuning ito, ang lebadura o isang hindi pathogen species ng bakterya ng Escherichia coli ay ginagamit. Bilang isang resulta, ang mga microorganism ay nagsisimulang gumawa ng insulin para sa mga tao.
Ang pagkakaiba sa pagitan ng lahat ng mga aparatong medikal na magagamit ngayon ay:
- sa oras ng pagkakalantad, matagal na kumikilos, ultra-short-acting na mga insulins at short-acting insulin.
- sa pagkakasunud-sunod ng amino acid.
Mayroon ding mga pinagsamang gamot na tinatawag na "mixes", naglalaman ito ng parehong pang-kilos at maikling pagkilos ng insulin. Ang lahat ng 5 uri ng insulin ay ginagamit para sa kanilang nais na layunin.
Maikling kumikilos na insulin
 Ang mga short-acting insulins, kung minsan ay ultrashort, ay mga solusyon ng crystalline zinc-insulin sa kumplikadong may isang neutral na uri ng pH. Ang mga pondong ito ay may mabilis na epekto, gayunpaman, ang epekto ng mga gamot ay maikli ang buhay.
Ang mga short-acting insulins, kung minsan ay ultrashort, ay mga solusyon ng crystalline zinc-insulin sa kumplikadong may isang neutral na uri ng pH. Ang mga pondong ito ay may mabilis na epekto, gayunpaman, ang epekto ng mga gamot ay maikli ang buhay.
Bilang isang patakaran, ang mga naturang gamot ay pinangangasiwaan ng subcutaneously 30-45 minuto bago kumain. Ang mga magkakatulad na gamot ay maaaring maibibigay sa parehong intramuscularly at intravenously, pati na rin ang matagal na kumikilos na insulin.
Kapag ang isang ahente ng ultrashort ay pumapasok sa isang ugat, ang antas ng asukal sa plasma ay bumaba nang masakit, ang epekto ay maaaring sundin pagkatapos ng 20-30 minuto.
Sa lalong madaling panahon, ang dugo ay malinis ng gamot, at ang mga hormone tulad ng catecholamines, glucagon at STH ay tataas ang dami ng glucose sa orihinal na antas.
Sa kaso ng mga paglabag sa paggawa ng mga kontra-hormonal hormones, ang antas ng asukal sa dugo ay hindi tumaas nang maraming oras pagkatapos ng pag-iniksyon ng produktong medikal, sapagkat mayroon itong epekto sa katawan at pagkatapos ng pag-alis mula sa dugo.
Ang short-acting hormone ay dapat na mai-injected sa isang ugat:
- sa panahon ng resuscitation at masinsinang pangangalaga,
- mga pasyente na may diabetes ketoacidosis,
- kung mabilis na binabago ng katawan ang pangangailangan nito para sa insulin.
Sa mga pasyente na may isang matatag na kurso ng diabetes mellitus, ang mga naturang gamot ay kadalasang kinukuha kasama ang pangmatagalang epekto at katamtamang tagal ng pagkilos.
Ang ultra-short-acting insulin ay isang pambihirang gamot na maaaring magkaroon ng pasyente sa kanya sa isang espesyal na aparato ng dispensing.
Upang singilin ang dispenser, ginagamit ang mga buffered product. Hindi nito pinapayagan ang crystallize sa ilalim ng balat sa catheter sa panahon ng isang medyo mabagal na pangangasiwa.
Ngayon, ang hormone ng maiikling impluwensya ay ipinakita sa anyo ng mga hexamers. Ang mga molekula ng sangkap na ito ay mga polimer. Ang hexamers ay dahan-dahang hinihigop, na hindi pinapayagan na maabot ang antas ng konsentrasyon ng insulin sa plasma ng isang malusog na tao pagkatapos kumain.
Ang sitwasyong ito ay simula ng paggawa ng mga semi-synthetic na paghahanda na kumakatawan sa:
Maraming mga klinikal na pagsubok ang isinagawa, bilang isang resulta, ang pinaka-epektibong tool, ang mga pangalan ng pinaka sikat
Ang mga uri ng insulin ay nasisipsip mula sa ilalim ng balat ng 3 beses nang mas mabilis kumpara sa tao na insulin. Ito ay humahantong sa ang katunayan na ang pinakamataas na antas ng insulin sa dugo ay naabot ng mabilis, at ang lunas para sa pagbaba ng glucose ay mas mabilis.
Sa pagpapakilala ng isang semisynthetic na paghahanda ng 15 minuto bago kumain, ang epekto ay magiging kapareho ng isang iniksyon ng insulin para sa isang tao 30 minuto bago kumain.
Ang mga hormon na masyadong mabilis na impluwensya ay kasama ang lyspro-insulin. Ito ay isang hinango ng tao na insulin na nakuha sa pamamagitan ng pagpapalitan ng proline at lysine sa 28 at 29 B chain.
Tulad ng sa insulin ng tao, sa mga inihandang paghahanda, ang lyspro-insulin ay umiiral sa anyo ng mga hexamers, gayunpaman, pagkatapos na tumagos ang ahente sa katawan ng tao, lumiliko ito sa mga monomer.
Para sa kadahilanang ito, ang lipro-insulin ay may mabilis na epekto, ngunit ang epekto ay tumatagal ng isang maikling panahon. Ang lipro-insulin ay nanalo kumpara sa iba pang mga gamot ng ganitong uri para sa mga sumusunod na kadahilanan:
- ginagawang posible upang mabawasan ang banta ng hypoglycemia sa pamamagitan ng 20-30%,
- magagawang bawasan ang halaga ng A1c glycosylated hemoglobin, na nagpapahiwatig ng epektibong paggamot ng diabetes.
Sa pagbuo ng aspart insulin, isang mahalagang bahagi ang ibinibigay sa pagpapalit kapag ang aspartic acid ay pinalitan ng Pro28 sa chain B. Tulad ng sa lyspro-insulin, ang gamot na ito, ang pagtagos sa katawan ng tao, sa lalong madaling panahon ay nahahati sa mga monomer.
Mga katangian ng Pharmacokinetic ng insulin
Sa diabetes mellitus, maaaring magkakaiba ang mga pharmacokinetic na katangian ng insulin. Ang oras ng rurok ng mga antas ng plasma ng plasma at ang pinakamalaking epekto ng pagbaba ng asukal ay maaaring mag-iba sa 50%. Ang ilang lakas ng naturang pagbabagu-bago ay nakasalalay sa iba't ibang rate ng assimilation ng gamot mula sa subcutaneous tissue. Gayunpaman, ang oras para sa mahaba at maikling insulin ay naiiba din.
Ang pinakamalakas na epekto ay mga hormone ng daluyan ng tagal at pangmatagalang epekto. Ngunit kamakailan lamang, natagpuan ng mga eksperto na ang mga gamot na may maikling pagkilos ay may parehong mga katangian.
Depende sa insulin, kinakailangan na regular na mag-iniksyon ng hormone sa tisyu ng subcutaneous. Nalalapat din ito sa mga pasyente na hindi magagawang mabawasan ang dami ng glucose sa plasma dahil sa isang diyeta at gamot na nagpapababa ng asukal, pati na rin sa mga kababaihan na may diyabetis sa pagbubuntis, ang mga pasyente na may sakit na nabuo sa batayan ng pacreatectomy. Narito maaari nating sabihin na hindi nila laging ibinibigay ang inaasahang epekto.
Ang paggamot sa insulin ay kinakailangan para sa mga sakit tulad ng:
- hyperosmolar coma,
- diabetes ketoacidosis,
- pagkatapos ng operasyon para sa mga pasyente na may diyabetis,
- habang ang paggamot sa insulin ay tumutulong upang gawing normal ang dami ng asukal sa plasma,
- pag-aalis ng iba pang mga metabolic pathologies.
Ang pinakamagandang resulta ay maaaring makamit sa mga kumplikadong pamamaraan ng paggamot:
Pang-araw-araw na pangangailangan para sa insulin
Ang isang taong may mabuting kalusugan at normal na pangangatawan ay gumagawa ng 18-40 yunit bawat araw, o 0.2-0.5 yunit / kg ng pangmatagalang insulin. Halos sa kalahati ng dami na ito ay pagtatago ng o ukol sa sikmura, ang natitira ay excreted pagkatapos kumain.
Ang hormone ay ginawa 0.5-1 yunit bawat oras. Matapos ang asukal ay pumapasok sa dugo, ang pagtaas ng rate ng pagtatago ng hormone sa 6 na yunit bawat oras.
Ang mga taong sobra sa timbang at may resistensya sa insulin na hindi nagdurusa sa diyabetis ay may 4 na beses na mas mabilis na paggawa ng insulin pagkatapos kumain. Mayroong isang koneksyon ng hormon na nabuo ng portal system ng atay, kung saan ang isang bahagi ay nawasak at hindi maabot ang daloy ng dugo.
Sa mga pasyente ng type 1 diabetes mellitus, ang pang-araw-araw na pangangailangan para sa hormon ng hormone ay naiiba:
- Karaniwan, ang tagapagpahiwatig na ito ay nag-iiba mula sa 0.6 hanggang 0.7 mga yunit / kg.
- Sa pamamagitan ng maraming timbang, ang pangangailangan para sa insulin ay nagdaragdag.
- Kapag ang isang tao ay nangangailangan lamang ng 0.5 yunit / kg bawat araw, mayroon siyang sapat na produksiyon ng hormone o mahusay na pisikal na kondisyon.
Ang pangangailangan para sa hormon ng hormone ay ng 2 uri:
Halos kalahati ng pang-araw-araw na pangangailangan ay kabilang sa isang basal na hitsura. Ang hormon na ito ay kasangkot sa pagpigil sa pagbagsak ng asukal sa atay.
Sa post-prandial form, ang pang-araw-araw na kinakailangan ay ibinibigay ng mga iniksyon bago kumain. Ang hormone ay kasangkot sa pagsipsip ng mga sustansya.
Minsan sa isang araw, ang pasyente ay bibigyan ng isang iniksyon ng insulin na may isang average na tagal ng pagkilos, o isang kombinasyon ng ahente ay pinamamahalaan na pinagsasama ang insulin ng maikling tagal at isang medium-long hormone. Upang mapanatili ang glycemia sa isang normal na antas, maaaring hindi ito sapat.
Kung gayon ang regimen ng paggamot ay mas kumplikado, kung saan ginagamit ito kasama ang insulin ng daluyan ng tagal na may insulin ng maikling tagal o insulin ng mahabang tagal kasama ang insulin ng maikling tagal.
Kadalasan ang pasyente ay ginagamot ayon sa isang halo-halong regimen ng therapy, kapag pinangangasiwaan niya ang isang iniksyon sa panahon ng agahan, at ang isa sa panahon ng hapunan. Ang hormone sa kasong ito ay binubuo ng insulin ng maikling tagal at katamtamang tagal.
Kapag natatanggap ang dosis ng gabi ng hormone ng NPH o insulin, ang tape ay hindi nagbibigay ng kinakailangang antas ng glycemia sa gabi, pagkatapos ay ang iniksyon ay nahahati sa 2 bahagi: bago ang hapunan, ang pasyente ay iniksyon na may isang maikling pagkilos na iniksyon ng insulin, at bago matulog, binigyan sila ng NPH insulin o insulin tape.
Mga pangalan ng pangangalakal
| Pamagat | Ang halaga ng Wyszkowski Index ® |
Ang insulin ay isang mahalagang gamot, binago nito ang buhay ng maraming tao na may diyabetis.
Sa buong kasaysayan ng gamot at parmasya ng ika-20 siglo, marahil isang grupo lamang ng mga gamot na may parehong kahalagahan ang maaaring makilala - ito ay mga antibiotics. Sila, tulad ng insulin, ay agad na pumasok sa gamot at nakatulong i-save ang maraming buhay ng tao.
Ang Araw ng Diabetes ay ipinagdiriwang sa inisyatiba ng World Health Organization taun-taon, simula sa 1991 sa kaarawan ng Canadian physiologist na si F. Bunting, na natuklasan ang hormon ng hormon kasama si J.J. Macleod. Tingnan natin kung paano nagawa ang hormon na ito.
Ano ang pagkakaiba sa pagitan ng paghahanda ng insulin
- Degree ng paglilinis.
- Ang mapagkukunan ng resibo ay baboy, bovine, insulin ng tao.
- Ang mga karagdagang sangkap na kasama sa solusyon ng gamot ay mga preservatives, tagal ng pagkilos, at iba pa.
- Konsentrasyon.
- pH ng solusyon.
- Ang kakayahang maghalo ng maikli at matagal na gamot.
Ang insulin ay isang hormone na ginawa ng mga espesyal na selula sa pancreas. Ito ay isang double-stranded protein, na may kasamang 51 amino acid.
Halos 6 bilyong yunit ng insulin ang natupok taun-taon sa mundo (1 yunit ay 42 micrograms ng sangkap). Ang paggawa ng insulin ay high-tech at isinasagawa lamang sa mga pamamaraan ng pang-industriya.
Mga mapagkukunan ng insulin
Sa kasalukuyan, nakasalalay sa mapagkukunan ng paggawa, ang insulin ng baboy at ang paghahanda ng insulin ng tao ay nakahiwalay.
Ang baboy na insulin ay mayroon na ngayong napakataas na antas ng paglilinis, may mahusay na epekto ng hypoglycemic, at halos walang mga reaksiyong alerdyi dito.
Ang paghahanda ng insulin ng tao ay ganap na pare-pareho sa istruktura ng kemikal na may hormone ng tao. Karaniwan silang ginawa ng biosynthesis gamit ang mga teknolohiyang teknolohiyang genetic.
Ginagamit ng mga malalaking tagagawa ang mga pamamaraan ng paggawa na ginagarantiyahan na ang kanilang mga produkto ay nakakatugon sa lahat ng mga pamantayan sa kalidad. Walang mga makabuluhang pagkakaiba sa pagkilos ng tao at porcine monocomponent na insulin (i.e., lubos na purified) ang natagpuan; na may kaugnayan sa immune system, ayon sa maraming mga pag-aaral, ang pagkakaiba ay minimal.
Mga pantulong na sangkap na ginagamit sa paggawa ng insulin
Sa bote na may gamot ay naglalaman ng isang solusyon na naglalaman hindi lamang ng hormone ng hormon, kundi pati na rin ang iba pang mga compound. Ang bawat isa sa kanila ay gumaganap ng isang tiyak na papel:
- pagpapahaba ng pagkilos ng gamot,
- pagdidisimpekta ng solusyon
- ang pagkakaroon ng mga katangian ng buffer ng solusyon at pagpapanatili ng isang neutral na pH (balanse ng acid-base).
Extension ng insulin
Upang lumikha ng pinalawak na kumikilos na insulin, isa sa dalawang compound, sink o protamine, ay idinagdag sa isang solusyon ng maginoo na insulin. Depende sa ito, ang lahat ng mga insulins ay maaaring nahahati sa dalawang grupo:
- protamine insulins - protafan, insuman basal, NPH, humulin N,
- zinc-insulins - insulin-zinc-suspensyon ng mono-tard, tape, humulin-zinc.
Ang Protamine ay isang protina, ngunit ang masamang mga reaksyon sa anyo ng isang allergy dito ay napakabihirang.
Upang lumikha ng isang neutral na kapaligiran ng solusyon, idinagdag dito ang buffer ng pospeyt. Dapat alalahanin na ang insulin na naglalaman ng mga pospeyt ay mahigpit na ipinagbabawal na pagsamahin sa suspensyon ng insulin-zinc (ICS), dahil ang zinc pospeyt ay umuurok sa kasong ito, at ang pagkilos ng sink-insulin ay pinaikling sa pinaka hindi nahuhulaan na paraan.
Mga sangkap ng disimpektante
Ang ilan sa mga compound na, ayon sa pamantayan sa pharmacological at teknolohikal, ay dapat na ipinakilala sa paghahanda, magkaroon ng isang epekto ng disimpektibo. Kabilang dito ang cresol at phenol (pareho silang may isang tiyak na amoy), pati na rin ang methyl parabenzoate (methyl paraben), na walang amoy.
Ang pagpapakilala ng alinman sa mga preservatives na ito at nagiging sanhi ng isang tiyak na amoy ng ilang mga paghahanda sa insulin. Ang lahat ng mga preservatives sa halaga kung saan sila ay matatagpuan sa paghahanda ng insulin ay walang negatibong epekto.
Karaniwang may kasamang cresol o phenol ang mga protamine insulins. Ang Phenol ay hindi maaaring idagdag sa mga solusyon sa ICS dahil binago nito ang mga pisikal na katangian ng mga particle ng hormone. Kasama sa mga gamot na ito ang methyl paraben. Gayundin, ang mga ion ng zinc sa solusyon ay may epekto na antimicrobial.
Salamat sa proteksyon na ito ng maraming yugto, ang mga preservatives ay ginagamit upang maiwasan ang pagbuo ng mga posibleng komplikasyon na maaaring sanhi ng kontaminasyon ng bakterya kapag ang karayom ay paulit-ulit na ipinasok sa solusyon vial.
Dahil sa pagkakaroon ng tulad ng isang mekanismo ng proteksyon, ang pasyente ay maaaring gumamit ng parehong syringe para sa mga subcutaneous injections ng gamot sa loob ng 5 hanggang 7 araw (sa kondisyon na ginagamit lamang niya ang syringe). Bukod dito, ginagawang posible ang mga preservatives na huwag gumamit ng alkohol upang gamutin ang balat bago ang iniksyon, ngunit muli lamang kung ang pasyente ay gumawa ng isang iniksyon sa pamamagitan ng kanyang sarili na may syringe na may manipis na karayom (insulin).
Insulin Syringe Calibration
 Sa mga unang paghahanda ng insulin, isang unit lamang ng hormone ang nakapaloob sa isang ML ng solusyon. Nang maglaon, nadagdagan ang konsentrasyon. Karamihan sa mga paghahanda ng insulin sa mga bote na ginamit sa Russia ay naglalaman ng 40 mga yunit sa 1 ml ng solusyon. Karaniwang minarkahan ang mga vial ng simbolo na U-40 o 40 na yunit / ml.
Sa mga unang paghahanda ng insulin, isang unit lamang ng hormone ang nakapaloob sa isang ML ng solusyon. Nang maglaon, nadagdagan ang konsentrasyon. Karamihan sa mga paghahanda ng insulin sa mga bote na ginamit sa Russia ay naglalaman ng 40 mga yunit sa 1 ml ng solusyon. Karaniwang minarkahan ang mga vial ng simbolo na U-40 o 40 na yunit / ml.
Inilaan sila para sa malawakang paggamit, para lamang sa naturang insulin at ang kanilang pagkakalibrate ay ginawa alinsunod sa sumusunod na prinsipyo: kapag ang isang syringe ay napuno ng 0.5 ml na solusyon, ang isang tao ay nakakakuha ng 20 yunit, 0.35 ml ay tumutugma sa 10 mga yunit at iba pa.
Ang bawat marka sa syringe ay katumbas ng isang tiyak na lakas ng tunog, at alam ng pasyente kung gaano karaming mga yunit ang nakapaloob sa lakas ng tunog na ito. Kaya, ang pagkakalibrate ng mga hiringgilya ay isang graduation sa pamamagitan ng dami ng gamot, na kinakalkula sa paggamit ng insulin U-40. 4 na yunit ng insulin ay nakapaloob sa 0.1 ml, 6 na yunit - sa 0.15 ml ng gamot, at iba pa hanggang sa 40 mga yunit, na nauugnay sa 1 ml ng solusyon.
Ang ilang mga gilingan ay gumagamit ng insulin, 1 ml na naglalaman ng 100 mga yunit (U-100). Para sa mga ganyang gamot, ang mga espesyal na syringes ng insulin ay ginawa, na kung saan ay katulad sa mga tinalakay sa itaas, ngunit mayroon silang ibang naiibang inilalapat na pagkakalibrate.
Ito ay isinasaalang-alang ang partikular na konsentrasyon (ito ay 2.5 beses na mas mataas kaysa sa pamantayan). Sa kasong ito, ang dosis ng insulin para sa pasyente, siyempre, ay nananatiling pareho, dahil natugunan nito ang pangangailangan ng katawan para sa isang tiyak na halaga ng insulin.
Iyon ay, kung dati ang pasyente ay gumagamit ng gamot na U-40 at iniksyon ng 40 na yunit ng hormone bawat araw, kung gayon dapat siyang makatanggap ng parehong 40 mga yunit kapag iniksyon ang insulin U-100, ngunit itapon ito sa halagang 2.5 beses na mas kaunti. Iyon ay, ang parehong 40 mga yunit ay mapapaloob sa 0.4 ml ng solusyon.
Sa kasamaang palad, hindi lahat ng mga doktor at lalo na sa mga may diyabetis ay nakakaalam tungkol dito. Nagsimula ang mga unang paghihirap kapag ang ilan sa mga pasyente ay lumipat sa paggamit ng mga injectors ng insulin (syringe pens), na gumagamit ng mga penfills (mga espesyal na cartridges) na naglalaman ng insulin U-40.
Kung pinupunan mo ang isang hiringgilya na may isang solusyon na may label na U-100, halimbawa, hanggang sa marka ng 20 yunit (i.e. 0.5 ml), kung gayon ang dami na ito ay maglaman ng maraming 50 yunit ng gamot.
Sa bawat oras, pinupunan ang mga hiringgilya U-100 sa mga ordinaryong syringes at tinitingnan ang mga cut-off unit, ang isang tao ay makakakuha ng isang dosis na 2.5 beses na mas mataas kaysa sa ipinakita sa antas ng marka na ito. Kung hindi napapansin ng doktor o ng pasyente ang napapanahong error na ito, ang posibilidad na magkaroon ng malubhang hypoglycemia ay mataas dahil sa patuloy na labis na dosis ng gamot, na sa pagsasanay ay madalas na nangyayari.
Sa kabilang banda, kung minsan mayroong mga insulin syringes na na-calibrate partikular para sa gamot na U-100. Kung ang nasabing syringe ay nagkakamali na napuno ng karaniwang maraming solusyon sa U-40, kung gayon ang dosis ng insulin sa syringe ay magiging 2.5 beses na mas mababa kaysa sa isang nakasulat malapit sa kaukulang marka sa syringe.
Bilang isang resulta nito, ang isang hindi maipaliwanag na pagtaas sa glucose ng dugo ay posible sa unang sulyap. Sa katunayan, siyempre, lahat ay medyo lohikal - para sa bawat konsentrasyon ng gamot kinakailangan na gumamit ng isang angkop na hiringgilya.
Sa ilang mga bansa, halimbawa, Switzerland, maingat na naisip ang isang plano, ayon sa kung saan ang isang karampatang paglipat ay ginawa sa mga paghahanda ng insulin na may label na U-100. Ngunit nangangailangan ito ng malapit na pakikipag-ugnay sa lahat ng mga interesadong partido: mga doktor ng maraming mga espesyalista, pasyente, nars mula sa anumang mga kagawaran, parmasyutiko, tagagawa, awtoridad.
Sa ating bansa, napakahirap ilipat ang lahat ng mga pasyente sa paggamit ng insulin U-100 lamang, sapagkat, malamang, ito ay hahantong sa isang pagtaas sa bilang ng mga pagkakamali sa pagtukoy ng dosis.
Pinagsamang paggamit ng maikli at matagal na insulin
Sa modernong gamot, ang paggamot sa diyabetis, lalo na ang unang uri, ay karaniwang nangyayari gamit ang isang kumbinasyon ng dalawang uri ng insulin - maikli at matagal na pagkilos.
Ito ay magiging mas maginhawa para sa mga pasyente kung ang mga gamot na may iba't ibang mga tagal ng pagkilos ay maaaring pagsamahin sa isang syringe at pinangangasiwaan nang sabay upang maiwasan ang dobleng pagbutas ng balat.
Maraming mga doktor ang hindi alam kung ano ang tumutukoy sa kakayahang maghalo ng iba't ibang mga insulins. Ang batayan nito ay ang kemikal at galenic (tinutukoy ng komposisyon) pagiging tugma ng pinahaba at maikling kumikilos na mga insulins.
Napakahalaga na kapag ang paghahalo ng dalawang uri ng mga gamot, ang mabilis na pagsisimula ng pagkilos ng maikling insulin ay hindi lumalawak o nawawala.
Napatunayan na ang isang maikling gamot na gamot ay maaaring pagsamahin sa isang iniksyon na may protamine-insulin, habang ang pagsisimula ng short-acting insulin ay hindi naantala, dahil ang natutunaw na insulin ay hindi nakagapos sa protamine.
Sa kasong ito, hindi mahalaga ang tagagawa ng gamot. Halimbawa, maaaring pagsamahin sa humulin H o protafan. Bukod dito, ang mga mixtures ng mga paghahanda na ito ay maaaring maiimbak.
Tungkol sa mga paghahanda ng zinc-insulin, matagal na itong naitatag na ang isang insulin-zinc-suspension (crystalline) ay hindi maaaring pagsamahin sa maikling insulin, dahil nagbubuklod ito sa labis na mga ion ng sink at nagbabago sa matagal na insulin, kung minsan ay bahagyang.
Ang ilang mga pasyente ay unang nangangasiwa ng isang gamot na may maikling pagkilos, kung gayon, nang hindi inaalis ang karayom mula sa ilalim ng balat, bahagyang binabago ang direksyon nito, at ang zinc-insulin ay na-injected sa pamamagitan nito.
Ayon sa pamamaraang ito ng pangangasiwa, maraming mga pang-agham na pag-aaral ang isinasagawa, samakatuwid ay hindi maipasiya na sa ilang mga kaso sa pamamaraang ito ng iniksyon ay isang komplikado ng sink-insulin at isang gamot na may maikling gamot na kumikilos sa ilalim ng balat, na humahantong sa kapansanan ng pagsipsip ng huli.
Samakatuwid, mas mahusay na mangasiwa ng maikling insulin na ganap na hiwalay mula sa sink-insulin, gumawa ng dalawang magkahiwalay na mga iniksyon sa mga lugar ng balat na matatagpuan ng hindi bababa sa 1 cm na hiwalay sa bawat isa.
Pinagsamang insulin
Ngayon ang industriya ng parmasyutiko ay gumagawa ng mga paghahanda ng kumbinasyon na naglalaman ng mga short-acting insulin kasama ang protamine-insulin sa isang mahigpit na tinukoy na ratio ng porsyento. Kasama sa mga gamot na ito ang:
Ang pinaka-epektibong kumbinasyon ay ang mga kung saan ang ratio ng maikli sa matagal na insulin ay 30:70 o 25:75. Ang ratio na ito ay palaging ipinahiwatig sa mga tagubilin para sa paggamit ng bawat tiyak na gamot.
Ang ganitong mga gamot ay pinakaangkop para sa mga taong sumusunod sa isang palaging pagkain, na may regular na pisikal na aktibidad. Halimbawa, madalas silang ginagamit ng mga matatandang pasyente na may type 2 diabetes.
Ang mga pinagsamang insulins ay hindi angkop para sa pagpapatupad ng tinatawag na "nababaluktot" na therapy sa insulin, kapag kinakailangan upang patuloy na baguhin ang dosis ng maikling kumikilos na insulin.
Halimbawa, dapat itong gawin kapag binabago ang dami ng mga karbohidrat sa pagkain, binabawasan o nadaragdagan ang pisikal na aktibidad, atbp. Sa kasong ito, ang dosis ng basal insulin (matagal) ay halos hindi nagbabago.
Ang insulin ng tao ay tumutukoy sa mga hormone na bumubuo sa pancreas. Ginagamit ito upang gamutin ang diabetes. Upang gayahin ang normal na aktibidad ng pancreas, ang pasyente ay iniksyon ng insulin:
- maikling epekto
- patuloy na impluwensya
- average na tagal ng pagkilos.
Ang uri ng gamot ay natutukoy batay sa kagalingan ng pasyente at ang uri ng sakit.
Mga paghahanda na nakuha mula sa mga hilaw na materyales na pinagmulan ng hayop
Ang pagkuha ng hormon na ito mula sa pancreas ng mga baboy at baka ay isang lumang teknolohiya na bihirang ginagamit ngayon. Ito ay dahil sa mababang kalidad ng gamot na natanggap, ang pagkahilig nito upang maging sanhi ng mga reaksiyong alerdyi at isang hindi sapat na antas ng paglilinis. Ang katotohanan ay dahil ang hormone ay isang sangkap na protina, binubuo ito ng isang tiyak na hanay ng mga amino acid.
Ang insulin na ginawa sa katawan ng baboy ay naiiba sa komposisyon ng amino acid mula sa tao na insulin sa pamamagitan ng 1 amino acid, at bovine insulin ng 3.
Sa simula at kalagitnaan ng ika-20 siglo, kapag ang mga katulad na gamot ay hindi umiiral, kahit na ang gayong insulin ay isang pambihirang tagumpay sa gamot at pinapayagan ang pagkuha ng paggamot sa mga diyabetis sa isang bagong antas. Ang mga hormone na nakuha ng pamamaraang ito ay nabawasan ang asukal sa dugo, gayunpaman, madalas silang sanhi ng mga epekto at alerdyi. Ang mga pagkakaiba sa komposisyon ng mga amino acid at impurities sa gamot ay nakakaapekto sa kondisyon ng mga pasyente, lalo na sa mas madaling masugatan na mga kategorya ng mga pasyente (mga bata at matatanda). Ang isa pang kadahilanan para sa hindi magandang pagpaparaya ng naturang insulin ay ang pagkakaroon ng hindi aktibo na pangunahan nito sa gamot (proinsulin), na imposible na mapupuksa ang pagkakaiba-iba ng gamot na ito.
Sa ngayon, may mga advanced na mga insulins na baboy na wala sa mga pagkukulang na ito. Nakukuha sila mula sa pancreas ng isang baboy, ngunit pagkatapos nito ay sumailalim sila sa karagdagang pagproseso at paglilinis. Ang mga ito ay multicomponent at naglalaman ng mga excipients.
Ang binago na insulin ng baboy ay halos hindi naiiba sa hormone ng tao, kaya ginagamit pa rin ito sa pagsasanay
Ang ganitong mga gamot ay pinahihintulutan ng mga pasyente na mas mahusay at praktikal na hindi nagiging sanhi ng masamang mga reaksyon, hindi nila pinipigilan ang immune system at epektibong binabawasan ang asukal sa dugo. Ang insulin ng bitamina ay hindi ginagamit sa gamot ngayon, dahil dahil sa istrukturang dayuhan nito ay negatibong nakakaapekto sa immune at iba pang mga sistema ng katawan ng tao.
Genetic Engineering Insulin
Ang insulin ng tao, na ginagamit para sa mga diabetes, sa isang pang-industriya scale ay nakuha sa dalawang paraan:
- paggamit ng enzymatic na paggamot ng porcine insulin,
- gamit ang genetic na nabagong mga strain ng Escherichia coli o lebadura.
Sa isang pagbabago na pang-kemikal na kemikal, ang mga molekula ng porcine insulin sa ilalim ng pagkilos ng mga espesyal na enzyme ay nagiging magkapareho sa insulin ng tao. Ang komposisyon ng amino acid ng nagresultang paghahanda ay hindi naiiba sa komposisyon ng natural na hormon na ginawa sa katawan ng tao. Sa panahon ng proseso ng pagmamanupaktura, ang gamot ay sumasailalim sa mataas na paglilinis, samakatuwid hindi ito nagiging sanhi ng mga reaksiyong alerdyi o iba pang hindi kanais-nais na mga pagpapakita.
Ngunit kadalasan, ang insulin ay nakuha gamit ang binago (genetically modified) microorganism. Ang paggamit ng mga pamamaraan ng biotechnological, ang bakterya o lebadura ay binago sa paraang sila mismo ay makagawa ng insulin.
Bilang karagdagan sa paggawa ng insulin mismo, ang paglilinis nito ay may mahalagang papel. Upang ang gamot ay hindi nagiging sanhi ng anumang mga reaksiyong alerdyi at nagpapaalab, sa bawat yugto na kinakailangan upang subaybayan ang kadalisayan ng mga strain ng mga microorganism at lahat ng mga solusyon, pati na rin ang mga sangkap na ginamit.
Mayroong 2 mga pamamaraan para sa naturang paggawa ng insulin. Ang una sa kanila ay batay sa paggamit ng dalawang magkakaibang mga strain (species) ng isang solong microorganism. Ang bawat isa sa kanila ay synthesize lamang ng isang kadena ng molekula ng DNA ng hormone (mayroong dalawa lamang sa kanila, at sila ay magkakasamang pinilipit). Pagkatapos ang mga kadena na ito ay konektado, at sa nagresultang solusyon posible na paghiwalayin ang mga aktibong anyo ng insulin mula sa mga hindi nagdadala ng anumang biological na kahulugan.
Ang pangalawang paraan upang makuha ang gamot gamit ang Escherichia coli o lebadura ay batay sa katotohanan na ang mikrobiyo ay unang gumagawa ng hindi aktibo na insulin (iyon ay, ang paunang-una nito ay proinsulin). Pagkatapos, gamit ang paggamot sa enzymatic, ang form na ito ay isinaaktibo at ginagamit sa gamot.

Ang mga tauhan na may access sa ilang mga pasilidad sa produksiyon ay dapat palaging magbihis sa isang maayos na suit na proteksiyon, na nag-aalis ng pakikipag-ugnay sa gamot sa mga likas na likido ng tao.
Ang lahat ng mga prosesong ito ay karaniwang awtomatiko, ang hangin at lahat ng mga ibabaw na nakikipag-ugnay sa mga ampoule at vial ay may sterile, at ang mga linya na may kagamitan ay hermetically selyado.
Pinapayagan ng mga pamamaraan ng Biotechnology ang mga siyentipiko na mag-isip tungkol sa mga alternatibong solusyon sa diyabetis. Halimbawa, hanggang ngayon, ang mga preclinical na pag-aaral ng paggawa ng mga artipisyal na beta cells ng pancreatic ay isinasagawa, na maaaring makuha gamit ang mga pamamaraan ng genetic engineering. Marahil sa hinaharap sila ay magamit upang mapagbuti ang paggana ng organ na ito sa isang taong may sakit.

Ang paggawa ng mga moderno ay isang kumplikadong proseso ng teknolohikal, na nagsasangkot ng automation at minimal na interbensyon ng tao
Mga karagdagang sangkap
Ang paggawa ng insulin nang walang mga excipients sa modernong mundo ay halos imposible na isipin, dahil mapapabuti nila ang mga katangian ng kemikal na ito, pahabain ang oras ng pagkilos at makamit ang isang mataas na antas ng kadalisayan.
Sa pamamagitan ng kanilang mga katangian, ang lahat ng mga karagdagang sangkap ay maaaring nahahati sa mga sumusunod na klase:
- tagalawig (mga sangkap na ginagamit upang magbigay ng mas mahabang tagal ng pagkilos ng gamot),
- mga sangkap ng disimpektante
- stabilizer, dahil sa kung saan ang pinakamainam na kaasiman ay pinananatili sa solusyon sa gamot.
Pagpapanatili ng Mga Additives
Mayroong mga pang-kilos na insulins na ang biological na aktibidad ay tumatagal ng 8 hanggang 42 na oras (depende sa grupo ng gamot). Ang epekto na ito ay nakamit dahil sa pagdaragdag ng mga espesyal na sangkap - mga tagalawig sa solusyon ng iniksyon. Kadalasan, ang isa sa mga sumusunod na compound ay ginagamit para sa layuning ito:
Ang mga protina na nagpapagalaw ng aksyon ng gamot ay sumasailalim sa detalyadong paglilinis at may mababang-allergenic (halimbawa, protamine). Ang mga zinc asing-gamot ay hindi rin nakakaapekto sa alinman sa aktibidad ng insulin o kagalingan ng tao.
Paano gamitin ang tao na insulin para sa diabetes

Ang insulin ng tao ay isang epektibong tool na idinisenyo upang gamutin ang mga pasyente na may una at pangalawang uri ng diabetes. Ito ay isang genetically engineered product na lubos na natutunaw sa likido. Inaprubahan para magamit kahit na sa pagbubuntis.
Pagkilos ng pharmacological
Ang lunas na ito ay nauugnay sa mga short-acting insulins. Ang isang tukoy na kumplikadong mga form ng insulin-receptor sa ibabaw ng mga lamad ng maraming mga cell, na lumilitaw pagkatapos ng pakikipag-ugnay nang direkta sa ibabaw ng lamad ng cell. Ang synthesis ng cyclooxygenase sa loob ng mga selula ng atay at mga istruktura ng taba ay tumataas.
Ang insulin ay maaaring tumagos nang direkta sa mga selula ng kalamnan. Sa kasong ito, ang lahat ng mga proseso na nagaganap sa mga cell ay pinasigla. Ang synthesis ng mahalagang hexokinase at glycogen synthetase enzymes ay nakakakuha din ng mas mahusay.
Ang konsentrasyon ng glucose sa daloy ng dugo ay bumababa dahil sa mabilis na pamamahagi nito sa loob ng mga cell. Ang magandang assimilation ng lahat ng mga tisyu ng katawan ay isinasagawa. Mayroong isang pagpapasigla ng mga proseso ng glycogenogenesis at cellular lipogenesis. Ang mga istruktura ng protina ay mas mabilis na synthesized. Ang rate ng kinakailangang produksyon ng glucose sa pamamagitan ng mga selula ng atay ay makabuluhang nabawasan sa pamamagitan ng pagbawas ng pagkasira ng mga glycogen fibers.
Mga Pharmacokinetics
Ang rate ng pagsipsip ng insulin ay madalas na nakasalalay sa kung paano pinangangasiwaan ang aktibong sangkap. Karamihan ay dahil sa panghuling dosis, ang kabuuang konsentrasyon ng insulin sa solusyon ng iniksyon at sa agarang site ng iniksyon. Ang tisyu ay ipinamamahagi nang hindi pantay.Ang insulin ay hindi maaaring tumagos sa proteksiyon na hadlang ng inunan.

Ang insulin ay hindi maaaring tumagos sa proteksiyon na hadlang ng inunan.
Maaari itong bahagyang nawasak ng tiyak na insulinase nang direkta sa atay. Ito ay excreted higit sa lahat sa pamamagitan ng renal filtration. Ang pag-aalis ng kalahating buhay ay hindi lalampas sa 10 minuto. Ang maximum na halaga ng purong insulin sa dugo ay sinusunod sa loob ng isang oras pagkatapos ng direktang pangangasiwa nito. Ang epekto ay maaaring tumagal ng hanggang sa 5 oras.
Paano kumuha ng insulin ng tao
Ang dosis at ruta ng direktang pangangasiwa ay natutukoy lamang sa batayan ng average na asukal sa pag-aayuno ng dugo, at pagkatapos ng 2 oras pagkatapos kumain. Bilang karagdagan, ang pagtanggap ay nakasalalay sa kalubhaan ng pagbuo ng glucosuria.
Kadalasan, ang pangangasiwa ng subkutan. Gawin ito ng 15 minuto bago ang pangunahing pagkain. Sa kaso ng diabetes na talamak na ketoacidosis o pagkawala ng malay, ang injectable na insulin ay injected jet, palaging intravenously o sa gluteus muscle, bago ang anumang operasyon ay isinasagawa.
Inirerekomenda na pangasiwaan ang gamot nang hindi bababa sa 3 beses sa isang araw. Upang maiwasan ang talamak na lipodystrophy, hindi mo maaaring masaksak ang gamot na patuloy sa parehong lugar. Pagkatapos ang dystrophy ng subcutaneous fat ay hindi sinusunod.
Ang average na pang-araw-araw na pang-araw-araw na dosis ay 40 mga yunit, at para sa mga bata ay 8 yunit. Ang pamantayan ng pangangasiwa ay 3 beses sa isang araw. Kung mayroong tulad na pangangailangan, pagkatapos ay maaari kang makakuha ng insulin hanggang sa 5 beses.

Ang average na pang-araw-araw na pang-araw-araw na dosis ng Insulin ay 40 mga yunit.
Espesyal na mga tagubilin
Bago mo makolekta ang solusyon nang direkta mula sa bote, dapat mo talagang suriin ito para sa transparency. Kung lumilitaw ang isang pag-uunlad, ang naturang gamot ay hindi dapat kunin.
Ang dosis ng insulin ay nababagay para sa naturang mga pathologies:
- nakakahawang sakit
- malfunctioning ng thyroid gland,
- Sakit ni Addison
- hypopituitarism,
- diabetes sa matatanda.
Kadalasan, ang mga pagpapakita ng talamak na hypoglycemia. Ang lahat ng mga ito ay maaaring ma-trigger ng isang labis na dosis, isang matalim na kapalit ng insulin ng parehong pinagmulan sa tao, gutom, pati na rin ang pagtatae, pagsusuka at iba pang mga sintomas ng pagkalasing. Ang mahinang hypoglycemia ay maaaring ihinto sa pamamagitan ng pagkuha ng asukal.

Ang dosis ng insulin ay nababagay para sa diyabetis sa mga matatanda.
Kung ang pinakamaliit na mga palatandaan ng hypoglycemia ay lilitaw, dapat kaagad makipag-ugnay sa isang espesyalista. Sa mga banayad na kaso, ang pag-aayos ng dosis ay maaaring makatulong. Sa mas malubhang sitwasyon, dapat gamitin ang sintomas ng detoxification therapy. Madalas, kinakailangan ang isang kumpletong pag-alis ng isang gamot o kapalit na therapy.
Dapat alalahanin na sa lugar ng direktang pangangasiwa, maaaring lumitaw ang dystrophy ng subcutaneous fat. Ngunit maiiwasan ito sa pamamagitan ng pagbabago ng lugar para sa mga iniksyon.
Gumamit sa panahon ng pagbubuntis at paggagatas
Ang pagkontrol sa antas ng asukal sa katawan ng isang buntis ay mahalaga. Sa unang tatlong buwan, ang pangangailangan para sa purong insulin ay bumababa nang kaunti, at sa pagtatapos ng term na ito ay nagdaragdag.
Sa panahon ng pagpapasuso, ang isang babae ay maaaring mangailangan ng ilang pagsasaayos ng dosis ng insulin at isang espesyal na diyeta.
Ang MP ay walang anumang mutagenic at genetically toxic effects sa katawan.
Application para sa kapansanan sa pag-andar ng atay
Sa pag-iingat, ang mga taong may mga pathology sa atay ay dapat uminom ng gamot. Sa kaunting pagbabago sa mga sample ng atay, inirerekomenda na ayusin ang dosis.

Sa pag-iingat, ang insulin ay dapat gawin para sa mga taong may mga pathologies sa atay.
Sobrang dosis
Ang mga sintomas ng labis na dosis ay maaaring mangyari madalas:
- hypoglycemia - kahinaan, labis na pagpapawis, kalamnan ng balat, panginginig ng mga paa't kamay, nanginginig na dila, gutom,
- hypoglycemic coma na may convulsive syndrome.
Ang paggamot ay higit sa lahat sintomas. Ang malambing na hypoglycemia ay maaaring pumasa pagkatapos kumain ng asukal o mga pagkaing mayaman sa karbohidrat.
Ang purong glucagon ay iniksyon upang ihinto ang mga palatandaan ng matinding labis na dosis. Sa kaganapan ng isang biglaang pag-unlad ng pagkawala ng malay, hanggang sa 100 ML ng isang diluted na dextrose solution ay na-injected na dropwise hanggang sa malubhang sakit na pasyente ay lumabas sa isang pagkawala ng malay.
Pakikipag-ugnay sa iba pang mga gamot
Ang isang solusyon ng synthesized insulin ay mahigpit na ipinagbabawal na pagsamahin sa iba pang mga solusyon sa iniksyon. Ang pangunahing hypoglycemic effect ay nagdaragdag lamang kapag ginamit kasama ng ilang sulfonamides, MAO inhibitors, at anabolic steroid. Ang mga Androgens, tetracyclines, bromocriptine, ethanol, pyridoxine at ilang mga beta-blockers ay nagpapaganda din ng epekto ng gamot.
Ang hypoglycemic effect ay humina kapag kinuha kasama ang pangunahing mga hormone sa teroydeo, contraceptive, glucagon, estrogen, heparin, maraming mga sympathomimetics, ilang antidepressants, antagonist ng calcium, morphine at nikotine.
Ang ambiguously ay nakakaapekto sa insulin sa pagsipsip ng glucose beta-blocker, reserpine at pentamidine.
Mga sangkap na antimicrobial
Ang mga disimpektante sa komposisyon ng insulin ay kinakailangan upang ang microbial flora ay hindi dumami sa panahon ng pag-iimbak at paggamit dito. Ang mga sangkap na ito ay pinapanatili at tinitiyak ang pagpapanatili ng biological na aktibidad ng gamot. Bilang karagdagan, kung ang pasyente ay nangangasiwa ng hormone mula sa isang vial lamang sa kanyang sarili, kung gayon ang gamot ay maaaring tumagal ng maraming araw. Dahil sa mataas na kalidad na mga sangkap na antibacterial, hindi siya magkakaroon ng pangangailangan na itapon ang isang hindi nagamit na gamot dahil sa posibilidad ng teoretikal na pagpaparami sa isang solusyon ng microbes.
Ang mga sumusunod na sangkap ay maaaring magamit bilang mga disimpektante sa paggawa ng insulin:

Kung ang solusyon ay naglalaman ng mga ion ng zinc, kumikilos din sila bilang isang karagdagang pangangalaga dahil sa kanilang mga katangian ng antimicrobial
Para sa paggawa ng bawat uri ng insulin, ang ilang mga sangkap na disimpektante ay angkop. Ang kanilang pakikipag-ugnay sa hormon ay dapat na siyasatin sa yugto ng preclinical na mga pagsubok, dahil ang pangangalaga ay hindi dapat makagambala sa biological na aktibidad ng insulin o kung hindi man negatibong nakakaapekto sa mga katangian nito.
Ang paggamit ng mga preservatives sa karamihan ng mga kaso ay nagbibigay-daan sa hormone na maibibigay sa ilalim ng balat nang walang paunang paggamot sa alkohol o iba pang mga antiseptiko (ang tagagawa ay karaniwang tinutukoy ito sa mga tagubilin). Pinapadali nito ang pangangasiwa ng gamot at binabawasan ang bilang ng mga manipulasyon sa paghahanda bago ang mismong iniksyon. Ngunit ang rekomendasyong ito ay gagana lamang kung ang solusyon ay pinangangasiwaan gamit ang isang indibidwal na syringe ng insulin na may manipis na karayom.
Mga Stabilizer
Kinakailangan ang mga Stabilizer upang ang pH ng solusyon ay mapanatili sa isang naibigay na antas. Ang pagpapanatili ng gamot, ang aktibidad nito at ang katatagan ng mga katangian ng kemikal ay nakasalalay sa antas ng kaasiman. Sa paggawa ng injection hormone para sa mga pasyente na may diyabetis, ang mga phosphate ay karaniwang ginagamit para sa hangaring ito.
Para sa insulin na may zinc, ang mga stabilizer ng solusyon ay hindi palaging kinakailangan, dahil ang mga metal ion ay tumutulong na mapanatili ang kinakailangang balanse. Kung ganoon man sila ginagamit, kung gayon ang iba pang mga kemikal na compound ay ginagamit sa halip na mga pospeyt, dahil ang isang kumbinasyon ng mga sangkap na ito ay humahantong sa pag-ulan at hindi pagkakasiguro ng gamot. Ang isang mahalagang pag-aari na ipinapakita sa lahat ng mga stabilizer ay kaligtasan at ang kawalan ng kakayahang pumasok sa anumang mga reaksyon sa insulin.
Ang isang karampatang endocrinologist ay dapat makitungo sa pagpili ng mga iniksyon na gamot para sa diabetes para sa bawat indibidwal na pasyente. Ang gawain ng insulin ay hindi lamang upang mapanatili ang isang normal na antas ng asukal sa dugo, ngunit hindi rin mapinsala ang iba pang mga organo at sistema. Ang gamot ay dapat na neutral na neutral, mababa ang allergenic at mas mabuti ang abot. Maginhawa din kung ang napiling insulin ay maaaring ihalo sa iba pang mga bersyon ayon sa tagal ng pagkilos.
Pagkakatugma sa alkohol
Ang pagkuha ng insulin ay hindi katugma sa pag-inom ng alkohol. Ang mga palatandaan ng pagkalasing ay nadaragdagan, at ang epekto ng gamot ay lubos na nabawasan.

Ang pagkuha ng insulin ay hindi katugma sa pag-inom ng alkohol.
Mayroong ilang mga pangunahing analogues:
- Berlinsulin N Normal,
- Diarapid CR,
- Insulidd
- Insulin Actrapid,
- Insuman Rapid,
- Intral
- Pensulin,
- Humodar.
Bago pumili ng gamot upang mapalitan ang isang gamot, kailangan mong kumunsulta sa isang espesyalista. Kahit na ang ilang mga MS ay mas mura, maaaring mayroon silang ibang epekto. Ang lahat ng mga gamot ay kumikilos nang magkakaiba sa mga receptive na receptor. Samakatuwid, ang antas ng glucose ay nakasalalay hindi lamang sa aktibong sangkap, kundi pati na rin sa kakayahang magbigkis sa komplikadong receptor. Bilang karagdagan, ang bawat sangkap ay may sariling mga katangian at contraindications, kaya sila ay pinili ng doktor nang paisa-isa.
Mga kondisyon ng imbakan para sa gamot
Ito ay nakaimbak sa temperatura na hindi lalampas sa + 25 ° C sa pinaka protektadong lugar mula sa maliliit na bata. Maipapayo na maiwasan ang direktang sikat ng araw.

Ang Human Insulin ay nakaimbak sa temperatura na hindi lalampas sa + 25 ° C.
Kinakailangan upang matiyak na ang solusyon ay hindi mawawala ang transparency, at walang mga sediment form sa ilalim. Kung nangyari ito, hindi magagamit ang gamot.
Tagagawa
Mayroong maraming mga organisasyon na gumagawa ng insulin ng tao:
- Sanofi (Pransya),
- NovoNordisk (Denmark),
- EliLilly (USA),
- Pharmstandard OJSC (Russia),
- Pambansang Biotechnology OJSC (Russia).
Si Oksana, 48 taong gulang, Rostov-on-Don: "Kamakailan lamang, nasuri ako na may type 1 diabetes. Inatasan upang gamutin ang insulin. Ibinebenta ito sa mga bote, ang isa ay sapat na para sa isang mahabang panahon. Ito ay isa sa mga plus. Hindi masyadong mataas ang gastos. Kuntento ako sa epekto ng gamot. Sa loob ng ilang araw, halos normal na ang antas ng asukal sa dugo. Ang tanging bagay ay dapat na mapili ang dosis depende sa mga pagbabago sa antas ng glucose. At ito ay dapat gawin lamang ng isang doktor, dahil ang mga sintomas ng labis na dosis ay nagbabanta sa buhay.
Gumagawa ako ng mga iniksyon sa lahat ng oras, ngunit hindi bababa sa 3 beses sa isang araw, dahil ang epekto ng gamot ay hindi masyadong mahaba, hindi ito sapat para sa buong araw. "
Si Alexander, 39 taong gulang, Saratov: “Matagal na akong naghihirap sa diyabetes. Ako ay ginagamot sa tulong ng mga syringe pens, na kung saan ay lubos na maginhawa upang magamit. Sa pinakadulo simula ng administrasyon, mayroong ilang mga lokal na reaksyon sa anyo ng mga hematomas sa lugar ng pangangasiwa ng gamot. Ngunit pagkatapos ay sinabi ng doktor na ipinapayong magbigay ng mga iniksyon sa iba't ibang mga lugar upang maiwasan ang paglusot sa tisyu. Nang magsimula siyang gawin ito, hindi na nabuo ang mga hematomas. Ang tanging disbentaha ay ang maikling pagkilos ng gamot. Tumatagal ito ng maximum na 5 oras. At sa gayon - ang epekto ay kahanga-hanga. ”
Epekto
Hypoglycemia (medyo mas madalas kaysa sa kapag gumagamit ng paghahanda ng insulin ng pinagmulan ng hayop), AR - mas madalas. Mga naglilipat na mga error na refractive - karaniwang sa simula ng insulin therapy.
Ang insulin ng tao ay isang epektibong tool na idinisenyo upang gamutin ang mga pasyente na may una at pangalawang uri ng diabetes. Ito ay isang genetically engineered product na lubos na natutunaw sa likido. Inaprubahan para magamit kahit na sa pagbubuntis.
Actrapid, Humulin, Insuran.

INN: Semi-synthetic pantao insulin natutunaw.