Pioglitazone sa paggamot ng type 2 diabetes
- Mga KEYWORDS: diabetes, hyperglycemia, islet ng Langerhans, hepatotoxicity, troglitazone, rosiglitazone, pioglitazone, Baeta
Ang pangunahing mekanismo ng pathogenesis ng type 2 diabetes ay ang resistensya ng insulin (IR), na humahantong hindi lamang sa hyperglycemia, ngunit pinasisigla din ang gayong mga kadahilanan sa peligro para sa pagbuo ng mga sakit sa cardiovascular bilang arterial hypertension at dyslipidemia. Kaugnay nito, ang paglikha at paggamit sa paggamot ng mga pasyente na may gamot na direktang nakakaapekto sa IR ay isang pangako na direksyon sa paggamot ng malubhang sakit na ito.
Mula noong 1996, sa paggamot ng mga pasyente na may type 2 diabetes, isang bagong klase ng droga ang ginamit, na pinagsama ng mekanismo ng kanilang pagkilos sa isang pangkat ng thiazolidinediones (TZD) o mga sensor ng insulin (ciglitazone, rosiglitazone, darglitazone, troglitazone, pioglitazone, anglitazone), ang pangunahing pagkilos ng pagtaas ng pagkilos, mga tisyu sa insulin. Sa kabila ng maraming mga publication ng 80-90s ng huling siglo na nakatuon sa preclinical na pag-aaral ng kaligtasan at pagiging epektibo ng mga compound na ito, tatlong mga gamot lamang mula sa pangkat na ito ang kasunod na ipinakilala sa klinikal na kasanayan - troglitazone, rosiglitazone at pioglitazone. Sa kasamaang palad, pagkatapos ay ang troglitazone ay pinagbawalan para magamit dahil sa hepatotoxicity na ipinakita sa panahon ng matagal na paggamit.
Sa kasalukuyan, dalawang gamot ang ginagamit mula sa pangkat ng TZD: pioglitazone at rosiglitazone.
Ang mekanismo ng pagkilos ng thiazolidinediones
Ang pangunahing therapeutic effect ng TZD sa type 2 diabetes ay upang mabawasan ang resistensya ng insulin sa pamamagitan ng pagtaas ng sensitivity ng peripheral na tisyu sa insulin.
Ang paglaban ng insulin (IR) ay lumilitaw nang matagal bago ang klinikal na pagpapakita ng type 2 diabetes. Ang nabawasan na pagkasensitibo ng mga cell cells sa antilipolytic na epekto ng insulin ay humantong sa isang talamak na pagtaas sa nilalaman ng mga libreng fatty acid (FFA) sa plasma ng dugo. Ang mga FFA, sa turn, ay nagdaragdag ng paglaban sa insulin sa antas ng atay at kalamnan tissue, na humahantong sa nadagdagan na gluconeogenesis at nabawasan ang pag-alis ng glucose sa mga tisyu na ito. Sa ilalim ng mga kondisyong ito, ang mga cell cells ay gumagawa ng labis na mga cytokine (tumor nekrosis factor a - TNF-a), interleukin (IL-6 at resistin), na nagpapalala sa umiiral na paglaban ng insulin at pasiglahin ang atherogenesis. Ang paggawa ng mga fat cells ng isa pang cytokine - adiponectin, na nagpapataas ng sensitivity ng mga tisyu sa insulin, ay nabawasan.
Ang Thiazolidinediones ay mga agonist na may mataas na kaakibat ng mga nuclear receptor na isinaaktibo ng peroxisome proliferator - PPARg (peroxisome proliferators-activated receptor), na kabilang sa pamilya ng mga salik ng transkripsyon na kontrolin ang pagpapahayag ng mga genes na umayos ng karbohidrat at lipid metabolismo sa adipose at kalamnan tissue. Maraming mga isoform ng PPAR ang kilala: PPARa, PPARg (mga subtypes 1, 2) at PPARb / PPARd. Ang PPARa, PPARg at PPARd, na may mahalagang papel sa regulasyon ng adipogenesis at IR. Ang gen ng PPARγ sa isang bilang ng mga mammal, kabilang ang mga tao, ay matatagpuan sa ika-3 kromosom (lokus 3p25). Ang receptor ng PPARg ay nakararami na ipinahayag sa mga cell cells at monocytes, mas kaunti sa kalamnan ng kalansay, atay at bato. Ang pinaka makabuluhang papel ng PPARg ay ang pagkita ng kaibhan ng mga selula ng adipose tissue. Ang mga agonistang PPARg (TZD) ay nagbibigay ng pagbuo ng mga maliliit na adipocytes na mas sensitibo sa insulin, na aktibong sumisipsip sa FFA at kinokontrol ang pangunahing nakakalat na taba sa subcutaneous at hindi visceral fat tissue (3). Bilang karagdagan, ang pag-activate ng PPARg ay humahantong sa pagtaas ng pagpapahayag at pagsasalin ng mga transportasyon ng glucose (GLUT-1 at GLUT-4) sa lamad ng cell, na nagpapahintulot sa glucose na maipadala sa mga selula ng atay at kalamnan at sa gayon mabawasan ang glycemia. Sa ilalim ng impluwensya ng mga agonistang PPARg, ang pagbuo ng TNF-isang pagbawas at ang pagpapahayag ng adiponectin ay nagdaragdag, na pinatataas din ang pagiging sensitibo ng mga peripheral na tisyu sa insulin (4).
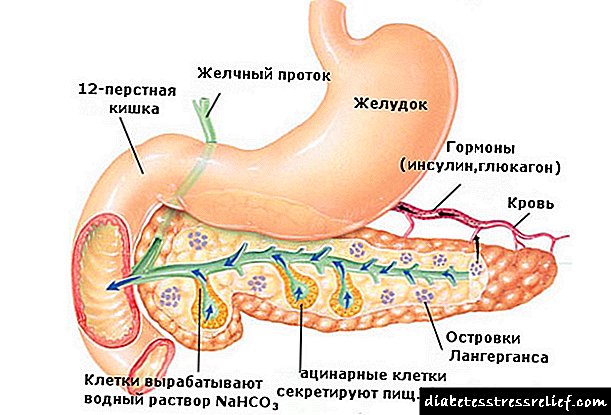
Kaya, ang thiazolidinediones pangunahin ang nagpapabuti sa sensitivity ng tisyu sa insulin, na kung saan ay naipakita sa pamamagitan ng pagbaba ng gluconeogenesis sa atay, pagsugpo ng lipolysis sa tissue ng adipose, isang pagbawas sa konsentrasyon ng FFA sa dugo, at isang pagpapabuti sa paggamit ng glucose sa mga kalamnan (Larawan 1).
Ang Thiazoldinediones ay hindi direktang pasiglahin ang pagtatago ng insulin. Gayunpaman, ang pagbawas ng glucose sa dugo at FFA sa dugo habang ang pagkuha ng TZD ay binabawasan ang epekto ng glucose at lipotoxic sa mga b-cells at peripheral tisyu at, sa paglipas ng panahon, ay humantong sa pinabuting pagtatago ng insulin ng mga b-cells (5). Mga pag-aaral ni Miyazaki Y. (2002) at Wallace T.M. (2004), ang direktang positibong epekto ng TZD sa pagganap na aktibidad ng mga b-cells sa anyo ng isang pagbawas sa apoptosis at ang pagtaas ng kanilang paglaki ay napatunayan (6, 7). Sa isang pag-aaral ni Diani A.R. (2004) ipinakita na ang pangangasiwa ng pioglitazone sa mga hayop sa laboratoryo na may type 2 diabetes ay nag-ambag sa pagpapanatili ng istraktura ng mga isla ng Langerhans (8).
Ang pagbaba ng paglaban sa insulin sa ilalim ng impluwensya ng pioglitazone ay nakakumbinsi na nakumpirma sa isang klinikal na pag-aaral sa pamamagitan ng pagsusuri sa modelo ng home NostA (9). Ang Kawamori R. (1998) ay nagpakita ng isang pagpapabuti sa peripheral tissue glucose uptake laban sa isang labindalawang linggong dosis ng pioglitazone sa isang dosis ng 30 mg / araw. kumpara sa placebo (1.0 mg / kg × min. kumpara sa 0.4 mg / kg × min, p = 0.003) (10). Isang pag-aaral ni Benett S.M. et al. (2004), ipinakita na kapag ang TZD (rosiglitazone) ay ginamit para sa 12 linggo sa mga indibidwal na may kapansanan na pagtuklas ng glucose, ang index ng sensitivity ng insulin ay nadagdagan ng 24.3%, habang laban sa background ng placebo, bumaba ito ng 18, 3% (11). Sa isang pag-aaral na kinokontrol ng placebo ng TRIPOD, ang epekto ng troglitazone sa panganib ng type 2 diabetes sa mga kababaihan ng Latin Amerika na may kasaysayan ng gestational diabetes ay pinag-aralan (12). Ang mga resulta ng trabaho ay nakumpirma ang katotohanan na sa hinaharap ang kamag-anak na panganib ng pagbuo ng type 2 diabetes sa kategoryang ito ng mga pasyente ay nabawasan ng 55%. Dapat pansinin na ang saklaw ng type 2 diabetes bawat taon laban sa troglitazone ay 5.4% kumpara sa 12.1% laban sa placebo. Sa isang bukas na pag-aaral ng PIPOD, na kung saan ay isang pagpapatuloy ng pag-aaral ng TRIPOD, ang pioglitazone ay nauugnay din sa isang nabawasan na peligro ng pagbuo ng type 2 diabetes (ang dalas ng mga bagong nasuri na kaso ng type 2 diabetes ay 4.6% bawat taon) (13).
Ang pagpapababa ng asukal sa pioglitazone
Maraming mga pag-aaral ng klinikal na paggamit ng pioglitazone ay napatunayan ang pagiging epektibo nito sa paggamot ng mga pasyente na may type 2 diabetes.
Ang mga resulta ng mga pag-aaral na kinokontrol ng multicenter placebo ay ipinakita na ang pioglitazone ay epektibong binabawasan ang glycemia kapwa sa monotherapy at kasama ang iba pang mga oral hypoglycemic na gamot, partikular sa mga metformin at sulfonylurea derivatives na malawakang ginagamit sa paggamot ng mga pasyente na may type 2 diabetes (14, 15, 16, 17).
Mula noong Pebrero 2008, ang isa pang TZD, rosiglitazone, ay hindi inirerekomenda para magamit sa pagsasama sa insulin dahil sa posibleng panganib ng pagkabigo sa puso. Kaugnay nito, ang kasalukuyang posisyon ng nangungunang mga diabetologist ng USA at Europa, ay sumasalamin sa "Isang pinagkasunduang pahayag ng American Diabetes Association at ang European Association para sa Pag-aaral ng Diabetes" para sa kasalukuyang taon, ay medyo hindi inaasahan, dahil pinapayagan ang pinagsamang paggamit ng insulin at pioglitazone. Malinaw, ang naturang pahayag ay batay sa data mula sa mga seryosong pag-aaral sa klinikal. Kaya, isang pag-aaral na dobleng bulag, random, at placebo na isinagawa ni Matoo V. noong 2005 na may 289 na mga pasyente na may type 2 diabetes ay nagpakita na ang pagdaragdag ng pioglitazone sa therapy ng insulin ay humahantong sa isang makabuluhang pagbawas sa glycated hemoglobin (HbA1c) at pag-aayuno ng glycemia (18) . Gayunpaman, nakababahala na, laban sa background ng kumbinasyon ng therapy sa mga pasyente, ang mga yugto ng hypoglycemia ay makabuluhang mas madalas na sinusunod. Bilang karagdagan, ang pagtaas ng bigat ng katawan sa background ng insulin monotherapy ay mas mababa kaysa kapag isinama sa pioglitazone (0.2 kg kumpara sa 4.05 kg). Kasabay nito, ang kumbinasyon ng pioglitazone na may insulin ay sinamahan ng mga positibong dinamika sa spektrum ng lipid ng dugo at mga antas ng mga marker ng panganib ng cardiovascular (PAI-1, CRP). Ang maikling tagal ng pag-aaral na ito (6 na buwan) ay hindi pinapayagan ang isang pagsusuri ng mga kinalabasan ng cardiovascular. Isinasaalang-alang ang isang tiyak na peligro ng pagkabigo sa tibok ng puso na may isang kumbinasyon ng rosiglitazone na may insulin, sa aming pagsasanay hindi namin panganib na pagsamahin ang huli sa pioglitazone hanggang sa maaasahang impormasyon tungkol sa kumpletong kaligtasan ng naturang paggamot ay nakuha.
Ang epekto ng pioglitazone sa mga kadahilanan ng peligro para sa sakit na cardiovascular
Bilang karagdagan sa epekto ng hypoglycemic, ang TZD ay maaari ring magkaroon ng positibong epekto sa isang bilang ng mga kadahilanan ng peligro para sa pagbuo ng mga sakit sa cardiovascular. Ang partikular na kahalagahan ay ang epekto ng mga gamot sa lipid spectrum ng dugo. Sa isang bilang ng mga pag-aaral na isinagawa sa mga nakaraang taon, ang pioglitazone ay ipinakita na magkaroon ng isang kapaki-pakinabang na epekto sa mga antas ng lipid. Kaya, ang pananaliksik na isinagawa ng Goldberg R.B. (2005) at Dogrell S.A. (2008) ay nagpakita na ang pioglitazone lowers triglycerides (19, 20). Bilang karagdagan, ang pioglitazone ay nagdaragdag ng antas ng anti-atherogenic na bahagi ng mataas na density ng lipoprotein kolesterol (HDL). Ang mga data na ito ay naaayon sa mga resulta ng pag-aaral ng Proactive (PROspective pioglitAzone Clinical Trial Sa macroVascular Mga Kaganapan), kung saan 5238 mga pasyente na may type 2 diabetes at isang kasaysayan ng mga komplikasyon ng macrovascular na lumahok sa 3 taon. Ang kumbinasyon ng pioglitazone na may diyeta at oral hypoglycemic agents sa paglipas ng 3 taon ng pagmamasid ay humantong sa isang pagtaas ng 9% sa mga antas ng HDL at isang 13% pagbaba ng triglycerides kumpara sa paunang isa. Pangkalahatang dami ng namamatay, ang panganib ng pagbuo ng non-fatal myocardial infarction at talamak na cerebrovascular aksidente sa paggamit ng pioglitazone makabuluhang nabawasan. Ang pangkalahatang posibilidad ng mga kaganapang ito sa mga indibidwal na tumatanggap ng pioglitazone ay nabawasan ng 16%.
Ang mga resulta ng pag-aaral ng CHICAGO (2006) at ang gawaing isinagawa ni Langenfeld M.R. et al. (2005) (21), ay nagpakita na sa pamamahala ng pioglitazone, ang kapal ng vascular wall ay bumababa at, sa gayon, ang pagbuo ng atherosclerosis ay bumabagal. Ang isang eksperimentong pag-aaral ni Nesto R. (2004) ay nagpapahiwatig ng isang pagpapabuti sa mga proseso ng pag-aayos ng kaliwang ventricle at pagbawi pagkatapos ng ischemia at reperfusion kasama ang paggamit ng TZD (22). Sa kasamaang palad, ang epekto ng mga positibong pagbabagong morphological na ito sa pangmatagalang resulta ng cardiovascular ay hindi napag-aralan, na walang pagsala binabawasan ang kanilang klinikal na kahalagahan.
Posibleng mga epekto ng pioglitazone
Sa lahat ng mga klinikal na pag-aaral, ang pioglitazone, pati na rin ang iba pang TZD, ay sinamahan ng pagtaas ng timbang ng katawan sa pamamagitan ng 0.5-3.7 kg, lalo na sa unang 6 na buwan ng paggamot. Kasunod nito, ang bigat ng mga pasyente ay nagpapatatag.
Siyempre, ang pagtaas ng timbang ay isang napaka hindi kanais-nais na epekto ng anumang gamot sa paggamot ng mga pasyente na may type 2 diabetes, dahil ang karamihan sa mga pasyente ay napakataba o labis na timbang. Gayunpaman, mahalagang bigyang-diin na ang paggamit ng pioglitazone ay sinamahan, pangunahin, sa pamamagitan ng isang pagtaas sa dami ng subcutaneous fat, habang ang halaga ng visceral fat sa mga pasyente na tumatanggap ng TZD ay bumababa. Sa madaling salita, sa kabila ng pagtaas ng timbang kapag kumukuha ng pioglitazone, ang panganib ng pagbuo at / o pag-unlad ng sakit sa cardiovascular ay hindi tataas (23). Mahalagang tandaan na ang antas ng pagtaas ng bigat ng katawan nang direkta na nakakaugnay sa magkakasamang therapy ng pagbaba ng asukal, i.e. Ang pagtaas ng timbang ay mas mataas sa mga pasyente na tumatanggap ng isang kumbinasyon ng TZD na may insulin o sulfonylureas, at mas mababa sa metformin.
Laban sa background ng paggamot na may pioglitazone, 3-15% ng mga pasyente ay nakakaranas ng pagpapanatili ng likido, ang mga sanhi ng kung saan hindi ganap na nauunawaan. Kaya, mayroong isang punto ng pananaw na bilang isang resulta ng pagbawas sa pag-aalis ng sodium at isang pagtaas ng pagpapanatili ng likido, isang pagtaas sa dami ng nagpapalipat-lipat na dugo ay nangyayari. Bilang karagdagan, ang TZD ay maaaring mag-ambag sa arterial vasodilation na may kasunod na pagtaas sa dami ng extracellular fluid (22). Kasama sa side effects ng TZD na ito ay nauugnay sa pagkabigo sa puso. Kaya, sa isang malaking scale na pag-aaral na PROactive, ang dalas ng mga bagong nasuspinde na kaso ng pagkabigo sa puso na may pioglitazone therapy ay makabuluhang mas mataas kaysa sa placebo (11% kumpara sa 8%, p 7% tatlong buwan pagkatapos ng pagsisimula ng hypoglycemic therapy ay ang dahilan para sa paglalagay ng hindi bababa sa isang kumbinasyon ng hypoglycemic therapy.
Ang pagiging epektibo ng pioglitazone, tulad ng iba pang TZD, ay nasuri sa antas ng HbA1c. Ang sapat na dosis at ang pagiging epektibo ng iba pang mga gamot na nagpapababa ng asukal na kumikilos upang sugpuin ang gluconeogenesis o upang pukawin ang pagtatago ng insulin sa pamamagitan ng aming sariling mga b-cells ay maaaring malinaw na matukoy ng mga positibong dinamika mula sa basal o postprandial glycemia. Ang TZD, unti-unting binabawasan ang resistensya ng insulin, walang ganoong mabilis na epekto ng hypoglycemic, na madaling suriin sa pagpipigil sa sarili sa bahay. Kaugnay nito, ang mga pasyente na tumatanggap ng pioglitazone lalo na kailangang kontrolin ang HbA1c ng hindi bababa sa isang beses bawat tatlong buwan. Sa kawalan ng tagumpay ng mga target na halaga ng glycated (HbA1c