Genetic engineering insulin-isophan (Insulin-isophan na biosynthetic ng tao)
Ang gamot ay ginawa ng recombinant DNA biotechnology gamit ang isang pilay ng Saccharomyces cerevisiae. Ang gamot, nakikipag-ugnay sa mga tiyak na receptor ng panlabas na cytoplasmic lamad ng cell, ay bumubuo ng isang insulto na receptor ng insulin na nagpapasigla sa mga proseso sa loob ng cell, kabilang ang paggawa ng ilang mga pangunahing enzymes (pyruvate kinase, hexokinase, glycogen synthetase at iba pa). Ang pagbawas sa konsentrasyon ng glucose sa dugo ay nangyayari dahil sa isang pagtaas sa transportasyon nito sa loob ng mga cell, nadagdagan ang pag-aalsa at pagsipsip ng mga tisyu, at isang pagbawas sa rate ng pagbuo ng glucose sa atay. Ang gamot ay pinasisigla ang glycogenogenesis, lipogenesis, synt synthesis.
Ang tagal ng pagkilos ng gamot ay higit sa lahat dahil sa rate ng pagsipsip nito, na nakasalalay sa dosis, lugar at ruta ng pangangasiwa at iba pang mga kadahilanan, samakatuwid, ang profile ng pagkilos ng gamot ay maaaring magkakaiba-iba hindi lamang sa iba't ibang mga pasyente, kundi pati na rin sa parehong tao. Karaniwan, sa pangangasiwa ng subcutaneous ng gamot, ang simula ng pagkilos ay sinusunod pagkatapos ng 1.5 oras, ang maximum na epekto ay nakamit pagkatapos ng 4 hanggang 12 na oras, ang tagal ng pagkilos ay hanggang sa isang araw. Ang simula ng epekto at ang pagkumpleto ng pagsipsip ng gamot ay nakasalalay sa dosis (dami ng gamot na ibinibigay), ang site ng iniksyon (hita, tiyan, puwit), ang konsentrasyon ng insulin sa gamot, at iba pang mga kadahilanan. Ang maximum na konsentrasyon ng insulin sa plasma ng dugo ay naabot sa loob ng 2 hanggang 18 na oras pagkatapos ng pangangasiwa ng subkutan. Walang binibigkas na nagbubuklod sa mga protina ng plasma ang nabanggit, maliban sa nagpapalipat-lipat na mga antibodies sa insulin (kung mayroon man). Ang gamot ay hindi pantay na ipinamamahagi sa buong mga tisyu, hindi tumagos sa gatas ng suso at sa pamamagitan ng placental barrier. Kadalasan sa mga bato at atay, ang gamot ay nawasak ng insulinase, pati na rin, marahil, protina disulfide isomerase. Ang mga metabolite ng insulin ay hindi aktibo. Ang kalahating buhay ng insulin mula sa agos ng dugo ay ilang minuto lamang. Ang pag-aalis ng kalahating buhay mula sa isang organismo ay gumagawa ng halos 5 - 10 oras. Inalis ito ng mga bato (30 - 80%).
Walang tiyak na peligro ng gamot sa mga tao ang nagsiwalat sa panahon ng mga pag-aaral ng preclinical, na kasama ang mga pag-aaral ng toxicity na may paulit-ulit na dosis, mga pag-aaral sa kaligtasan ng parmasyolohiko, mga potensyal na pag-aaral ng carcinogenic, genotoxicity, at nakakalason na epekto sa reproductive sphere.
Diabetes mellitus ng unang uri, diabetes mellitus ng pangalawang uri: bahagyang pagtutol sa hypoglycemic na gamot (sa panahon ng pinagsamang paggamot), yugto ng paglaban sa oral hypoglycemic na gamot, magkakasakit na sakit, diabetes mellitus ng pangalawang uri sa mga buntis na kababaihan.
Paraan ng paggamit ng sangkap ng tao na insulin-isophan genetic engineering at dosis
Ang gamot ay pinangangasiwaan lamang ng subcutaneously. Ang dosis sa bawat kaso ay tinutukoy ng doktor nang paisa-isa batay sa konsentrasyon ng glucose sa dugo, kadalasan ang pang-araw-araw na dosis ng gamot na saklaw mula sa 0.5 hanggang 1 IU / kg (depende sa antas ng glucose ng dugo at mga indibidwal na katangian ng pasyente). Kadalasan, ang gamot ay iniksyon ng subcutaneously sa hita. Gayundin, ang gamot ay maaaring mapamamahalaan ng subcutaneously sa puwit, anterior pader ng tiyan, at ang rehiyon ng deltoid na kalamnan ng balikat. Ang temperatura ng ipinamamahalang gamot ay dapat na nasa temperatura ng silid.
Huwag mangasiwa ng intravenously.
Ang pang-araw-araw na kinakailangan para sa insulin ay maaaring mas mababa sa mga pasyente na may natitirang endogenous na paggawa ng insulin at mas mataas sa mga pasyente na may resistensya sa insulin (halimbawa, sa mga napakataba na pasyente sa panahon ng pagbibinata).
Upang maiwasan ang pagbuo ng lipodystrophy, kinakailangan upang baguhin ang site ng iniksyon sa loob ng anatomical na rehiyon.
Kapag gumagamit ng insulin, kinakailangan na patuloy na subaybayan ang konsentrasyon ng glucose sa dugo. Bilang karagdagan sa labis na dosis ng gamot, ang mga sanhi ng hypoglycemia ay maaaring: paglaktaw ng pagkain, pagpapalit ng gamot, pagtatae, pagsusuka, pagtaas ng pisikal na aktibidad, pagbabago ng site ng iniksyon, mga sakit na nagpapababa ng pangangailangan sa insulin (may kapansanan sa bato at / o pag-andar ng atay, pituitary pituitary, adrenal cortex teroydeo glandula), pakikipag-ugnay sa iba pang mga gamot.
Ang mga break sa pangangasiwa ng insulin o hindi tamang dosis, lalo na sa mga pasyente na may type 1 diabetes, ay maaaring humantong sa hyperglycemia. Bilang isang patakaran, ang mga unang palatandaan ng hyperglycemia ay unti-unting nabuo, nang maraming oras o araw. Kasama nila ang pagtaas ng pag-ihi, pagkauhaw, pagduduwal, pagkahilo, pagsusuka, pagkatuyo at pamumula ng balat, pagkawala ng gana sa pagkain, tuyong bibig, amoy ng acetone sa hininga na hangin. Kung walang espesyal na therapy, ang hyperglycemia ay maaaring humantong sa pagbuo ng diabetes ketoacidosis, na nagbabanta sa buhay.
Ang dosis ng insulin ay dapat na nababagay para sa sakit ni Addison, may kapansanan sa teroydeo function, may kapansanan sa bato at / o pag-andar ng atay, hypopituitarism, impeksyon at kondisyon na sinamahan ng lagnat, sa edad na 65 taon. Gayundin, ang isang pagbabago sa dosis ng gamot ay maaaring kinakailangan kung binago ng pasyente ang karaniwang diyeta o pinatataas ang intensity ng pisikal na aktibidad.
Ang bawal na gamot ay binabawasan ang pagpapaubaya ng alkohol.
Bago ang biyahe, na nauugnay sa isang pagbabago sa mga time zone, ang pasyente ay kailangang kumunsulta sa dumadalo na manggagamot, dahil kapag binabago ang time zone nangangahulugan ito na ang pasyente ay mag-iniksyon ng insulin at kumain ng pagkain sa ibang oras.
Kinakailangan upang maisakatuparan ang paglipat mula sa isang uri ng insulin hanggang sa isa pang sa ilalim ng kontrol ng konsentrasyon ng glucose sa dugo.
Sa panahon ng paggamit ng gamot (lalo na para sa paunang layunin, ang pagbabago ng isang uri ng insulin sa isa pa, makabuluhang stress sa kaisipan o pisikal na bigay), ang kakayahang kontrolin ang iba't ibang mga mekanismo, magmaneho ng kotse at makisali sa iba pang potensyal na mapanganib na mga aktibidad na nangangailangan ng bilis ng motor at mental na reaksyon ay maaaring bumaba at nadagdagan ang pansin.
Pagbubuntis at paggagatas
Walang mga paghihigpit sa paggamit ng insulin sa panahon ng pagbubuntis at sa pagpapasuso, dahil ang insulin ay hindi tumagos sa inunan at sa gatas ng suso. Ang hypoglycemia at hyperglycemia, na maaaring magkaroon ng hindi sapat na napiling paggamot, ay dagdagan ang panganib ng pagkamatay ng pangsanggol at ang hitsura ng mga pangsanggol na malformations. Ang mga buntis na kababaihan na may diyabetis ay dapat na nasa ilalim ng pangangasiwa ng medikal sa buong pagbubuntis nila, kailangan nilang masubaybayan ang kanilang mga antas ng glucose sa dugo, at ang parehong mga rekomendasyon ay nalalapat sa mga kababaihan na nagpaplano ng pagbubuntis. Sa unang tatlong buwan ng pagbubuntis, ang demand ng insulin ay karaniwang bumababa at unti-unting tumataas sa pangalawa at pangatlong trimesters. Pagkatapos ng panganganak, ang pangangailangan para sa insulin ay karaniwang mabilis na bumalik sa antas na sinusunod bago ang pagbubuntis. Sa panahon ng pagpapasuso, ang mga babaeng may diyabetis ay maaaring kailanganing ayusin ang kanilang diyeta at / o regimen sa dosis.
Mga epekto ng sangkap na insulin-isophan genetic engineering ng tao
Dahil sa epekto sa metabolismo ng karbohidrat: mga kondisyon ng hypoglycemic (nadagdagan ang pagpapawis, pawis, pagkapagod, maputlang balat, kapansanan sa paningin, pagduduwal, palpitations, gutom, hindi pangkaraniwang pagod o kahinaan, panginginig, pagkabagot, sakit ng ulo, pagkabalisa, pagkabalisa, paresthesia sa bibig, nabawasan ang konsentrasyon pansin, pagkabagabag, pag-aantok, pagkawala ng malay, cramp, pansamantalang o hindi maibabalik na pagpapahina sa pag-andar ng utak, kamatayan), kasama ang hypoglycemic coma.
Mga reaksiyong alerdyi: pantal sa balat, urticaria, edema ni Quincke, anaphylactic shock, anaphylactic reaksyon (kabilang ang pangkalahatang pantal sa balat, nadagdagan ang pagpapawis, pagbaba ng presyon ng dugo, pangangati, gastrointestinal na pagkabigo, angioedema, kahirapan sa paghinga, palpitations ng puso, pagod / pagkalungkot).
Iba pa: mga lumilipas na mga error na pabalik (kadalasan sa simula ng paggamot), talamak na sakit ng neuropathy (peripheral neuropathy), diabetes retinopathy, edema.
Mga lokal na reaksyon: pamamaga, pamamaga, pamamaga, hyperemia, sakit, nangangati, hematoma, lipodystrophy sa site ng iniksyon.
Ang pakikipag-ugnay ng sangkap na insulin-isophan genetic engineering ng tao kasama ng iba pang mga sangkap
: glucocorticoids, oral contraceptives, teroydeo hormone, heparin, thiazide diuretics, tricyclic antidepressants, danazole, clonidine, sympathomimetics, calcium channel blockers, phenytoin, morphine, diazoxide, nikotine.
: Monoamine oxidase inhibitors, oral hypoglycemic gamot, angiotensin-convert enzyme inhibitors, pumipili beta-blocker, karbon anhydrase inhibitors, octreotide, bromocriptine, sulfonamides, tetracyclines, anabolic steroid, clofibrate, mebendazole, ketoconazole, pyridoxine, cyclophosphamide, theophylline, droga lithium fenfluramine.
Sa ilalim ng impluwensya ng salicylates, reserpine, paghahanda na naglalaman ng etanol, parehong mahina at pagpapahusay ng pagkilos ng insulin ay posible.
Ang Octreotide, lanreotide ay maaaring dagdagan o bawasan ang pangangailangan ng katawan para sa insulin.
Ang mga beta-blockers ay maaaring i-mask ang mga sintomas ng hypoglycemia at mabagal na pagbawi pagkatapos ng hypoglycemia.
Sa pinagsamang paggamit ng mga bawal na gamot ng insulin at thiazolidinedione, posible na bumuo ng talamak na pagkabigo sa puso, lalo na sa mga pasyente na may mga kadahilanan sa peligro para sa pag-unlad nito. Kung inireseta ang naturang pinagsamang paggamot, kinakailangan upang suriin ang mga pasyente upang makilala ang talamak na pagkabigo sa puso, ang pagkakaroon ng edema, at pagtaas ng timbang. Kung ang mga sintomas ng pagkabigo sa puso ay lumala sa mga pasyente, ang thiazolidinedione therapy ay dapat na ipagpapatuloy.
Sobrang dosis
Sa labis na dosis ng gamot, bubuo ang hypoglycemia.
Paggamot: ang pasyente ay maaaring matanggal ang banayad na hypoglycemia sa kanyang sarili, para dito kinakailangan na kumuha ng pagkain na mayaman sa karbohidrat o asukal sa loob, kaya inirerekomenda para sa mga pasyente na may diabetes mellitus na patuloy na magdala ng asukal, cookies, Matamis, matamis na prutas ng prutas. Sa matinding hypoglycemia (kabilang ang pagkawala ng kamalayan), isang 40% na dextrose solution ay pinangangasiwaan ng intravenously, intramuscularly, subcutaneously o intravenously - glucagon. Matapos mabawi ang kamalayan, ang pasyente ay dapat kumuha ng mga pagkaing mayaman sa karbohidrat upang maiwasan ang muling pagbuo ng hypoglycemia.
Pharmacology
Nakikipag-ugnay ito sa mga tiyak na receptor ng panlabas na cytoplasmic lamad ng cell at bumubuo ng isang insulin-receptor complex na nagpapasigla sa mga proseso ng intracellular, kabilang ang synthesis ng isang bilang ng mga pangunahing enzymes (hexokinase, pyruvate kinase, glycogen synthetase, atbp.). Ang pagbaba ng glucose sa dugo ay dahil sa isang pagtaas sa intracellular transportasyon, nadagdagan ang pagsipsip at pagsipsip ng mga tisyu, at pagbawas sa rate ng produksiyon ng glucose ng atay. Pinasisigla ang lipogenesis, glycogenogenesis, synthesis ng protina.
Ang tagal ng pagkilos ng mga paghahanda ng insulin ay pangunahing tinutukoy ng rate ng pagsipsip, na nakasalalay sa ilang mga kadahilanan (kabilang ang dosis, pamamaraan at lugar ng pangangasiwa), at samakatuwid ang profile ng pagkilos ng insulin ay napapailalim sa mga makabuluhang pagbabago sa iba't ibang mga tao, pati na rin sa isa at ang parehong tao. Sa karaniwan, pagkatapos ng pangangasiwa sa sc, ang simula ng pagkilos ay pagkatapos ng 1.5 oras, ang maximum na epekto ay bubuo sa pagitan ng 4 at 12 na oras, ang tagal ng pagkilos ay hanggang sa 24 na oras.
Ang pagkakumpleto ng pagsipsip at pagsisimula ng epekto ng insulin ay nakasalalay sa site ng iniksyon (tiyan, hita, puwit), dosis (dami ng injected na insulin), ang konsentrasyon ng insulin sa gamot, atbp. Ito ay ipinamamahagi nang hindi pantay sa buong mga tisyu, at hindi tumagos sa placental barrier at sa gatas ng suso. Ito ay nawasak ng insulinase pangunahin sa atay at bato. Inalis ito ng mga bato (30-80%).
Mga epekto ng sangkap na Insulin-isophan genetic engineering ng tao
Dahil sa epekto sa metabolismo ng karbohidrat: mga kondisyon ng hypoglycemic (kabag ng balat, pagtaas ng pagpapawis, palpitations, panginginig, kagutuman, pagkabalisa, paresthesia sa bibig, sakit ng ulo). Ang matinding hypoglycemia ay maaaring humantong sa pag-unlad ng hypoglycemic coma.
Mga reaksiyong alerdyi: bihirang - pantal sa balat, edema ni Quincke, napakabihirang - anaphylactic shock.
Iba pa: pamamaga, lumilipas na mga error na pabalik-balik (karaniwang sa simula ng therapy).
Mga lokal na reaksyon: hyperemia, pamamaga at pangangati sa site ng iniksyon, na may matagal na paggamit - lipodystrophy sa site ng iniksyon.
Pag-iingat para sa sangkap na Insulin-isophan genetic engineering ng tao
Kinakailangan na baguhin ang site ng iniksyon sa loob ng anatomical region upang maiwasan ang pagbuo ng lipodystrophy.
Laban sa background ng insulin therapy, kinakailangan ang patuloy na pagsubaybay sa mga antas ng glucose sa dugo. Ang mga sanhi ng hypoglycemia, bilang karagdagan sa labis na dosis ng insulin, ay maaaring: kapalit ng gamot, paglaktaw ng pagkain, pagsusuka, pagtatae, nadagdagan ang pisikal na aktibidad, mga sakit na binawasan ang pangangailangan para sa insulin (may kapansanan sa atay at bato function, hypofunction ng adrenal cortex, pituitary o thyroid gland), pagbabago ng lugar mga iniksyon, pati na rin ang pakikipag-ugnay sa iba pang mga gamot.
Ang hindi maayos na dosis o pagkagambala sa pangangasiwa ng insulin, lalo na sa mga pasyente na may type 1 diabetes, ay maaaring humantong sa hyperglycemia. Karaniwan, ang mga unang sintomas ng hyperglycemia ay unti-unting bumubuo nang maraming oras o araw. Kabilang dito ang uhaw, nadagdagan ang pag-ihi, pagduduwal, pagsusuka, pagkahilo, pamumula at pagkatuyo ng balat, tuyong bibig, pagkawala ng gana, amoy ng acetone sa hininga na hangin. Kung hindi mababago, ang hyperglycemia sa type 1 diabetes ay maaaring humantong sa pag-unlad ng nagbabanta ng ketoacidosis na may buhay.
Ang dosis ng insulin ay dapat ayusin sa kaso ng kapansanan sa teroydeo function, sakit ni Addison, hypopituitarism, may kapansanan sa atay at kidney function at diabetes mellitus sa mga pasyente na higit sa 65 taong gulang. Ang pagpapalit ng dosis ng insulin ay maaaring kailanganin din kung ang pasyente ay nagdaragdag ng tindi ng pisikal na aktibidad o nagbabago ng karaniwang diyeta.
Ang mga magkakasamang sakit, lalo na ang mga impeksyon at mga kondisyon na sinamahan ng lagnat, ay nagdaragdag ng pangangailangan sa insulin.
Ang paglipat mula sa isang uri ng insulin patungo sa isa pa ay dapat isagawa sa ilalim ng kontrol ng mga antas ng glucose sa dugo.
Ang gamot ay nagpapababa sa pagpapaubaya ng alkohol.
May kaugnayan sa pangunahing layunin ng insulin, isang pagbabago sa uri nito, o sa pagkakaroon ng makabuluhang mga stress sa pisikal o kaisipan, posible na mabawasan ang kakayahang magmaneho ng kotse o makontrol ang iba't ibang mga mekanismo, pati na rin makisali sa iba pang potensyal na mapanganib na mga aktibidad na nangangailangan ng pagtaas ng pansin at bilis ng mga reaksyon sa isip at motor.
Mga katangian ng sangkap Insulin-isophan genetic engineering ng tao
Katamtamang kumikilos ng insulin. Ang insulin ng tao na nakuha gamit ang teknolohiyang DNA ng recombinant.
Nakikipag-ugnay ito sa mga tiyak na receptor ng panlabas na cytoplasmic lamad ng cell at bumubuo ng isang insulin-receptor complex na nagpapasigla sa mga proseso ng intracellular, kabilang ang synthesis ng isang bilang ng mga pangunahing enzymes (hexokinase, pyruvate kinase, glycogen synthetase, atbp.).Ang pagbaba ng glucose sa dugo ay dahil sa isang pagtaas sa intracellular transportasyon, nadagdagan ang pagsipsip at pagsipsip ng mga tisyu, at pagbawas sa rate ng produksiyon ng glucose ng atay. Pinasisigla ang lipogenesis, glycogenogenesis, synthesis ng protina.
| Video (i-click upang i-play). |
Ang tagal ng pagkilos ng mga paghahanda ng insulin ay pangunahing tinutukoy ng rate ng pagsipsip, na nakasalalay sa ilang mga kadahilanan (kabilang ang dosis, pamamaraan at lugar ng pangangasiwa), at samakatuwid ang profile ng pagkilos ng insulin ay napapailalim sa mga makabuluhang pagbabago sa iba't ibang mga tao, pati na rin sa isa at ang parehong tao. Sa karaniwan, pagkatapos ng pangangasiwa sa sc, ang simula ng pagkilos ay pagkatapos ng 1.5 oras, ang maximum na epekto ay bubuo sa pagitan ng 4 at 12 na oras, ang tagal ng pagkilos ay hanggang sa 24 na oras.
Ang pagkakumpleto ng pagsipsip at pagsisimula ng epekto ng insulin ay nakasalalay sa site ng iniksyon (tiyan, hita, puwit), dosis (dami ng injected na insulin), ang konsentrasyon ng insulin sa gamot, atbp. Ito ay ipinamamahagi nang hindi pantay sa buong mga tisyu, at hindi tumagos sa placental barrier at sa gatas ng suso. Ito ay nawasak ng insulinase pangunahin sa atay at bato. Inalis ito ng mga bato (30-80%).
Paglalarawan ng aktibong sangkap Insulin-isophan genetic engineering / Insulinum isophanum humanum biosyntheticum.
Formula, kemikal na pangalan: walang data.
Grupo ng parmasyutiko: mga hormone at ang kanilang mga antagonist / insulins.
Pagkilos ng pharmacological: hypoglycemic.
Diabetes mellitus ng unang uri, diabetes mellitus ng pangalawang uri: bahagyang pagtutol sa hypoglycemic na gamot (sa panahon ng pinagsamang paggamot), yugto ng paglaban sa oral hypoglycemic na gamot, magkakasakit na sakit, diabetes mellitus ng pangalawang uri sa mga buntis na kababaihan.
Isofan insulin: mga tagubilin para sa paggamit at presyo ng gamot
Ang paggamot ng insulin ay may isang kapalit na karakter, dahil ang pangunahing gawain ng therapy ay upang mabayaran ang mga pagkakamali sa metabolismo ng karbohidrat sa pamamagitan ng pagpapakilala ng isang espesyal na gamot sa ilalim ng balat. Ang ganitong gamot ay nakakaapekto sa katawan pati na rin ang natural na insulin na ginawa ng pancreas. Sa kasong ito, ang paggamot ay alinman sa buo o bahagyang.
Kabilang sa mga gamot na ginagamit para sa diyabetis, ang isa sa pinakamabuti ay ang insulin Isofan. Ang gamot ay naglalaman ng taong genetically engineered insulin ng medium na tagal.
Ang tool ay magagamit sa iba't ibang mga form. Ito ay pinangangasiwaan sa tatlong paraan - subcutaneously, intramuscularly at intravenously. Pinapayagan nito ang pasyente na pumili ng pinakamahusay na pagpipilian para sa pagkontrol sa antas ng glycemia.
Mga indikasyon para sa paggamit at pangalan ng kalakalan ng gamot
Ang paggamit ng gamot ay ipinahiwatig para sa isang form na umaasa sa insulin sa diyabetes. Bukod dito, ang therapy ay dapat na habambuhay.
Ang insulin bilang Isofan ay isang iniresetang iniresetang gamot ng tao na inireseta sa mga nasabing kaso:
- type 2 diabetes (umaasa sa insulin),
- mga pamamaraan ng operasyon
- paglaban sa mga ahente ng hypoglycemic na kinuha pasalita bilang bahagi ng kumplikadong paggamot,
- gestational diabetes (sa kawalan ng pagiging epektibo ng diet therapy),
- intercurrent patolohiya.
Ang mga kumpanya ng parmasyutiko ay gumagawa ng mga genetically engineered insulin ng tao sa ilalim ng iba't ibang pangalan. Ang pinakatanyag ay ang Vozulim-N, Biosulin-N, Protafan-NM, Insuran-NPH, Gensulin-N.
Ang iba pang mga uri ng isofan insulin ay ginagamit din sa mga sumusunod na pangalan ng kalakalan:
- Lubha
- Humulin (NPH),
- Pensulin,
- Isofan insulin NM (Protafan),
- Actrafan
- Insulidd N,
- Biogulin N,
- Protafan-NM Penifill.
Kapansin-pansin na ang paggamit ng anumang kasingkahulugan para sa Insulin Isofan ay dapat sumang-ayon sa doktor.
Ang insulin ng tao ay may isang hypoglycemic effect. Ang gamot ay nakikipag-ugnay sa mga receptor ng cytoplasmic cell lamad, na bumubuo ng isang complex ng insulin-receptor. Pinatatakbo nito ang mga proseso na nangyayari sa loob ng mga cell at synthesize ang pangunahing mga enzymes (glycogen synthetase, pyruvate kinase, hexokinase, atbp.).
Ang pagbaba ng konsentrasyon ng asukal ay isinasagawa sa pamamagitan ng pagtaas ng intracellular transportasyon, pagbaba ng rate ng produksiyon ng glucose sa pamamagitan ng atay, pinasisigla ang pagsipsip at karagdagang pagsipsip ng glucose sa pamamagitan ng mga tisyu. Gayundin, ang insulin ng tao ay nagpapa-aktibo ng synthesis ng protina, glycogenogenesis, lipogenesis.
Ang tagal ng pagkilos ng gamot ay nakasalalay sa bilis ng pagsipsip, at ito ay dahil sa iba't ibang mga kadahilanan (lugar ng pangangasiwa, pamamaraan at dosis). Samakatuwid, ang pagiging epektibo ng Isofan insulin ay maaaring baha sa parehong isang pasyente at iba pang mga diabetes.
Kadalasan pagkatapos ng iniksyon, ang epekto ng mga gamot ay nabanggit pagkatapos ng 1.5 oras. Ang pinakamataas na rurok ng pagiging epektibo ay nangyayari sa 4-12 na oras pagkatapos ng pangangasiwa. Tagal ng pagkilos - isang araw.
Kaya, ang pagkakumpleto ng pagsipsip at pagsisimula ng pagkilos ng ahente ay nakasalalay sa mga kadahilanan tulad ng:
- lugar ng iniksyon (puwit, hita, tiyan),
- aktibong sangkap na konsentrasyon
- dosis
Ang mga paghahanda sa insulin ng tao ay ipinamamahagi nang hindi pantay sa mga tisyu. Hindi nila tinagos ang inunan at hindi nasisipsip sa gatas ng dibdib.
Ang mga ito ay nawasak ng insulinase pangunahin sa mga bato at atay, na na-excreted sa halagang 30-80% kasama ang mga bato.
Ang mga tagubilin para magamit sa insulin Isofan ay nagsasaad na madalas na pinangangasiwaan ang subcutaneously hanggang sa 2 beses sa isang araw bago ang agahan (30-45 minuto). Sa kasong ito, kailangan mong baguhin ang lugar ng iniksyon araw-araw at itabi ang ginamit na syringe sa temperatura ng silid, at isang bago sa ref.
Minsan ang gamot ay pinamamahalaan ng intramuscularly. At ang intravenous na paraan ng paggamit ng medium-acting insulin ay halos hindi ginagamit.
Ang dosage ay kinakalkula nang paisa-isa para sa bawat pasyente, batay sa antas ng konsentrasyon ng asukal sa mga likidong likido at ang pagiging tiyak ng sakit. Bilang isang patakaran, ang average araw-araw na dosis ay saklaw mula 8-24 IU.
Kung ang mga pasyente ay may hypersensitivity sa insulin, kung gayon ang pinakamainam na pang-araw-araw na halaga ng gamot ay 8 IU. Sa mahinang pagkamaramdamin ng hormone, tataas ang dosis - mula 24 IU bawat araw.
Kapag ang pang-araw-araw na dami ng gamot ay higit sa 0.6 IU bawat 1 kg ng masa, kung gayon ang 2 iniksyon ay ginawa sa iba't ibang bahagi ng katawan. Ang mga pasyente na may pang-araw-araw na dosis ng 100 IU o higit pa ay dapat na ma-ospital kung mapalitan ang insulin.
Dagdag pa, kapag ang paglilipat mula sa isang uri ng produkto sa isa pa, kinakailangan upang subaybayan ang nilalaman ng asukal.
Ang paggamit ng insulin ng tao ay maaaring maging sanhi ng mga pagpapakita ng allergy. Kadalasan, ito ay angioedema (hypotension, igsi ng paghinga, lagnat) at urticaria.
Gayundin, ang paglampas sa dosis ay maaaring humantong sa hypoglycemia, na ipinakita ng mga sumusunod na sintomas:
- hindi pagkakatulog
- pamumula ng balat,
- pagkalungkot
- hyperhidrosis
- takot
- nasasabik na estado
- palpitations
- sakit ng ulo
- pagkalito,
- mga karamdaman sa vestibular
- gutom
- panginginig at gamit.
Kasama sa mga side effects ang diabetes acidosis at hyperglycemia, na kung saan ay nahayag sa pamamagitan ng facial flushing, antok, mahinang gana at uhaw. Karamihan sa mga madalas, ang mga kondisyong ito ay bumubuo laban sa background ng mga nakakahawang sakit at lagnat, kapag ang isang iniksyon ay hindi nakuha, ang dosis ay hindi tama, at kung ang diyeta ay hindi sinusunod.
Minsan nangyayari ang isang paglabag sa kamalayan. Sa mahirap na mga sitwasyon, ang isang precomatous at coma state ay bubuo.
Sa simula ng paggamot, ang mga lumilipas na pagkakamali sa visual function ay maaaring mangyari. Ang isang pagtaas sa titer ng mga anti-insulin na katawan ay nabanggit din sa karagdagang pag-unlad ng glycemia at immunological na reaksyon ng isang cross nature na may tao na insulin.
Kadalasan ang site ng iniksyon ay nag-swells at nangangati. Sa kasong ito, ang mga subcutaneous fat tissue hypertrophies o atrophies. At sa paunang yugto ng therapy, maaaring mangyari ang pansamantalang mga refractive error at edema.
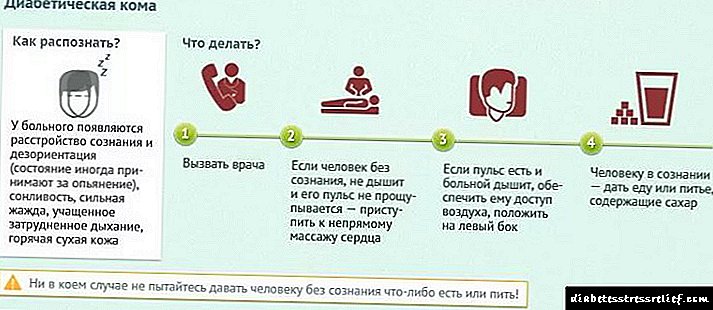
Sa kaso ng isang labis na dosis ng mga gamot sa hormonal, ang antas ng asukal sa dugo ay bumaba nang malaki. Nagdudulot ito ng hypoglycemia, at kung minsan ang pasyente ay nahuhulog sa isang pagkawala ng malay.
Kung ang dosis ay bahagyang lumampas, dapat kang kumuha ng mga pagkaing may mataas na carb (tsokolate, puting tinapay, isang roll, kendi) o uminom ng isang napaka-matamis na inumin. Sa kaso ng pagod, ang isang dextrose solution (40%) o glucagon (s / c, v / m) ay pinamamahalaan sa isang pasyente sa / sa.
Kapag nakuha ng kamalayan ang pasyente, kinakailangan upang pakainin siya ng pagkain na mayaman sa carbohydrates.
Pipigilan nito ang pag-urong ng hypoglycemic at glycemic coma.
Ang suspensyon para sa pangangasiwa sa sc ay hindi ginagamit sa mga solusyon ng iba pang mga gamot. Ang isang kapwa may-administrasyon na may sulfa, ACE / MAO / may karbon anhydrase, NSAIDs, ethanol inhibitors, anabolic steroid, chloroquine, androgens, kinina, bromocriptine, pirodoksin, tetracyclines, lithium paghahanda, clofibrate, fenfluramine, Ketonozolom, Tsiklofosvamidom, theophylline, mebendazole Pinahuhusay hypoglycemic epekto.
Ang pagpapahina ng hypoglycemic na aksyon ay nag-aambag sa:
- H1 histamine receptor blockers,
- Glucagon
- Somatropin
- Epinephrine
- GKS,
- Phenytoin
- kontraseptibo sa bibig
- Epinephrine
- Estrogen
- antagonistang calcium.
Bilang karagdagan, ang pagbawas sa asukal ay nagdudulot ng magkasanib na paggamit ng Isofan insulin na may loop at thiazide diuretics, Klondin, BMKK, Diazoxide, Danazol, teroydeo hormones, tricyclic antidepressants, sympathomimetics, Heparin at sulfinpyrazone. Ang nikotina, marijuana at morphine ay nagdaragdag din ng hypoglycemia.
Ang Pentamidine, beta-blockers, Octreotide at Reserpine ay maaaring mapahusay o magpahina ng glycemia.
Ang pag-iingat sa paggamit ng Isofan insulin ay ang isang taong may diyabetis ay dapat na palitan ang mga lugar kung saan bibigyan ang isang iniksyon ng insulin. Pagkatapos ng lahat, ang tanging paraan upang maiwasan ang hitsura ng lipodystrophy.
Laban sa background ng therapy sa insulin, kailangan mong regular na subaybayan ang konsentrasyon ng glucose. Sa katunayan, bilang karagdagan sa co-administrasyon sa iba pang mga gamot, ang iba pang mga kadahilanan ay maaaring maging sanhi ng hypoglycemia:
- diabetes at pagtatae
- kapalit ng droga
- nadagdagan ang pisikal na aktibidad
- mga sakit na nagpapababa ng pangangailangan para sa isang hormone (pagkabigo ng bato at atay, hypofunction ng thyroid gland, pituitary gland, atbp.),
- hindi paggamit ng pagkain,
- pagbabago ng lugar ng iniksyon.
Ang hindi tamang dosis o mahabang paghinto sa pagitan ng mga iniksyon ng insulin ay maaaring mag-ambag sa pag-unlad ng hyperglycemia, lalo na sa type 1 diabetes. Kung ang therapy ay hindi nababagay sa oras, kung gayon ang pasyente ay nagkakaroon ng ketoacidotic coma.
Bilang karagdagan, ang isang pagbabago sa dosis ay kinakailangan kung ang pasyente ay higit sa 65, siya ay may kapansanan na gumana ng thyroid gland, bato o atay. Kinakailangan din para sa hypopituitarism at sakit ni Addison.
Bilang karagdagan, ang mga pasyente ay dapat magkaroon ng kamalayan na ang mga paghahanda ng insulin ng tao ay binabawasan ang pagpapaubaya ng alkohol. Sa mga unang yugto ng therapy, kung ang isang kapalit ng lunas, nakababahalang mga kondisyon, malakas na pisikal na bigay, hindi kinakailangan na magmaneho ng kotse at iba pang mga kumplikadong mekanismo o makisali sa mga potensyal na mapanganib na mga aktibidad na nangangailangan ng pagtaas ng konsentrasyon at bilis ng mga reaksyon.
Dapat isaalang-alang ng mga buntis na pasyente na sa unang tatlong buwan ang pangangailangan para sa pagbaba ng insulin, at sa 2 at 3 tumataas ito. Gayundin, ang isang mas maliit na halaga ng hormone ay maaaring kailanganin sa panahon ng paggawa.
Ang mga tampok na parmasyutiko ng Isofan ay tatalakayin sa video sa artikulong ito.
Diabetes - M .: Gamot, 1964. - 603 p.
Rudnitsky L.V. Mga sakit sa teroydeo. Paggamot at pag-iwas, Peter - M., 2012. - 128 c.
Kennedy Lee, Basu Ansu Diagnosis at paggamot sa endocrinology. Ang problemang diskarte, GEOTAR-Media - M., 2015. - 304 p.

Ipaalam ko sa aking sarili. Ang pangalan ko ay Elena. Ako ay nagtatrabaho bilang isang endocrinologist sa loob ng higit sa 10 taon. Naniniwala ako na ako ay kasalukuyang propesyonal sa aking larangan at nais kong tulungan ang lahat ng mga bisita sa site upang malutas ang kumplikado at hindi ganoong mga gawain. Ang lahat ng mga materyales para sa site ay nakolekta at maingat na naproseso upang maiparating ang lahat hangga't maaari sa lahat ng kinakailangang impormasyon. Bago ilapat kung ano ang inilarawan sa website, ang isang ipinag-uutos na konsultasyon sa mga espesyalista ay palaging kinakailangan.
Mga tagubilin para sa paggamit
Ang mga tagubilin para sa paggamit ay i-highlight ang pangunahing uri ng sakit kung saan ginagamit ang inhinyero na inhinyero - ang diyabetis na nakasalalay sa insulin. Ang paggamot sa sitwasyong ito ay isinasagawa sa buong buhay. Sa kasong ito, mahalaga na sundin ang pattern ng iniksyon. Bilang karagdagan, ang Isofan ay ginagamit para sa type 1 at type 2 diabetes.
Maaaring magreseta ng doktor ang gamot kung may kakulangan ng epekto mula sa mga gamot na may epekto sa pagbaba ng asukal. Pagkatapos ay inireseta ang insulin bilang isang paggamot sa kumbinasyon.
Ang isang pagtaas ng asukal sa dugo ay maaari ring maging bunga ng mga komplikasyon, halimbawa, pagkatapos ng operasyon. Sa kasong ito, ang insulin ay maaari ding inireseta bilang isang kumplikadong paggamot. Inireseta ito para sa mga buntis na may diyabetis.
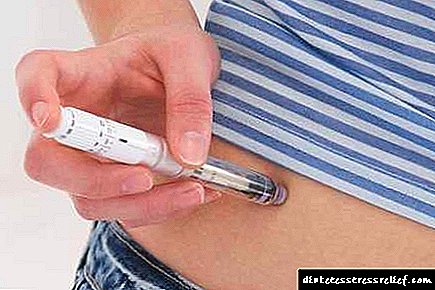
Ginagamit lamang ang Isofan para sa type 1 at type 2 diabetes!
Ang gamot ay kontraindikado sa mga pasyente na madaling kapitan ng mga reaksiyong alerdyi at pagkakaroon ng hypoglycemia.
Detrimental effect
Ang mga pangunahing epekto ng pagkuha ng Isofan ay:
- Ang mga masamang epekto sa metabolismo ng karbohidrat. Ito ay ipinahayag sa anyo ng kalokohan ng balat, malas na pagpapawis, mabilis na tibok ng puso, ang hitsura ng panginginig, isang tao na palaging gustong kumain, nakakaranas ng kaguluhan sa kaguluhan, madalas na pananakit ng ulo.
- Allergy na ipinahayag ng pantal sa balat, edema ni Quincke. Sa mga bihirang kaso, ang gamot ay nagdudulot ng anaphylactic shock.
- Maaaring lumitaw ang pamamaga.
- Pagkatapos ng isang iniksyon, pangangati o pamamaga, maaaring mangyari ang bruising. Kung ang therapy ay tumatagal ng mahabang panahon, nabuo ang lipodystrophy.
Kaugnay nito, sa simula ng paggamot, ang therapy sa insulin ay maaaring isagawa lamang pagkatapos ng appointment ng isang doktor at sa ilalim ng kanyang pangangasiwa.
Sobrang dosis
Sa kaso ng pagpapakilala ng isang nadagdagan na dosis ng gamot, ang pasyente ay maaaring makaranas ng mga palatandaan ng hypoglycemia. Sa kasong ito, kailangan mong kumain ng isang piraso ng asukal o mga pagkaing mayaman sa karbohidrat. Maaari itong maging cookies, fruit juice, sweets.
Ang pagpapakilala ng labis na Isofan ay maaaring humantong sa pagkawala ng malay. Inirerekomenda na magbigay ka ng isang intravenous injection ng isang 40% na dextrose solution. Ang Glucagon ay maaaring ibigay intramuscularly, intravenously o subcutaneously.
Pakikipag-ugnayan sa cross
Ang mga tagubilin para sa paggamit ng gamot ay inilalarawan nang detalyado ang mga katangian ng gamot at ang mga nuances ng paggamit nito.
Ang isofan human genetic engineering ay mas aktibo kung ang mga sumusunod na gamot ay kinukuha nang sabay-sabay:
- Ang mga hypoglycemic oral agents.
- MAO at ACE inhibitors, carbonic anhydrase.
- Sulfonamides.
- Anabolikov.
- Mga Tetracyclines.
- Mga gamot na naglalaman ng etanol.
Nababawasan ang pagiging epektibo ng Isofan kapag ginamit: oral contraceptives, glucocorticoid na gamot, teroydeo hormones, antidepressants, morpina. Kung hindi posible na kanselahin ang mga gamot na nakakaapekto sa pagkilos ng insulin, kinakailangan upang balaan ang dumadalo sa manggagamot tungkol dito.
Katulad na gamot
Ang mga pasyente sa diabetes ay interesado sa tanong kung ano ang ibig sabihin ay maaaring palitan ang insulin. Inirerekomenda na gamitin ang sumusunod na mga analogue ng Isofan para sa paggamot: Humulin (NPH), Protafan-NM, Protafan-NM Penfill, Insumal, Actrafan.
Bago baguhin ang Isofan sa isang analog, kinakailangan na kumunsulta sa iyong doktor. Ang therapy ng insulin ay isang malubhang paggamot. Kinakailangan nito ang disiplina sa bahagi ng pasyente at pagmamasid ng doktor.